Ekspert medyczny artykułu
Nowe publikacje
Syncytialny wirus oddechowy (wirus RS)
Ostatnia recenzja: 06.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
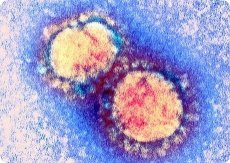
Wirus RS jest jednym z najczęstszych patogenów ARI u dzieci w pierwszych 2-3 latach życia. Po raz pierwszy został wyizolowany w 1956 r. od szympansa cierpiącego na ARI, a w 1957 r. R. Chenok (et al.) wyizolowali podobne szczepy od dzieci cierpiących na ARI.
Wirion jest kulisty, jego średnica zmienia się w poszczególnych cząsteczkach od 120 do 200 nm. Genom jest reprezentowany przez jednoniciowy niefragmentowany ujemny RNA o masie cząsteczkowej około 5,6 MD; najwyraźniej zawiera 10 genów kodujących 10 białek specyficznych dla wirusa, z których 7 jest częścią wirionu, a reszta jest niestrukturalna. Wirus RS różni się od innych paramyksowirusów tym, że nie ma hemaglutyniny i neuraminidazy i nie ma aktywności hemolitycznej. Struktura genomu jest następująca: 3'-lC-lB-NPM-lA-GF-22K-L-5'. Białka G i F są glikoproteinami, które są częścią superkapsydu i tworzą kolce powierzchniowe. Białko G zapewnia utrwalenie wirusa na wrażliwych komórkach, a białko F zapewnia fuzję dwóch typów: a) fuzję błony wirusowej z błoną komórkową i jej lizosomami; b) fuzja zakażonej komórki z sąsiadującymi niezakażonymi komórkami, w wyniku której powstaje syncytium – symplast komórek połączonych ze sobą wypustkami cytoplazmatycznymi („tkanka siateczkowata”). Zjawisko to stało się podstawą do nazwania wirusa „syncytium oddechowym”. Białka N, P i L (kompleks polimerazy zawierający transkryptazę) są częścią nukleokapsydu. Białka M i K są związane z wewnętrzną powierzchnią superkapsydu wirionu. Funkcje pozostałych białek są nadal nieznane. Na podstawie właściwości antygenowych rozróżnia się dwa serowarianty wirusa. Wirus dobrze się rozmnaża w hodowlach wielu szczepów komórek przeszczepialnych (HeLa, HEp-2 itp.) z przejawem charakterystycznego działania cytopatycznego, a także z tworzeniem blaszek; nie jest hodowany na zarodkach kurzych. Wirus RS jest bardzo nietrwały i łatwo ulega zniszczeniu przez zamrażanie i rozmrażanie, gdy jest traktowany rozpuszczalnikami tłuszczowymi, detergentami i różnymi środkami dezynfekującymi; po podgrzaniu do temperatury 55 °C ginie w ciągu 5-10 minut.
Objawy zakażenia układu oddechowego
Źródłem zakażenia jest osoba chora. Zakażenie następuje drogą kropelkową. Okres inkubacji wynosi 3-5 dni. Wirus namnaża się w komórkach nabłonkowych dróg oddechowych, proces ten szybko rozprzestrzenia się na ich dolne odcinki. Zakażenie syncytialne dróg oddechowych jest szczególnie ciężkie u dzieci w pierwszych sześciu miesiącach życia w postaci zapalenia oskrzeli, zapalenia oskrzelików, zapalenia płuc. Przeciwciała przeciwko wirusowi występują u 75% trzyletnich dzieci.
Odporność po zakażeniu jest stabilna i długotrwała, powstaje w wyniku pojawienia się przeciwciał neutralizujących wirusa, komórek pamięci immunologicznej i przeciwciał wydzielniczych klasy IgA.
Rozpoznanie zakażenia układu oddechowego
Diagnostyka laboratoryjna zakażenia syncytialnego układu oddechowego opiera się na szybkim wykrywaniu antygenów wirusowych w wydzielinie nosogardłowej (u osób zmarłych bada się tkanki płuc, tchawicy i oskrzeli) metodą immunofluorescencji, izolacji i identyfikacji wirusa oraz określeniu swoistych przeciwciał. Aby wyizolować wirusa, hodowle komórkowe zakaża się materiałem badanym, a jego rozmnażanie ocenia się na podstawie charakterystycznego efektu cytopatycznego; wirusa identyfikuje się metodą immunofluorescencji, CSF i reakcji neutralizacji w hodowli komórkowej. Metoda serologiczna (CSF, RN) nie jest wystarczająco wiarygodna u dzieci w pierwszych sześciu miesiącach życia, u których przeciwciała matczyne są w mianie do 1:320. Aby zdiagnozować u nich chorobę, lepiej jest zastosować metody wykrywania swoistych antygenów za pomocą RIF lub IFM.


 [
[