Ekspert medyczny artykułu
Nowe publikacje
Zespół Tolosy-Hunta
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
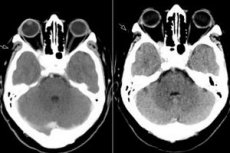
Zespół szczeliny oczodołowej górnej, oftalmoplegia patologiczna - to wszystko to nic innego jak zespół Tolosa Hunta, czyli uszkodzenie struktur w szczelinie oczodołowej górnej. Proces ten obejmuje zazwyczaj naczynia oczodołowe (tętnicze i żylne), włókna nerwowe (nerwy oczodołowe, bloczkowe, odwodzące, a także pierwszą gałąź nerwu trójdzielnego) oraz pobliską zatokę jamistą. Chorobę można zaliczyć do stosunkowo rzadkiej i dość trudnej do zdiagnozowania patologii. [ 1 ]
Epidemiologia
Zespół Tolosa Hunta został opisany nie tak dawno: około 70 lat temu. Badał go hiszpański lekarz neurolog E. Tolos. Kilka lat później pracę tę uzupełnił Anglik, doktor okulistyki W. Hunt. Nazwiska lekarzy-badaczy stały się podstawą nazwy zespołu.
Zespół Tolosa Hunta występuje zarówno u mężczyzn, jak i u kobiet. Patologia jest zazwyczaj jednostronna i występuje równie często po lewej lub prawej stronie. Zespół obustronny jest możliwy, ale występuje tylko w odosobnionych przypadkach.
Średni wiek osób dotkniętych chorobą wynosi 50 lat. Generalnie zespół Tolosa-Hunta można zarejestrować w wieku 15-85 lat. Większość pacjentów należy do grupy wiekowej osób starszych: rozwojowi choroby sprzyjają liczne zaburzenia układu sercowo-naczyniowego, a także zmiany w tkankach związane z wiekiem.
Najczęstszym objawem choroby jest manifestacja klasycznego ataku migreny: osoba doświadcza nagłego pulsującego bólu głowy po jednej stronie, „strzelającego” lub „skręcającego”, z napromieniowaniem oczodołu. Ponieważ zespół Tolosa Hunta nie ma typowych, specyficznych objawów, patologię często nazywa się „neurologicznym kameleonem”: diagnostyka jest złożona, wymaga różnicowania z wieloma innymi chorobami.
Chorych na zespół Tolosa-Hunta spotyka się okresowo w różnych krajach świata, bez cech terytorialnych i sezonowych. Współczynnik zapadalności wynosi 0,3-1,5 przypadków na 1 milion mieszkańców. [ 2 ]
Przyczyny Zespół Tolosy-Hunta
Badając przyczyny rozwoju zespołu Tolosa-Hunta, naukowcy odkryli następujące fakty:
- w większości przypadków chorobę wywołuje zapalenie immunologiczne zewnętrznej ściany zatoki jamistej;
- w niektórych przypadkach przyczyną były wady rozwojowe naczyń, procesy nowotworowe w mózgu (postać pierwotna i wtórna), miejscowe zapalenie opon mózgowych czaszki, zapalenie mięśni oczodołu, guzkowe zapalenie tętnic oraz tworzenie się skrzepów w zatoce jamistej;
- U około 30% pacjentów nie udaje się ustalić przyczyny zaburzenia, dlatego ustala się rozpoznanie idiopatycznego zespołu Tolosa-Hunta.
Przyjrzyjmy się bliżej tym domniemanym powodom.
- Rozwój autoimmunologiczny zespołu jest związany zarówno z hipotermią, jak i niedawnymi patologiami zakaźnymi, a także z głębokim stresem. Postać autoimmunologiczna choroby charakteryzuje się: ostrym początkiem, nawracającym przebiegiem, wysoką skutecznością terapii glikokortykosteroidami. Ta postać choroby najczęściej dotyka mężczyzn.
- Wady naczyniowe często występują w przypadku zdekompensowanego nadciśnienia tętniczego. Częściej chorują kobiety. Choroba zaczyna się ostro, ból jest umiarkowany, praktycznie bez wytrzeszczu lub chemozy.
- Spośród procesów nowotworowych mogących doprowadzić do rozwoju zespołu Tolosa-Hunta najczęściej występują pierwotne guzy mózgu, przerzuty nowotworowe z ogniskami pierwotnymi w płucach, oskrzelach, prostacie lub przerzuty czerniaka skóry.
- Miejscowe zapalenie opon mózgowo-rdzeniowych powoduje ostry początek zespołu przy braku ogólnych objawów mózgowych i oponowych, bez wytrzeszczu. Rozpoznanie potwierdza się morfologicznie podczas biopsji.
- Zapalenie mięśni oczodołu ma charakter podostry, objawiający się silnym bólem i wytrzeszczem, wyraźnym obrzękiem spojówek i podwójnym widzeniem.
- Zakrzepica zatoki jamistej powoduje całkowitą oftalmoplegię. Diagnozę potwierdza się za pomocą obrazowania metodą rezonansu magnetycznego.
- Guzkowe zapalenie tętnic może być przyczyną rozwoju zespołu Tolosa-Hunta kilka miesięcy po wystąpieniu choroby.
Mechanizm autoimmunologiczny w większości przypadków leży u podstaw powstawania patologii, co zostało udowodnione przez wielu specjalistów. Na charakter autoimmunologiczny wskazują w szczególności następujące czynniki:
- kurs powtarzalny;
- zaburzenia dysmuniczne;
- dysocjacji białek i komórek w płynie mózgowo-rdzeniowym oraz zwiększonego poziomu cytokin prozapalnych w płynie mózgowo-rdzeniowym i surowicy krwi. [ 3 ]
Czynniki ryzyka
Naukowcy nie ustalili jeszcze dokładnej przyczyny zespołu Tolosa Hunt. Udało im się jednak zidentyfikować pewne czynniki wpływające na rozwój takiego zaburzenia:
- Genetyczna predyspozycja do chorób autoimmunologicznych w ogóle. Jeśli jeden z członków rodziny cierpiał lub cierpi na chorobę autoimmunologiczną, to inni krewni mogą mieć podobne lub inne patologie o podobnym mechanizmie rozwoju. Ten czynnik jest nadal założeniem, które wymaga dodatkowych badań i dowodów.
- Czynniki środowiskowe, w tym nawyki żywieniowe, warunki środowiskowe, jakość wody, zagrożenia przemysłowe itp.
- Silne sytuacje stresowe, częsty stres i wstrząsy psycho-emocjonalne, silne zmiany hormonalne (w tym ciąża, menopauza itp.).
- Długotrwałe, przewlekłe choroby zakaźne, w tym zapalenie wątroby, zakażenie wirusem opryszczki, cytomegalowirusem itp.
- Hipotermia, promieniowanie i inne silne czynniki drażniące i uszkadzające.
Patogeneza
Mechanizm etiologiczny rozwoju zespołu Tolosa Hunta nie został w pełni wyjaśniony. Decydującą rolę przypisuje się reakcjom autoimmunologicznym. Wielu naukowców zakłada, że infekcje wirusowe i bakteryjne, sytuacje stresowe i promieniowanie działają jedynie jako czynnik prowokujący. Nie ma mocnych dowodów na związek między wnikaniem patogennych mikroorganizmów do organizmu a rozwojem zespołu Tolosa Hunta. Istnieją jednak podejrzenia dotyczące udziału cytomegalowirusa w procesie autoimmunologicznym, który przyczynia się do powstawania ziarniniaków. [ 4 ]
Schemat patogenetyczny jest spowodowany pojawieniem się miejscowego ziarniniakowego procesu zapalnego w okolicy zewnętrznej ściany zatoki jamistej, podklinowej lub nadklinowej części tętnicy szyjnej wewnętrznej, co prowadzi do jej zwężenia. Ważną rolę odgrywa również zaburzenie humoralnej i komórkowej ochrony immunologicznej. Humoralna strona zespołu wiąże się ze zwiększonym wytwarzaniem przeciwciał przeciwcytoplazmatycznych przeciw neutrofilom, działających przeciwko enzymom proteinazie-3, mieloperoksydazie i specyficznemu białku błonowemu zdolnemu do wiązania endotoksyn. Przypuszczalnie przeciwciała cytoplazmatyczne stymulują istniejące neutrofile, w wyniku czego atakują one narządy „docelowe”; w szczególności proces zapalny rozwija się w zewnętrznej ścianie zatoki jamistej.
Zmiany komórkowe również odgrywają rolę w rozwoju zespołu Tolosa Hunt. Świadczy o tym przewaga limfocytów T, makrofagów i komórek plazmatycznych w ziarniniakach.
Istnieją informacje o dużej aktywności struktur śródbłonka i cytokin przeciwzapalnych, co wskazuje na tendencję procesu chorobowego do stawania się przewlekłym.
W pojedynczych przypadkach obserwowano ogniskowe zmiany martwicze w obrębie zewnętrznej ściany zatoki jamistej.
Objawy Zespół Tolosy-Hunta
Objawy charakterystyczne dla zespołu Tolosa Hunt pojawiają się nagle i niespodziewanie u pacjenta. Za główne objawy uważa się:
- Silny ból w okolicy oczodołu, niezwykle nieprzyjemny, wiercący, rozprzestrzeniający się od okolicy czołowej do łuków brwiowych, do oczu i dalej na całą głowę.
- Podwójne widzenie, które jest wykrywane po wystąpieniu bólu. Osobie tej staje się niezwykle trudno skupić wzrok i zbadać jakikolwiek obiekt.
- Zaburzenie funkcji motorycznej gałki ocznej, czyli oftalmoplegia, jest przeważnie jednostronne. Może objawiać się w różnym stopniu, w zależności od nasilenia procesu patologicznego i rozległości zmiany.
- Obrzęk spojówek.
- Przednie przemieszczenie gałki ocznej (wytrzeszcz, „wyłupiaste” oczy).
- Odchylenie osi widzenia jednej gałki ocznej na bok, tzw. zez, który jest typowy dla jednostronnego uszkodzenia nerwu.
- Ogólne pogorszenie stanu zdrowia, niewielki wzrost temperatury, osłabienie, drażliwość.
Obraz kliniczny stopniowo postępuje, objawy zmieniają się i nasilają, ale mogą zniknąć tak nagle, jak się pojawiły. Jednak w przypadku braku niezbędnej terapii zespół Tolosa-Hunta znów przypomina o sobie nawrotem.
Objawy neurologiczne są spowodowane lokalizacją procesu bólowego. Ból powstaje w wyniku podrażnienia pierwszej gałęzi nerwu trójdzielnego, która przebiega w pobliżu pnia nerwu okoruchowego i jest odczuwalny w okolicy oczodołu, czoła, skroni, nasady nosa. Intensywność bólu jest zmienna: od umiarkowanej do silnej.
Możliwe są objawy atypowe, które charakteryzują się brakiem bólu. Można to zaobserwować, gdy zmiana jest zlokalizowana przed wejściem piątej pary do zatoki jamistej.
Zaburzenia okoruchowe zwykle objawiają się podwójnym widzeniem przy patrzeniu na wprost.
Jeśli bolesny proces jest zlokalizowany w okolicy szczytu oczodołu, objawy neurologiczne często występują w połączeniu z zaburzeniami analizatora wzrokowego. W rezultacie dochodzi do obrzęku lub zaniku tarczy nerwu wzrokowego, a często obserwuje się skotomę centralną. Możliwe są wytrzeszcz (wyłupiaste oczy) i obrzęk spojówki (chemosis), których występowanie jest spowodowane zmianami naciekowymi w tkance pozaoczodołowej i trudnościami z odpływem żylnym z oczodołu.
Pierwsze znaki
Ponieważ zespół Tolosa-Hunta nie został dotychczas wystarczająco zbadany, naukowcy nadal wyjaśniają możliwe mechanizmy rozwoju tej patologii. Biorąc pod uwagę kryteria określone przez Międzynarodowe Towarzystwo Neurologiczne, rozpoznanie zespołu Tolosa-Hunta jest uzasadnione w przypadku obecności ziarniniaka zewnętrznej ściany zatoki jamistej, wykrytego podczas MRI mózgu lub biopsji.
Lista objawów uznawanych za kryteria diagnostyczne tego zespołu jest następująca:
- ból „gryzący” lub „skręcający” w jednym oczodole, z następowym rozwojem paraliżu mięśni (oftalmoplegia);
- połączone uszkodzenia nerwów okoruchowych, pierwszej gałęzi nerwu trójdzielnego i splotu nerwu okołotętniczego;
- nasilenie się obrazu klinicznego w ciągu kilku dni (lub w ciągu 1-2 tygodni);
- możliwość samoistnej remisji (w niektórych przypadkach – z resztkowym zachowaniem się wad);
- prawdopodobieństwo nawrotu zespołu chorobowego po upływie miesięcy lub lat;
- obraz układowy bez zmian, brak zmian poza zatoką szyjną;
- obecność pozytywnego efektu terapii kortykosteroidami.
Istnieje inna podobna lista diagnostyczna cech zaproponowana w 2003 roku. Zgodnie z tą listą zespół Tolosy-Hunta jest uważany za wynik proliferacji tkanki ziarniniakowej w zatoce jamistej, górnej szczelinie oczodołowej i jamie oczodołowej:
- jeden lub więcej epizodów jednostronnego bólu w okolicy oczodołu, ustępujących bez leczenia przez kilka tygodni;
- uszkodzenie nerwu czaszkowego (III, IV lub VI) w postaci niedowładu, obecność ziarniniaka potwierdzona badaniem rezonansu magnetycznego lub biopsją;
- wystąpienie niedowładu jednocześnie z zespołem bólowym lub w ciągu 14 dni po nim;
- ustąpienie niedowładu i zespołu bólowego w ciągu 3 dni od rozpoczęcia terapii kortykosteroidami.
Formularze
W zespole Tolosa-Hunta strona lewa i prawa są dotknięte mniej więcej z równą częstością, dlatego patologię dzieli się na lewostronną i prawostronną.
Choroba jest zazwyczaj jednostronna. Obustronne zmiany obserwowano tylko w niezwykle rzadkich przypadkach.
Obraz kliniczny choroby może przebiegać w następujących stadiach:
- ostry lub podostry, występujący po niedawno przebytej chorobie zakaźnej o charakterze wirusowym, hipotermii, znacznym wzroście ciśnienia tętniczego, niekiedy bez wyraźnej przyczyny;
- przewlekła, nawracająca, ze stopniowym nasileniem objawów i okresowymi zaostrzeniami.
Ponadto zespół Tolosy-Hunta może być:
- całkowite, z uszkodzeniem wszystkich nerwów przechodzących przez szczelinę oczodołową górną;
- niekompletne, z udziałem procesu patologicznego nerwów VI, IV, III pary i I gałęzi pary V w różnych kombinacjach.
Ze względu na rodzaj zatoki wyróżnia się postać przednią, środkową i tylną zespołu Tolosa-Hunta.
Komplikacje i konsekwencje
Zespół Tolosa Hunta towarzyszy silny ból, który pociąga za sobą utratę snu, zaburzenia w sferze emocjonalnej i psychicznej. Chorzy stają się drażliwi, niestabilni emocjonalnie. Jeśli nie zostanie przeprowadzone niezbędne leczenie, na tym tle mogą pojawić się zaburzenia nerwicowe: rozwijają się stany depresyjne, neurastenia, hipochondria. Wydolność do pracy znacznie spada, pacjent staje się wycofany.
Cechą charakterystyczną zespołu Tolosa Hunta jest nawracający przebieg, który często występuje w chorobach autoimmunologicznych. Czas trwania okresu remisji może być bardzo różny: maksymalny odnotowany wskaźnik czasu trwania bezobjawowego wynosił 11 lat. Po leczeniu ryzyko nawrotów jest znacznie zmniejszone. Jeśli zaostrzenia występują, są mniej nasilone.
Diagnostyka Zespół Tolosy-Hunta
Często lekarzom trudno jest natychmiast zdiagnozować zespół Tolosa Hunta, ponieważ objawy są bardzo podobne do objawów innych, bardziej powszechnych chorób. W większości przypadków wymagana jest dodatkowa konsultacja z kilkoma wąskimi specjalistami: neurologiem, okulistą, endokrynologiem, onkologiem, neurochirurgiem itp.
Na pierwszym etapie konieczne jest wykluczenie chorób nowotworowych, tętniaków, zapalenia opon mózgowych itp.
Najczęściej zespół Tolosa Hunt diagnozuje się przez wykluczenie: pacjent przechodzi serię testów, aby wykluczyć inne, najbardziej prawdopodobne choroby. Wymagane są następujące testy:
- szczegółowy obraz krwi;
- badanie funkcji hormonalnej tarczycy;
- badanie poziomu białka całkowitego we krwi (w celu oceny jakości metabolizmu białek);
- analiza płynu mózgowo-rdzeniowego.
- Diagnostyka instrumentalna polega na wykonaniu następujących procedur diagnostycznych:
- obrazowanie metodą rezonansu magnetycznego mózgu i okolicy oczodołu, z kontrastem i bez;
- angiografia rezonansu magnetycznego;
- cyfrowa angiografia subtrakcyjna (angiografia subtrakcyjna dożylna);
- Komputerowa tomografia mózgu i oczodołu z kontrastem i bez kontrastu.
MRI wzmocnione gadolinem jest metodą z wyboru w ocenie THS i może wykazać nieprawidłowe powiększenie i wzmocnienie CS rozciągające się przez górną szczelinę oczodołową do szczytu oczodołu. Zgłaszane wyniki MRI na obrazach T1-ważonych i T2-ważonych są niezwykle zmienne i niespecyficzne. MRI odgrywa kluczową rolę w diagnozie i pomaga wykluczyć inne powszechne zmiany związane z CS, unikając konieczności inwazyjnych procedur wysokiego ryzyka, takich jak biopsja SC, która jest jedynym sposobem uzyskania histopatologicznego potwierdzenia tej choroby.[ 5 ]
Badania te pomagają zidentyfikować ślady procesów zapalnych w zatoce jamistej, górnej szczelinie oczodołowej lub szczycie oczodołu. Ślady stanu zapalnego w okolicy oczodołu na obrazach przekrojowych w przypadku braku porażenia nerwów czaszkowych są uważane za łagodniejsze pod względem rokowania.
U niektórych pacjentów, u których podejrzewa się zespół Tolosy-Hunta, zaleca się wykonanie biopsji w celu wykluczenia nowotworu.
Diagnostyka różnicowa
Praktyka kliniczna wskazuje, że podobne objawy mogą występować w wielu patologiach somatycznych i neurologicznych:
- w procesach zapalnych o podłożu bakteryjnym, wirusowym i grzybiczym obejmujących opony mózgowe lub zewnętrzną ścianę zatoki jamistej;
- w procesach nowotworowych mózgu i oczodołu - na przykład w gruczolaku przysadki, czaszkogardlaku, nerwiaku, oponiaku skrzydła kości klinowej, w przerzutach do mózgu lub oczodołu;
- w malformacjach naczyniowych – w szczególności w tętniakach żylno-tętniczych, przetokach szyjno-jamistych itp., a także w rozwarstwieniach gałęzi tętnicy szyjnej wewnętrznej;
- w przypadku zakrzepicy, torbieli zatoki jamistej, chłoniaka;
- w przypadku sarkoidozy, zapalenia mięśni oczodołu (mięśni oka), ziarniniaka Wegenera (ziarniniakowatości z zapaleniem naczyń), migreny ocznej i niektórych patologii krwi.
Diagnostyka różnicowa zajmuje się ustaleniem możliwości wystąpienia wszystkich wyżej wymienionych chorób na podstawie wyników badania ankietowego, przedmiotowego, laboratoryjnego i instrumentalnego.
Najczęściej zespół Tolosy-Hunta należy odróżnić od następujących patologii:
- zablokowanie zatoki jamistej przez skrzeplinę;
- zespół Rochona-Duvignoda;
- zespół przestrzeni zaklinowej (zespół Jacota);
- zespół Raedera przytrójdzielny;
- polineuropatia czaszkowa.
Z kim się skontaktować?
Leczenie Zespół Tolosy-Hunta
Zespół Tolosa Hunta dobrze reaguje na leczenie immunosupresyjne kortykosteroidami hormonalnymi. Takie leki są w stanie stłumić agresywną odpowiedź układu odpornościowego i jego szkodliwy wpływ na tkanki organizmu.
Najczęściej przepisywanymi lekami są prednizolon, metyloprednizolon, kortyzon lub alternatywne leki, które wykazały pozytywne efekty w leczeniu znanych patologii autoimmunologicznych. Korzyści ze stosowania sterydów są prawdopodobnie związane z mechanizmem antyoksydacyjnym i/lub zdolnością tak wysokich dawek do zmniejszania obrzęku i późniejszego niedokrwienia w dotkniętych obszarach. [ 6 ]
Oprócz kortykosteroidów wskazane jest stosowanie leków przeciwbólowych i przeciwdrgawkowych. Konieczne są złożone preparaty multiwitaminowe.
Jeśli ściśle przestrzegasz wszystkich instrukcji i zaleceń lekarza, bolesne objawy zespołu Tolosa-Hunta szybko ustępują: pacjenci zauważają wyraźną poprawę samopoczucia około drugiego lub trzeciego dnia. W zdecydowanej większości przypadków zdolność do pracy zostaje zachowana. [ 7 ]
Optymalne dawki i częstotliwość przyjmowania leków hormonalnych ustalane są indywidualnie. Nie ma powszechnie akceptowanego schematu leczenia, ponieważ bardzo trudno jest zorganizować badania kontrolowane placebo, co wiąże się z niską częstością występowania zespołu. Najczęściej zaleca się duże dawki kortykosteroidów, chociaż zdarzały się przypadki skuteczności i dość małych dawek leków (na przykład stosowanie prednizolonu w ilości mniejszej niż 0,5 mg/kg na dobę). Obecnie średnia dawka prednizolonu stosowana w zespole Tolosa-Hunta wynosi 1-2 mg/kg na dobę.
Przybliżony plan leczenia:
- Metyloprednizolon (Solu-Medron 1000 w postaci wlewu dożylnego z 250 ml izotonicznego roztworu chlorku sodu i Panangin (10,0) codziennie przez pięć dni;
- Mildronat w celu normalizacji metabolizmu komórkowego, 500 mg w postaci wstrzyknięcia dożylnego dziennie przez 10 dni;
- Neuromidyna w celu poprawy przewodzenia impulsów wzdłuż włókien nerwowo-mięśniowych, 20 mg doustnie trzy razy dziennie;
- Klonazepam w celu nasilenia działania hamującego na przekazywanie impulsów nerwowych i stymulację receptorów benzodiazepinowych, 2 mg doustnie i/lub Trileptal 150 mg doustnie przed snem.
Możliwe jest zalecenie długotrwałej terapii glikokortykosteroidami z zastosowaniem dużych dawek prednizolonu. [ 8 ]
Zapobieganie
Nie można zapobiec wystąpieniu zespołu Tolosa Hunta z wyprzedzeniem. Wynika to przynajmniej z faktu, że przyczyny zaburzenia nie zostały jeszcze jednoznacznie określone. Jeśli zostaną wykryte jakiekolwiek bolesne objawy - w szczególności częste bóle w okolicy czołowej i oczodołach, podwójne widzenie i osłabienie mięśni oka, należy jak najszybciej skontaktować się z odpowiednim specjalistą i przeprowadzić pełną diagnostykę.
Profilaktyka wtórna ma na celu zapobieganie nawrotom u pacjentów z już zdiagnozowanym zespołem Tolosa Hunta. Ważne punkty działań zapobiegawczych to:
- regularne konsultacje lekarskie, procedury diagnostyczne i specjalistyczny nadzór ambulatoryjny;
- okresowe kursy terapii kortykosteroidami;
- wzmacnianie i utrzymanie prawidłowego stanu układu odpornościowego.
Wszyscy chorzy powinni unikać sytuacji stresowych i szybko leczyć wszelkie procesy zapalne w organizmie.
Prognoza
Rokowanie w zespole Tolosa-Hunta uważa się za pomyślne. Istnieje dobra odpowiedź na terapię kortykosteroidami, przypadki samoistnej remisji są powszechne, chociaż niektórzy pacjenci doświadczają skutków resztkowych w postaci upośledzenia funkcji uszkodzonych mięśni oka. Jeśli choroba nie jest leczona, następnie staje się nawrotowa. U pacjentów, którzy otrzymali leczenie, nawroty obserwuje się w około 35% przypadków. [ 9 ]
Po zakończeniu cyklu terapeutycznego następuje zazwyczaj powrót do sprawności. Dotyczy to jednak prawidłowo zdiagnozowanej choroby, a nie innych patologii, które rozwijają się pod „maską” zespołu. [ 10 ]
Niepełnosprawność obserwuje się tylko w rzadkich przypadkach. Tylko przy udokumentowanych częstych zaostrzeniach można przypisać trzecią grupę niepełnosprawności. W trudnych przypadkach pacjent jest przenoszony do lekkiej pracy, której nie towarzyszą obciążenia wzrokowe. Jeśli zespół Tolosa-Hunta ma charakter przewlekły nawracający, wówczas osobie nie zaleca się prowadzenia pojazdów, co jest spowodowane upośledzoną funkcją motoryczną gałek ocznych i podwójnym widzeniem.

