Złamanie kości udowej: przyczyny, objawy, rozpoznanie, leczenie
Ostatnia recenzja: 23.04.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
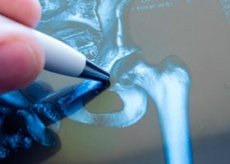
Złamania proksymalnej kości udowej
Kod ICD-10
- S72.0. Złamanie szyi uda.
- S72.1. Gwałtowne złamanie.
- S72.2. Złamanie kręgów.
Klasyfikacja
Istnieją złamania przyśrodkowe (dostawowe) i boczne (pozastawowe). Pierwsze obejmują złamania głowy i szyi kości udowej, drugie - interweniujące, przewracające się i izolowane złamania dużych i małych szaszłyków.
Medialne złamania biodra
Epidemiologia
Złamania głowy kości udowej są rzadkie. Naruszenie integralności szyi stanowi 25% wszystkich złamań biodra.
Klasyfikacja
W zależności od przejścia linii przełomu rozróżnia się podpozycję (podkapital), przezwątrobową (przezsercową) i złamanie podstawy szyi (podstawową).
W pozycji kończyny w momencie urazu złamania szyjki kości udowej dzieli się na złamania i zwichnięcia.
Przyczyny
Złamania uprowadzeń występują podczas upadku na nogę w stawie biodrowym. Jednocześnie wzrasta kąt szyjkowo-trzonu macicy, który jest w normie 125-127 °, więc te złamania są również nazywane złamaniami koślawości.
Opadając na zredukowaną nogę, następuje spadek kąta szyjkowo-trzonowego (przywodzenia lub zmiany, złamania). Złamania Varusa występują 4-5 razy częściej.
Objawy
Medialne złamania szyjki kości udowej często występują u osób w podeszłym wieku z upadkiem na zredukowaną lub cofniętą nogę. Po urazie występują bóle w stawie biodrowym i utrata kończyny kończyny.
Diagnostyka
Anamneza
W historii - charakterystyczna trauma.
Egzamin i badanie fizykalne
Uszkodzona kończyna jest obrócona na zewnątrz, umiarkowanie skrócona. Obszar stawu biodrowego nie został zmieniony. W badaniu palpacyjnym odnotowano wzrost pulsacji naczyń kości udowej pod więzadłem puapartycznym (objaw SY Girgolava) i bolesność. Pozytywne objawy obciążenia osiowego i "obcasa obciętego": pacjenci nie mogą unieść nogi unieruchomionej w stawie kolanowym. Kończyna jest skrócona ze względu na długość funkcjonalną.
Badania laboratoryjne i instrumentalne
Lokalizacja złamania i wielkość kąta szyjkowo-deksowego są określane na podstawie rentgenogramu.
Leczenie
Pacjenci ze złamaniami szyjki kości udowej są leczeni szybko, z wyjątkiem złamania krętków i urazów kłów na tle ogólnych przeciwwskazań do interwencji chirurgicznej.
Leczenie zachowawcze
Leczenie zachowawcze u młodych ludzi polega na nałożeniu dużego bandaża biodrowego w Whitman z usunięciem kończyny o 30 ° i rotacją do wewnątrz przez okres 3 miesięcy. Następnie chodzenie po kulach jest dozwolone bez obciążania kontuzjowanej kończyny. Obciążenie jest dozwolone nie wcześniej niż 6 miesięcy po urazie. Możliwość pracy zostaje przywrócona po 7-8 miesiącach.
U osób starszych duże opaski biodrowe dają różne komplikacje, więc rozsądniej jest stosować trakcję szkieletową kłykcia biodrowego przez 8-10 tygodni przy masie 3-6 kg. Kończyna jest cofnięta o 20-30 ° i umiarkowanie obrócona do wewnątrz. Przydziel wczesną gimnastykę terapeutyczną. Od 710 dnia pacjenci mogą podnosić się na łokciach, stopniowo ucząc ich siedzieć w łóżku, a po 2 miesiącach - stawać na kulach bez obciążenia kończyny. Dalsze taktyki są takie same jak po usunięciu gipsu.
Leczenie chirurgiczne
Kalus, jak wspomniano wcześniej, jest rozwijany z endosteum, okostnej, intermediarno, paraossalno z sąsiednich mięśni i krzepnięcie krwi pierwotnym, oraz w celu zakończenia naprawcze regeneracji wymaga dobrego ukrwienia. W przypadku złamania szyjki kości udowej centralny fragment jest prawie całkowicie pozbawiony pokarmu, ponieważ dopływ krwi pochodzi z przydawki z miejsca, w którym znajduje się kapsułka. Tętnica okrągłego więzadła uda jest zatarta w wieku 5-6 lat. Okostnej szyjki kości udowej nie jest pokryta od najbliższego M S W U zamykane torebki stawowej i pierwszym zakrzep erozji płynu maziowego w ten sposób pozostaje tylko endosteum źródłem regeneracji. Wszystko to staje się główną przyczyną pourazowej aseptycznej martwicy głowy i szyi kości udowej u 25% chorych i więcej.
Tak więc, aby skonsolidować złamanie szyjki kości udowej w takich nieopłacalnych warunkach, konieczne jest dobre porównanie i sztywne mocowanie fragmentów, które można osiągnąć jedynie chirurgicznie.
W leczeniu chirurgicznym istnieją dwa rodzaje osteosyntezy szyjki kości udowej: otwarte i zamknięte.
Gdy metoda jest otwarta, wytwarzana jest artrotomia stawu biodrowego, a fragmenty są odkrywane i ponownie zasiedlane. Następnie, z podatnego regionu, jest wybijany sworzeń, który pod kontrolą widzenia i zabezpiecza fragmenty. Ranę zaszywa się. Metodę otwartą lub dostawową rzadko stosuje się, ponieważ po jej wystąpieniu często występuje ciężka choroba zwyrodnieniowa stawów. Ta metoda jest traumatyczna.
Powszechna jest powszechna lub wielostawowa metoda osteosyntezy szyjki kości udowej. Pacjent zostaje umieszczony na stole ortopedycznym. W znieczuleniu miejscowym lub ogólnym, fragmenty są przestawiane przez usunięcie kończyny o 15-25 °, przyczepność wzdłuż osi i wewnętrzny obrót o 30-40 ° w porównaniu z normalnym położeniem stopy. Uzyskane położenie jest potwierdzone przez rentgen.
Rozdziel tkanki miękkie w obszarze podkrętarzowej do kości, z tego punktu stempla kołka musi uszczelnić fragmenty bez odchodzenia od osi szyjki kości udowej. Nie jest to łatwe zadanie, ponieważ chirurg nie widzi fragmentów. Aby nie przegapić, korzystają z pomocy różnych przewodników. Wielu chirurgów nie używa reżyserów, ale robi co następuje. Równolegle do grudkowatej wiązki, metalowy pasek z dziurami jest przyszyta na skórze żołądka pacjenta. Z podatnego obszaru wykonywane są dwa szprychy, prowadzone przez rzutowany występ szyjki kości udowej. Przeprowadzić inspekcję rentgenowską. Jeśli szprychy staną się dobrze, uderzy w nich gwóźdź z trzema ostrzami. Jeśli nie, wówczas pozycja paznokcia zostaje skorygowana, koncentrując się na szprychach i płycie z otworami. Po związaniu fragmenty wyeliminować apetyt na osi ramienia, wbić razem fragmenty specjalne narzędzie (Impactor) i trzy ostrzem Gwoździowkręty płyty trzonowym że śruby przymocowanej do kości udowej. Ranę zaszywa się. Nałóż tylną gingułę z łopatki na końce palców na 7-10 dni. Od pierwszego dnia po operacji rozpoczynają gimnastykę oddechową. Po wyeliminowaniu unieruchomienia kończyny zostaje nadana pozycja dekontaminacyjna. Pacjent może wspiąć się na łokciach, a następnie usiąść na łóżku. Po 4 tygodniach ofiara może chodzić o kulach bez obciążania kończyny operowanej. Obciążenie jest dozwolone nie wcześniej niż 6 miesięcy po operacji. Urabialność jest przywracana po 8-12 miesiącach.
Optymalne uproszczenie techniki zamkniętej osteosyntezy kontroli teleradiologicznej szyi szyjnej. Pomaga znacznie skrócić czas interwencji, co jest niezwykle konieczne w przypadku operacji u starszych pacjentów obciążonych współistniejącymi chorobami. Po zmianie położenia następuje nacięcie w kości w obszarze dołu werżowego o długości 2-3 cm, a fragmenty mocuje się za pomocą dwóch lub trzech długich gąbczastych śrub. Nałóż szwy na skórę.
Bardziej niezawodną i trwałą formą osteosyntezy złamań szyjnych i kręgowych jest utrwalenie dynamiczną szydełkowaną śrubą DHS, co zostanie omówione w rozdziale "Boczne złamania".
Jeśli chory odmawia wykonania zabiegu lub choroby współistniejące są uważane za przeciwwskazanie do zabiegu chirurgicznego, leczenie powinno mieć na celu aktywację pacjenta. Odmowa operacji nie oznacza odmowy leczenia. Rozpoczyna się od zapobiegania powikłaniom zakrzepowo-zatorowym (bandaż kończyn, antykoagulanty). Pacjent powinien siedzieć w łóżku, począwszy od 2 dnia po urazie, trzeciego dnia - siedzieć, dyndając nogami z łóżka. Pacjent powinien nauczyć się jak najwcześniej stać i poruszać się o kulach z kończyną zawieszoną na szyi za pomocą szmatki z tkaniny.
Obecnie w leczeniu złamań przyśrodkowych u osób w podeszłym wieku, które mają wysoki potencjał rozwoju aseptycznej martwicy, coraz częściej uznaje się zastąpienie stawów. Może być jednobiegunowy (z wymianą tylko głowy kości udowej) lub dwubiegunowy (z wymianą głowy i panewki). W tym celu stosuje się protezy Sivash, Shercher, Moore itp. Korzyścią jest całkowita endoprotetyka.
Boczne złamania kości udowej
Epidemiologia
Boczne złamania stanowią 20% wszystkich złamań biodra.
Przerywalne i jawne złamania biodra
Obraz kliniczny i diagnostyka. Ból w obszarze urazu, upośledzenie funkcji kończyny. Podczas badania stwierdza się obrzęk w okolicy dużego krętarza, palpacja jest bolesna. Pozytywny objaw obciążenia osiowego. Na rentgenogramie ujawnia się złamanie, którego linia przebiega w sposób pozornie boczny do połączenia torebki stawowej.
Noga. Duża powierzchnia złamania, a tym samym powierzchnia kontaktu z fragmentami, a także dobre ukrwienie, mogą skutecznie leczyc złamania złamań zachowawczo.
Nakładają one szkieletową przyczepność na epikondyle uda, masa ładunku wynosi 4-6 kg. Kończyna jest układana na oponach funkcjonalnych i cofana o 20-30 °. Czas trwania trakcji wynosi 6 tygodni, następnie noga jest mocowana za pomocą gipsu biodrowego przez kolejne 4-6 tygodni. Całkowity okres unieruchomienia wynosi nie mniej niż 12 tygodni. Praca dozwolona po 4-5 miesiącach.
U osób starszych leczenie trakcją szkieletową można kontynuować do 8 tygodni. Następnie przez 4 tygodnie nakłada się ściągacz mankietowy o ciężarze 1-2 kg lub kończyna za pomocą buta opóźniającego umieszcza kończynę w kończynie. Aby wykluczyć obrót kończyny, możliwe jest użycie worka z piaskiem lub buta retortowego, mankiety AP. Czernow.
Chirurgiczne leczenie złamań kręgów odbywa się w celu aktywizacji ofiary, skrócenia czasu spędzanego w łóżku, najszybszego treningu w chodzeniu po kulach i samoobsługi.
Operacja polega na noszeniu gwoździa z dwoma ostrzami lub trzema ostrzami w szyjce kości udowej, która jest zapinana na fragmenty, a duży trzpień jest stosowany do nadania sztywności konstrukcji. Zamiast gwoździ możesz użyć płytki w kształcie litery L. Warunki leczenia i rehabilitacji są takie same jak w przypadku leczenia zachowawczego.
U osób osłabionych operację upraszcza się, zastępując trzema paznokciami gwoździem trzy długie gąbczaste śruby.
Jednym z optymalnych środków utrwalających dla złamań kręgów jest dynamiczna śruba DHS. Niektóre etapy techniki jej nałożenia pokazano na rys. 8-6.
Po interwencji zewnętrzne unieruchomienie nie jest potrzebne. Pacjent chodzi o kulach z dozowanym obciążeniem kończyny, zaczynając od 3-4 tygodnia.
Przy jednoczesnym złamaniu szyjki kości udowej i szaszłyków stosuje się gwoździe gamma ze śrubami blokującymi (gwóźdź GN-gamma). Gwoździe gamma odznaczają się wytrzymałością struktury i są jakościowo wyższe niż gwóźdź z DHS. Dobrze też, że w przypadku podatnego na złamanie kości udowej można również użyć wersji wydłużonej (LGN). Główną zaletą gwoździa jest to, że pacjentowi pozwala się dozować ładunek na kulach już 6 dnia po operacji.
Izolowane złamania szaszłyków
Złamanie dużego krętarza często występuje w wyniku bezpośredniego mechanizmu urazu i charakteryzuje się miejscowym bólem, obrzękiem, ograniczeniem funkcji kończyn. Palpacja może ujawnić skruszenie i ruchomy fragment kości. Następnie wykonuje się radiografię.
20 ml 1% roztworu prokainy wstrzykuje się do miejsca złamania. Kończyna jest umieszczona na oponie funkcjonalnej z prowadzeniem 20 ° i umiarkowanym obrotem zewnętrznym.
Złamanie małego krętarza jest wynikiem ostrego skurczu mięśnia biodrowo-lędźwiowego. Jednocześnie obrzęk i tkliwość znajdują się na wewnętrznej powierzchni uda, co jest pogwałceniem zgięcia bioder - "objawem obciętej pięty". Wiarygodność diagnozy potwierdza radiogram.
Po znieczuleniu miejsca złamania kończynę umieszcza się na oponie w pozycji zgięcia w stawach kolanowych i biodrowych pod kątem 90 ° i umiarkowanym obrotem wewnętrznym. W obu przypadkach przyczepność manekinów dyscyplinarnych jest stosowana przy ciężarze do 2 kg.
Warunki unieruchomienia w izolowanych złamaniach szaszłyków - 3-4 tygodnie.
Powrót do niepełnosprawności następuje po 4-5 tygodniach.
Łuszczycowe złamania uda
Kod ICD-10
S72.3. Złamanie ciała [trzonu] kości udowej.
Epidemiologia
Około 40% wszystkich złamań kości udowej składa się.
Przyczyny
Powstają z bezpośredniego i pośredniego mechanizmu urazowego.
Objawy i diagnoza
Rozpoznanie typowego złamania trzonu kości charakteryzuje wszystkie jego cechy charakterystyczne. Cechą traumatyczną jest częsty rozwój wstrząsu i krwawienia do tkanek miękkich, osiągając stratę 0,5-1,5 litra.
W zależności od poziomu uszkodzenia rozróżnia się złamania górnej, środkowej i dolnej trzeciej, a przesunięcie fragmentów, a zatem taktyki w przypadku naruszenia integralności każdego z segmentów będą różne.
- Ze złamaniami w górnej trzeciej części pod wpływem trakcji mięśniowej centralny fragment przemieszcza się do przodu, na zewnątrz i obraca na zewnątrz. Fragment peryferyjny jest przywoływany i podciągany.
- Ze złamaniem w środkowej trzeciej centralny fragment jest nieco nachylony do przodu i na zewnątrz, a obwodowy fragment jest odchylony do góry i nieco zredukowany. Deformacja kończyny wynika z dominującego przesunięcia wzdłuż długości i umiarkowanej krzywizny kątowej.
- Złamanie w dolnej jednej trzeciej kości udowej charakteryzuje się przesunięciem centralnego fragmentu w kierunku przednim i wewnętrznym z powodu zgięcia zginaczy i silnych mięśni przywodziciela. Krótki fragment obwodowy w wyniku skurczu mięśnia brzuchatego łydki odchyla się do tyłu. Możliwe jest uszkodzenie wiązki nerwowo-mięśniowej fragmentem kości.
Gdzie boli?
Powikłania złamania biodra
Po złamaniach biodra, szczególnie tych leczonych starymi metodami, w wielu przypadkach rozwijają się uporczywe kontrakty prostowników stawu kolanowego. Przyczyną ich występowania jest długotrwałe unieruchomienie, uszkodzenie stawów lub miofazyoza. Ta ostatnia polega na łączeniu się głów czworogłowych kości udowej z kością, a także różnych warstw tkanek miękkich między sobą, co prowadzi do wyłączenia funkcji stawu kolanowego. Czasami myofasciothhenodez łączy się z patellodezem - przyrost rzepki na kłykci biodra.
Od unieruchomienia i przykurczów artrogenicznych, myofasciosis wyróżnia się tym, że występuje po krótkim (2-3 miesiące) zespoleniu kończyny i nienaruszonym stawie kolanowym.
Diagnoza charakteryzuje się poczuciem niedrożności w miejscu zrostu, brakiem bólu w rozwoju, atrofią mięśni biodrowych, głównie w środkowej trzeciej, naruszeniem ruchomości uda skórno-powięziowego. Sprawdź mobilność, przesuwając miękkie tkanki w górę, w dół i wokół osi podłużnej. Istniejące blizny po operacjach są wycofywane, a jeszcze bardziej wycofane, gdy próbujesz się poruszać w stawie kolanowym. Zwróć uwagę na przesunięcie rzepki na górę i na zewnątrz, a także ograniczenie jej ruchliwości.
Przy długotrwałych przykurczach rozwija się koślawe odchylenie dolnej części nogi i nawrót stawu kolanowego.
Charakteryzuje się objawami napięcia i nierównomiernego napięcia mięśni. W pierwszym przypadku pasywne zgięcie piszczeli prowadzi do dobrze wyrażonego napięcia mięśni w miejscu przyczepienia. Napięcie nie obejmuje części bliższych. W drugim przypadku, przy aktywnym zgięciu piszczeli, występuje napięcie mięśniowe nad połączeniem i jego brak w dalszych odcinkach.
Rentgen znajduje nadmierną modzelowatość kości z kolczastymi wyrostkami, porwaniem miękkich tkanek, atrofią mięśni i wzrostem podskórnej warstwy tłuszczu.
W strefie stawu kolanowego - regionalnej osteoporozy, kłykcia uda są zdeformowane: zmniejszone i rozciągnięte w kierunku przednio-tylnym (objaw "buta"). Szczególnie cierpi zewnętrzny kastyk.
Zmiana kąta rzepki. Jeśli kąt pomiędzy tylną powierzchnią rzepki a osią kości udowej wynosi 27,1 °, to w przypadku miofasciozy kąt maleje do 11,1 °. Sama rzepka zmienia swoją strukturę i kształt. Warstwa korowa staje się cieńsza, ciało staje się porowate i zaokrąglone - objaw "soczewki". Na elektromiogramie powyżej miejsca zespolenia zmiany są minimalne, ale poniżej stapiania oscylacji są ostro zmniejszone, nierówne pod względem wysokości i częstotliwości, a czasami krzywa zbliża się do linii prostej.
Wszystkie ujawnione objawy zaburzeń stawu kolanowego są zgrupowane w różniczkowej tabeli diagnostycznej, która jest niezbędna do rozróżnienia trzech najczęstszych przykurczów: unieruchomienia, arthrogenii i miofasciozy.
Należy zauważyć, że w większości przypadków myofascioza stawu kolanowego nie jest leczeniem zachowawczym i wymaga interwencji chirurgicznej. Operacja polega na dziesięcioleko-lizie, rozdzieleniu głów mięśnia czterogłowego i późniejszej operacji plastycznej. W okresie pooperacyjnym wczesne leczenie czynnościowe jest obowiązkowe.
W klinice SamGMU operacyjne leczenie miofaskozy stawu kolanowego jest prowadzone od 1961 r. Różnymi metodami: Payra, Judet, Thompson-Kaplan. W ostatnich latach operacje są przeprowadzane zgodnie z procedurą opracowaną przez A.F. Krasnov i V.F. Miroshnichenko.
Podłużnie proste i pośrednie głowice są oddzielone od szerokich ścięgien i zmobilizowane w największym możliwym stopniu poza proces klejenia. Następnie ścięgno mięśni prostych i pośrednich jest podzielone na płaszczyźnie czołowej i odcięte od rzepki. Przez ciągnięcie wzdłuż długości zginania piszczelowej i rozciągać te mięśnie i wyginają podudzia do maksymalnego możliwego kąta, często normalnej (30-40 ° C). Ścięgno pośredniego mięśnia uda jest rozcięte wzdłuż, a końce są usuwane z prawej i lewej strony mięśnia prostownika uda. Noga jest wygięta pod kątem 90-100 ° C, i wytwarza czworogłowego sztucznych femoris mięśni, ścięgien przeszczepów za pomocą mięśni pośrednie nie tylko w celu przywrócenia funkcji, ale również z tworzyw sztucznych defektów powstałych podczas zgięcia kolana. Następnie zszywa się warstwy tkaniny na kolanach nałożyć gips przez 2-3 tygodnie, a następnie wyjmowany - przez kolejne 10-12 dni. W ranie przez 1-2 dni pozostaw dwie probówki drenażowe, najlepiej z aktywnym zasysaniem. Od 2 do 3 dnia pokazano fizjoterapię i typ pasywny LFK. W czwartym piątym dniu wykonywana jest terapia ruchowa stawu kolanowego: aktywne zgięcie i pasywne przedłużenie goleni. Od 7 do 8 dnia pacjent unbuje golenie, leżąc na boku i od 10 do 12 dnia - w pozycji siedzącej. Po usunięciu obsady, mechanoterapii, pływalni i terapii ruchowej w wodzie pokazane są ćwiczenia na symulatorze, kule podczas chodzenia. Obciążenie kończyny pozwoli 2-3 tygodni po zabiegu, ale należy pamiętać, że w pierwszych miesiącach po zabiegu pozostaje niedobór aktywnego przedłużenia temperaturze 10-15 °.
Co trzeba zbadać?
Leczenie złamania szyjki kości udowej
Zachowawcze leczenie złamania szyjki kości udowej
Leczenie może być zachowawcze i operacyjne. Złamania bez przesunięcia są leczone poprzez przymocowanie kończyny za pomocą dużego bandaża biodrowego, przestrzegając zasady: "im wyższe złamanie, tym większa ekstrakcja biodra".
W przypadku skośnych i spiralnych złamań zaleca się stosowanie trakcji szkieletowej. Szprychy są prowadzone przez nadgarstek uda, przy użyciu ciężaru 8-12 kg. Kończyna jest umieszczona na oponie. Biorąc pod uwagę przesunięcie środkowego fragmentu i aby uniknąć kątowej deformacji "bryczesów konnych" z dużymi złamaniami kości udowej, kończyna jest cofnięta nie mniej niż 30 ° od osi tułowia. Przy złamaniach w środkowej trzeciej, ołów nie przekracza 15-20 °. W obu przypadkach zgięcie stawów kolanowych i biodrowych odpowiada 140 °, w kostce - 90 °.
Podczas złamania w stawie biodrowym w dolnej części, aby zapobiec uszkodzeniu naczyniową wiązki i uzyskać Porównanie fragmentów, konieczne jest ustalenie obniżonej funkcji kończyny, na tej samej sieci, a wygięcie 90-100 ° do stawów biodrowych i kolanowych. Miękki wałek jest umieszczony pod łatą obwodową. Monitorowany jest stan wiązki nerwowo-naczyniowej.
Warunki unieruchomienia z zachowawczymi metodami leczenia 10-12 tygodni.
Chirurgiczne leczenie złamania szyjki kości udowej
Otwarte położenie zostaje zakończone przez zapięcie fragmentów w jedną stronę. Najczęściej stosowany metaloestezyntę śródszpikową, rzadziej - pozaszpikowy. Uzupełnij operację poprzez zszycie rany katgutem i nałożenie bandaża biodrowego gipsu.
U operowanych pacjentów unieruchomienie kończyny trwa 12 tygodni.
Obecnie możliwości traumatologów w leczeniu złamań kości udowej znacznie wzrosły. Reserved lekarze podejście do wykorzystania na udzie mówił urządzenia z powodu częstego tkanki miękkiej ropienie zmieniła aktywnego stosowania zewnętrznych urządzeń mocowania drążka, zarówno jako samodzielne leczenie, a do przygotowania przyszłych interwencji. Pojawiła się seria mocnych i dużych rozmiarów płytek, które pozwalają z powodzeniem leczyć złamania wielopostaciowe kości udowej. Szczególną uwagę należy zwrócić na nowoczesną, najbardziej obiecującą metodę osteosyntezy śródszpikowej ze sworzniami blokującymi.
Istnieją cztery sposoby wewnątrzszpikowej osteosyntezy ciała kości udowej: rekonstrukcyjnej, kompresyjnej, dynamicznej i statycznej.
Włożenie szpilki do kości udowej można wykonać w kierunku przednim (przez bliższą część) lub wstecznym (przez dystalną część).
Metoda Antegrade
Operacja wykonywana jest na ekstrawaganckim stole operacyjnym pod kontrolą promieniowania rentgenowskiego. Pacjent jest umieszczony na plecach.
Na wierzchołku dużego krętarza o długości 8-10 cm wykonuje się nacięcie, a następnie wypuszcza wierzchołek dużego krętarza. Nieco przyśrodkowo i od przodu występuje depresja, przez którą igła Kirschnera przechodzi do kanału szpikowego.
Na szprychach z kaniulowanym szydłem poszerzyć otwór, a następnie pogłębić go o 8 cm, średnica otworu powinna być o 2 mm większa niż średnica trzpienia. Zmierz głębokość kanału szpikowego do części dystalnej. Pręt śródkostny jest połączony z prowadnicami proksymalnymi i dystalnymi, a replikacja fragmentów jest przenoszona do kanału szpikowego.
Gwoździe rekonstrukcyjne stosuje się do wewnątrzszpikowej osteosyntezy bliższej części kości udowej przy złamaniach szyjnych i złamaniach kręgów. Dzięki kątowej instalacji śrub rekonstrukcyjnych głowa i obszar krętarza są w anatomicznym położeniu względem kości. Najpierw blokowana jest część proksymalna, a następnie dystalna.
Pręty kompresyjne są stosowane do wewnątrzkostnej osteosyntezy kości udowej, a złamanie powinno wynosić co najmniej 3 cm od śruby blokującej.
Konstrukcja pręta pozwala na zastosowanie metod kompresji, dynamiki i statyczności, a śruby blokujące w tych metodach umieszcza się najpierw w dystalnej, a następnie w kościach proksymalnych. Czyszczenie obiektów docelowych. W metodzie kompresji śruba dociskowa wkręcana jest w gwintowany otwór wewnątrz pręta, za pomocą metod dynamicznych i innych, wkręcana jest śruba zaślepiająca.
Metoda wsteczna
Stosuje się przy złamaniach nisko-trzonowych kości udowej lub gdy niemożliwe jest wykonanie pracy na części proksymalnej - obecność struktur metalowych, endoprotezy itp.
Przed operacją na radiogramach należy określić rodzaj złamań i wielkość pręta implantu. Pacjent leży na stole ze zgiętym pod kątem 30 ° stawem kolanowym. Przy niewielkim cięciu, Payra od strony środkowej otwiera staw kolanowy. Odsłonięcie dołu śródkostnego, poprzez niego tworzy kanał w kości udowej, który staje się kontynuacją kanału szpikowego. Jego głębokość powinna wynosić 6 cm, szerokość - 1,5-2 cm więcej niż średnica pręta. Ten ostatni jest połączony z celem i wstrzyknięty do jamy szpikowej. Blokowanie trzonu rozpoczyna się od najbardziej dalszego otworu, a następnie - w części bliższej. Operacja jest zakończona przez włożenie ślepej śruby do dalszego końca śródszpikowego trzonu i zszycie urazu stawu kolanowego. Immobilizacja zewnętrzna nie jest potrzebna.


 [
[