Typ HPV 45: co to jest i jak niebezpieczny?
Ostatnia recenzja: 23.04.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Po przeżyciu dużej części życia, w wieku 50 lat, zwykle otrzymują przyzwoity bagaż różnych chorób. Niektóre z nich są wynikiem nieracjonalnego odżywiania, niewłaściwego stylu życia, złych nawyków itp., Drugi powstaje pod wpływem różnych wirusów i infekcji, które dostają się do ludzkiego ciała i pasożytują w nim. Niektóre typy takich wirusów, na przykład HPV typu 45, po raz pierwszy opisane w 1987 r., Z kolei wywołują rozwój zagrażających życiu patologii zdrowotnych, które nazywane są onkologicznymi. A ponieważ tylko ten, kto jest ostrzeżony i posiada informacje, jest uważany za chroniony, postaramy się przekazać czytelnikowi maksymalnie niezbędne informacje na temat takiego podstępnego wirusa.
Jak niebezpieczny jest HPV typu 45?
HPV jest skrótem od czynnika chorobotwórczego znanego nam jako ludzki wirus brodawczaka lub wirus brodawczaka. Jest obecny w ciele dużej liczby osób, ponieważ jest w stanie poruszać się dość szybko z osoby na osobę.
Papillomowirus jest przyczyną pojawienia się na skórze nowotworów, które ludzie nazywają brodawkami. Wydawałoby się, że jest to niebezpieczne, ponieważ brodawki nie powodują uszczerbku na zdrowiu, powodując jedynie pewien dyskomfort fizyczny i psychiczny. Ale nie wszystko jest takie proste.
Faktem jest, że ludzki wirus brodawczaka ma wiele odmian, z których każda wpływa na ludzkie zdrowie na różne sposoby (według różnych źródeł od 100 do 600 szczepów, w związku z czym należy je policzyć). Z tego powodu różne typy wirusa zostały podzielone na 4 klasy, wskazując, jak niebezpieczny jest ten gatunek dla ludzi.
Najbezpieczniejszą nie-onkogenną klasą HPV są typy 1,2,4,5, 7, 10, 28, 41,53 i kilka innych. To właśnie te wirusy powodują pojawienie się na ciele wulgarnych, płaskich i podeszwowych brodawek, które praktycznie nie przekształcają się w złośliwe nowotwory.
Rodzaje HPV 3, 6, 11, 13, 32, 42, 44 i niektóre inne są uważane za przedstawicieli klasy o niskim ryzyku onkogennym. Oznacza to, że patologia związana z tymi wirusami, wykrywana we wczesnych stadiach rozwoju, nie przekształca się w problem onkologiczny z terminowym skutecznym leczeniem. W przeciwnym razie ryzyko zachorowania na raka nadal pozostaje.
HPV 30, 35, 52 i kilka innych typów to klasa średniego ryzyka onkogennego. Tego typu wirusy nie zawsze prowadzą do raka, ale pod wpływem niekorzystnych czynników z biegiem czasu, choroba z wysokim prawdopodobieństwem staje się złośliwa.
Wirusy 16, 18, 31, 33, 39, 45, 50 i niektóre inne typy są klasyfikowane jako czynniki o wysokiej onkogenności. Obecność tych wirusów w organizmie człowieka jest bardzo niebezpieczna ze względu na wysoki stopień prawdopodobieństwa rozwoju patologii onkologicznych.
Załóżmy, oczy, obecność HPV korpus 45 typu zwiększa ryzyko zaostrzenia guzów łagodnych złośliwą kilkadziesiąt razy, chociaż najbardziej onkogenne w tym względzie są te same 16 i 18 typu (na przykład, HPV 45 typu znajduje się tylko 5% przypadków raka szyjki macicy) . Jednak nie jest to powód do paniki, ponieważ od momentu, w którym wirus przedostaje się do organizmu przed rozpoczęciem procesu trawienia komórek, mija ponad rok. A następnie degeneracja komórek w tym przypadku występuje tylko w odpowiednich warunkach.
HPV typu 45 jest jednym z wirusów, które mogą powodować patologiczne zwyrodnienie komórek błony śluzowej pochwy i szyjki macicy u kobiet. Staje się to jedną z głównych przyczyn rozwoju raka szyjki macicy, w szczególności raka szyjki macicy. Dopiero tutaj nie trzeba myśleć, że dostanie się do organizmu, wirus naraz wywoła rozwój patologii raka. Jest to długi proces, prowadzony w kilku etapach, od pierwotnej infekcji podstawowej warstwy nabłonka do nieodwracalnych zmian w jego strukturze, kiedy komórki zaczynają się dzielić w sposób niekontrolowany, zwiększając w ten sposób liczbę patogennych klonów. Od momentu zarażenia wirusem przed pojawieniem się złośliwych nowotworów na tle obniżonej odporności, może to zająć około 10 lat.
Tak więc, jeśli regularnie przechodzą badania lekarskie, lekarz zwracając uwagę na pojawienie się podejrzanych objawów, takich jak pojawienie się brodawek ustrojowych i narządów płciowych, zapalenie wewnętrznych narządów płciowych, itp, może zapobiec przejściu choroby w postaci złośliwej.
Dostając się do ludzkiego ciała, papilomawirus pozostaje tam przez długi czas. Usunięcie go z organizmu jest prawie niemożliwe, ponieważ wirus jest wszczepiany w struktury komórkowe i tam przez długi czas żyje. Aby zapobiec rozwojowi chorób powodowanych przez HPV, wystarczy wprowadzić wirusa w stan nieaktywny, a następnie w przyszłych działaniach zapobiegających jego powrocie do aktywnego stadium.
W niektórych przypadkach wirus w organizmie po pewnym czasie nie został wykryty nawet przy braku leczenia. Ale jeśli zdiagnozowano 3 lub więcej razy w ciągu roku w przypadku choroby obciążającej, ryzyko zachorowania na raka nabłonka wzrasta ponad 10-krotnie.
Struktura HPV typu 45
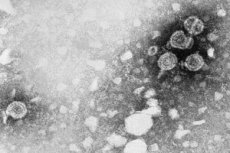
Wirus brodawczaka ludzkiego występuje w postaci sferycznych postaci o bardzo małych rozmiarach. Średnica cząsteczki HPV nie przekracza 55 nm. Cząsteczki mają prostą strukturę: jądro zawierające pierścieniowy zamknięty DNA składający się z 2 łańcuchów i otoczki białkowej (kapsydu).
DNA HPV obejmuje 2 typy genów: wczesny, które oznaczone literą E, a następnie, oznaczone literą L-E geny są odpowiedzialne za przekazywanie informacji genetycznej (i replikacji genomu) i modyfikacji komórek, a L-geny (L1 i L2 regiony genomu) uczestniczy w tworzeniu błony komórkowej. Pomiędzy tymi miejscami znajduje się długoterminowe miejsce kontrolne (LCR), które reguluje syntezę białek wirusowych.
Odpowiedzialne za pojawienie się złośliwych nowotworów są białka E6 i E7, które są zdolne do przyłączenia się do genów tworzących nowotwór (p53 i Rb), powodując transformację komórek i ich niekontrolowane dzielenie. W przypadku wirusów wysoce zjadliwych, takie łączenie odbywa się bardziej aktywnie.
HPV klasyfikacji typu opiera się na fakcie, że różne szczepy różnych sekwencji E6 i L1 genów, a więc ich zachowanie jest znacząco odmienne: jedna nie przejawia się przez całe życie osoby, podczas gdy inne powodują pojawianie się guzów łagodnych i inne czynniki, np podobnie jak HPV typu 45, prowokuj przejście tego ostatniego do postaci złośliwej, wnikając w strukturę zdrowych komórek ciała i stopniowo powodując ich maglowanie.
Cykl życia każdego wirusa opiera się na przeżyciu. I do tego musi odtworzyć zestaw podobnych cząsteczek, które mają te same właściwości (proces replikacji). Sam w sobie wirus nie może żyć, dlatego gdy zostaje podłączony do żywego organizmu, zaczyna poszukiwać komórki gospodarza, tworząc jedną wspólną cechę. Obwiednia białka wirusa jest zdolna do wiązania się z określonymi białkami otoczki komórki gospodarza, gdzie tworzy niewielką lukę, przez którą przenika do wnętrza. To na podstawie materiału komórki gospodarza wirus tworzy swoje potomstwo.
Replikacja komórek zachodzi w 2 etapach: najpierw zestaw chromosomów jest podwojony, a następnie komórka jest natychmiast dzielona na komórki macierzyńskie i potomne. Podczas dzielenia komórki, cząsteczka potomna nabywa właściwości matki.
Uszkodzenie komórek DNA może wystąpić na obu etapach i jest to uważane za naturalny wypadek. Program komórek jest taki, że w przypadku różnych uszkodzeń proces replikacji zostaje zawieszony, a w tym czasie geny p53 i Rb zaczynają korygować błędy. Dodanie onkoprotein wirusa E6 i E7 narusza ten proces, a podział komórek kończy się mutacjami złośliwymi.
W zasadzie, dopóki wirus nie znajdzie komórki gospodarza, białka E6 i E7 znajdują się pod kontrolą innych białek we wczesnym i monitorującym miejscu. Ale wchodząc w inne środowisko, onkobelki tracą kontrolę i zaczynają aktywnie syntetyzować swój własny rodzaj. W końcu ta sytuacja prowadzi do zakłócenia w funkcjonowaniu komórki gospodarza.
Przylegając do komórki gospodarza, wirus może istnieć w nim w 2 formach:
- Postać episomalna charakteryzuje się tym, że wirus istnieje poza zestawem chromosomów komórki, a zatem nie jest w stanie zmienić jej cech. Proces zakaźny w tym przypadku może występować zarówno w postaci utajonej (utajonej), jak iw powstawaniu łagodnych brodawek i brodawczaków, co jest uważane za rodzaj reakcji ochronnej organizmu.
- Zintegrowaną formą jest wprowadzenie wirusa do zestawu chromosomów komórki gospodarza, co prowadzi do zmiany jego właściwości i dezorientuje układ odpornościowy osoby, która nie wie, jak traktować takie jednostki i traci kontrolę nad ich podziałem. Nieregulowane rozmnażanie, atypowe komórki powodują wzrost guza.
Nawiasem mówiąc, takie zjawisko jak nowotwór czy dysplazja tkanek można zaobserwować w obu formach istnienia HPV, podczas gdy łagodny proces pod wpływem pewnych czynników może w każdej chwili zmienić swój charakter na złośliwy.
Sposoby przenikania HPV do ludzkiego ciała
Wirus brodawczaka ludzkiego, niezależnie od jego rodzaju lub szczepu, może żyć i rozmnażać się, pasożytując jedynie na żywym ciele. Ma kilka okazji, aby dostać się do wnętrza ciała.
HPV typu 45, ponieważ jedna z odmian wirusa brodawczaka może dostać się do organizmu na kilka sposobów:
- podczas stosunku płciowego (wirus jest przenoszony z zakażonej osoby seksualnie bez żadnej ochrony w żadnym rodzaju stosunku seksualnego), prawdopodobieństwo zakażenia wynosi więcej niż 50%,
- ścieżka kontaktu (dotykając genitaliów i wydzielin nosiciela wirusa, nosząc jego ubranie, ściskając dłonie),
- domowego sposób: poprzez zainfekowanych narzędzi (na salonie paznokci i lekarza dentysty w szpitalu przy niewystarczającym przetwarzania danych, podczas korzystania z narzędzi kosmetycznych i wirusa brodawczaka ludzkiego z elementami higieny, etc.), za pośrednictwem powietrza i wody w obszarach wspólnych (baseny, sauny, siłownie),
- podczas przechodzenia przez kanał rodny (dziecko może zarazić się matką, jeśli wirus ten był obecny w organizmie w momencie porodu). Później matka może przenieść dziecko HPV przez kontakt, często dotykając nagiego ciała i genitaliów dziecka,
- istnieje również możliwość samozakażenia poprzez przeniesienie komórek wirusa na inne części ciała (zwykle podczas depilacji lub golenia, drapanie skóry), pracownicy medyczni mogą zostać zainfekowani wirusem z powodu manipulacji medycznych.
Jednak najczęstszą przyczyną infekcji wirusem brodawczaka jest seks bez zabezpieczenia z osobami, które są nosicielami wirusa (czasami nawet nie znając go). Jednocześnie wprowadzenie wirusa do organizmu nie oznacza, że będzie ono koniecznie powodować rozwój patologii lub złośliwego procesu.
Aby HPV typu 45 prowadziło do rozwoju onkologii, konieczny jest jeden lub więcej czynników ryzyka:
- osłabiony układ odpornościowy (z kolei zmniejszać odpowiedź immunologiczną organizmu i odporność na zakażenia, w tym wirusowe, promować wiele chorób narządów wewnętrznych i chorób immunologicznych, brak witamin w organizmie, złe nawyki, leczenie cytostatyczne w przeszłości)
- obecność w organizmie czynnika zakaźnego (bakterie, grzyby, wirusy), które powoduje, że w tym stany zapalne, szczególną uwagę należy zwrócić na infekcje płciowych i chorób ginekologicznych (na chlamydia, rzeżączki, bakteryjne zapalenie pochwy, itp),
- wczesny początek aktywności seksualnej, duża liczba partnerów seksualnych, wśród których mogą być nosicielami wirusa, pacjenci z rakiem szyjki macicy itd.,
- zaburzenia hormonalne (w czasie ciąży i menopauzy, podczas i przed menstruacją, z cukrzycą, a także przyjmowanie leków steroidowych i terapii hormonalnej) oraz procesy metaboliczne w organizmie,
- osłabienie nerwowej regulacji procesów zachodzących w organizmie, pod wpływem częstego stresu i przeciążenia nerwowego,
- procedury medyczne na genitaliach,
- dziedziczne predyspozycje do chorób nowotworowych (ryzyko onkologii jest zawsze wyższe u osób, które już miały przypadki raka o różnej etiologii w rodzaju).
Objawy
Wirus brodawczaka ludzkiego jest raczej podstępną formą żywego organizmu, który nie wyobraża sobie życia poza dawcą. Ale nawet uderzając w ludzkie ciało infekcja wirusowa może zachowywać się inaczej w zależności od jej stanu.
Każdy z typów HPV powoduje pojawienie się na skórze i śluzówce różnych nowotworów (rozrosty), brodawki narządów płciowych i płaska, brodawczaka, ale nie wszystkie rodzaje wirusów zdolnych do wywołania postępujące nowotworowe tkanki (raka). HPV typu 45 odnosi się do szeregu wirusów o właściwościach onkogennych.
Niemniej jednak ten typ wirusa brodawczaka ludzkiego nie zawsze prowadzi do rozwoju raka. Warto powiedzieć, że w większości przypadków infekcja wirusem brodawczaka występuje w postaci utajonej, tj. Nie ma żadnych objawów patologii. Wykrywanie mutacji komórek pod wpływem wirusa jest możliwe tylko przy pomocy badań laboratoryjnych tkanek.
Różne typy wirusa powodują pojawianie się zewnętrznych objawów w różnych częściach ciała. W przypadku typu 45 HPV nowotwory występują na skórze i błonie śluzowej w obszarze odbytu i narządów płciowych, a także na osłonach wewnętrznych narządów płciowych u kobiet. Przy ukrytej formie patologii wirusa typu 45 obecność wirusa można wykryć w błonach szyjnych i pochwowych, chociaż nie odnotowano żadnych zewnętrznych zmian.
Pod wpływem czynników prowokujących choroba może przybrać postać subkliniczną, gdy pojawiają się tylko niektóre niezdefiniowane objawy patologii. Pacjenci mogą skarżyć się na nieprzyjemne odczucia i świąd w okolicy narządów płciowych, odczuwać dyskomfort podczas seksu i oddawania moczu oraz znajdować niezrozumiałe narośle w okolicy narządów płciowych i odbytu. Później takie nowotwory mogą pojawić się w postaci spiczastych lub płaskich (szczególnie niebezpiecznych) brodawek na wewnętrznej powierzchni pochwy, szyjki macicy, jelita grubego. Badania histologiczne i cytologiczne wskazują na występowanie hiperkeratoz (zagęszczanie tkanki), w niektórych przypadkach wykrywa się nawet DNA wirusa.
Przez cały ten czas wirus jest w komórkach ludzkich, nie wchodząc w interakcje z ich DNA, ale tylko powodując zwiększoną proliferację ograniczonych obszarów. Ale jeśli system odpornościowy zawiedzie, cząsteczki pasożyta budują swoje DNA w zestawie chromosomowym komórki nośnej. Nadchodzi trzeci etap rozwoju patologii - klinicznej (zintegrowana forma istnienia wirusa).
Na tym etapie można zaobserwować zmianę w strukturze komórek - koylocytozę, która jest oznaką, że dysplazja tkanek pochwowych lub szyjkowych jest spowodowana przez wirusa brodawczaka ludzkiego. Jak dotąd, badania histologiczne i kolposkopia nie wykazały obecności magnokla- sowanych komórek, ale zauważalna jest proliferacja tkanek na genitaliach.
W 4 etapach patologii specjalne badania laboratoryjne i kolposkopia pokażą obecność zmutowanych struktur i bezpośrednio komórek nowotworowych, które po odłączeniu od miejsca mogą rozprzestrzeniać się z przepływem limfy w całym ciele (rak inwazyjny).
Teraz do już istniejących objawów dołączają inne objawy wskazujące na poważne procesy patologiczne w ciele: osłabienie, zawroty głowy, pogorszenie stanu skóry, plamienie narządów płciowych, bolesność w podbrzuszu u kobiet. Podobne objawy można zaobserwować w 3 etapach rozwoju infekcji wirusowej i możliwe jest określenie dysplazji lub raka tylko przez badanie histologiczne, kolposkopię i biopsję (ta ostatnia jest uważana za najbardziej niezawodną metodę diagnozowania raka).
HPV typu 45 u kobiet
Ponieważ infekcja HPV typu 45 występuje zarówno seksualnie, jak i przez kontakt, "złap" ją i kobiety, i mężczyzn, a nawet dzieci. Jeśli wierzyć innym źródłom, częstość występowania wirusa brodawczaka ludzkiego wynosi od 60 do 90% populacji, a tutaj płeć odgrywa decydującą rolę.
Jednakże, już wspomniane, że przejście zakażenia wirusem raka wymaga pewnych warunków: obniżonej odporności, podatność na stres, obecność patologii zapalnych (głównie ginekologicznych i przenoszonych drogą płciową), zaburzeniami hormonalnymi. Po zapoznaniu się z listy prowokowania czynniki chorobotwórcze, łatwo jest zrozumieć, że kobiety są bardziej podatne na zakażenia HPV jest nie tyle (są partnerzy na równi) jako przejście do zintegrowanego postaci z rozwojem nowotworów, szczególnie macicy i pochwy, raka śluzówki.
W większości przypadków infekcji wirusowej przez długi czas ukryte w organizmie, dotyczy schorzeń ginekologicznych o charakterze zapalnym (zapalenia sromu i pochwy, szyjki macicy, nietypowa forma nadżerek lub pseudo). Często wirus przylega do infekcji seksualnych (chlamydia, opryszczka narządów płciowych, rzeżączka itp.).
HPV typu 45 u kobiet może objawiać się takim zespołem objawów:
- uczucie swędzenia lub pieczenia w okolicy narządów płciowych bez wydzieliny, charakterystyczne dla kandydozy (zakażenie grzybicze),
- pojawienie się obfitych półprzezroczystych wydzielin bez zapachu, czasem z żyłami krwi,
- nieprzyjemne, często bolesne odczucia podczas oddawania moczu,
- dyskomfort i ból podczas stosunku,
- proliferacja wewnętrznych tkanek narządów płciowych o charakterze zapalnym (kłykcopodobne),
- pojawienie się kolczastego kandilu lub płaskich bolesnych wysypek o kolorze czerwonawym lub białym na wewnętrznych i zewnętrznych genitaliach, w kroczu, na błonie śluzowej jelita grubego,
- krwawienie po zbadaniu przez ginekologa w późniejszych stadiach ze względu na przerwanie struktury nabłonka i pęknięcie wrażliwych tkanek podczas mechanicznej ekspozycji na nie.
Nawiasem mówiąc, same kły nie stanowią groźnego objawu wymagającego natychmiastowego leczenia. Przynoszą więcej dyskomfortu niż krzywdy. Jest to jednak symptom sygnalizacyjny, którego nie można w żaden sposób zignorować.
Najbardziej niebezpiecznym objawem HPV jest dysplazja tkanek narządów płciowych, ponieważ uważa się je za stan przedrakowy. Wirus może czekać przez dziesięciolecia przez odpowiedni moment, aby objawić jego najbardziej podstępne cechy, a neoplazja jest odpowiednim podłożem dla tego, jest jedynie odpornością na zwolnienie.
HPV typu 45 w czasie ciąży rozwija się tak samo, jak w zwykłym stanie. To tylko zmiany hormonalne w organizmie w tym okresie mogą być impulsem do patogenetycznego rozwoju wirusa brodawczaka ludzkiego, który jest obarczony rakiem szyjki macicy.
Przenoszenie wirusa i jego konsekwencje nie wpływają na zdolność posiadania dziecka, ani w ogólnym procesie, ani w rozwoju płodu płodu i jego zdrowia. Chodzi o to, że wirus nie wpływa na funkcje rozrodcze człowieka i nie może przejść przez barierę łożyskową, wpływając na tkanki dziecka, nawet jeśli u kobiety rozpoznano dysplazję lub raka szyjki macicy.
Najczęściej zakażenie wirusem HPV typu 45 nie prowadzi do przerwania ciąży i różnych powikłań. W odniesieniu do niemowląt, były rejestrowane tylko pojedyncze przypadki narodzin dzieci z brodawczaki krtani, a następnie, jeśli matki rozpoznano rozległe brodawkowaty zmiany na narządach płciowych (tryb kontakt przesyłania danych).
Czynnikami ryzyka przejścia HPV na poważne patologie są wiek powyżej 35 lat, obecność chorób przenoszonych drogą płciową, patologia szyjki macicy, jajników i pochwy, stany niedoboru odporności.
HPV typu 45 u mężczyzn
Mężczyźni mogą zarażać się wirusem HPV typu 45 na równi z kobietami, na przykład z kontaktami seksualnymi. A ponieważ wielu przedstawicieli męskiej populacji jest poligamicznych i nie dbają o swoje zdrowie, prawdopodobieństwo zarażenia się wirusem jest jeszcze większe, podobnie jak ryzyko zakażenia ich regularnego partnera seksualnego (dziewczyna, panna młoda, żona).
Mężczyźni są mniej podatni na czynniki stresogenne, a nierównowaga hormonalna jest rzadko diagnozowana, więc szansa na zarobienie poważnej patologii przeciwko HPV jest nieco niższa u kobiet niż u kobiet. Jednak nawet mężczyźni nie są ubezpieczeni przed zmniejszeniem odporności na tle różnych zaburzeń zdrowotnych i słabej dziedziczności, a ich ogólne zainteresowanie paleniem i piciem alkoholu równa szanse obu płci na komplikacje w postaci raka.
HPV typu 45 jest szczególnie niebezpieczny pod względem rozwoju patologii onkologicznych i nie należy sądzić, że rak grozi tylko kobietom. Mężczyźni mają również pewne ryzyko zarażenia się prącia z niekontrolowanym wzrostem tkanek w niektórych jego częściach, chociaż jest on niższy niż u kobiet (średni stopień onkogenności). Na szczęście możliwe jest wykrycie patologii u mężczyzn znacznie wcześniej niż u kobiet, których główne narządy płciowe są głęboko ukryte.
Objawy rozwoju zakażenia wirusem brodawczaka u mężczyzn można rozważyć:
- dyskomfort narządów płciowych (świąd, niektóre bóle),
- pojawienie się wydzieliny z penisa, niezwiązane z wytryskiem,
- ból podczas kontaktu seksualnego i podczas oddawania moczu,
- kory kłykcowej w okolicy narządów płciowych (zwykle na uzdy, głowie lub napletku) i kroczu, a także na błonie śluzowej odbytu i jelita grubego.
Szarawe lub różowe narośle na penisie łatwo zranić, zranić i zacząć krwawić. Czasami łączą się w grupy, tworząc dodatkowy dyskomfort. Na tle zmniejszonej odporności rozwijają się tkanki nabłonkowe narządu, w których można ostatecznie wykryć komórki nowotworowe (najczęściej rozpoznaje się raka płaskonabłonkowego).
Diagnostyka
Infekcja typu HPV 45 nie jest sytuacją, która nie powinna być brana pod uwagę. Ze względu na występowanie i wysoką działania rakotwórczego wirusa oraz jego zdolności, aby przejść do raka przy jednoczesnym zmniejszeniu ochronnych funkcji organizmu, gdy pierwsze objawy choroby, zaleca się kontakt z odpowiednim lekarzem (dla kobiet jest ginekolog mężczyźni - Urolog) do konsultacji i leczenia. Nawet lepiej, jeśli infekcja papillowirusa zostanie wykryta na wczesnym etapie podczas regularnych badań fizycznych, podczas gdy nie wykazała jeszcze swoich pasożytniczych zdolności.
Przez okres badań diagnostycznych, jeśli podejrzenie HPV jest wysoce jonowe, musisz ograniczyć wszystkie kontakty seksualne, aby uniknąć infekcji partnera. Pamiętaj, że uzyskanie wirusa jest znacznie łatwiejsze niż pozbycie się go.
Wszystkie środki diagnostyczne podejmowane podczas wstępnego badania i po nim mają na celu zidentyfikowanie bardzo niebezpiecznych typów wirusa, ponieważ niemożliwe jest obliczenie na podstawie zewnętrznych objawów, jaki rodzaj wirusa spowodował obserwowane zmiany nabłonka. Aby to zrobić, prowadzone genotypowania wirusa, czas trwania jego pobytu w ludzkim ciele i na miejscu, gdzie zaznaczone zmiany w tkankach (penis u mężczyzn, pochwy i szyjki macicy u kobiet), występowania wirusa (liczba komórek zakażonych przez nich). Ważne jest również ustalenie, jak głęboko wirus dostał się do komórek i czy spowodował zmiany w chromosomach.
Jeśli podejrzewa się podejrzanego wirusa onkogennego, przeprowadza się badanie cytologiczne i histologiczne (analizy rozmazu pobranego z kanału szyjki macicy u kobiet lub cewki moczowej u mężczyzn). W przypadku nowotworów tkanek narządowych, kolposkopii (urethroscopy) za pomocą odczynników, na które są wrażliwe komórki nowotworowe, oraz biopsji materiału są obowiązkowe.
Fani seksu analnego również będą musieli wymazać z odbytu.
Aby ustalić obecność wirusa i określić jego typ, użyj dostępnej metody wielowymiarowej reakcji łańcuchowej (analiza PRC). Materiałem do analizy jest zeskrobywanie komórek nabłonka kanału szyjki macicy lub cewki moczowej (w przypadku braku objawów), aw obecności nietypowego wydzielenia jako materiału, użyj ich (rozmaz).
Analiza PRC pozwala nie tylko wykryć obecność HPV w organizmie, ale także określić jego typ. W związku z tym wysoce joniogenne rodzaje wirusa, w tym HPV typu 45, łatwo można określić w badanym materiale.
Niestety, za pomocą analizy PRC nie można ustalić stopnia wprowadzenia wirusa do komórek (obciążenie wirusem). Dzięki temu zadaniu pomaga uporać się z bardziej nowoczesną metodą badań "Diagen-test". Umożliwia określenie rodzaju wirusa (wykrywa DNA HPV 45 i innych typów o charakterystycznych cechach zestawu chromosomów), jego wskaźniki ilościowe i obciążenie kliniczne. Ponadto po pewnym czasie można dowiedzieć się, jakie jest ryzyko zwyrodnienia komórek nabłonka w komórkach złośliwych.
Ważne jest nie tylko wykrycie wirusa i jego identyfikacja, ale także określenie, jakie zmiany w komórkach nabłonkowych występują u pacjenta, czy nieprawidłowe komórki są obecne w okolicy nowotworu, czy też proces jest łagodny. Zależy to w dużej mierze od wyboru schematu dalszego leczenia.
Aby określić charakter zmiany w komórkach nabłonka, test Pap (lub test PAP) służy do wykrywania obecności komórek magenta w kanale szyjki macicy.
Na podstawie wyników testów wyciągnięto wniosek:
- są tylko normalne komórki,
- oczywiste oznaki procesu zapalnego,
- istnieją pojedyncze okazy komórek atypowych, co wymaga dodatkowego zbadania ich pod kątem złośliwości,
- istnieje wystarczająca liczba nietypowych komórek, co daje podstawy do podejrzeń o występowanie onkologii,
- Nietypowe komórki są bardzo liczne, co wskazuje na rozwój raka płaskonabłonkowego.
Sekwencyjne trzymanie testów Daidzhen i PAP jest uważane za idealne. Jeśli nie ma możliwości przejścia testu Dail, zastępuje go analiza PRC.
Diagnostyka różnicowa
Diagnostyki różnicowej wykonuje się w takich patologiach jak mięczak zakaźny (zakażeniem spowodowanym przez wirus ospy), mikropapillomatoz (miękkie w porównaniu z wysypki Brodawczaki narządów w naturze zakaźnej) perłowy grudki prącia (nieszkodliwe narośla) łojotokową (łagodnych patologii) , śródskórne znamion, rak szyjki macicy (złośliwa patologia, niezwiązana z infekcją wirusa brodawczaka).
W przypadku wykrycia komórek złośliwych pacjenci są kierowani do poradnika onkologa lub onkoginekologa.
Leczenie
Wirus papillomawirusa, po spożyciu do organizmu człowieka, próbuje pozostać w nim na zawsze, a ponieważ wirus wbudowany jest w struktury komórkowe organizmu, nie jest możliwe jego usunięcie do tej pory. Jedynym wyjściem jest przeniesienie wirusa w stan uśpienia.
Stłumić aktywność wirusa jest w stanie własnej odporności komórkowej, ale choroba będzie nadal nawracające. Uważa się, że usunięcie brodawek narządów płciowych może zmniejszyć ryzyko zwyrodnienia komórek i pomoże zapobiec przenoszeniu infekcji na partnera seksualnego. Niemniej jednak w tym przypadku pozostaje pewne ryzyko.
Trudno jest usunąć wirusa z krwi ludzkiej, nie zawsze jest to możliwe. Dlatego nadal uważa się, że skuteczniejsze środki zwiększają odporność komórkową, usuwają nowotwory, a także leczenie erozji i dysplazji szyjki macicy u kobiet.
Usuwanie brodawek i brodawek narządów płciowych można wykonać na kilka sposobów:
- Elektrokoagulacja lub elektroekstrakcja (możliwe jest spalanie narośli przez prąd elektryczny, nawroty),
- usuwanie laserem (najskuteczniejsza metoda),
- koagulacja fal radiowych (pozwala także na zawsze pozbyć się narośli na genitaliach),
- narażenie na lokalne chemikalia,
- usunięcie chirurgiczne (najczęściej praktykowane z kłykcinami o dużych rozmiarach, jest szczególnie skuteczne w przypadku zmian onkologicznych spowodowanych typem 45 HPV i podobnych postaci wirusa brodawczaka ludzkiego).
Kriodestrukcję stosuje się tylko w przypadkach, gdy nowotwory mają małe wymiary i niewiele z nich.
Procedury są wykonywane w znieczuleniu miejscowym lub znieczuleniu ogólnym.
Jeśli nie występują zewnętrzne objawy choroby, leczenie nie jest w ogóle wykonywane, zaleca się stosowanie wyłącznie środków immunostymulujących, które pomogą utrzymać wirus pod kontrolą.
Jeżeli genitalia lub płaskie nowotworowe narośla znajdują się na genitaliach pacjentów, to oprócz ich usunięcia przeprowadza się ogólnoustrojową terapię przeciwwirusową i zwiększoną odporność za pomocą odpowiednich środków.
Cele terapii lekowej to: zniszczenie DNA HPV typu 45 i wzmocnienie mechanizmów obronnych organizmu, aby zmobilizować je do walki z infekcją wirusową.
Aby zwalczyć wirusa i zapobiec nawrotom choroby, co jest możliwe nawet po usunięciu brodawki i brodawki, zastosowanie leków przeciwwirusowych, „Panavir”, „acyklowir”, „Zoriraks”, „Viferon”, „Groprinozin”. Cóż, jeśli leki mają różne formy uwalniania, praca nad wirusem może być ze wszystkich stron (leczenie miejscowe i systemowe).
Jako immunostymulanty można stosować preparaty "Immunal", "Immunomax", "Lavomax", nalewkę Echinacea lub Elleuterococcus, kompleksy witamin.
Nawiasem mówiąc, wiele leków ma działanie przeciwwirusowe i immunomodulujące, co pozwala skutecznie rozwiązać problem terapii HPV.
Dość często infekcja wirusowa jest dodawana do infekcji wirusowej, co najprawdopodobniej sygnalizowane jest procesem zapalnym w pochwie i szyjkowym odcinku szyjki macicy. W takim przypadku najpierw przeprowadza się antybiotykoterapię, a następnie przeprowadza się leczenie antywirusowe.
Jeśli złośliwe komórki znajdują się w zależności od stadium choroby, będą wykorzystywane chirurgiczny (zmodyfikowany histerektomii Plus miednicy węzłów węzłów chłonnych do zapobiegania rozprzestrzenianiu się procesach w organizmie), chemioterapii i radioterapii w tkankach złośliwych.
Leczenie zewnętrznych brodawek narządów płciowych wywołanych wirusem HPV typu 45 można również przeprowadzać metodami alternatywnymi (po konsultacji z lekarzem). W celu usunięcia guza przy użyciu świeżego soku z glistnika (smarowane brodawki potrzeba od 6 do 12 razy w ciągu dnia) lub na bazie oleju w tej rośliny (mieszaniny równych części roślin ziemnych i olej i twierdzą, 1 miesiąc w ciemnym miejscu, zamazane przyrosty 2-3 razy dziennie ).
Brodawki i brodawki można również zwilżyć mniszkiem lub sokiem Kalanchoe.
Z wewnętrznymi i zewnętrznymi wzrostami przypominającymi brodawczaka można wziąć wywar z ziół (melisa, skrzyp, babka, pokrzywa plus korzeń mniszka lekarskiego). Zioła są mielone i mieszane w równych proporcjach. 1 łyżka. Zbiór napełniono 1 szklanką wody, po czym kompozycję doprowadzono do wrzenia i utrzymywano przez 10 minut. Wyciągnij z ognia, bulion umieszcza się w ciepłym miejscu na 3 godziny, po czym można go przyjmować doustnie godzinę przed posiłkiem 3 razy dziennie. Pojedyncza dawka - 3 łyżki.
Wszelkie alternatywne leczenie jest dopuszczalne tylko po konsultacji z lekarzem. Jego stosowanie jest dopuszczalne w ramach tradycyjnego leczenia.
Kontrolę skuteczności leczenia przeprowadza się raz na sześć miesięcy w roku, dostarczając analizy cytologiczne i histologiczne, a także sprawdzając obecność wirusa za pomocą testów PRC i PAP.
Zapobieganie HPV typu 45
Częstość zakażenia wirusem brodawczaka wynosi około 6-9 osób na 10 w zależności od regionu zamieszkania. Taka powszechna infekcja powoduje, że myślisz o tym, jak uchronić się przed jej wpływem.
Obecnie naukowcy opracowali szczepionki zapobiegające rozwojowi onkologii nowotworów narządów płciowych u kobiet i mężczyzn. Szczepionki "Gardasil" i "Cervarix" aktywują odporność w walce z wirusami rakowymi, jednak typu 45 nie ma na liście. Później "Gardasil" został ulepszony (zmodyfikowana szczepionka nazywa się "Gardasil 9"), a teraz może nawet zniszczyć HPV typu 45.
Zazwyczaj szczepienie jest podawane nastolatkom, które nie mają jeszcze życia seksualnego, co oznacza, że prawdopodobnie nie ma żadnego wirusa HPV w ich ciałach. Większość dorosłych już jest nosicielami wirusa, więc szczepienie jest możliwe tylko przy negatywnym wyniku testu HPV.
Inne środki zapobiegania wirusowi brodawczaka ludzkiego to zasady, które zapobiegają infekcji i poprawiają stan odporności:
- ograniczenie kontaktów seksualnych przez jednego zaufanego partnera,
- ścisła higiena rąk i skóry,
- odbiór kompleksów witaminowych i preparatów immunostymulujących (w celu zapobiegania lepiej stosować nalewki roślinne),
- terminowe leczenie patologii zapalnych w organizmie (w szczególności planu ginekologicznego) i chorób, które zmniejszają odporność (ARI, ostre wirusowe zakażenie dróg oddechowych, grypa, patologia przewodu pokarmowego, itp.).
- racjonalne żywienie, bogate w witaminy i minerały, niezbędne do życia,
- zdrowy aktywny tryb życia,
- ograniczenie przeciążeń psychicznych (co nie zawsze jest możliwe) i umiejętność właściwej reakcji na stresory.
Ważne jest, aby pamiętać, że bez silnej odporności, skuteczna kontrola wirusa jest niemożliwa. W związku z tym odporność na całe życie będzie wymagać szczególnej uwagi.
Prognoza
Jeśli chodzi o prognozę dotyczącą nosicieli wirusa, pomimo wysokiej onkogenności HPV typu 45, można skutecznie z nią walczyć. Rozwój raka pod wpływem wirusa brodawczaka jest dość długi (około 5-10 lat), a objawy zapalne i infekcje wirusowe pojawiają się znacznie wcześniej, co daje dobre możliwości zapobiegania przechodzeniu choroby do postaci złośliwej. Najważniejsze, aby nie zaczynać patologii i ściśle przestrzegać zaleceń lekarza, zarówno w zakresie diagnozy, jak i terapii.


 [
[