Cocci w rozmazie: leczenie
Ostatnia recenzja: 23.04.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
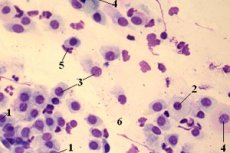
We współczesnej medycynie rośnie zapotrzebowanie na rozmazy i badania bakteriologiczne. Wynika to z faktu, że odsetek chorób o etiologii bakteryjnej dramatycznie wzrasta. Ale często, nawet przy określaniu składu gatunkowego i ilości mikroflory, nie wystarcza to do zdiagnozowania i wyboru leczenia. Trudności pojawiają się w związku z faktem, że wraz z patogenną florą, w ludzkim organizmie występuje również normalna mikroflora, która zapewnia ochronę organizmu. Jednym z przykładów są cocci w rozmazie, które można znaleźć w analizie każdej zdrowej osoby.
Cocci in a Smear in Women
Mikrobiocenoza pochwy jest bardzo ważna dla zdrowia kobiety. Zawiera około 10% mikroflory całego ciała kobiety i odgrywa wiodącą rolę w utrzymaniu zdrowia. Jego znaczenie polega na tym, że decyduje o zdrowiu nie tylko kobiety, ale także noworodka. Naruszenie prawidłowej mikroflory pochwy pociąga za sobą nie tylko wzrost chorób ginekologicznych, ale także wzrost zachorowalności i umieralności noworodków i dzieci.
Podstawą mikroflory są mikroorganizmy beztlenowe. Są to głównie pałeczki mlekowe, bifidobakterie i propionebakterie. Również w tej grupie znajdują się eubakterie, clostridia, bakteroidy, peptokoki. Wszystkie razem tworzą obligatoryjną mikroflorę, która zapewnia niezawodną ochronę układu moczowo-płciowego kobiety przed wprowadzeniem patogennej mikroflory (zapewnia odporność kolonizacji błony śluzowej).
Oprócz obowiązkowej mikroflory istnieje również mikroflora miejscowa lub fakultatywna, którą reprezentują warunkowo patogenne formy mikroorganizmów. Sporo tu procentuje się kokcy. Powszechne paciorkowce, gronkowce, enterokoki, aerokoki i inne mikroorganizmy. Oznacza to, że w normalnych warunkach fizjologicznych ciała ich liczba jest niewielka i nie przekracza 3-4%. Flora ta, wraz z obligatoryjną, zapewnia niezawodną ochronę przed patogenami, stymuluje układ odpornościowy. Jednak wraz ze spadkiem odporności i rozwojem procesu zapalnego, a także zmniejszeniem aktywności fauny obowiązkowej, oportunistyczna flora zaczyna aktywnie rosnąć, wypełniając całą wolną przestrzeń błony śluzowej i powłokę. W tym przypadku działają one jako czynniki wywołujące choroby zakaźne.
Choroby są określane, przez które mikroorganizm zaczął dominować ostro i ilościowo przekroczył wartości norm. Z przewagą ziarniniaków rozwijają się ciężkie zakaźne i zapalne choroby narządów wewnętrznych: bakteryjne zapalenie pochwy, infekcje układu moczowo-płciowego, odmiedniczkowe zapalenie nerek, zapalenie jajowodów i zapalenie błon płodowych.
Kokki powoduje powikłania pooperacyjne, gorączkę poporodową i inne powikłania, infekcje u noworodków, sepsę, zapalenie otrzewnej. Kokki jest jedną z najniebezpieczniejszych form zakażenia szpitalnego, której nie można leczyć, i ma wyjątkowo wysoki stopień odporności na leki i środki dezynfekujące.
Skład mikroflory jest względnie stały, ewoluował. Ale pod wpływem różnych czynników mogą w nim zachodzić zmiany. Na skład i ilość mikroflory można wpływać poprzez strukturę anatomiczną, cechy tła hormonalnego, specyficzność krążenia krwi i krążenie limfy. W wyniku przyjmowania niektórych leków, w tym antybiotyków, mogą wystąpić poważne zmiany.
Tworzenie się mikrobiocenozy u kobiety rozpoczyna się od momentu urodzenia. Już w pierwszym dniu życia sterylna początkowa pochwa jest skolonizowana przez mikroflorę matczyną. Dlatego tak ważne jest dla kobiety zachowanie zdrowia i prawidłowego stanu mikroekologicznego narządów rozrodczych. Tworzą się głównie flora, w której dominują pałeczki kwasu mlekowego i bifidobakterie. Następnie ilość tych mikroorganizmów maleje, a zanim okres dojrzewania jest w równowadze z innymi mikroorganizmami, lub kokcoidowe formy bakterii zaczynają aktywnie się namnażać i przeważać. To znacznie zwiększa ryzyko zarażenia układu moczowo-płciowego w wyniku używania w domu.
Po osiągnięciu dojrzałości dziewczyna zwiększa aktywność estrogenu, co powoduje wzrost warstwy nabłonka i ilość glikogenu. Od tego momentu flora mleczanowa ponownie zajmuje wiodącą pozycję, co zapewnia odporność na kolonizację i ochronę organizmu kobiety przed patogenami.
Wraz z naruszeniami ciała rozwija się dysbakterioza, w której flora oportunistyczna zaczyna dominować nad florą obligatoryjną, co powoduje rozwój chorób zakaźnych i procesów zapalnych. Szczególnie niekorzystne warunki i wysokie ryzyko zachorowania dysbioza, dodaje się podczas miesiączki, kiedy jest zmiana poziomu hormonów, gwałtownie zmniejszyć ilość glikogenu, a więc sumują się optymalne warunki dla rozwoju chorobotwórczych mikroflory i tłumić zobowiązać. Mikroflora zmienia się również podczas ciąży, w okresie postmenopauzy, ponieważ organizm ulega intensywnym zmianom hormonalnym.
Cocci w rozmazie podczas ciąży
W organizmie kobiety ciężarnej rozwijają się optymalne warunki rozwoju niewydolnej mikroflory. Wynika to z aktywnej "eksplozji estrogenu", która przyczynia się do rozwoju mikroorganizmów z grupy pałeczek kwasu mlekowego i bifidobakterii. Interesujące jest, że normalizacja mikroflory występuje nie tylko w biotopie pochwy, ale we wszystkich innych, zwłaszcza w jelitach, jamie ustnej, skórze. Z tego powodu zdrowa kobieta w czasie ciąży poprawia strukturę włosów, stan skóry, paznokcie. Utrzymanie optymalnej mikroflory jest konieczne, aby chronić dziecko, zapobiegać rozwojowi infekcji wewnątrzmacicznych, a także infekcjom podczas przechodzenia przez kanał rodny. Przerwanie ciąży znacznie zmniejsza odporność na kolonizację błony śluzowej, więc patogenna mikroflora aktywnie się rozwija. Prowadzi to do rozwoju procesów infekcyjnych i zapalnych.
Właściwości ochronne i odporność na kolonizację mikroflory podczas porodu, jak również we wczesnym okresie poporodowym, gwałtownie się zmniejszają. W tym czasie właściwości ochronne są minimalne, więc kobieta jest najbardziej narażona na infekcję. Szczególnie niebezpieczne w tym okresie są szczepy szpitalne mikroorganizmów, które szybko zakażają osłabiony organizm, powodują poważne patologie i praktycznie nie można leczyć antybiotykami, lekami przeciwbakteryjnymi. Bardzo często prowadzi do bakteriemii, sepsy, może nawet mieć śmiertelny wynik. Przywrócenie prawidłowej mikroflory występuje do końca 5-6 tygodnia połogu.
Cocci w rozmazie u mężczyzn
Mężczyźni zwykle mają bakterie kwasu propionowego i bifidobakterie, które tworzą obligatoryjną mikroflorę. Zapewnia odporność na kolonię błon śluzowych i zapobiega rozwojowi patogennej flory. Również w ciele występuje miejscowa mikroflora, którą reprezentują warunkowo patogenne formy. Mogą być aktywowane i kolonizować błona śluzowa o obniżonej odporności i niewystarczającej aktywności obowiązkowej mikroflory.
Miejscowa mikroflora jest reprezentowana głównie przez formy kokosowe. Wśród nich są paciorkowce, gronkowce, enterokoki. Zwykle wskaźniki nie powinna przekraczać 10 3 CFU / ml. Jeśli ilość miejscowej mikroflory wykracza poza ten wskaźnik, może rozwinąć się infekcja bakteryjna, która zależy od rodzaju mikroorganizmu. Formy kokkowskie mogą wywoływać różne infekcje zakaźne, zapalne, ropne-septyczne, a nawet posocznicę, co często prowadzi do śmierci.
 [12],
[12],
Kokki w rozmazie u dziecka
Cocci w rozmazie w dość dużych ilościach można znaleźć w różnych biotopach noworodka, a to jest normą. Wynika to z faktu, że w pierwszym dniu życia u dziecka wszystkie narządy są względnie otwarte. We wszystkich z nich, w tym w jelicie grubym i jelicie cienkim, zawiera dużą ilość tlenu. Tworzy to optymalne warunki do gromadzenia się mikroflory tlenowej. Jest to ułatwiane przez niedojrzałość układu odpornościowego. Musimy pamiętać, że flora aerobic jest oportunistycznym, co oznacza, że w tym czasie dziecko jest narażone na ryzyko ewentualnych organizmów chorobotwórczych, które mogą powodować infekcje i sepsę.
Pierwsze 7-10 dni po urodzeniu można scharakteryzować jako okres przejściowej dysbiozy, w której następuje aktywny rozwój mikroflory tlenowej, a także intensywna kolonizacja skóry i błon śluzowych. W tym czasie powstają mechanizmy obronne, które wzmacnia mleko matki. Stopniowo powstają bardziej sprzyjające warunki do rozwoju flory beztlenowej.
Stopniowo zaczyna tworzyć beztlenową mikroflorę. Prowadzi to do zmniejszenia jego potencjału do redukcji oksydacji. Koniec pierwszego tygodnia życia znacznie zwiększa kwasowość soku żołądkowego, zwiększa syntezę własnych przeciwciał i kompleksów immunologicznych. Później powstają biofilmy epiapitelialne, które są głównym rezerwuarem ludzkiej autoflory. Czas trwania tworzenia się biofilmów epiepithelial nie jest dokładnie ustalony. Proces ten jest powolny i zależy od wielu czynników, przede wszystkim od zdrowia matki, jakości mleka matki, od ekologii środowiska zewnętrznego.
Wiadomym jest, że noworodek występowania fizjologicznej mikroflory jelita grubego, zwłaszcza bifidobakterii zaczyna oznaczać koniec wczesnym okresie noworodkowym, czyli około 7 dni po urodzeniu. Ale obecnie dość wysokie stężenia współistniejącej mikroflory rejestruje się przez kilka miesięcy, a nawet 2-3 lata życia dziecka.
Równolegle z powstawaniem mikroflory jelitowej powstaje także mikroflora nabłonka, skóra. Mechanizm spustowy do jego tworzenia jest zastosowanie do piersi we wczesnym okresie. Przede wszystkim dziecko otrzymuje pałeczki kwasu mlekowego. Ich populacje szybko tworzą biotop, stopniowo zmniejszając ilość tlenu. Warunki te są bardziej odpowiednie dla bakterii bifidobakterii i kwasu propionowego, które zaczynają rosnąć. To jest druga warstwa mikroflory.
Następnie następuje trzecia warstwa, którą tworzą pałeczki kwasu mlekowego. Pobudzają one receptory ścian komórkowych, aktywują mikroflorę nabłonkową, co powoduje tworzenie macierzy struktury biologicznej zawierającej mucynę i inne aktywne enzymy, egzopolisacharydy. Powstają optymalne warunki dla mikroflory symbiontowej.
W składzie mikroflory zdrowego dziecka poziom warunkowo patogennych form, które są reprezentowane głównie przez formy kokcy, nie przekracza 5%. Włączenie niewielkiej liczby patogenów do mikroflory dziecięcej jest nieuniknione ze względu na ich wysoką zawartość w środowisku. Ale dominuje flora fizjologiczna, która nie pozwala na rozwój patologii.
Konsekwencje i komplikacje
Występowanie ziarniaków w rozmazie prowadzi do rozwoju procesu zakaźnego. Występują różne choroby narządów wewnętrznych, skóry, zapalne, ropne procesy zakaźne. Do najniebezpieczniejszych chorób należą zapalenie otrzewnej, bakteriemia, sepsa, które stanowią zagrożenie dla życia i mogą prowadzić do śmierci.
Poważną konsekwencją są różne powikłania pooperacyjne, infekcje poporodowe, zakażenia noworodków, infekcje związane z cewnikiem, zakażenie rany. Szczególnie niebezpieczne są szpitalne szczepy kokcy, które zyskały wiele odporności i praktycznie nie poddają się leczeniu.
Jakie są niebezpieczne cocci w rozmazie?
Zwykle kokcy zawsze znajdują się w rozmazie, ponieważ są przedstawicielami normalnej ludzkiej mikroflory. Jeśli wskaźniki nie przekraczają normy, kokcy nie stanowią zagrożenia, wręcz przeciwnie, pełnią funkcję ochronną w organizmie, zapobiegając infekcji przez inne, chorobotwórcze mikroorganizmy. Niebezpieczeństwo powstaje, gdy ich liczba przekracza normę - staje się większa niż 103 cfu / ml. W tym przypadku występują różne zakaźne, ropne choroby zapalne.
Najgroźniejszym powikłaniem coccal infekcji jest posocznica, w której zakażenie od źródła przedostaje się do krwiobiegu i rozprzestrzenia się za pośrednictwem krwi w całym organizmie, zarażając innych narządów i tworzyć nowe ogniska. Sepsa wymaga pilnych działań, natychmiastowej antybiotykoterapii, w przeciwnym razie możliwy jest śmiertelny wynik.
Nie mniej niebezpieczne są takie stany, jak bakteriemia, posocznica, w których występuje nieznaczna i umiarkowana ilość koki we krwi i inne normalnie sterylne płyny. Niebezpieczeństwo polega na tym, że na tym etapie choroba postępuje bardzo szybko iw ciągu kilku godzin może przejść do sepsy i kończy się z wynikiem śmiertelnym.
Czy cocci przenosi się do partnera?
Jeśli jeden z partnerów ma wysoką zawartość kokcy i aktywny proces zapalny, chorobotwórczą mikroflorę można przekazać partnerowi. To, czy choroba rozwinie się, czy nie, zależy od stanu odporności i ogólnej wytrzymałości organizmu. Jeśli odporność jest normalna, ogólny stan organizmu jest zadowalający, najprawdopodobniej nie będzie choroby. Wynika to z faktu, że mikroflora partnera ma wystarczająco wysoką odporność na kolonizację, która nie pozwoli przeniknąć obcej mikroflory do biotopu.
Jeśli odporność jest obniżona, ciało jest osłabione, może rozwinąć się infekcja bakteryjna, ponieważ aktywność ochronna i odporność kolonizacji własnej mikroflory są na bardzo niskim poziomie. Umożliwi to wniknięcie mikroflory obcych do biotopu, co spowoduje pojawienie się objawów choroby.
Diagnostyka różnicowa
Oznacza to konieczność wyraźnego odróżnienia patogenu: udowodnienie, że przyczyną choroby jest właśnie wysokie stężenie ziarniaków. W tym celu przeprowadza się rutynową rozmaz lub pełne badanie bakteriologiczne.
Będzie to wymagało materiału biologicznego z badanego biotopu. Tak więc, przy chorobach układu oddechowego zwykle pobiera się wymaz z nosa i gardła, z infekcjami układu moczowo-płciowego - wymaz z pochwy lub cewki moczowej itp. Następnie na szkiełko nałożono rozmaz, suszono plemię palnika lub utrwalano metodami chemicznymi i badano pod mikroskopem.
Jeśli to konieczne, przeprowadza się dodatkowe barwienie, co pozwala wyraźnie odróżnić różne struktury. W wykrywaniu kokcy najczęściej stosuje się technikę barwienia Gramma. W tym przypadku, cocci uzyskują jasnofioletowy kolor i są wyraźnie widoczne w polu widzenia pod mikroskopem. Możesz studiować ich morfologię, główne cechy.
Często, w celu uzyskania bardziej szczegółowych informacji na temat kultury wyizolowanej podczas mikroskopii, wytwarza się hodowlę bakteriologiczną. W tym celu otrzymaną kulturę wysiewa się na sztucznej pożywce, inkubując w optymalnych warunkach przez 3-5 dni. Następnie usuwa się hodowlę, przeprowadzając ponowne osadzanie w celu wyizolowania czystej kultury (patogenu), ponownie inkubując. Następnie analizuje się hodowane kolonie, przeprowadza się analizę jakościową i ilościową. Za pomocą szeregu technik biochemicznych i immunologicznych można zidentyfikować kulturę za pomocą wyznacznika Berdi. Następnie określa się stężenie komórek w 1 mililitrze zawiesiny, stosując dowolną dogodną metodę. Najczęściej stosowaną metodą jest rozcieńczanie seryjne lub standard zmętnienia.
Jeśli rozmaz jest dobry, czy może być infekcja?
Każdy dobry rozmaz zawsze zawiera cały zestaw mikroorganizmów, które są charakterystyczne dla tego biotopu. Ilość powinna odpowiadać normie. Oznacza to, że wyniki analizy będą zawierać listę przedstawicieli normalnej mikroflory i ich liczby. Dobry wymaz oznacza, że obowiązkowa mikroflora przeważa nad oportunistycznym patogenem i nie występują żadne inne mikroorganizmy.
Pojedyncze mikroorganizmy przyjmowane są jako przedstawiciele przejściowej (przypadkowo wprowadzonej) mikroflory. Oznacza to, że nie ma infekcji, ponieważ odporność na kolonizację i mechanizmy odpornościowe są na wystarczająco wysokim poziomie, aby wytrzymać infekcję.
Leczenie
Jeśli w rozmazie znaleziono ziarno, w redystrybucji normy - nie jest wymagane leczenie. Jeśli ich liczba znacznie przekracza normy, może być konieczne leczenie antybiotykami. Zastosuj również środki homeopatyczne, ludowe, ziołowe. Wybierając metodę leczenia, należy skonsultować się z lekarzem i polegać na wynikach analizy. Przy umiarkowanej liczbie ziarniaków i wyrażonej dysbiozie zaleca się stosowanie probiotyków lub prebiotyków.
Leki
Podczas leczenia kokcy należy przestrzegać podstawowych środków ostrożności - aby rozpocząć leczenie tylko po wstępnej konsultacji z lekarzem. Lekarz jest również ubezpieczony - powinien przepisać leczenie tylko na podstawie wyników testów.
Jeśli spodziewane jest leczenie antybiotykami, zaleca się wykonanie testu wrażliwości na antybiotyki i użycie go do wyboru najskuteczniejszego leku i jego optymalnej dawki. Konsekwencje i skutki uboczne niewłaściwego przyjmowania leków mogą być godne ubolewania - nasilenie się sytuacji, rozwój poważnej dysbiozy z zaburzeniami głębokiej mikrobiocenozy, rozwój infekcji bakteryjnej. Lepiej jest rozpocząć leczenie probiotykami, które działają łagodnie, normalizując stan mikroekologiczny ciała.
W leczeniu i profilaktyce dysbakteriozy jelitowej, zakażenia kokcydem zaleca się przyjmowanie Bifilact-extra 1 kapsułki dziennie. Kapsułka zawiera bifidobakterie i pałeczki kwasu mlekowego, a także substancje pomocnicze.
W infekcjach jelitowych, biegunkach, meteorizmach, a także w kompleksowej terapii w leczeniu ostrych chorób zapalnych i alergicznych stosuje się formy bifi, po 1 kapsułce.
W leczeniu i zapobieganiu dysbakteriozy pochwy i innych chorób układu żeńskiego układu moczowo-płciowego należy stosować bifolak w postaci czopków. Ubiegaj się o noc, dopochwowo 1 czopek.
Emulacja maści jest stosowana zewnętrznie w przypadku różnych chorób skóry. Zawiera stabilizowaną kulturę pałeczek kwasu mlekowego. Jest stosowany w leczeniu zapalenia skóry, wszelkich innych chorób skóry, dysbioza. Nałóż cienką warstwę na czystą skórę.
Antybiotyki z ziarniaków w rozmazie
Antybiotyki są szeroko stosowane w leczeniu ziarniaków, zwłaszcza jeśli ich stężenie jest wystarczająco wysokie. Na dzień dzisiejszy cyprofloksacyna okazała się być dobrze - 500 mg raz dziennie przez trzy dni. Szybko usuwa wszystkie objawy infekcji bakteryjnej, normalizuje poziom ziarniaków. Podobnie działają również inne antybiotyki: amoksiklaw, amoksycylina, azytromycyna, azitrok, penicylina.
Indyjska firma oferuje nowy lek łączący antybiotyk i probiotyk. Antybiotyk zabija patogenną mikroflorę, probiotyk natychmiast przywraca normalną florę, która jest również uszkodzona. Kompozycja zawiera 250 mg amoksycyliny i cloxacyliny, a także 60 milionów ciałek drobnoustrojowych pałeczek kwasu mlekowego. Bierz wszelkie choroby o etiologii bakteryjnej dowolnej lokalizacji.
Świece z cocci w rozmazie
Jeśli patologia nie jest ogólnoustrojowa, to znaczy nie ma wpływu na całe ciało, nie zaleca się przyjmowania antybiotyków doustnie. Lepiej jest stosować czopki (czopki). Pozwalają szybko i skutecznie eliminować patologię lokalnie. Ryzyko wystąpienia działań niepożądanych i przedawkowania jest zminimalizowane. Świece powinny wyznaczyć tylko lekarza. W zależności od patologii zastosować doodbytniczo lub dopochwowo. Zazwyczaj przebieg leczenia trwa od 3 do 14 dni. Stosuj częściej antybiotyki lub probiotyki.
 [26], [27], [28], [29], [30], [31]
[26], [27], [28], [29], [30], [31]
Obróbka ludowa
W leczeniu zakażenia kokcydem wśród ludzi szeroko stosowano sok z aloesu. W tym celu należy wziąć 2-3 soczyste, mięsiste listki, wycisnąć sok i zastosować doustnie, w zależności od lokalizacji patologii. Wewnątrz weź czystą formę, 1 łyżkę stołową lub rozcieńczyć w szklance ciepłej wody.
Przez cały czas infekcja była wykonywana z miodem. Ma działanie antyseptyczne. W chorobach układu oddechowego miód jest dodawany do herbaty lub do wywarów roślinnych, z miodu powstają kompresy, płyny. Jest używany do masażu i okładów. Aby wyeliminować infekcję pomoże wykorzystanie miodu w czystej postaci, na łyżkę rano i wieczorem.
Od infekcji zewnętrznych i wewnętrznych pomaga mumia. Musi być rozcieńczony w litrze wody i wypić szklankę rano, zanim wstaniesz z łóżka. Po wypiciu nadal musisz leżeć przez 40 minut, dopiero potem możesz wstać.
Leczenie ziołowe
Najbardziej znane zioło, które ma działanie przeciwzakaźne i przeciwzapalne, to rumianek. Jest on stosowany w postaci wywaru lub w postaci wlewu. Różnica polega na tym, że napar przygotowywany jest na alkohol lub wódkę, jest bardziej stężony i nasycony, zawiera więcej aktywnych składników, więc jego dawka jest wymagana niższa niż w przypadku odwaru. Dłuższa infuzja - do 7 dni, podczas gdy bulion jest gotowy do 1-2 godzin. Pić napar na łyżkę, a bulion - do szklanki dziennie. Przechowywać napar może być do jednego roku, bulion - nie więcej niż jeden dzień.
Nagietek ma działanie antyseptyczne. Zastosuj w formie wywaru: łyżkę trawy do szklanki wrzącej wody. Aby nalegać 30 minut i pić w ciągu dnia. Wynik jest zwykle zauważalny w ciągu 1-2 dni.
W infekcjach jelitowych dobrym pomysłem okazał się wywar z kopru włoskiego. Aby to zrobić, potrzebujesz jednej trzeciej łyżeczki nasienia, aby nalać szklankę wody i wypić jedną trzecią szklanki trzy razy dziennie.
Homeopatia
Ważne jest, aby przestrzegać środków ostrożności - nie pobierać żadnych funduszy ze wstępnej konsultacji z lekarzem. Środki homeopatyczne mają skutki uboczne tylko wtedy, gdy lekarstwo jest niewłaściwie używane lub w przypadku przedawkowania. Zwykle następuje pogorszenie.
Vitaflor jest biologicznie aktywnym dodatkiem, który jest reprezentowany przez dwa szczepy lactobacilli. Jest on stosowany do dysbakteriozy, z brakiem pałeczek kwasu mlekowego i przewagą kapsułki cocci 1 na dzień.
Vitasporin jest sporym probiotykiem, który obejmuje kompleks bakteryjnych form drobnoustrojów. Stosuje się go w przypadku gronkowców i innych infekcji kałowych, 1 kapsułka dziennie.
Gastrofarm jest probiotykiem zawierającym głównych przedstawicieli prawidłowej mikroflory jelitowej. Jest stosowany do infekcji i dysbakteriozy. Weź pigułkę dziennie.
Enterol stosuje się w przypadku ostrej i przewlekłej biegunki, zapalenia jelit. Dostępne w workach. Weź saszetkę 2-3 razy dziennie. Zawiera liofilizowane saccharomycetes.
Zapobieganie
Zakłócenia mikrobiozy mają poważne konsekwencje dla populacji. Należy pamiętać, że większość kobiet w ciąży, nawet w normalnym przebiegu ciąży i porodu, ma odchylenia w mikrobiocenozie, wyrażone w większym lub mniejszym stopniu. To nieuchronnie wpływa na zdrowie noworodka. Dlatego powszechne występowanie dysbiozy wśród populacji w ostatnich latach jest najbardziej związane z pierwotnymi defektami mikroskopowymi, które powstały podczas tworzenia ekosystemów drobnoustrojów u noworodków. W organizmie początkowo powstają uszkodzone biofilmy i zespoły drobnoustrojów, które nie są w stanie pełnić funkcji fizjologicznych.
Analiza wzorców formacji pierwotnej i dalszego funkcjonowania biocenoz mikrobiologicznych organizmu dziecka prowadzi do wniosku, że konieczne jest wprowadzenie i wykonanie specjalnych środków w celu zapobiegania dysbakteriozie. Po pierwsze, rozwiązanie polega na eliminacji czynników, które przyczyniają się do rozwoju patologii. Stwierdzono, że pierwotne zaburzenia występują przede wszystkim w łańcuchu położniczo-ginekologicznym. Konieczne jest zwiększenie skuteczności środków terapeutycznych i profilaktycznych, aby zapobiegać zmianom patologicznym w endomikroekologii kobiet w ciąży, kobiet w ciąży i połogów.
Ważne jest również utrzymanie kultury komunikacji między matką a dzieckiem: terminowe stosowanie do piersi, karmienie piersią, regularny i stały kontakt matki i dziecka. Trzecie miejsce to przestrzeganie standardów i wymagań sanitarnych i higienicznych.
Konieczne jest również, aby zapewnić odpowiednią korektę istniejących naruszeń dysbiotic stosowania racjonalnych schematów, użyj szkolenia przed rozmieszczeniem w ciąży, celowy kolonizacji siedlisk dzieci na ryzyko w celu ograniczenia stosowania antybiotyków i innych leków przeciwbakteryjnych, stosowanie probiotyków, prebiotyków, jeśli to konieczne.
Prognoza
Jeśli w porę wykryjesz kokcy w rozmazie, a raczej ich wysoką koncentrację, możesz podjąć działanie i zapobiec rozwojowi infekcji bakteryjnej. Wymaga kompleksowego leczenia, dopasowanego przez lekarza na podstawie wyników testów. Jeżeli większa liczba ziarniaków jest zignorowana, prognoza może być niekorzystna. Może rozwinąć się infekcja bakteryjna, która ma tendencję do postępu, aż do sepsy z wynikiem śmiertelnym.

