Wysypka bez swędzenia
Ostatnia recenzja: 07.06.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
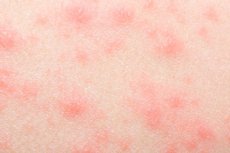
Ludzka skóra wykazuje wiele reakcji i procesów występujących w ciele. Dlatego nie ma nic dziwnego, że na skórze pojawiają się okresowo różne wysypki. I jest to nie tylko problem kosmetyczny: wysypka bez swędzenia może być „pierwszym dzwonkiem” rozwoju zakaźnego, toksycznego lub innego patologii. Dlatego tego objawu nie należy ignorować: powinieneś zobaczyć lekarza, przeprowadzić diagnozę, znaleźć przyczynę naruszenia i wyeliminować.
Przyczyny swędząca wysypka
Wysypki bez swędzenia w postaci plam, pęcherzy, guzków, wyprysków itp. Mogą wystąpić pod wpływem czynników fizycznych, chemicznych i innych. Bezpośrednie przyczyny mogą być:
- Proces zakaźny (drobnoustrojowy, wirusowy, rzadziej grzybowy);
- Reakcja alergiczna (kontakt, lek, żywność itp.);
- Choroby naczyń krwionośnych i krwi (zapalenie naczyń, białaczka itp.);
- Patologie autoimmunologiczne (w szczególności toczeń systemowy rumieniowo);
- Zatrucie, efekt uboczny terapii leku.
Spójrzmy na najczęstsze przyczyny wysypki bez swędzenia.
- Odra to patologia zakaźna, która jest przenoszona przez kropelki w powietrzu od chorych zakażonych wirusem odry. Wirus jest wysoce zaraźliwy, więc kontakt z infekcją sprawia, że wszyscy nieszczepili się i wcześniej nieszczepione osoby chore. [1]
- Różyczka jest wirusową chorobą zakaźną, która może być wrodzona lub nabyta. Nabyta choroba jest przenoszona przez kropelki w powietrzu, częściej towarzyszy umiarkowane objawy i ma korzystne rokowanie. Wrodzona różyczka jest przenoszona z matki na przyszłe dziecko przez warstwę łożyska i powoduje tworzenie ciężkich wad rozwojowych. Największym niebezpieczeństwem jest różyczka u kobiety w pierwszym trymestrze ciąży, podczas układania głównych narządów i systemów dziecka. [2]
- Scarlatina to choroba zakaźna spowodowana przez B-hemolityczną grupę streptococcus. Oprócz Scarlatina bakteria ta powoduje rozwój takich patologii, jak żyto, Strepoderma, Streptococcal Groce. Trybem transmisji jest kontakt w powietrzu i gospodarstwach domowych. [3]
- Pseudotuberculosis (Yersiniosis) jest chorobą bakteryjną spowodowaną przez czynnik sprawczy tuberculosis (pseudotuberculosis Bacillus). Symptomatologię choroby jest zwykle reprezentowana przez objawy toksyczno-warzywne, wysypkę podobną do scarlatiny, patologiczne objawy układu trawiennego. Źródłem infekcji są gryzonie: myszy, szczury. Zakażenie człowieka jest możliwe dzięki spożywaniu produktów zakażonych kałem chorych zwierząt. [4]
- Yersiniosis jelit jest ostrą infekcją wywołaną przez Yersinia enterocolitica. Prawdopodobne źródło infekcji: chore, gryzonie, gleba. Zakażenie występuje przez spożywanie zanieczyszczonego mięsa, ryb, mleka, owoców i warzyw, picie surowej wody i kontaktu z chore zwierzęta. Choroba wpływa na układ trawienny, wątrobę, stawy i powoduje objawy ogólnego zatrucia. [5]
Istnieją również przyczyny nieinfekcyjne:
- Fizyczne (zimno, ciepło, promieniowanie ultrafioletowe, wibracje, ściskanie);
- Kontakt (woda, kosmetyki i chemikalia domowe, produkty lateksowe itp.);
- Żywność (nadwrażliwość na niektóre pokarmy);
- Leki (stosowanie antybiotyków, znieczulenie miejscowe itp.);
- Inhalacja;
- Sprowokowane przez ukąszenia owadów;
- Spowodowane przez złośliwe procesy;
- Spowodowane zmianami hormonalnymi (szczególnie podczas ciąży);
- Autoimmune;
- Spowodowane nieprawidłowościami genetycznymi.
Na przykład wysypka bez swędzenia może być również oznaką śmiertelnej patologii:
- Meningokokemia -Uogólniona forma zakażenia meningokokalnego charakteryzującego się wysypką krwotoczną, ciężkim zatruciem i szybkim rozwojem, która wymaga interwencji medycznej w nagłych wypadkach; [6]
- Ciężka reakcja alergiczna - wstrząs anafilaktyczny, które towarzyszy ostre obrzęk kończyn, jamy ustnej, język, niewydolność oddechowa i depresja świadomości. [7]
W takich przypadkach należy natychmiast wywołać karetkę.
Czynniki ryzyka
Grupy ryzyka wszystkich rodzajów wysypki bez swędzenia obejmują:
- Ludzie, którzy są podatni na nadmierne pocenie się, produkcja tłuszczu;
- Osoby ze osłabioną obroną immunologiczną (np. Pacjenci poddawani chemioterapii lub leczeniu glukokortykosteroidami);
- Ludzie, którzy odwiedzają miejsca publiczne (siłownie, baseny itp.);
- Który wolą ubrania i buty wykonane z materiałów syntetycznych o niewystarczającej wentylacji;
- Zaniedbanie rekomendacji higieny osobistej, używanie ręczników, butów, pościeli i bielizny innych ludzi;
- Pacjenci, którzy niedawno mieli procesy zakaźne, którzy przeszli przebieg antybiotykoterapii;
- Życie w endemicznie niepewnych obszarach;
- Praca w warunkach wysokiej wilgotności, temperatury;
- O otyłości, diabetycy, ludzie z HIV.
Patogeneza
Skóra jest największym ludzkim organem pod względem wielkości. Wykonują najważniejsze funkcje dla organizmu: zapewniają metabolizm, regulację ciepła, ochronę i wrażliwość. Skóra składa się z tych warstw:
- Naskórka, zewnętrzna warstwa, która z kolei jest reprezentowana przez pięć warstw, które zapewniają głównie ochronę barierową;
- Warstwa skóry tkanki łącznej, zlokalizowana między naskórka a narządami poniżej, od której skóra właściwej jest oddzielona tkanką podskórną;
- Tkanka podskórna, reprezentowana przez luźną strukturę tkanki łącznej z inkluzjami tłuszczowymi.
Stratum corneum zapewnia ochronę: jest pozbawiony żywych struktur i obejmuje tylko martwe komórki. Różni się grubością. Strażnik płaszcza pokrywa warstwę rogową warstwy, wzmacniając swoje właściwości ochronne. Utrzymuje pewien poziom kwasowości, który w normie wynosi 4,5-5,5. W wielu chorobach skóry typu wysypki bez swędzenia (Mycoses, trądzik) zmienia się wskaźnik kwasowości.
Płaszcz o temperaturze wody ma własną mikroflorę. Może być reprezentowany przez wiele symbiozy mikroorganizmów, w tym grzybów, naskórka gronkowca itp. Takie mikroorganizmy zapewniają stałość kwaśnego środowiska na skórze i zapobiegają wprowadzaniu infekcji. Jednak w pewnych okolicznościach równowaga jest zaburzona, a obraz bakteryjny może zmieniać się w tym czy innym kierunku. Ponadto funkcja bariery ochronnej może się pogorszyć, co przyczynia się do infekcji skóry. Wszystko to może wpłynąć na pojawienie się wysypki bez swędzenia.
W zmianach zakaźnych mechanizm rozwoju wysypki patologicznej jest nieco inny. W szczególności w Scarlatinie czynnik zakaźny wytwarza egzotoksynę, która determinuje rozwój toksycznych objawów w postaci wysypki bez swędzenia. W odrze powstają ogniska okołonaczyniowe stanu zapalnego z powodu uszkodzenia wirusowego śródbłonka naczyniowego, wysięgu okołonaczyniowego i infiltracji komórkowej. Nawiasem mówiąc, elementy wysypki w odrze zawsze zawierają czynnik sprawczy.
W przypadkach nieinfekcyjnych mówimy o innych mechanizmach patogenetycznych, w szczególności o wpływie histaminy, aktywacji układu dopełniacza, wpływu pasożytów i ich produktów. Patologia autoimmunologiczna nie jest wykluczona.
Epidemiologia
Wysypka bez swędzenia najczęściej niepokoi właścicieli nadmiernie suchego lub, odwrotnie, tłustej skóry, podatnej na trądzik, wady naczyniowe, przekładnice i inne objawy zewnętrzne. Poprzednia pojawienie się wysypki, ogólnych chorób, powiększonych porów, zaskórników itp. Z takich objawów często napotykają nastolatki i pacjenci cierpiący na patologie hormonalne lub trawienne.
Nawet na zewnętrznie doskonała skóra może wydawać się wysypki bez swędzenia, co jest związane ze zmianami hormonalnymi, stresem, niekorzystnymi warunkami środowiskowymi i innymi czynnikami, które negatywnie wpływają na ciało. Najbardziej podatnym na pojawienie się wysypki jest skóra problemowa.
W każdym wieku może wystąpić pojawienie się wysypki bez swędzenia, ale najczęściej problem pojawia się we wczesnym dzieciństwie i okresie dojrzewania. Według statystyk objaw ten jest szczególnie powszechny u niemowląt i dzieci w wieku od 12 do 25 lat, niezależnie od płci pacjenta.
Najwyższa częstotliwość patologii zakaźnych odnotowano we wczesnym dzieciństwie. W związku z tym wysypka spowodowana infekcją bez swędzenia jest częściej w pediatrii, u dzieci w wieku przedszkolnym.
Objawy
Wysypka bez swędzenia może się różnić w zależności od rodzaju zmiany:
- Plamy - są to pierwiastki o średnicy mniejszej niż 1 cm, które nie są wyczuwalne podczas dotyku. Są to zasadniczo ograniczone obszary przebarwienia, które nie rosną ani nie spadają w porównaniu z otaczającą tkanką.
- Pakiety są wystającymi elementami wysypki, którą można dotyczyć o średnicy do 1 cm.
- Płytki to wysypki, które można odczuwać, ponieważ są podniesione lub zatopione w porównaniu do otaczającej skóry. Płytki mogą być zaokrąglone lub płaskie.
- Guzki to zagęszczone grudki lub wysypki bez swędzenia, które rozprzestrzeniają się na warstwę tłuszczu skóry skóry lub podskórnej.
- Pęcherzyki lub pęcherzyki to puste wysypki z przezroczystym płynem w środku. Elementy są małe (mniej niż 1 cm), przezroczyste. Jeśli rozmiar przekracza 1 cm, nazywane są pęcherzykami.
- Pustule to te same pęcherzyki, ale z ropną zawartością. Często są one spowodowane infekcjami bakteryjnymi i chorobami zapalnymi.
- Pokrzywek jest podniesioną wysypką bez swędzenia, która wynika z zlokalizowanego obrzęku. W przeciwnym razie wysypki nazywane są pęcherzykami.
- Skale - Obszary akumulacji cząstek nabłonka warstwy rogowej, który jest szczególnie charakterystyczny dla mikozów i łuszczycy.
- Petechiae - kropki, które są małymi krwotokami, które nie są blade i nie znikają po naciśnięciu palcem. Takie wysypki są charakterystyczne dla meningokokemii, patologii małopłytkowe, zapalenia naczyń itp.
- Telangiktazje to małe obszary rozszerzonych naczyń krwionośnych, które występują w przypadku patologii ogólnoustrojowych lub dziedzicznych lub z przedłużonym leczeniem fluorowanymi glukokortykoidami.
Pierwsze znaki
Początkowy etap chorób charakteryzuje się pewnymi pierwszymi znakami, takimi jak:
- W odrze objawy zatrucia są ostro wyraźne: gorączka, głowa, staw i ból mięśni. Następnie dodaje się objawy katarrze (kaszel, swędzenie nosa, katar, łzawienie, fotofobia). Wysypka jest wykrywana trzeciego dnia: najpierw na twarzy i szyi, potem - na ramionach, klatce piersiowej, brzucha, plecach, kończynach. Wysypka na twarzy bez swędzenia, z tendencją do rozprzestrzeniania się „od góry do dołu” jest charakterystycznym znakiem odry. Możliwa zmiana wysypki z plamami pigmentacji, która utrzymuje się przez kilka tygodni. Membrany śluzowe są również pokryte małymi plamami białawego koloru, szczególnie na wewnętrznej powierzchni policzków. [8], [9]
- Rieby ma ostry początek, z lekką gorączką, umiarkowanymi oznakami kataru oraz powiększonymi i bolesnymi węzłami chłonnymi. Wysypki pojawiają się również niemal natychmiast. Początkowo jest to wysypka bez swędzenia na klatce piersiowej, a następnie rozprzestrzenia się na brzuch i resztę ciała, w tym kończyny, twarz, tył. Zdecydowana większość wysypek pozostaje zlokalizowana w obszarze klatki piersiowej. Elementy wysypki są nudne, jasnoróżowe. [10]
- Scarlatina ma objawową triadę: wysypka skórna, gorączka i ciężkie zaczerwienienie gardła z ropą w lukach. Początek choroby jest ostry. Wysypka bez swędzenia jest niewielka, występuje za kilka godzin od początku patologii i szybko (w ciągu kilku godzin) rozprzestrzenia się na ciele, zaczynając od twarzy do szyi, klatki piersiowej, brzucha, kończyn. Charakterystyczny znak: podczas lekkiego biegania dłoni po powierzchni skóry wydaje się wyraźne suchość i chropowatość, jakby ciało było pokryte „gęsią skórką”. Podżuchwowe węzły chłonne powiększają się, język najpierw staje się białawy (z tabliczką), a następnie - jasny szkarłatny, wygładzony. [11]
- W pseudotuberculosis początkowo występuje gwałtowny wzrost temperatury, bólu brzucha i nudności i gorączki. Może wystąpić powiększenie wątroby i śledziony, ból stawów i biegunka. Wysyłanie bez swędzenia znajduje się w całym ciele: jest to czerwonawo-niebieskie, małe punkty (podobne do tego w Scarlatina), bardziej wyraźne w obszarach naturalnych fałd skóry, podatnych na zbieżność. Inne charakterystyczne cechy: blady trójkąt nosowy, objaw „rękawiczek” (wysypka na dłoniach bez swędzenia), „skarpetki” (wysypka w stopach) lub „kaptur” (wysypka w szyi, twarzy i pasie ramiennej). Skóra jest sucha, szorstka. Plary jest czerwone i zapalne, ale nie ma obrwałego zapalenia migdałków. [12]
- Yersiniosis jelit ma ostry początek: pacjent skarży się na uogólnioną osłabienie, ból brzucha, nudności, biegunkę. Wysypka bez swędzenia przypomina odrę. Jest zlokalizowany głównie w fałdach skóry, po bokach tułowia, w obszarze stawów. Może wystąpić również ból głowy, gardła, mięśnie i stawy, przekrwienie nosa. Czasami węzły chłonne i wątroba są powiększone. [13]
- W chorobach nieinfekcyjnych różne rodzaje wysypek mogą pojawiać się na nogach bez swędzenia. Najczęściej są one białawe lub jasnoróżowe pęcherze wystające nad powierzchnią skóry. Zwykle pojawiają się nagle, a także znikają nagle (w ciągu 24 godzin). Zwykle łączą się i tworzą duże obszary zmian nieregularnie ukształtowanych.
Przed udaniem się do lekarza ważne jest, aby zwrócić uwagę na następujące punkty:
- Jaki rodzaj wysypki bez swędzenia (odcień kolorów, rozmiar);
- Jego lokalizacja, jego obfitość;
- Możliwe połączenie z zdarzeniem lub kontaktem;
- Powiązane objawy.
Wysypka bez swędzenia może być inna, a sam pacjent nie zawsze jest w stanie określić jego pochodzenie. Dlatego zawsze powinieneś zobaczyć specjalistę medyczną.
Czerwona wysypka bez swędzenia jest również charakterystyczna dla chorób wirusowych, w tym Covid-19. Takie wysypki nie zależą od nasilenia procesu zakaźnego i mogą pojawiać się nawet u pacjentów bezobjawowych. Zaobserwowano następujące wysypki u dorosłych bez świądu z powodu zakażenia koronawirusem:
- Niesymetryczne plamy przypominające reakcję odmrożenia w obszarze dłoni i stóp, czasem bolesne po dotknięciu. Taka wysypka bez swędzenia i gorączki zaobserwowano głównie u pacjentów z łagodnym przebiegiem choroby i przepuszczał niezależnie po około 12 dniach. Częstość występowania objawu wynosi około 19%.
- Ogniskowa, swędziowa, przejściowa wysypka małych pęcherzyków na ciele i kończynach. Objaw pojawia się jednocześnie z innymi znakami patologicznymi i utrzymuje się przez około 10 dni.
- Wysypka na brzuch bez swędzenia, na zewnątrz przypominając pokrzywkę, z różowawym lub białawym odcieniem. Jest to mniej powszechne w kończynach i dłoniach.
- Wysypka makulopapularna w postaci spłaszczonych lub wystających pęcherzyków, z częstotliwością występowania - około 47%. Czas trwania takich elementów - około 7 dni, częściej na tle ciężkiego przebiegu zakażenia koronawirusem.
- Mała wysypka bez swędzenia w postaci niebieskawo-czerwonej sieci naczyniowej. Występuje u 5-6% pacjentów z ciężkim Covid-19.
Lekarze zauważają, że wysypki mogą mieć zarówno zakaźne, jak i inne pochodzenie, więc ten objaw wymaga obowiązkowej diagnozy różnicowej.
Wysypka bez swędzenia u dziecka
Mała czerwona wysypka bez swędzenia jest najczęstszym rodzajem wysypki występującej u dzieci wczesnego dzieciństwa, przedszkola i wieku szkoły podstawowej. Małe kropki bez obopólnej zawartości czasami pojawiają się w głowie, pachach, pasie barku, brzucha i plecach, krocza. Taka wysypka jest charakterystyczna dla reakcji alergicznych, ale często występuje w wyniku przegrzania i złej higieny. Konsekwencją zaniedbania higieny staje się wysypką na pieluchy, pocenie się. U niemowląt często pojawia się wysypka bez swędzenia, ponieważ jest ona przez skórę głowy dziecka to termoregulacja.
Wysypki bez swędzenia występują również w niektórych chorobach o charakterze wirusowym i drobnoustrojowym, z Scarlatiną, odrą, białaczką. Wodna wysypka w większości przypadków jest objawem infekcji opryszczki i krostki, procesów alergicznych, ukąszeń owadów i ekspozycji na ultrafiolet.
Pojawienie się szampańskiej wysypki w obszarze dłoni i stóp może wskazywać na dashidrozę - zablokowanie gruczołów potu lub zmian grzybiczych.
Mrowe wysypki są bardziej charakterystyczne dla chorób zakaźnych etiologii drobnoustrojów - w szczególności dla zmian Staphylococcus aureus.
Co rodzice powinni robić, gdy widzą wysypkę bez swędzenia skóry dziecka? Po pierwsze, należy dobrze przyjrzeć się skórze dziecka, aby określić rodzaj wysypki, ich rozmiar i inne cechy. Ważne jest, aby pamiętać i przeanalizować, co mogło spowodować problem. Następnie powinieneś zmierzyć temperaturę, zbadać gardło, migdałki, a następnie udać się z dzieckiem do kliniki lub, jeśli to konieczne, zadzwoń do lekarza w domu (na przykład, jeśli dziecko jest podobno zaraźliwe). Strusznie zabroniono przepisywania leczenia dzieci samodzielnie. [14]
Diagnostyka swędząca wysypka
Leczenie wysypki bez swędzenia należy rozpocząć dopiero po ustaleniu faktycznej przyczyny jej wyglądu. Niewłaściwe podejście do leczenia może powodować pogorszenie problemu. Rodzaj leczenia zależy całkowicie od czynnika prowokującego wysypki.
Co można użyć do diagnozy:
- Skórki;
- Próbkowanie zawartości pęcherzyków i krostów;
- Zbiór testów krwi, moczu i kale.
W razie potrzeby wyznaczono dodatkową konsultację w zakresie alergolgorza, specjalisty ds. Chorób zakaźnych, pediatry, gastroenterologa, endokrynologa i innych wąskich specjalistów.
Odpowiednie testy są uporządkowane, gdy podejrzewane są choroby zakaźne i alergiczne:
- Wykrywanie immunoglobulin klasy M (odra, przeciwciała wirusa IgM);
- Określenie markera pamięci immunologicznej do różyczki, wykrywanie pierwotnej infekcji różyczki;
- Określenie markera uczulenia organizmu na antygeny streptokokowe, siew bakteriologiczny i antybiotykotogramie biomateriału z migdałków w przypadku podejrzanej Scarlatina;
- Badanie badań inhalantów, mieszanych, leków, alergii pokarmowych;
- Określenie DNA czynnika sprawczego zakażenia grzybiczego przez PCR;
- Oznaczanie przeciwciał IgG do patogenów grzybowych.
W zależności od wskazań może być konieczne analizę płynu mózgowo-rdzeniowego, ocenę wartości biochemicznych funkcjonalności ciała (testy wątroby, wskaźniki składu wody-elektrolitu metabolizmu krwi i azotu itp.).
Diagnoza instrumentalna może być reprezentowana przez takie badania:
- Promieniowanie rentgenowskie (pomaga ocenić objętość dotkniętej tkanki - na przykład w infekcjach oddechowych);
- Ultradźwięki (pomaga wizualizować narządy wewnętrzne, wykrywać nowotwory patologiczne);
- Komputerowa tomografia (pozwala spojrzeć na warstwę narządów wewnętrznych według warstwy).
Diagnostyka różnicowa
Charakterystyka wysypki bez swędzenia ma różnicową wartość diagnostyczną: ważne jest, aby zwrócić uwagę na okres występowania, dynamikę, sekwencję wyglądu, lokalizację, rozkład, czas trwania wysypki.
Główne różnicowanie diagnostyczne podsumowano w tabeli:
Odra |
Zwarta wysypka bez swędzenia, podatna na koalescencję, pojawiającą się etapami: pierwszego dnia - w twarz, szyi, górnym segmencie klatki piersiowej i obręczy ramion; Drugiego dnia - bagażnik jest całkowicie pokryty wysypką, rozprzestrzeniając się na kończyny górne; trzeciego lub czwartego dnia - rozprzestrzenianie się na kończyny dolne. Fuzja wysypki na twarzy prowadzi do obrzęku, pogrubienia powiek, zgruby rysów twarzy, wyraźną zmianą wyglądu. |
Szkarlatyna |
Niewielka wysypka wżery bez swędzenia pojawia się w pierwszym lub drugim dniu choroby, zlokalizowanej na zaczerwienionych obszarach szyi, górnej części piersiowej, tył. W ciągu dnia rozprzestrzenia się na całe ciało. W obszarze fałd skóry występuje akumulacja wysypki (szyja, pachy, pachwina, ścięgna podkolanowe itp.). |
Różyczka |
Wysypka bez swędzenia występuje w ciągu 24-48 godzin od wystąpienia choroby. Szybko rozprzestrzenia się na twarz, klatkę piersiową, brzuch, plecy, ramiona i nogi. Wysypki są drobno zauważone, elementy mają nawet konfiguracje, jasnoróżowe, obfite. Plamy nie wznoszą się nad powierzchnią skóry, blado po naciśnięciu. Akumulacja plam obserwuje się w obszarze przedłużenia kończyny, a także z tyłu i pośladków. Tło wysypki - normalna skóra. Wysypka bez swędzenia nie pozostawia pigmentacji i przechodzi w ciągu 2-4 dni. |
Pseudotuberculosis |
Wysypka bez swędzenia pojawia się w pierwszym lub drugim dniu choroby, jednoetapowy, częściej - jak szkarłatna gorączka (mała kropka). Zakres kolorów - od jasnoróżowego do jasnego szkarłatnego niebieskiego. Tło skóry również się różni. Lokalizacja jest symetryczna. W niektórych przypadkach swędzenie może być obecne. Wysypki znikają przez 24 do 144 godzin. |
Zakażenie enterowirusa |
Wysypka bez swędzenia występuje w jednej chwili, na tle niezmienionej skóry. Główne elementy: plamy, grudki, małe kropki, krwotoki. Znikają bez śladu w ciągu 24-48 godzin. |
Meningokokcemia |
Wysypka bez swędzenia pojawia się w początkowych 24 godzinach choroby. Wyróżnia się różnorodnością i różnymi rozmiarami: elementy są reprezentowane przez plamy, grudki, krwotoki, „gwiazdy” konfiguracji nieregularnej z pogrubieniem w środku. Natura wysypki - stopniowa, wraz ze wzrostem dynamiki. Dominująca lokalizacja: pośladki, nogi. Tło skóry - bez zmian. Ponieważ w niektórych miejscach znikają intensywne wysypki, powstają obszary martwicy. |
Tajfoidalny gorączka |
Roseolae są obecne w postaci różowawej plamy o średnicy około 2-3 mm, blado po naciśnięciu. Pojawiają się w dniu 8-10 choroby, podatni na okresowe uzupełnianie. Znikają bez śladu w ciągu 24-120 godzin. |
Infekcja opryszczką |
Na ograniczonym obszarze skóry znajduje się zlokalizowana wysypka, na której występuje ból, spalanie, zaczerwienienie i tylko wtedy - pęcherzyki z surowicą zawartością. Skóra jest obdarzona, zaczerwieniona. Po otwarciu stwierdzono mokre erozje, pokryte skorupami z późniejszą nabłonką. Główna lokalizacja: obramowanie warg, nos, policzki lub czoło, pośladki i uda, przedramiona, ręce. |
Leczenie swędząca wysypka
Leczenie pacjentów z wysypką bez swędzenia jest inne, ponieważ zależy od pochodzenia tego objawu, od przyczyny jego wyglądu.
Istnieje wiele różnych leków, które mogą z powodzeniem złagodzić osobę od dowolnej wysypki dermatologicznej, w tym wysypki alergiczne i zakaźne. Wybór odpowiedniego leku jest przeprowadzany tylko przez lekarza, po wstępnym określeniu etiologii procesu patologicznego i diagnozy.
Na przykład w procesie alergicznym leczenie zaczyna się od zatrzymania działania alergenu, po czym przeprowadzane są leki w celu wyeliminowania patologicznych objawów bezpośrednio za pomocą leków przeciwhistaminowych i innych leków. Zaleca się przyjmowanie takich leków, jak loratadyna, desloratadyna, diazolina, suprastyna. W skomplikowanych przypadkach wysypki bez swędzenia możliwe jest stosowanie leków hormonalnych - w szczególności maści z prednizolonem lub hydrokortyzonem.
Pacjenci z chorobami zakaźnymi są przepisywani odpowiednimi lekami w ramach złożonej terapii. Mogą to być antybiotyki, leki sorbent i detoksykacja, środki przeciwwirusowe, immunoglobuliny i tak dalej. W szczególności pacjenci z bakteryjnym zapaleniem skóry o charakterze gronkowym lub streptokokowym są zdecydowanie przepisane antybiotyki o szerokim zakresie aktywności przeciwdrobnoustrojowej. Zalecane leki grupy makrolidowej (azytromycyna), często przepisywane i ceftriakson. Większość pacjentów z poprawką pyodermy zauważa poprawę po regularnym leczeniu obszarów z wysypką bez swędzenia roztworami fukorcyny lub genialnego zielonego.
Patologie wirusowe często nie wymagają zastosowania określonej terapii. Lekarze przepisują przebieg immunostymulantów, multiwitamin, które poprawiają odpowiedź immunologiczną ciała i przyczyniają się do szybkiego złagodzenia klinicznych objawów choroby.
Jeśli wysypka bez swędzenia jest spowodowana naruszeniem pocenia się, zaleca się dokładnie obserwowanie zasad higieny osobistej, noszenie ubrań i butów wykonanych tylko z materiałów o naturalnej jakości, jeśli to konieczne - użyj proszku. Dobry efekt obserwuje się z użycia maści cynkowej, która ma efekt suszenia.
W zakażeniach grzybiczych przepisywana jest odpowiednia terapia przeciwgrzybicza z lekami o ukierunkowanym działaniu przeciwkotycznym. Wybrane leki, w zależności od patogenu, mogą być flukonazol, ketokonazol, klotrimazol, terbinafina, itrakonazol, griseofulvin.
Leki
W przypadku większości pacjentów z wysypką bakteryjną bez świądu leki są wybierane empirycznie. Częściej wystarczy wziąć dikloksacylinę w dawce 250 mg doustnie lub cefaleksyna w dawce 500 g 4 razy dziennie. Lewofloksacyna 500 mg raz na dobę lub moksyfloksacyna 400 mg raz dziennie doustnie są nie mniej skuteczne. Jeśli pacjent jest uczulony na penicyliny, możliwe jest przepisanie klindamycyny 300-450 mg doustnie trzy razy dziennie lub makrolidów:
- Klarytromycyna 250-500 mg doustnie dwa razy dziennie;
- Azytromycyna 500 mg pierwszego dnia, a następnie 250 mg raz dziennie.
Leczenie wysypki bez swędzenia, spowodowanego zakażeniem grzybiczym, polega na stosowaniu środków przeciwgrzybiczych, które są przepisywane w postaci tabletek, maści i kremów, roztworów do zastosowania miejscowego. Czas trwania przebiegu leczenia jest określany przez lekarza.
Ogólnie rzecz biorąc, lekarz może przepisać następujące leki, w zależności od przyczyny wysypki bez swędzenia:
Hormonalne leki |
|
Tridererm |
Mieszanina środka przeciwgrzybiczego klotrimazolu, kortykosteroidowego betametazonu i antybiotykowej gentamycyny. Jest przepisywany dla bakteryjnych lub grzybowych dermatozów wrażliwych na działanie kortykosteroidów. Nie jest zalecany do stosowania przez kobiety podczas ciąży. Jest on ostrożnie nakładany na skórę, delikatnie wcierany, dwa razy dziennie. Możliwe niepożądane reakcje: sucha skóra, lokalne zmiany skóry, zaburzenia układu hormonalnego (z długotrwałym zastosowaniem). |
Flucynar |
Maść z fluocynolonem kortykosteroidowym i neomycyną antybiotyku aminoglikozydu. Służy do suchych skórnych, szczególnie o charakterze alergicznym z infekcją wtórną. Jest nakładany na skórę dwa razy dziennie, bez ubierania się. Optymalny czas trwania aplikacji - nie więcej niż 2 tygodnie (na skórze twarzy - nie więcej niż tydzień). W przypadku dzieci składaj się od 2 roku życia, nie więcej niż raz dziennie, z wyłączeniem obszaru twarzy. |
Elokom |
Syntetyczny lek glukokortykoidowy Mometazon. Jest przepisywany dla dermatoz i atopowego zapalenia skóry u dorosłych i dzieci w wieku w wieku 2 lat. Standardowa maść lub krem jest nakładany raz dziennie. Przeciwwskazania: trądzik vulgaris, zapalenie pyodermiczne, zapalenie skóry pieluszki, zakażenia pasożytnicze i grzybicze, gruźlica, syfilis, reakcje po szczepieniu. |
Odbudowani, leki lecznicze. |
|
Bepanthen |
Stosowany w leczeniu wysypki bez swędzenia u pacjentów w dowolnym wieku, w tym dzieci. Wśród wskazań: wysypki spowodowane przez radioterapię, fototerapię, promieniowanie ultrafioletowe, a także zapalenie skóry. Maść może być używana jeden lub więcej razy dziennie pod nadzorem lekarza. Możliwe skutki uboczne: alergia. |
Losterol |
Złożony krem przeznaczony do leczenia różnych postaci dermatoz i zapalenia skóry, w towarzystwie suchej skóry i wysypki. Krem może używać już w wieku 3 miesięcy, nałóż cienką warstwę na dotkniętą skórę 2-3 razy dziennie. Skutki uboczne w postaci niewielkiego spalania odnotowano w bardzo rzadkich przypadkach. |
Uspokajające leki na wysypkę stresową |
|
Persen |
Uspokajanie leku na zasadzie rośliny, przepisywane dorosłym 2-3 tabletki trzy razy dziennie, niezależnie od spożycia pokarmu. Skutki uboczne: ogólna osłabienie, zawroty głowy, reakcje nadwrażliwości. |
Novo-Passit |
Z powodzeniem stosowany w psychosomatycznych dermatozach u dorosłych pacjentów i dzieci w wieku powyżej 12 lat. Zwykle weź 1 tablet trzy razy dziennie. Zalecany kurs leczenia wynosi jeden miesiąc. Wśród możliwych działań niepożądanych: senność, alergie, osłabienie mięśni, trudności w oddychaniu. |
Środki antyalergiczne |
|
Loratadyna |
Trójcykliczna leka przeciwhistaminowa, przepisana do wysypki związanej z alergią bez swędzenia. Można pobrać z wieku 2 lat (dawka zależy od wagi dziecka). Możliwe skutki uboczne: senność, ból głowy, zmiana apetytu, zmęczenie. |
Desloratadyna |
Antyhistamina z drugiej generacji, stosowana do wysypki alergicznej bez swędzenia. Dorośli i dzieci w wieku powyżej 12 lat przyjmują 5 mg desloratadyny raz dziennie. Zasadniczo lek w postaci syropu może być stosowany w wieku sześciu miesięcy zgodnie z indywidualnie obliczonymi dawkami. Reakcje niepożądane są rzadkie: suchość w ustach, ból głowy, zmęczenie. |
Maści przeciwgrzybicze |
|
Ketokonazol |
Nadaje się do eliminacji wysypki bez swędzenia spowodowanego przez dermatofity, kandydozę. Krem jest nakładany na skórę 1-2 razy dziennie. Używanie u dzieci nie było badane. |
Klotrimazol |
Pozbywa się wysypki sprowokowanych przez grzybowe patogeny, takie jak dermatofity, pleśń, drożdże i grzyby dimorficzne. Krem jest używany miejscowo 2 razy dziennie. Możliwe reakcje niepożądane: alergia. |
Leki przeciwwirusowe |
|
Acyklowir |
Maść przeciwwirusowa aktywna przeciwko wirusowi opryszczki pospolitej typów 1 i 2. Jest stosowany w leczeniu dorosłych i dzieci w wieku powyżej 12 lat. Maść jest stosowana co 4 godziny, przez co najmniej 4 dni. Prawdopodobne skutki uboczne: suchość i łuszczenie się w obszarze zastosowania, swędzenie. |
Viferon |
Maść zawiera rekombinowany ludzki interferon alfa-2B, który zapewnia immunomodulujące, przeciwwirusowe, przeciwproliferacyjne działanie leku. Dawkowanie, czas trwania i częstotliwość użytkowania są określane indywidualnie. Możliwe skutki uboczne: swędzenie, alergia. |
Zovirax |
Krem do leczenia wirusowych infekcji warg i twarzy spowodowanej wirusem opryszczki pospolitej. Używaj około 5 razy dziennie, minimalnie przez 4 dni. Dzieci mogą stosować lek w wieku 12 lat. |
W patologiach krwi i układu sercowo-naczyniowego możliwe jest przepisanie leków regulujących procesy krzepnięcia krwi, hematopoiesis, przepuszczalność naczyniowa, funkcja serca. W takich sytuacjach schemat leczenia jest wyłącznie indywidualny.
Leczenie fizjoterapii
Fizjoterapia jest aktywnie stosowana w leczeniu takich patologii, jak łuszczyca, płaski czerwony porosta, łojotokowe i atopowe zapalenie skóry, twardzina i zapalenie neurodermatów, mykozy, opryszczka, trądzik itp. Można to wykorzystać do ogólnego i miejscowego leczenia. Możliwe jest zastosowanie zarówno ogólnego, jak i miejscowego leczenia.
Aby ustabilizować stan psycho-emocjonalny pacjenta, przepisywane są procedury uspokajające:
- Elektrosleep (używając pulsacyjnych prądów poprzez nakładanie elektrod do obszaru głowy);
- Centralna stymulacja elektryczna TES (znieczula, stabilizuje procesy hemodynamiczne, poprawia regenerację tkanek);
- - Hydroterapia (kąpiele hydrauliczne, masaż pęcherzyków).
Aby skorygować aktywność przywspółczulnego układu nerwowego, wpływać na zwoje paravertebral. W tym celu stosuje się amplipulsterapię, UHF EP, Indukotermia, ultraponoforeza prednisolonu lub hydrokortyzonu.
W celu stymulowania aktywności hormonalnej nadnerczy i produkcji kortykosteroidów EP UHF jest stosowany w obszarze nadnerczy lub pośrednio przezczrancyjnie. Pod wpływem ultrahisko-częstotliwości stymuluje się funkcja produkująca hormony przysadki mózgowej, co prowadzi do stymulacji nadnerczy i uwalniania kortykosteroidów do krwi, zmniejszeniu reakcji autoimmunologicznej organizmu, hamowania procesów alergicznych.
Lokalne procedury mogą hamować przebieg reakcji zapalnej, poprawić krążenie krwi, usunąć mediatory zapalne, zmniejszyć wzbudzenie receptorów skóry. W tym aspekcie istotne są takie rodzaje fizjoterapii:
- TNF (terapia ultratonowa) i darsonvalizacja;
- Elektroforeza z środkami antyalergicznymi, galwanizacja;
- Zlokalizowana magnetoterapia;
- Napromieniowanie UVO w zapalnym obszarze;
- Terapia laserowa.
Wybór metody leczenia zależy od poszczególnych parametrów. Większość pacjentów przepisuje się kombinację kilku procedur fizjoterapii zarówno o efektach ogólnych, jak i miejscowych.
Przeciwwskazania do fizykoterapii obejmują:
- Każdy nowy wzrost w obszarze zastosowania;
- Dekompensowane warunki;
- Ogólny poważny stan pacjenta;
- Okres gorączki;
- Ostra gruźlica;
- Psychopatologii;
- Dermatosy bullowe;
- Porfiria skórna;
- Sędzia systemowy rumieniowo;
- Nadwrażliwość na prąd elektryczny;
- Podczas ciąży.
Napromienianie ultrafioletowe nie jest przepisywane pacjentom z letnią postacią łuszczycy.
Leczenie ziołowe
Terapie ludowe mogą również pomóc w pojawieniu się wysypki bez swędzenia. Jednak ich stosowanie powinno być zawsze koordynowane z lekarzem, ponieważ niepiśmienne samokontrożenie może zaostrzyć problem, prowadzić do rozprzestrzeniania się wysypki, co będzie wymagało bardziej złożonego i przedłużonego leczenia.
- Pojedyncza wysypka z tyłu bez swędzenia jest dobrze eliminowana przez stosowanie infuzji ziołowych przygotowanych na podstawie roślin o działaniu przeciwzapalnym i suszenia. Szczególnie popularne w tej sytuacji są uważane za kalendację i rumianek, co jest spowodowane ich dostępnością i skutecznością. Aby przygotować infuzję terapeutyczną, weź 1 łyżkę. Z pokruszonych kwiatów wlej 200 ml wrzącej wody i nalegaj pod pokrywką, aż się ostygnie. Następnie ciecz jest napięta i używana do płukania i balsamów trzy razy dziennie.
- Jeśli wysypka bez swędzenia jest spowodowana procesami zakaźnymi, wówczas eksperci radzą przyjmować wlewy ziół. Wśród zalecanych roślin - Oregano, który jest gotowany na parze z wrzącą wodą w kubku szkliwa i nalegaj przez pół godziny. Ciepły infuzja pobiera 20 minut przed zjedzeniem 1 łyżki. L. do pięciu razy dziennie. Niezłe działanie przeciwzapalne ma i mędrzec, który jest przygotowywany zgodnie z tą samą zasadą. Ważne: Ziołowe środki zaradcze nie powinny być przyjmowane przez kobiety podczas ciąży i laktacji.
- Sok z Celandine lub Aloes ma efekt suszenia. Aby uzyskać lekarstwo na leczenie, jedna z tych roślin jest zmiażdżona, powstała miazga zostaje ściskana w celu uzyskania soku, który jest następnie nakładany do obszarów pokrytych wysypką bez swędzenia.
Ogólnie rzecz biorąc, istnieje wiele przepisów i sposobów korzystania z ziół. W każdej aptece znajduje się szeroki zakres kolekcji ziołowych, herbat fito, nalewek itp. Jednak należy wziąć pod uwagę, że samoleczenie może być znacznie szkodliwe, więc każde leczenie powinno być koordynowane z lekarzem.
Leczenie chirurgiczne
Taktyki chirurgiczne można zastosować do takich patologii:
- Furuncle, zapalenie chłonne, obrzęki, erysipeloid;
- Carbuncles, ropnie, flegmony, zapalenie Hidradeni;
- Martwicze zapalenie powięzi;
- Zapalenie odmienników, zakaźne zmiany przypadków mięśni, mionekroza ścisła i nieskomplikowana.
Szczególne leczenie konkretnego pacjenta są określane podczas badania przez chirurga. W celu wyjaśnienia diagnozy, diagnostyki ultradźwiękowej, rentgenowskiej, dermatoskopii, biopsji tkankowej i testów laboratoryjnych.
Interwencje dermatologiczne mogą obejmować chirurgiczne, fali radiowe, usuwanie elektrochirurgicznego różnych nowotworów. Technika nacięcia tkanek bezkontaktowych zapewnia optymalne i szybkie gojenie się działającego obszaru.
W dermatologii jest często używane urządzenie radiochirurskie Surgitron, które ma szereg zalet: minimalnie uszkadza tkankę, ma działanie sterylizacyjne, przyspiesza odzyskiwanie tkanki.
Komplikacje i konsekwencje
Aby uniknąć rozwoju nieprzyjemnych konsekwencji powikłań wysypki bez swędzenia, należy zapamiętać i przestrzegać tych zaleceń:
- Nigdy nie drapaj ani nie ściskać pierwiastków wysypki, nie staraj się na nie wpływać w żaden inny sposób (mechaniczny, chemiczny itp.);
- Nie samodzielnie się mediów;
- Nie otwieraj żadnych pęcherzy ani krostów;
- Nie używaj agresywnych środków zewnętrznych, nie stosuj się do obszaru roztworów kolorowania wysypki (genialna zielona, fukorcyna), aby nie zniekształcać obrazu, który później będzie widoczny przez lekarza.
Niestety wysypka bez swędzenia nie zawsze jest zauważana na czas, szczególnie jeśli nie towarzyszą jej inne objawy kliniczne. Tymczasem ten znak nie zawsze jest nieszkodliwy: w zależności od podstawowej przyczyny wysypki mogą być jednym z objawów niebezpiecznych, a nawet poważnych chorób.
- Powikłania odry mogą obejmować zapalenie płuc, zapalenie ucha środkowego, a czasem zapalenie mózgu.
- Powikłania zapalenia epidparotów - zapalenie w narządach gruczołowych, rozwój wirusowego zapalenia opon mózgowych.
- Pokrzywek może być skomplikowana przez obrzęk Quincke - ciężki stan, któremu towarzyszy rozszycz oskrzeli, duszność i inne szybko rosnące objawy, które mogą być śmiertelne, jeśli nie są leczone.
- Powikłania meningokokerem są zakaźny toksyczny wstrząs i niepowodzenie wieloraszynowe. W ciężkich przypadkach zawsze występuje wyraźny zespół DIC.
Ogólnie rzecz biorąc, wysypka bez swędzenia nie stanowi bezpośredniego zagrożenia dla życia pacjenta. Jednak rozwój powikłań o różnym stopniu nasilenia może być związany z pierwotną chorobą.
Zapobieganie
Zapobieganie pojawieniu się wysypki bez swędzenia polega na wyeliminowaniu możliwych przyczyn tego zjawiska.
Jeśli dana osoba jest podatna na alergie, powinna:
- Zawsze unikaj kontaktu z potencjalnymi alergenami i nieznanymi substancjami;
- Zgodnie z zaleceniami lekarza dotyczące stosowania niektórych pokarmów (w razie potrzeby należy przestrzegać specjalnej diety);
- Weź przepisane leki przeciw algiczne.
Możesz zapobiec wysypce bez swędzenia pochodzenia zakaźnego przez:
- Regularnie obserwuj wszystkie zasady higieny i sanitaru;
- Unikaj kontaktu z chorymi ludźmi;
- Wyklucz pobycie na zatłoczonych obszarach, co jest szczególnie ważne w okresach zaostrzenia chorób zakaźnych (epidemii);
- Uświadomić sobie w odpowiednim czasie;
- Unikaj używania produktów higieny innych osób, odzieży itp.;
- Regularnie mokre czyste i wentyluj pokój;
- Jedz pożywną dietę, upewnij się, że dieta zawiera niezbędne witaminy, minerały, a także równowagę białek-tłuszczowych węglowodanów.
Ważne jest, aby regularnie odwiedzać lekarza, zarówno w celu kontroli zapobiegawczej, jak i leczenie wszelkich chorób przy ich pierwszym znaku.
Prognoza
Określenie przyczyny i dalsze leczenie wysypki bez swędzenia zawsze wymaga czasu. Dlatego pacjent musi być cierpliwy i dokładnie przestrzegać wszystkich instrukcji lekarza. Ponadto proces leczenia może kontynuować naprzemienne nawroty i remisje, które wiąże się z pochodzeniem patologii i osobliwościami jego przebiegu. Jednak w większości przypadków przyczyna problemu jest znaleziona i pomyślnie wyeliminowana.
Procesy zakaźne w rejonie skóry cofają się stosunkowo szybko na tle terminowej terapii przeciwbakteryjnej. W przypadku braku leczenia możliwe jest rozwój martwiczących procesów podskórnych, możliwa jest bakteriemia z rozprzestrzenianiem się ognisk zakaźnych. Często istnieją zaostrzenia.
W przypadku braku terapii terapia wysypka bez swędzenia może się pogorszyć, zdobyć powszechny kurs.

