Rumień wędrujący
Ostatnia recenzja: 07.06.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Ostatnie miesiące wiosny, lata i ciepłej jesieni to pora aktywności wielu owadów, w tym kleszczy Ixodid. W związku z tym jest to również czas szczytowej występowania infekcji przenoszonych przez takie kleszcze. Najczęstszym takim zakażeniem jest lyme boreliosis lub łyżka boliozy lub choroba Lyme. Typowym oznaką tej patologii są rumień migru, manifestacja choroby, która występuje w obszarze ugryzienia zakażonego kleszcza. Patogen wnika do ludzkiej skóry płynem ślinowym owada. Zakażenie jest diagnozowane i leczone w dziale chorób zakaźnych za pomocą antybiotyków i terapii objawowej. [1]
Epidemiologia
Rumień migru to zakaźna zmiana skóry, która występuje głównie po ugryzieniu owada przenoszącego Borreliozę. Zakażenie rozprzestrzenia się bardzo szybko, więc rumień ma tendencję do gwałtownego powiększania się.
Choroba rozwija się niezależnie od wieku, rasy lub płci osoby. Większość przypadków występuje u osób w wieku od 21 do 60 lat.
Najczęstszym miejscem rozwoju rumienia migrusowego jest górny i dolny tułowia, głowę i kończyny górne.
Rumień migrujący jest początkowym etapem Borreliozy, który jest endemiczny w Stanach Zjednoczonych, Australii, krajach europejskich i Syberii. W zdecydowanej większości przypadków choroba jest rejestrowana w ciepłym sezonie.
Pierwszy opis rumienia migru został wykonany ponad sto lat temu przez lekarza Afzeliusa, a nieco później przez dr Lipschutza. Jednak esencja choroby wyjaśniono dopiero niedawno - w ciągu 70–80 lat XX wieku, kiedy środek sprawczy został wyizolowany i opisano lepreliozę infekcji. Do tej pory rumień migru jest praktycznie powiązany z tą infekcją i jest uważany za rodzaj wskaźnika boreliozy (drugie imię Borreliosis).
Przyczyny rumień wędrujący
Najczęstszym czynnikiem sprawczym rumieniowego migru jest kręta z rodzaju Borrelia, która jest bezpośrednio związana z kleszkami IXODES. Wraz z wydzielaniem owada w ślinie podczas ugryzienia, kręta wchodzi do ludzkich tkanek. Charakterystyczne znaki rozwijają się na skórze w dotkniętym obszarze.
Z strefy penetracji z chłoniką i przepływem krwi zakażenie rozprzestrzenia się na narządy wewnętrzne, stawy, węzły chłonne, układ nerwowy. Dead Spirochetes uwalniają substancję endotoksyczną do tkanek, która pociąga za sobą szereg procesów immunopatologicznych.
Ogólnie rzecz biorąc, możemy wymienić dwie podstawowe (najczęstsze) przyczyny rozwoju rumienia migru i wszystkie są spowodowane atakiem roztoczy:
- Ugryzienie zakażonego kleszcza Ixodesa dammini lub Pacificus;
- Lone Star Tick Bite lub Amblyomma Americanum.
Kleszcza może „ssać” na skórze osoby podczas spaceru po parku lub lesie. Owady te mogą żyć na trawie, na krzakach i drzewach, a także noszone na ptakach, gryzonie i inne zwierzęta. Przewoźnicy infekcji są dość rozpowszechnione: w naszym kraju można je znaleźć prawie wszędzie, szczególnie w sezonie letnim. [2]
Czynniki ryzyka
Główną grupę ryzyka rozwoju rumień migrujących można opisać jako pracownicy organizacji leśnych, myśliwych i rybaków, ludzi pracujących na działkach dacha, w ogrodach i ogrodach warzywnych, a także tych, którzy regularnie odwiedzają plantacje leśne w celu zbierania jagód i dzikich ziół.
Zarówno turyści, jak i zwykli wczasowiczowie, którzy lubią spędzać wolny czas bliżej natury, mogą cierpieć z powodu ukąszeń kleszczy i rozwoju rumienia migru. Specjaliści nie radzą odwiedzać obszarów możliwych siedlisk owadów bez specjalnej konieczności, a zwłaszcza w okresie od maja do lipca. Jeśli nadal musisz iść do lasu, pożądane jest wybór ubitych ścieżek, bez zanurzenia się w zarośle. Nawiasem mówiąc, kleszcze są bardziej zauważalne na jasnych elementach odzieży.
Obrona immunologiczna osoby ma ogromne znaczenie w rozwoju rumienia migru. Na tle silnej odporności rumień często nie jest objawiany: nie oznacza to jednak, że wejście czynnika przyczynowego lepreliozy do tkanek nie będzie pociągać za sobą infekcji i dalszego rozwoju procesu zakaźnego infazma. [3]
Patogeneza
Środkiem zakaźnym rumienia migrum jest najczęściej Gram-ujemna bakteria Borrelia Spirochete, która jest przenoszona przez zainfekowane kleszcze.
Zwykle w naturze owady te żyją w parkach leśnych, nad brzegiem rzek i jezior, w pobliżu plantacji masowej trawy i kwiatów. Osoba może zostać zarażona przez ugryzienie: to z tego miejsca na skórze rozpoczyna się rozwój rumień migrujących. Nie ma znaczenia, jak szybko kleszcza jest usuwana z ciała: infekcja wchodzi do ciała natychmiast w momencie ugryzienia, wraz z wydzielaniem śliny owada.
Podczas ataku roztocza gryzie skórę, łamiąc jej integralność. Niektóre patogen osiada bezpośrednio w ranie, reszta rozprzestrzenia się wraz z przepływem krwi i limfy w całym ciele, pozostając w węzłach chłonnych.
Rumieniowe migry są uważane za jednoznaczny i typowy oznaka początkowej bareliozy lub choroby boreliozy. Poszerzenie obrazu klinicznego z początkiem zaangażowania wielorganicznego odnotowano około czterech tygodni po wystąpieniu rumienia. Jednak około 30% pacjentów z lepreliozą nie wykazuje rumienia migru. Specjaliści przypisują to indywidualnym osobliwościom ludzkiej odporności, a także objętość infiltrowanej infekcji i wirulencji bakterii.
Zatępiony środek wnika do tkanek i w najgłębszych warstwach - dzięki naczyń limfatycznych. Rozwija się proces zapalny z alergicznym komponentem. Procesy wysiękowe, proliferacyjne występują wraz z udziałem komórek układu ochronnego i retikulo-endotecznego, limfocytów i makrofagów. Patogen jest związany, ponieważ jest postrzegany przez struktury jako agent zagraniczny. Jednocześnie stymulowana jest proliferacja komórek, uszkodzenie tkanki w obszarze ugryzienia leczy się.
Bezpośrednia migracja rumienia jest konsekwencją nadmiernej reakcji sieci naczyniowej skórnej, hamowania krążenia krwi i zwiększonego ciśnienia w osoczu na naczyniach kapilarnych. W rezultacie pewna ilość plazmy jest uwalniana do skóry właściwej, zaczyna się obrzęk i rozwija się punkt wystający nad zdrową skórę. Dalej do skóry właściwej występuje migracja limfocytów T układu naczyniowego: sprawują kontrolę nad „nieproszonymi gośćmi” i niszczą pozostały patogen. Rumień pochodzi ze strefy centralnej ugryzienia. W obszarze pierwotnej zmiany odpowiedź zapalna ustępuje, a granice nadal powiększają się kosztem limfocytów T i struktur komórkowych skóry właściwej. Rumień migrujący ma tendencję do wzrostu odśrodkowego.
Objawy rumień wędrujący
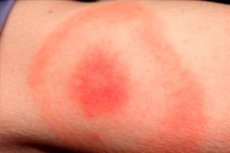
Czerwona grudka tworzy się na skórze w ugryzionej stronie i zwiększa średnicę („rozprzestrzenianie się”). To powiększenie może trwać od jednego do kilku tygodni. Wielkość diametryczna miejsca często przekracza 50 mm. Gdy grudka się powiększa, centralna część rumienia staje się blada.
Podobna reakcja występuje w obszarze ugryzienia: najczęściej dotyczy to górnego tułowia, pośladków i kończyn. Granice miejsca są zwykle spłaszczone, bez oznak obierania. Patologia prawie nigdy nie znajduje się na powierzchniach podeszwy i palm.
Przewlekły rumień migrusowy jest rodzajem zakaźnej skórki spowodowanej derrelią, która weszła do tkanek po ugryzieniu kleszcza. Niektóre ofiary, oprócz rumienia migru, mają poważniejsze objawy choroby, w szczególności zapalenie opon mózgowych.
Obszar ugryzienia jest zwykle fioletowo-redakcyjnym miejscem, które ujawnia się po pewnym okresie po zmianie. Element patologiczny szybko się rozszerza i nabywa owalną, półkolistą lub w kształcie pierścienia. Średni rozmiar miejsca wynosi 50-150 mm. Z reguły osoba jest ugryziona tylko przez jednego owada, więc miejsce jest zwykle single.
Subiektywne odczucia są w większości nieobecne, nie ma skarg na tło zaczerwienienia skóry. Po pewnym czasie rumień migrująca stopniowo znika, często pozostawiając szczególny ślad w postaci pigmentowanego miejsca, który również spłaszcza się i oświetla z czasem.
Poszczególni pacjenci mogą narzekać mrowienie, łagodne swędzenie i ogólny stan dyskomfortu. Jeśli powikłania dołączą, obraz kliniczny rozszerza się i uzupełnia nowe istotne objawy. [4]
Pierwsze znaki
Migranowie rumieniowe z rumienia rumieniowego zwykle pojawiają się 3-30 dni po ugryzieniu kleszcza. Jednak w niektórych przypadkach okres inkubacji może trwać do 90 dni.
Obszar rumienia ma wygląd różowawego lub czerwonawego miejsca z grudką w obszarze ugryzienia owadów. Formacja ma niewielką wypukłą, zarys stale rośnie i zmienia. Kiedy go dotkniesz, możesz poczuć lekkie ciepło. W miarę wzrostu strefa centralna staje się lżejsza, rumień nabiera wyglądu pierścienia. Początkowym etapie u poszczególnych pacjentów może towarzyszyć niewielkie swędzenie, bolesne dyskomfort.
Inne objawy tła mogą obejmować:
- Zaburzenia snu;
- Niewielki wzrost temperatury;
- Słabość, ciągłe poczucie zmęczenia;
- Ból głowy, zawroty głowy.
Gradacja
Rumień migru w boreliozie ma 3 etapy:
- Zlokalizowane wcześnie;
- Rozpowszechniono wcześnie;
- Późno.
Pomiędzy wczesnymi i późnymi stadiami zwykle występuje upływ czasu bez oczywistych objawów objawowych.
Rozbijmy każdy z etapów osobno.
- Rumień migrująca w hodowcach jest podstawowym wczesnym objawem i występuje u większości pacjentów. Początkiem jego rozwoju jest pojawienie się czerwonawego miejsca, takiego jak grudka w dziedzinie skóry kleszczącej. Znak pojawia się około miesiąca po ugryzieniu, ale może się pojawić wcześniej - nawet trzeciego lub czwartego dnia. Ważne jest, aby nie wszyscy pacjenci wiedzieli, że zostali zaatakowani przez owada: wielu nie zdaje sobie z tego sprawy, a zatem na początku nie zwraca uwagi na zaczerwienienie. Z czasem zaczerwieniony obszar „rozprzestrzenia się”, między częściami środkowymi i peryferyjnymi powstaje strefa Lucencji. Centrum jest czasem zagęszczone. Jeśli nieleczono, rumień migrująca zwykle ustępuje w ciągu około jednego miesiąca.
- Rozproszony wczesny etap wykazuje oznaki rozprzestrzeniania się patogenu w całym ciele. Po zakończeniu pierwszego etapu i zniknięciu rumienia migrum, które nie zostały odpowiednio leczone, na skórze pojawiają się liczne elementy wtórne w kształcie pierścienia, bez zagęszczonej środkowej części. Ponadto pojawiają się neuromialgia i oznaki grypy (ogólny dyskomfort, sztywność mięśni potylicznych i gorączka). Takie objawy czasami trwają kilka tygodni. Ze względu na niespecyficzność obrazu klinicznego choroba jest często błędnie rozpoznana, więc leczenie jest przepisywane nieprawidłowo. U niektórych pacjentów oprócz powyższych objawów występuje ból lędźwiowy, duszność, ból gardła, powiększenie węzłów śledziony i chłonnych. Obraz kliniczny drugiego etapu rumienia migru jest często niestabilny i zmienia się szybko, ale stałe objawy są ogólne złe zdrowie i utrata siły, które trwają przez dość długi czas - ponad miesiąc. U niektórych pacjentów występuje zespół fibromialgiczny charakteryzujący się powszechnym bólem, zmęczeniem. Natychmiast oznaki rumienia migrującego na skórze są w stanie ponownie pojawić się, ale w lżejszej odmiodzie. Zaburzenia neurologiczne łączą (około 15% przypadków), poprzedzając rozwój zapalenia stawów. Najczęściej takie zaburzenia są reprezentowane przez limfocytowe zapalenie opon mózgowych, zapalenie nerwu czaszki, radikuloneuropatie. Zaburzenia mięśnia sercowego (zapalenie krótkowzroczności, zablokowanie przedsionkowo-komorowe) odnotowano w mniej niż 10% przypadków.
- Jeśli nie ma dalszego leczenia, rumień migrujący i zmiany zakaźne przechodzą do następnego, późnego etapu, który rozwija się kilka miesięcy lub nawet lat po zmianie kleszczy. Większość pacjentów rozwija się zapalenie stawów, a stawy stają się spuchnięte i bolesne. Możliwe jest tworzenie, a nawet pęknięcie torbieli Bakera. Wśród typowych objawów choroby są ogólny dyskomfort, osłabienie, niewielki wzrost temperatury. Przy dalszym braku terapii atrofia rozwija się w postaci przewlekłego zapalenia Acrodermat, polinopatii, encefalopatii.
Formularze
Rumień jest nieprawidłowym zaczerwienieniem skóry lub czerwone wysypki spowodowane zwiększonym przepływem krwi do naczyń włosowatych - i nie we wszystkich przypadkach problem wynika z wejścia Borrelia Spirochetes do tkanek. Rumień migru jest podzielony na kilka odmian, a każda z nich ma swoje własne specyficzne znaki i przyczyny.
- Rumieniowe migry Dariera jest rzadką i słabo poznaną chorobą. Przejawia się na tle objawów zaostrzenia utajonej infekcji wirusowej wywołanej przez wirusa Epsteina-Barra. Patogeneza tego rodzaju rumienia jest nadal niejasna.
- Migracja rumienia nodosum jest specyficznym rodzajem procesu zapalnego w tkance tłuszczowej (zapalenie paneli), który charakteryzuje się pojawieniem się wyczuwalnych bolesnych guzków podskórnych odcienia czerwonawego lub fioletowo-czerwonego, częściej w dolnych nogach. Patologia występuje w wyniku wywołania choroby ogólnoustrojowej z infekcją paciorkowcową, zapaleniem jelit i sarkoidozy.
- Nekrolityczna rumień migrumowa jest wywoływana przez rozwój glukagonoma, który wynika z komórek α trzustki u pacjentów z cukrzycą. Patologia objawia się cykliczną emerytalną wysypką z powierzchownymi pęcherzami na krawędziach, któremu towarzyszy uczucie swędzenia lub spalania. Badanie histologiczne określa martwicę górnych warstw naskórka z obrzękiem i martwiczymi keratynocytami.
- Rumień migru Afzelius Lipschutz jest najczęstszym rodzajem patologii, który jest początkowym etapem rozwoju-Borreliozy (Choroba Lyme).
- Rumieniowe migry gammela to specyficzna wysypka skórna, swędząca, smuta, girlanda, która występuje na tle procesów onkologicznych w ciele. Rumień ma wygląd setek elementów w kształcie pierścienia przypominających pokrzywkę, ale rozproszone po całym tułów. Często miejsce jest podobne do wycięcia drzew lub skóry tygrysa. Główną cechą choroby jest szybka zmiana zarysów, która w pełni uzasadnia nazwę migracyjnego (zmiennego) zaczerwienienia.
Komplikacje i konsekwencje
Rumieniowe migry najczęściej ustępuje około miesiąca po wystąpieniu (czasami po kilku miesiącach). Przejściowe łuszczenie, pigmentowane plamy pozostają na skórze. Przez pewien czas pacjent doświadcza łagodnego swędzenia, drętwienia i zmniejszenia wrażliwości na ból.
Jeśli rumień migru nie jest obróbki ani nie jest obróbka nieprawidłowo, patologia przekształca się w formę przewlekłą: rosnący proces zapalny przyczynia się do rozwoju zaburzeń zanikowych i zwyrodnieniowych - głównie w układzie nerwowym. Pacjenci zaczynają mieć problemy ze snem, uwagą i pamięcią pogarszają się, występuje leczenie emocjonalne, ciągłe uczucie niepokoju. Ponieważ takie reakcje są konsekwencją demielinizacji włókien nerwowych, u pacjenta rozwija się zapalenie mózgu, rozwija się encefalopatia z napadami padaczkowymi. Można wpłynąć na nerwy czaszki (wzrokowe, przedsionkowe). Takie objawy patologiczne, jak szum w uszach, zawroty głowy, zmniejszona ostrość wzroku, zniekształcenie postrzegania wzroku. Przy dalszym uszkodzeniu rdzenia kręgowego wrażliwość jest zaburzona, a drętwienie występuje w dowolnym z przedziałów kręgowych.
Diagnostyka rumień wędrujący
Diagnozę rumienia migrującej jest dokonywana przez lekarza choroby zakaźnej, biorąc pod uwagę informacje uzyskane z badania i przeprowadzania wywiadu z pacjentem. W większości przypadków badanie wizualne jest wystarczające do postawienia diagnozy, szczególnie w przypadku sprawdzonego ugryzienia kleszcza. Na wczesnym etapie diagnoza laboratoryjna nie jest tak pouczająca, ponieważ rumień migruje się przed pojawieniem się pozytywnych wyników testów serologicznych. [5]
Aby potwierdzić zakaźną naturę choroby, wykonuje się badania krwi (przeciwciała do Borrelii, enzymatyczne test immunosorbent lub ELISA). Badanie jest uważane za pozytywne, jeśli wykryto następujące wskaźniki:
- IGM do Borrelii wynosi 1:64 lub więcej;
- IgG do Borrelia wynosi 1: 128 lub więcej.
Takie badania nie zawsze są charakterystyczne, więc są one wykonywane kilka razy, z określonym odstępem czasu.
Na obszarach endemicznych w przypadku boreliozy wielu pacjentów obecnych lekarzom z powodu podobnych objawów choroby, ale bez dowodów rumienia migru. U takich osób podwyższone miano IgG w stosunku do normalnego miana IgM może wskazywać na wcześniejszą infekcję, ale nie ostrą lub przewlekłą infekcję. Takie przypadki mogą prowadzić do przedłużonej i niepotrzebnej antybiotykoterapii, jeśli są źle interpretowane.
Diagnostyka instrumentalna obejmuje mikroskopię różnych biomateriałów: krew, płyn mózgowo-rdzeniowy, limfa, płyn śródoczelowy, próbki biopsji tkankowej itp. Testy hodowli są stosunkowo rzadkie, ponieważ kiełkowanie kultur Borreliosis jest raczej pracochłonnym procesem intensywnym i konsumpującym czas.
Jeśli nie ma wysypki w postaci rumienia migru, trudniej jest postawić prawidłową diagnozę.
Diagnostyka różnicowa
W zależności od objawów klinicznych migra rumień często trzeba odróżnić od innych chorób:
- Ostra infekcja oddechowa;
- Pink Pisma;
- Rentencyjny typ obrzęk;
- Proces alergiczny w odpowiedzi na ugryzienie owadów.
W stanach Ameryki Południowej i na wybrzeżu Atlantyckim ukąszenia owadów Americanum może powodować wysypkę podobną do rumienia migrującego, któremu towarzyszy niespecyficzne znaki systemowe. Jednak rozwój lepreliozy w tej sytuacji nie jest w tym pytaniu.
Z kim się skontaktować?
Leczenie rumień wędrujący
Pacjenci z umiarkowanym lub skomplikowanym przebiegiem rumienia migru są przyjęci do oddziału chorób zakaźnych w leczeniu szpitalnym. Łagodne przypadki mogą być traktowane jako ambulatoryjne.
Aby zneutralizować czynnik zakaźny choroby, stosuje się antybiotyki grupy tetracykliny lub półsyntetyczne penicyliny (zastrzyki i wewnętrzne podawanie leków). W przewlekłym rumień migrusowych należy stosować leki cefalosporyny z najnowszej generacji (w szczególności ceftriakson ). [6]
Obowiązkowe jest postępowanie i terapia objawowa:
- Leczenie detoksykacji, korekta bilansu kwasowo-zasadowego (podawanie roztworów glukozy-solt);
- Leczenie przeciwpchodowe (podawanie leków moczopędnych w postaci furosemidu, reoglumanu).
Aby zoptymalizować krążenie krwi naczyń włosowatych w tkankach:
- Leki sercowo-naczyniowe (Cavinton, Tental, Instenon);
- Przeciwutleniacze (tokoferol, kwas askorbinowy, actovegin );
- Leki nootropowe, witaminy w grupie B;
- Środki przeciwbólowe i leki przeciwzapalne (Indometacyna, paracetamol, meloksykam);
- Środki optymalizujące procesy nerwowo-mięśniowe (Properin, Distigmine).
Leczenie jest przedłużone, przepisane przez lekarza indywidualnie.
Zapobieganie
Podstawowe metody zapobiegania migranom rumieniowym są takie same jak te w celu zapobiegania infekcji lepreliozą.
Konieczne jest zwrócenie uwagi na właściwy wybór odzieży podczas pracy lub odpoczynku na zewnątrz, spacerując po parku lub pasie leśnym. Obowiązkowe jest używanie nakrycia głowy, niezależnie od tego, czy jest to kapelusz, Panama czy Szalik. Odzież lepiej jest wybrać jasne kolory z długimi rękawami. Optymalnie, jeśli mankiety w obszarze dłoni i goleni będą gęste, na elastycznym opasce. Buty powinny być zamknięte.
Na odzieży i odsłoniętych części ciała (z wyłączeniem twarzy) zaleca się stosowanie specjalnych środków odstraszających - preparaty zewnętrzne, które odpychają owady, w tym kleszcze.
Kiedy wrócisz do domu - po spacerze, odpoczynku lub po zmianie pracy - powinieneś dokładnie sprawdzić swoje ubrania, ciało i włosy pod kątem kleszczy.
Konieczne jest również znanie podstawowych zasad usuwania owada, jeśli przeniknie on do ciała. Kleszcza powinna być ściśle chwytana na poziomie jej penetracji do skóry, za pomocą czystych pincerów lub po prostu czyszczenia palców, aby przytrzymać owad pod kątem prostym, przekręcić i wyciągnąć. Obszar ugryzienia powinien być leczony roztworem antyseptycznym (na przykład każdy balsam alkoholowy, wódka itp.). Pożądane jest umieszczenie kleszcza w czystym słoiku i zabranie go do najbliższej stacji sanitarno-epidemiologicznej (SES) w celu oceny prawdopodobieństwa zakażenia. Jeśli nie ma możliwości zbadania owada, jest on spalony.
Powstała rana jest regularnie kontrolowana, a temperatura ciała jest mierzona przez cztery tygodnie. Jest to konieczne w celu terminowego wykrycia pierwszych oznak patologii. Apel do lekarza powinien stać się obowiązkowy, jeśli stwierdzono, że dotknięty obszar ma takie objawy:
- Zaczerwienienie z jasno zaznaczonymi konturami o wielkości diametrycznej 30 mm lub więcej;
- Ból w głowie, zawroty głowy nieznanego pochodzenia;
- Ból lędźwiowy;
- Wzrost temperatury o ponad 37,4 ° C.
Niektórzy eksperci zalecają profilaktyczne podawanie antybiotyków (penicylina, seria tetracykliny, cefalosporyny) po ugryzieniu kleszcza:
- W ciągu pięciu dni, gdy rozpoczęto antybiotykoterapię od pierwszego dnia ugryzienia;
- W ciągu 14 dni, jeśli od ugryzienia minęło trzy dni lub więcej.
Samo administracja antybiotyków jest nie do przyjęcia: lekarz choroby zakaźnej przepisywany jest na podstawie podejrzeń i objawów.
Prognoza
Prognozy życia są korzystne. Jednak, jeśli nie leczona, choroba może stać się przewlekła, z dalszym uszkodzeniem układu nerwowego, stawami, z upośledzoną zdolnością do pracy i niepełnosprawności. W wielu przypadkach pacjenci muszą ograniczyć swoją aktywność zawodową, jeśli towarzyszy jej nadmierne obciążenia na narządach dotkniętych dotkniętymi.
Nowoczesne podejście do leczenia rumień migrujących zawsze zakłada złożony efekt: w takich warunkach możemy mówić o największej skuteczności i korzystnym prognozie dla pacjentów.

