Wysypka na zapalenie opon mózgowo-rdzeniowych
Ostatnia recenzja: 07.06.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Główną przyczyną stanu zapalnego miękkich błon mózgu etiologii bakteryjnej jest bakteria neningitidesa neisseria, których działanie inwazyjne objawia się szeregiem objawów, z których jednym jest wysypka zapalenia opon mózgowych.
Oznacza to, że obecność tego objawu skóry jest obserwowana w zapaleniu opon mózgowo-rdzeniowych i piorta (szybko postępującej) meningokokemii, która często występuje razem.
Epidemiologia
Zgodnie z obserwacjami klinicznymi wysypka petechalna u zapalenia opon mózgowych u dorosłych i dzieci występuje w 50–75% przypadków.
Fakt, że objawy skóry infekcji meningokokowej nie występują u wszystkich, eksperci wyjaśniają obecność znacznej liczby szczepów tej bakterii, z których niektóre mają niższy poziom zjadliwości.
Przyczyny wysypka z powodu zapalenia opon mózgowo-rdzeniowych
Gram-ujemne bakterie aerobowe - meningococci neisseria meningitidis-należą do obowiązkowych ludzkich patogenów: u prawie 10% zdrowych osób kolonizują błonę śluzową nosogardzieli, a w wieku 15–24 lat prawie jedna trzecia osób z dobrym immunitem jest jego ubiegłymi osobami.
Przyczyny objawów skóry w meningokokach zapalenie opon mózgowych wynikają z infekcji wchodzącego do krwioobiegu i płynu mózgowo-rdzeniowego (alkoholu), gdzie się rozmnażają.
Wysypka w zapaleniu opon mózgowych nie jest wysypką, ale wskazując krwotoki naczyń włosowatych zlokalizowane w skórze lub pod skórą - purpura lub petechiae. I to jest najczęstszy znak skóry infekcji meningokokowej. [1]
Patogeneza
Podstawą wirulencji N. meningitidis jest transformowalny genom; Zdolność do uniknięcia naturalnych mechanizmów obronnych organizmu poprzez tłumienie fagocytozy za pomocą peptydoglikanu kapsułek polisacharydowych; agresywna kolonizacja nabłonka błony śluzowej i jego inwazji za pomocą jego wizży (wici) i białek adhezyny błonowej; Ekspresja endotoksyny białek powierzchniowych i endotoksyny lipo-oligosacharydowej (LOS), która znajduje się w zewnętrznej błonie komórki bakteryjnej.
Patogeneza krwotocznych zmian skóry w zapaleniu opon mózgowych i meningokokcemii (meningokokcemia) wynika z faktu, że N. meningitidis, wchodząc do krwioobiegu, prowadzi do bakterie, kolonizuje śródbłonek naczyń krwionośnych i powoduje rozwój
Jest to wynik bakteryjnego białka torebki α-aktyniny-4 przyczepiania do komórek śródbłonka poprzez działanie na ich receptory (CD147 i β2AR), patologicznej zmiany błon tych komórek oraz zakłócenie połączeń międzykomórkowych. Ponadto na ściany naczyń krwionośnych wpływają endotoksyny bakteryjne, które są uwalniane do krwioobiegu po zniszczeniu.
W rezultacie rozwijają się zakrzepienie krwiotoornowe i lokalne reakcje zapalne.
Objawy wysypka z powodu zapalenia opon mózgowo-rdzeniowych
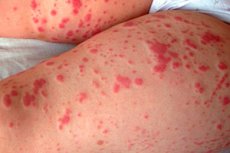
Objawy krzepnięcia zakrzepowo-krążenia spowodowane przez meningococci to petechiae lub wżery wysypka krwotoczna, które są małymi czerwonymi lub fioletowymi punktami, które nie znikają, gdy nacisk na skórę jest wywierany nacisk.
Jak wygląda wysypka zapalenia opon mózgowych? U dzieci i dorosłych wysypka na zapalenie opon mózgowych na skórze - na bagażniku, kończynach i innych częściach ciała - może wyglądać jak małe czerwone, różowe, brązowe lub fioletowe kropki i siniaki fioletowe (fioletowe) plamy. Mogą pojawiać się blade lub plamiste łatki na skórze, a także rozproszoną rumieniową wysypkę makulopapedyczną (niejednolikową guzkową). Petechalne czerwone plamy zwykle nie powodują objawów, takich jak ból lub swędzenie.
Należy jednak pamiętać, że w zapaleniu opon mózgowych wysypka może być nieobecna lub bardzo skąpy i niepozorna, ale może rozprzestrzeniać się na bardziej rozległe obszary skóry. [2]
Komplikacje i konsekwencje
Główne powikłania i konsekwencje są związane z rozwojem ognisk martwicy skóry ze względu na fakt, że krwotoki naczyń włosowatych mogą pękać.
W meningokokeMii powikłania obejmują posoczcę meningokokową i wstrząs septyczny, niewydolność narządów trzewnych, niewydolność krążenia w kończynach (ze utratą kończyn) i śmierć.
Diagnostyka wysypka z powodu zapalenia opon mózgowo-rdzeniowych
Diagnoza zapalenia opon mózgowych jest przeprowadzana, przede wszystkim diagnostyka laboratoryjna zakażenia meningokokowego: ogólne, biochemiczne i bakteriologiczne badania krwi i analiza płynu mózgowo-rdzeniowego.
Biorąc pod uwagę obecność objawów zapalenia błon mózgowych - zespół oponowy -Diagnoza różnicowa powinna wykluczyć: Przewodnictwo krwotoczne i krwotoczne zapalenie naczyń (Henoch-Schönlein Purpura); idiopatyczna purpura trombocytopeniczna (choroba Werlhoffa); Trombocytopatia w białaczce, hepatozie i marskości wątroby.
Z kim się skontaktować?
Leczenie wysypka z powodu zapalenia opon mózgowo-rdzeniowych
Przede wszystkim istnieje leczenie zapalenia opon mózgowych i meningokokemia-antybiotykoterapia do wstrzykiwań. Chociaż w leczeniu DIC, heparyny, nadroparyny wapnia (fraxiparyny) i innych leków o niskiej masie heparyny o niskiej masie cząsteczkowej, a także hemostatyki (adroksone) - przez wstrzyknięcie podskórne. [3]
Zapobieganie
Głównym zapobieganiem bakteryjnego zapalenia opon mózgowych spowodowanych przez N. meningitidis jest szczepienie przeciwko infekcji meningokokowej. [4]
Prognoza
W przypadku wszelkich objawów zapalenia opon mózgowych prognozy zależy od czasu poszukiwania pomocy medycznej, nawet jeśli nie ma wysypki. Szybkie leczenie znacznie zwiększa szanse na powrót do zdrowia i przeżycie.

