Ropne zapalenie osierdzia
Ostatnia recenzja: 07.06.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
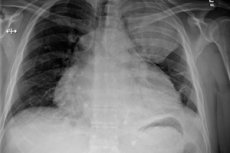
Procesy zapalne w osierdzie - Bursa osierdziowa - mogą mieć różne mechanizmy pochodzenia i rozwoju, różnią się podejściem do leczenia i prognozy. Jednak ropne zapalenie osierdzia ma najbardziej niekorzystny przebieg: wiele przypadków tej choroby kończy się śmiercią. Specjaliści nazywają to niezwykle ważne, aby wykonać terminowe operacyjne środki diagnostyczne z dalszą terapią dobrze przemyślaną. [1]
Epidemiologia
Renkowe zapalenie osierdzia jest rzadkim stanem, który występuje u mniej niż 1% pacjentów z problemami serca. Według szacunków Europy Zachodniej patologia jest najczęściej wywoływana przez Staphylococci, Streptococci i Pneumococci. Wśród powiązanych zmian ropra i zapalenie płuc są powszechne.
U pacjentów z niedoborem odporności lub po interwencjach chirurgicznych klatki piersiowej w większości przypadków izolowane są Staphylococcus aureus (30%) i zakażenie grzybicze (20%). Patogeny beztlenowe mogą być izolowane z regionu gardła.
Środki zakaźne rozprzestrzeniają się hematogennie, albo przez obszar retopharyn gardła, zawory serca lub subdiański.
Neisseria meninghitidis jest w stanie wpływać na osierdzia poprzez inicjowanie sterylnego wysięku związanego z odpornością lub poprzez bezpośrednie zakażenie i rozwój refleksji.
Mikroskopowy wzór u pacjentów z supresją immunologiczną związaną z jatrogenną i związaną z HIV może być bardziej zróżnicowana i egzotyczna.
Ogólnie rzecz biorąc, ropne zapalenie osierdzia jest rozumiane jako zakaźne (częściej drobnoustrojowe) wysięgające zapalenie osierdzia, podczas którego rozwinięto, na którym występuje ropa wystającego w bursy osierdziowej. Mrowe zapalenie osierdzia w większości przypadków jest chorobą wtórną, która działa jako powikłanie innych patologii sercowo-naczyniowych, oddechowych (pulmonologicznych), gastronomicznych i traumatycznych.
Wśród innych rodzajów zapalenia osierdzia ropny wariant występuje w około 8% przypadków.
Do tej pory nastąpił pewien wzrost całkowitej liczby zapalenia osierdzia, a jednocześnie spadek liczby ropnych stanów zapalnych osierdziowych.
Choroba charakteryzuje się złym rokowaniem w przypadku braku terminowej opieki medycznej oraz dość dobrym rokowaniem w przypadku odpowiedniego terminowego leczenia.
Ruczącego zapalenia osierdzia towarzyszy gromadzenie się wysiękowego ropy, zarówno w oddzielnej zatokach, jak i w całej jamie osierdziowej. Jednocześnie objętość wysięku może być inna - od 100 do 1000 ml. Pacjenci w każdym wieku i płci mogą być chorzy. [2]
Przyczyny ropne zapalenie osierdzia
Rowe zapalenie osierdzia jest głównie wtórną chorobą, która rozwija się, gdy jakiś środek zakaźny - z innych ognisk zakażenia w ciele - wchodzi do jamy osierdziowej.
Liczne mikroorganizmy występujące w środowisku mogą działać jako czynniki zakaźne. Mogą to być bakterie, krężce, rickettsiae, patogenne grzyby, pierwotniakowe i wirusy. Środki zakaźne mogą mieć bezpośredni wpływ na osierdzia lub powodować niepożądane zmiany w układzie odpornościowym, co prowadzi do awarii w układzie obronnym organizmu.
Funkcjonalność układu odpornościowego jest regulowana przez mechanizmy hormonalne i nerwowe. Liczne stresy i inne czynniki patogenetyczne wywołują zaburzenia odporności, osłabiając w ten sposób obronę przed wpływem infekcji. Dlatego bardzo często ropne zapalenie osierdzia rozwija się na tle przeciążenia psycho-emocjonalnego, silnego stresu.
Przeciwpatogenna obrona organizmu przed inwazjami zakaźnymi odbywa się przez dwa rodzaje odporności:
- Wrodzona odporność jest określana przez czynnik genetyczny (dziedziczny);
- Nabyta odporność powstaje podczas procesu życiowego.
U większości pacjentów ropny proces w osierdzie występuje na tle zapalenia płuc, roprów opłucnowych, zapalenia śródpiersia, ropnie płuc lub podfragmatycznego, endo i zapalenia mięśnia sercowego. W tej sytuacji patogen wchodzi do bursy osierdziowej z pobliskich struktur anatomicznych.
Czasami infekcja rozprzestrzenia się z odległych ognisk z przepływem krwi lub limfy. Można to zaobserwować w zapaleniu otrzewnej lub zapaleniu szpiku, życie i sepsie, błonicy i zapaleniu migdałków, chorobie przyzębia i odontogennego flegmonu, otrzewnej lub ropnia tkanki miękkiej. W niektórych przypadkach infekcja drobnoustrojów łączy się z tłem spadku odporności z powodu patologii wirusowych (ospa wietrzna, grypa, odra itp.): Rozwija się ropne zapalenie osierdzia kokańskiego. [3], [4]
Rozwój procesu ropnego może działać jako powikłanie nakłucia osierdzia, manipulacji chirurgicznych serca i klatki piersiowej, urazu mechanicznego serca. Istnieją znane przypadki zapalenia drobnoustrojów spowodowanych obecnością tętniaka aorty, złośliwego guza przełyku, chorób grzybiczych. [5]
Zakaźne patogeny, które wywołują większość przypadków ropnego zapalenia osierdzia:
- Flora kokca, mikroorganizmy Gram (-) (Proteus, Pseudomonads, Klebsiella, Escherichia coli);
- Neisseria meningitidis (u pacjentów z zapaleniem opon mózgowych);
- Flora grzybowa i pierwotniaki (znacznie mniej powszechne niż bakterie).
Środki sprawcze ropnego zapalenia osierdzia są szczególnie rzadkie:
- Patogeny drobnoustrojowe (Legionellae, Actinobacilli, Hemophilus influenzae, histoplazmoza i patogeny z Tularemia);
- Patogeny beztlenowe blastomykozy, amebiozy, aspergilozy, nocardiozy, kokcidiozy, kandydozy, toksoplazmozy.
Czynniki ryzyka
Rowe zapalenie osierdzia jest rzadką chorobą, która dotyczy głównie osób, które wcześniej cierpiały na patologie osierdziowe lub osłabiły odporność - na przykład po przejściu kursów chemioterapii.
Dodatkowe czynniki ryzyka mogą obejmować:
- Historia interwencji wieńcowych;
- Hemodializa;
- Poważne tłumienie obrony immunologicznej;
- Przewlekły alkoholizm, uzależnienie od narkotyków, silny stres;
- Samokontrola z antybiotykami;
- Uraz klatki piersiowej, choroby pulmonologiczne.
Wcześniej, przed wprowadzeniem antybiotykoterapii w medycynie, ropne zapalenie osierdzia często komplikowało takie choroby, jak zapalenie płuc, zapalenie wsierdzia, zapalenie opon mózgowych i inne patologie zakaźne, w tym zapalenie kości i szpiku, zapalenie skóry i zapalenie ucha.
Ważne jest, aby zdać sobie sprawę, że same czynniki nie powodują ropnego zapalenia osierdzia, ale znacząco do niego przyczyniają się. Ważne jest, aby zdawać sobie sprawę z tych czynników, ponieważ wiele z nich prowadzi do rozwoju działań niepożądanych, które są zarówno zdrowie, jak i życie zagrażające pacjentowi.
Nasilenie zapalenia osierdzia, jego objawy i końcowy wynik zależą od ogólnego stanu zdrowia, stanu obrony immunologicznej i osobliwości fizjologii danej osoby. Ludzie prowadzące zdrowy styl życia, prawidłowe jedzenie, obserwowanie higienicznych norm są znacznie mniej skłonne do napotkania takiego problemu, jak skórne zapalenie osierdzia.
Nie jest tajemnicą, że częste stres, spożywanie alkoholu i narkotyków, niewłaściwe odżywianie i obecność przewlekłych chorób maksymalnie osłabiły ludzką odporność, uniemożliwiają organizmowi wystarczającą opór przed wprowadzeniem infekcji. Alkohol i narkotyki zakłócają normalne działanie układu nerwowego, zmniejszają jego aktywność, blokują przepływ podstawowych procesów życiowych. W rezultacie narządy wewnętrzne są uszkodzone, rośnie zatrucie, a ciało traci zdolność do obrony.
Innym powszechnym punktem jest niekontrolowane, nieuzasadnione i nieprawidłowe stosowanie antybiotyków, powodujące „przyzwyczajenie” patogennych mikroorganizmów i zniszczenie korzystnej flory. W wyniku samodzielnego traktowania lekami przeciwbakteryjnymi układ odpornościowy traci zdolność niezależnej i skutecznej walki z inwazją zakaźną, a ryzyko rozwoju ropnych procesów w organizmie wzrasta kilkakrotnie.
Aby zapobiec wystąpieniu patologii, konieczne jest uważnie obserwowanie zasad i norm higieny osobistej i ogólnej, odmówić złego nawyków, unikanie stresujących sytuacji i obrażeń, terminowe leczenie wszelkich procesów zakaźnych i zapalnych w organizmie, nie samowystarczalne.
Wspólne czynniki ryzyka, na które należy zwrócić uwagę:
- Wysoki poziom cholesterolu i trójglicerydów we krwi;
- Wysokie ciśnienie krwi;
- Palenie;
- Niska aktywność fizyczna;
- Nadwaga;
- Cukrzyca.
Dodatkowe ryzyko występuje zawsze u osób z chorobą wieńcową serca, szczególnie na tle palenia, miażdżycy, nadciśnienia, hipodynamii, otyłości, ostro lub trwale osłabionej odporności. [6]
Patogeneza
Rozwój ropnego zapalenia osierdzia jest spowodowany wprowadzeniem czynnika zakaźnego do przestrzeni osierdzia. Zakażenie aktywuje procesy wytwarzania ropnego wysięku - wysianie do bursy osierdzia. Patologia jest częściej drugorzędna - to znaczy rozwija się z powodu innych zakaźnych procesów w ciele. Pierwotna choroba jest bardzo rzadka.
Specjaliści wskazują na obecność pięciu głównych mechanizmów patogenetycznych ropnego zapalenia osierdzia:
- Zakaźne patogeny rozprzestrzeniają się z pobliskich obszarów - na przykład zlokalizowane w klatce piersiowej.
- Zakażenie rozprzestrzenia się hematogennie - wraz z krwioodpręgiem docierając do osierdzia.
- Infekcja infiltruje z mięśnia sercowego - na przykład zapalenie mięśnia sercowego może prowadzić do rozwoju ropnego zapalenia osierdzia.
- Interwencje chirurgiczne na sercu i naczyniach, w penetracji urazu (ran) przyczyniają się do wejścia czynników zakaźnych bezpośrednio do struktur osierdziowych lub pobliskich.
- Zakażenie z membrany przemieszcza się do subdiańskiej i osierdzia.
Rozprzestrzenianie się flory pneumokokowej zwykle występuje z narządów oddechowych, ale Staphylococcus aureus częściej migruje drogą krwiotwórczą.
Patomorfologia w ropnym zapaleniu osierdziowym obejmuje stadia włóknistego, surowicę i ropne infazma. Umiarkowane wysięk nie zakłóca zdolności ssania arkuszy osierdziowych, więc na tym etapie odnotowano tylko zaczerwienienie, obrzęk i desquamacja międzybłoniowej, a także odkładanie fibryny między arkuszami osierdziowymi. Pomiędzy epicardem a osierdziem obecność nici fibrynowych powoduje wpływ tak zwanego „owłosionego” serca.
Intensywnym procesom wysięku w bursy osierdziowej towarzyszy najpierw akumulacja wysięku, w którym znajdują się włókna włókninowe, złuszczone międzybłoni i krwinki. Wraz z wejściem infekcji do bursy osierdziowej wysięk staje się ropny: patogeny, pierwotniak, infekcja grzybowa itp. Pojawiają się w składzie.
Na etapie tworzenia ropy i dalszego blizny może wystąpić zwapnienie i kostializacja blizn, co znacznie upośledza funkcję serca. Procesy blizn mogą rozprzestrzeniać się nie tylko na warstwy epicardy i osierdzia, ale także obejmować wsierdzia. Siła i amplituda skurczów serca cierpi, a przegroda międzykomorowa przyjmuje obciążenie główne: rozwija się zwężające zapalenie osierdzia. [7]
Objawy ropne zapalenie osierdzia
Renkowe zapalenie osierdzia zaczyna ostro, z gorączką i dreszczami, dusznością. Choroba jest często poprzedzona zapaleniem migdałków, zapaleniem płuc, a także destrukcyjne zmiany w płucach, posocznicy i tak dalej. Często występują bóle serca, słyszane są szmerowanie osierdziowe. Całkiem szybko rozwijają komplikacje (ważne jest, aby ich nie przegapić): ropne zapalenie śródpiersia, raska opłucna. Domyślność powikłań dramatycznie zwiększa prawdopodobieństwo śmierci, nawet w przypadku antybiotykoterapii. Przyczyna śmierci pacjenta często staje się:
- Tamponada serca;
- Zwężające zmiany;
- Zatrucie ciała.
Jeżeli choroba podstawowa (przyczyna podstawowa) była leczona antybiotykami, ropne zapalenie osierdzia może rozpocząć się w rozmyty, usuwany sposób, co znacznie utrudnia wykrycie.
Głównym oznaką zapalenia osierdzia ogólnie jest ciężki ból do piersią i kaszlu. Obraz nie jest konkretny, więc konieczne jest zwrócenie uwagi na inne możliwe objawy - na przykład pacjent staje się nieco łatwiejszy, jeśli przechyla swój tors do przodu. Dodatkowo może być obecne:
- Duszność oddechu, w tym w spoczynku;
- Uczucie dyskomfortu w lewej kończynie, ramię, łopatce, szyi;
- Zwiększony zespół bólu z głębokim wdychaniem lub wydechem.
W miarę rozwoju ropnego procesu zapalnego gorączka rośnie. Ważne: gorączka na tle innego, jednoczesnego procesu zakaźnego, może odwrócić uwagę i maskować obralne zapalenie osierdzia. Dlatego do diagnozy należy podejść tak ostrożnie, jak to możliwe.
Podstawowe pozory kliniczne są uważane za następujące:
- Rosnąca gorączka;
- Pracowity oddychanie;
- Ból śwokadny z możliwym „odrzutem” po lewej stronie bagażnika (głównie na lewą kończynę górną lub łopatkę);
- Paradoksyczność pulsu;
- Powiększona wątroba;
- Zwiększone centralne ciśnienie żylne;
- Zwiększenie nagromadzenia płynów w jamie brzusznej;
- Ascultation: Haymmurs tarcia osierdziowego.
Przytłaczająca liczba pacjentów zgłasza gorączkę i stan gorączkowy, a wielu ma trudności z oddychaniem. Ból w klatce piersiowej występuje u około jednego u dwóch pacjentów, a paradoksalny puls i zwiększone centralne ciśnienie żylne występują u trzech do czterech na dziesięciu pacjentów.
Symptomatologię kliniczną można uzupełnić obrazem jednoczesnych patologii zakaźnych, w szczególności:
- Zapalenie płuc (zwłaszcza pneumokokowe zapalenie płuc);
- Środkowe zapalenie ucha środkowego;
- Zakażenia dermatologiczne;
- Zapalenie opon mózgowych (głównie meningokok);
- Zapalenie kości i szpiku (gronkowce);
- Ropnie subdiański.
Pierwsze znaki
Mrowe zapalenie osierdzia najczęściej ma ostry, ciężki przebieg, którym towarzyszy wyraźne zatrucie, ciężka gorączka, oznaki zbliżającej się tamponady serca w postaci ostrej lub podostrej.
Renny wariant patologii często występuje w wyniku urazu serca, z wysiękową ropą gromadzącą się w bursy osierdziowej. W takiej sytuacji pacjent może przetrwać tylko dzięki terminowej diagnozie i interwencji chirurgicznej. Im szybciej rozwija się zapalenie, tym gorsze rokowanie dla pacjenta.
Ostra postać patologii zaczyna się od wzrostu temperatury i pojawienia się bólu w obszarze szczytu serca lub dolnej trzeciej mostka. Czasami taki ból jest ostry, przypominający zawał mięśnia sercowego lub opłucność. Możliwe jest napromieniowanie do lewej kończyny, ramion lub szyi, a także obszaru nadbrzusza.
U niektórych pacjentów ból nie jest bardzo wyraźny, ale objawia się w postaci ciężkiego dyskomfortu, poczucia ciężkości i nacisku w klatce piersiowej. Oddychanie staje się bardzo trudne podczas chodzenia lub stojącego. Pewna ulga w oddechu pojawia się, jeśli pacjent siada i pochyla się lekko do przodu.
Gdy ropa naciska na górnym układzie oddechowym, występuje suchy kaszel z powodu podrażnienia nerwu przeponowego. U niektórych pacjentów występuje wymioty odruchowe.
Wraz z rosnącą objętością ropnego wysięku gromadzącego się w bursy osierdziowej rozwija się tamponada serca. Powikłaniom towarzyszy niewłaściwe dopływ krwi lewej komory, a w konsekwencji niewydolność wielkiego kręgu krążenia. Problem objawia się rozwojem obrzęku, obrzękiem żył szyi, akumulacji płynu w jamie brzusznej, powiększaniu wątroby.
W tym samym czasie lub krótko wcześniej temperatura zaczyna rosnąć. Początkowo jest to subtelne - około 37,5 ° C, a następnie rozwija się gorączka. Puls jest paradoksalny (zmniejszony po inhalacji), ciśnienie krwi zmniejsza się.
Znaki charakterystyczne dla większości pacjentów z ropnym zapaleniem osierdzia:
- Gorączkowa gorączka ze wspaniałymi dreszczami;
- Poważne osłabienie, nagła utrata energii;
- Obfite pocenie się;
- Utrata apetytu.
Z dysfunkcją serca pojawia się błonotnienie kończyn, duszności, kołatania serca, ciężkości i bólu serca. Zdjęcie często przypomina atak dławicy piersiowej.
Kompresji pobliskich struktur towarzyszy obrzęk naczyń żylnych szyjki macicy, kaszel, zaburzenia połykania.
Badanie ujawnia poszerzony obszar tępienia serca ze wszystkich stron, powiększenie pakietu naczyniowego w przestrzeni międzyżebrowej, zmienia się w konfiguracji serca.
Po osłuchiwaniu tonę serca są stłumione, możliwe są rytm „galop” i arytmii, odnotowano oskrzela i tony oddechowe oskrzelowe.
Perkusja ujawnia stępiony dźwięk, który maleje, jeśli pacjent pochyli się do przodu.
Jeśli nie zostanie zapewnione terminowe, rowerenne zapalenie osierdzia jest przekształcane w wariant zwłóknieniowy lub klejowy, który wymaga osierdy. [8]
Gradacja
We współczesnej klasyfikacji medycznej zapalenie osierdzia przebiega na następujące etapy:
- Stopień zwłóknienia (emudyat gromadzi się w stosunkowo niewielkiej ilości, odkładanie fibryny jest zauważalne między arkuszami osierdziowymi, a zachowanie zdolności ssącej osierdzia);
- Stopień surowiczy (wysięk gromadzi się intensywniej, zawiera elementy międzybłoniowe, komórki krwi i płatki fibrynowe);
- Renny etap (w wysięku istnieją środki zakaźne, mogą istnieć procesy zwapnienia, blizn, co ogranicza funkcję skurczową serca).
Proces zapalny rozpoczyna się od części trzewnej w pobliżu podstawy narządu. Niewielka ilość wysięku jest wchłaniana do układu krążenia, odkładanie fibryny rozpoczyna się na arkuszach osierdziowych. Stopniowo reakcja zapalna rejestruje całe osierdzia, wchłanianie płynu z tyłu jest trudne. Exudate zaczyna się gromadzić. Zakażenie łączy się, które towarzyszy gorączka i oznaki zatrucia ciała. [9]
Formularze
- Wylewnia, płynny, wysiękowy typ zapalenia osierdzia.
Podczas procesu zapalnego nabrzeża wydzielania wysiękowe w jamie osierdziowej. Jeśli norma jest rozpatrywana od 15 do 50 ml tego płynu, wówczas patologia ta objętość wzrasta do 0,5 litra i więcej. W rezultacie - płyn wywiera nacisk na struktury serca, jego funkcja pogarsza się, istnieją trudności z oddychaniem, bólem za mostkiem, wzrostem serca, zmniejsza się ciśnienie krwi. Prawdopodobieństwo śmierci wzrasta.
- Ostre zapalenie osierdzia.
Ostry wariant patologii występuje z powodu procesu zakaźnego, w tym posocznicy, reumatyzmu, gruźlicy. Reakcja zapalna rozprzestrzenia się na zewnętrzne i wewnętrzne arkusze osierdziowe. Początkowo choroba przebiega przez typ „suchego”, a następnie zamienia się w wysiękowe zapalenie osierdzia.
- Przewlekła forma.
W przypadku braku terminowego leczenia ostrej patologii osierdziowej proces jest przekształcany w przewlekły: arkusze osierdziowe, a następnie - przylegają, trzymaj się razem. Wzrasta temperatura, pacjenci narzekają na ciężki ból do piersią.
- Zwężająca forma.
Zwężający wariant działa jako powikłanie ostrej postaci wysiękowego zapalenia osierdzia. Patologia często występuje u pacjentów z chorobami nerkowymi lub hematologicznymi, gruźlicą, reumatyzmem lub po poprzednich urazach. Problem leży w przyczepności (klejeniu) arkuszy Bursy sercowej, która negatywnie wpływa na funkcję ważnego narządu. Pericardium gęstnieje, gromadzą się w nim sole wapnia, rozpoczynają się procesy zwapnienia: powstaje określone „serce skorupy”.
- Traumatyczna forma.
Urazy klatki piersiowej w obszarze serca (tępe, penetrujące, postrzał itp.) Mogą prowadzić do rozwoju traumatycznej formy stanu zapalnego. Objawy są klasyczne: ból serca, duszność.
- Forma ropna.
Często ropne zapalenie osierdzia działa jako powikłanie operacji serca lub zapalenia pourazowego, ale w zdecydowanej większości przypadków „winowajca” jest w szczególności zakażenie - szczególnie powszechne Staphylococcus aureus. Patologii towarzyszy akumulacja ropy wysiękowej w bursy osierdziowej. Pacjent pojawia się oznaki zatrucia, gorączki i duszności, dość ciężki ból serca.
- Forma niespecyficzna.
Proces patologiczny typu suchego rozwija się w wyniku reakcji alergicznej lub zakaźnej i przebiega w postaci naprzemiennych nawrotów i remisji. Podczas nawrotów pacjent ma zwiększoną temperaturę, ból serca i szmerowanie tarcia osierdziowego.
- Forma fibryna.
Włókna lub sucha forma patologii jest bardziej charakterystyczna dla dzieciństwa i często rozwija się u pacjentów cierpiących na reumatyzm. Istotą choroby jest całkowite zniknięcie wysięku z bursy serca, które znacznie komplikuje jej pracę. Problemowi towarzyszy ciężkie dźgnięcie i ból, trudności w oddychaniu.
Z natury wysięku wysięku zapalnego osierdziowego może być surowi, fibrynowe, ropne i mieszane-na przykład ropne-fibrowousowe lub surowe.
Merurenne-fibrotyczne zapalenie osierdzia objawia się kondensacją wysięku wraz z tworzeniem ropnych kieszeni.
Z kolei surowe ropne zapalenie osierdzia jest stanem przejściowym, w którym surowicze wysięk jest stopniowo przekształcane w ropny płyn, a wyraźny wysięk staje się bardziej mętny: rozwija się ropne zapalenie. [10]
Komplikacje i konsekwencje
Dzięki terminowej interwencji można skutecznie leczyć ropne zapalenie osierdzia. Jeśli leczenie nie jest opóźnione, ropne zapalenie przechodzi bez powikłań i nie wpływa negatywnie na funkcjonalność ciała i jakości życia.
Nieodwracalne zmiany w narządach i różne powikłania występują, jeśli pacjent szuka pomocy medycznej późno, a także w obecności przewlekłych patologii wieńcowych i innych.
Do jakich obopularnego zapalenia osierdzia może doprowadzić do:
- Do tamponady serca (bursa osierdziowa wypełnia ropę, serce jest ściśnięte do całkowitego zatrzymania jej aktywności);
- Do zapalenia innych warstw- endokardium, mięśnia sercowego;
- Do zwłóknieniu pogrubienia osierdziowego, a następnie upośledzenia funkcji wieńcowej;
- Do niewydolności serca, towarzyszy intensywnej niewydolności krążenia wpływającego na wszystkie narządy i systemy;
- Do powikłań septycznych.
Tamponada serca rozwija się w wyniku gromadzenia się dużych ilości ropy w przestrzeni osierdziowej i zwiększonego ciśnienia w Bursie. Powoduje to kompresję serca i załamanie krążenia z powodu zmniejszonej pojemności pojemności serca i ogólnoustrojowego zastoju żylnego. Tamponada rozwija się szybko lub stopniowo, w zależności od szybkości akumulacji wysiękowej. Zdjęcie kliniczne powikłań różni się od trudności w oddychaniu i pojawienia się obrzęku obwodowego do rozwoju zawalenia krążenia. Wczesne objawy obejmują kołatanie serca, poważne problemy z oddychaniem, obrzęk, zwiększone ciśnienie żylne i wybrzuszone żyły szyjne oraz poszerzone granice względnej tępości serca. Ciśnienie krwi może spaść do stanu kolpoidalnego.
Ze stopniowym początkiem tamponady zwracają uwagę na objawy deficytu prawej komory, powiększenia wątroby, wodobrzusza i wysięku opłucnowego, a także paradoksji pulsowej (znaczny spadek skurczowego ciśnienia krwi - ponad 10 mm Hg. - przy inspiracji). [11]
Diagnostyka ropne zapalenie osierdzia
Standardowa diagnoza obejmuje badanie, wywiad pacjenta, słuchanie i perkusję. Wśród metod laboratoryjnych prowadzą następujące:
- Ogólny badanie krwi w celu określenia poziomu białych krwinek i sedymentacji;
- Wynik białka reaktywnego;
- Ocena troponiny i kinazy kreatynowej (białka i enzymy specyficzne dla serca).
Badania krwi wykazują zwiększoną szybkość sedymentacji erytrocytów i leukocytozę, wzór leukocytowy jest przesunięty na lewą, α-globulinę, fibrynogen i haptoglobinę w osoczu.
Diagnoza instrumentalna jest zwykle reprezentowana przez następujące procedury:
- Elektrokardiografia;
- Echokardiografia;
- Przejrzyj radiografię narządów klatki piersiowej;
- Czasami skan CT lub MRI.
Radiografie ujawniają takie nieprawidłowości:
- Rozszerzenie konturów serca;
- Transformacja ostrego kąta krążeniowo-oddechowego w tępe;
- Utrata talii serca;
- Ostry spadek amplitudy pulsacji konturów serca (do całkowitej straty w stosunku do tła zachowania pulsacji na dużą naczyniu).
Elektrokardiogram pokazuje spadek napięcia kompleksu QRS i zębów T.
Najbardziej pouczającą jest echokardiografia. Badanie pomaga ocenić charakter i objętość wysięku, wykryć złogi wapnia.
Postać płynu intraperycznego jest ropne, białko występuje w dużych ilościach, poziom leukocytów w wysięku przekracza 10000/ml (reprezentowany głównie przez makrofagi i granulocyty). Poziom deaminazy adenozyny nie jest podwyższony.
Tomografia komputerowa i obrazowanie rezonansu magnetycznego stosuje się do określenia wielkości i zakresu rozprzestrzeniania się wysięku.
Perikardiocenteza jest wykonywana dla potwierdzonego ropnego zapalenia osierdzia.
Jeżeli podejrzewa się gruźlica pochodzenie zapalenia rurowego w osierdzie, wysięgnik osierdziowy jest badany bezpośrednio. Mycobacterium tuberculosis można wykryć za pomocą rozmazów, hodowli, histologii. [12]
Diagnostyka różnicowa
Diagnoza różnicowa przeprowadza się z różnymi rodzajami zapalnych procesów osierdziowych, a także z patologią etiologii nieinamapalnej (Hydropericardium, Hemopericardium, Chylopericardium). Zróżnicowanie jest wykluczane na podstawie wyników ogólnych miar diagnostycznych.
Zwracana jest uwaga na prawdopodobieństwo innych kardiomegaliów:
- Kardiomiopatie;
- Izolowane zapalenie mięśnia sercowego;
- Niektórych wrodzonych wad serca;
- Zespół Superior Vena Cava w procesach nowotworów śródpiersia;
- Wysięk opłucny lewej (zmiany objętości wysięku wraz z oddychaniem jest wykrywane z tyłu z lewej komory, a jednocześnie nie ma przed nim, nie gromadzi się z tyłu od lewego przedsionka);
- Kardiopatia z powodu marskość wątroby.
Przeprowadzana jest diagnoza różnicowa, biorąc pod uwagę cechy objawowe, z udziałem laboratoryjnych procedur diagnostycznych i badań obrazowania.
Rozpoczęcie tamponady wymaga dodatkowej diagnozy.
Jeżeli wyskoczenie nieinamalne kumuluje się w bursy osierdziowej, może być obecne wysiękowe zapalenie osierdzia. Należy to wziąć pod uwagę podczas diagnozy i przepisywania leczenia. Zatem monitorowane jest prawdopodobieństwo opracowania takich warunków:
- Hydropericardium -Akumulacja dużej objętości wolnej od fibryny wysięku osierdziowego (tak zwanego odgłębienia) w sercu Bursy. Problem może wystąpić wraz z ciężką niewydolnością prawej komory i towarzyszy mu obrzęk obwodowy, wodobrzusze i wysięk opłucnej. Nie ma bólu w klatce piersiowej, szmeru tarcia osierdziowego ani zmian EKG typowych dla zapalenia osierdzia.
- Hemopericardium -Na przykład akumulacja krwi w przestrzeni osierdziowej, na przykład w przypadku zranienia lub urazu po operacji serca. Zaburzenie wymaga pilnej osierdy.
- Chylopericardium - występuje, gdy przestrzeń osierdziowa jest połączona z przewodem limfatycznym piersiowym. Może to wystąpić z powodu urazu, wadów wrodzonych lub powikłania chłoniaka śródpiersia, hamartoma itp.
Leczenie ropne zapalenie osierdzia
Środki terapeutyczne dla ropnego zapalenia osierdzia obejmują:
- Przestrzeganie schematu i diety;
- Terapia przeciwzapalna, objawowa i etiotropowa;
- Zmniejszenie objętości ropy wysiękowej przy dalszej kontroli jej dynamiki;
- Indywidualnie i, jeśli wskazano, terapia niewydolności serca.
Rest z łóżka jest przepisywany z zalecaną półprzezmianową pozycją - szczególnie na czas trwania gorączki, niewydolności krążenia i zespołu bólu.
Zmiany w odżywianiu zakładają dietę ułamkową z eliminacją soli i normalizacją picia.
Wskazano drenaż wnęki osierdziowej w celu zapobiegania tamponadzie serca. Antybiotyki podaje się rodzicielnie przez co najmniej 14-28 dni, a także intraperycznie jednocześnie z intensywną detoksykacją, immunotropowymi i objawowymi miarami terapeutycznymi.
Kiedy rozwija się stan septyczny, dawki leków przeciwbakteryjnych są podobne do przepisów zapalenia opon mózgowych.
Jeśli potwierdzony zostanie grzybowy charakter patologii, wykonuje się perikardiektomię.
Bakteryjne ropne zapalenie osierdzia jest leczone chronionymi penicylinami w połączeniu z aminoglikozydami. Po ustaleniu dokładnej etiologii procesu zapalnego, przepisywana jest terapia etiotropowa (w zależności od środka sprawczego).
Czas trwania antybiotykoterapii wynosi co najmniej 14–28 dni.
Dożylna antybiotykoterapia jest przeprowadzana do momentu całkowitego wyeliminowanego stanu gorączki, a poziom leukocytów krwi jest znormalizowany. Jeśli pacjent jest w stanie krytycznym lub wprowadzenie leków penicylinowych jest niemożliwe, przepisuje się brak potwierdzonego patogenu, wankomycyny, fluorochinolonów i cefalosporyny trzeciej generacji.
Leczenie antybiotykami trwa pod kontrolą obrazu diagnostyki bakteriologicznej i badania ocen wyładowania. [13]
Leczenie chirurgiczne
Najczęstszą procedurą chirurgiczną stosowaną w rdzeniowym zapaleniu osierdzia jest osierdziowa, lub nakłucie osierdziowe, które mogą szybko zapobiec i rozwiązać tamponadę serca, a nawet wyjaśnić przyczynę procesu zapalnego.
Nie można wykonać procedury u pacjentów z koagulopatią, a także u pacjentów poddawanych aktywnej terapii przeciwzakrzepowej. Względne przeciwwskazanie to liczba płytek krwi mniejsza niż 50 x 109/L.
Perikardioteza nie można wykonać, jeśli pacjent jest obecny:
- Tętniak aorty;
- Zerwanie mięśnia sercowego poinfarcji;
- Traumatyczne hemopericardium.
Te przypadki są wskazówkami do operacji serca.
Kardiolog powinien przejrzeć wyniki prześwietlenia klatki piersiowej i echokardiografii przed przejściem z nakłucie. Procedurę można wykonać w trybie standardowym lub pod kontrolą elektrokardiograficzną.
W celu odpowiedniego ruchu ropy wysiękowej w Bursy osierdziowej pacjent powinien nająć pozycję połowy. Dodatkowo sprawdzane są wartości ciśnienia krwi i nasycenia.
Oprzyrządowanie wymagane do wykonania pericardiocenteseza:
- Igły wewnątrzgłowe;
- Rozszerzające się narzędzie;
- Instrument przewodzący;
- Zakrzywiony cewnik radiopacyjny;
- Wielokierunkowy adapter rurkowy.
Punktem nakłucia osierdziowego (jeśli zastosowana jest metoda Larreya) jest wierzchołek kąta z łuku żebra po lewej stronie do podstawy rdzenia. Jeśli ma zostać zastosowana metoda Marfana, nakłucie wykonuje się u podstawy rdzenia po lewej stronie.
Perikardiocenteza jest raczej złożoną manipulacją z ryzykiem uszkodzenia tkanek wieńcowych i naczynia wieńcowego. Do najbardziej niekorzystnych powikłań są perforacja lub pęknięcie tętnicy wieńcowej lub mięśnia sercowego, ale takie problemy są bardzo rzadkie. Inne możliwe komplikacje obejmują:
- Odma płucna;
- Tworzenie zatoru powietrznego;
- Zaburzenia rytmu serca;
- Perforacja narządów brzucha;
- Obrzęk płucny;
- Tworzenie wewnętrznej przetoki tętnicy sutkowej.
Ważne jest, aby zdać sobie sprawę, że wykonywanie osierdy u pacjentów z ropnym zapaleniem osierdzia jest niezbędnym środkiem, bez którego istnieje każde ryzyko śmierci.
W niektórych przypadkach istnieje potrzeba perikardiektomii - usunięcia chirurgicznego lub szerokiej resekcji arkuszy ciemieniowych i trzewnych. Procedura jest wskazana u pacjentów z dużymi objętościami ropnego wysięku, z częstymi nawrotami, odpornością na leczenie narkotyków, a także przy braku efektu powtarzanego perikardiocenzy.
Zapobieganie
Zapobieganie ropnemu zapaleniu osierdzia składa się z zestawu miar o charakterze ogólnym, ponieważ nie opracowano konkretnych środków zapobiegawczych.
Po pierwsze, konieczne jest terminowe leczenie wszelkich procesów zakaźnych w ciele, nie czekając na pogorszenie problemu i rozprzestrzenianie się czynników zakaźnych w całym ciele.
Zaleca się ćwiczenia umiarkowanie, prowadzenie aktywnego stylu życia, spacery po świeżym powietrzu, pływanie i jeździć na rowerze, jeździć na wycieczkach. Niemal każda aktywność fizyczna, która przynosi przyjemność i łagodzi nerwowe napięcie, jest mile widziane.
Należy przyzwyczaić się do procedur stwardnienia: doskonały efekt odbudowy daje kontrast prysznic lub oblążki, chodzenie boso na trawie, wodzie lub śniegu, tarcie i owijanie na mokro.
Nie należy zapominać o odpowiednim odpoczynku. Odpowiedni czas snu dla zdrowej osoby wynosi co najmniej 8 godzin (optymalnie 9 godzin) dziennie. Niektóre szczególnie aktywne osoby nie powinny zaniedbywać możliwości odpoczynku w ciągu dnia.
Odżywianie odgrywa ważną rolę w tworzeniu wielu chorób, w tym zapalenia osierdzia. Od dawna wiadomo, że regularne spożywanie tłuszczu, słonej, pikantnej żywności negatywnie wpływa na układ sercowo-naczyniowy: osoba rozwija otyłość, elastyczność naczyniowa pogarsza się, krążenie krwi jest upośledzone, występują problemy z ciśnieniem krwi. Ponadto duża ilość soli w diecie negatywnie wpływa na funkcję nerek, powodując obrzęk, a serce doświadcza niepotrzebnego obciążenia. Regularne spożywanie mocnej herbaty i kawy, napoje alkoholowe są również niepożądane.
Specyficzne środki zapobiegawcze w obecności procesów zakaźnych i immunosupresji należy omówić z lekarzem prowadzącym - kardiolog, internistą, specjalistą ds. Chorób zakaźnych, reumatologiem, immunologiem. Ignoruj środki zapobiegawcze nie powinny być ignorowane, ponieważ jakikolwiek problem jest łatwiejszy do zapobiegania. W żadnym wypadku nie powinieneś przyjmować antybiotyków „dla profilaktyki”. Wszelkie recepty na antybiotykoterapię powinny być przeprowadzane przez specjalistę medycznego na podstawie istniejących wskazań.
Prognoza
Rowe zapalenie osierdzia wymaga pilnej interwencji medycznej i ciągłego monitorowania pacjenta. Bez odpowiedniego terminowego leczenia istnieje śmiertelny wynik. Jeżeli patologia jest rozpoznawana na czas i przeprowadzi wszystkie niezbędne manipulacje terapeutyczne, wówczas 85% pacjentów odzyskuje bez rozwoju niekorzystnych długoterminowych konsekwencji. Dożylna antybiotykoterapia powinna rozpocząć się empirycznie nawet przed momentem uzyskania diagnostycznych informacji bakteriologicznych. Kolejnym szczególnie ważnym krokiem, oprócz antybiotykoterapii, jest stosowanie drenażu. Exudatywna ropa wyczerpuje się i często szybko się gromadzi. Zastosowanie intrapericarardial stosuje się w celu zapobiegania wysunięciu wyłudzania: stosuje się tę terapię lekami do czasu ostatecznej decyzji o interwencji chirurgicznej. W niektórych przypadkach właściwe są subclavian osierdy i kawitaliczne płukanie osierdziowe. Procedury te umożliwiają pełniejszy drenaż ropy.
Brak kompetentnego leczenia jest gwarancją śmiertelnego wyniku dla pacjenta z ropną postacią choroby: śmierć pacjenta występuje w wyniku rosnącego zatrucia i rozwoju tamponady serca. Przy odpowiednim i terminowym leczeniu narkotyków ryzyko korzystnego wyniku dramatycznie rosną. Złożona terapia, przeprowadzana przez wykwalifikowanych specjalistów w wyspecjalizowanym dziale kardiologii lub klinice, pomaga zmniejszyć śmiertelność do 10-15%.
Przenoszone, a nawet skutecznie leczone ropne zapalenie osierdzia stanowi wskazówkę do dalszej rejestracji u specjalisty w dziedzinie kardiologii lub chirurgii serca.

