Otępienie czołowo-skroniowe.
Ostatnia recenzja: 07.06.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
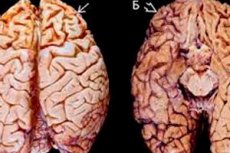
Frontalowy otępienie czasowe (znane również jako otępienie czołowo-skroniowe, FTD) jest rzadką neurodegeneracyjną chorobą mózgu charakteryzującą się pogorszeniem funkcji poznawczych i behawioralnych. Nazywa się to otępieniem czołowo-skroniowym, ponieważ początkowo wpływa na płaty czołowe i skroniowe mózgu.
Główne cechy przednich demencji czasowych obejmują:
- Zmiany w zachowaniu i osobowości: pacjenci mogą wykazywać upośledzone zachowania społeczne, stać się mniej zahamowani, niemoralni lub ekscentryczni. Mogą wystąpić problemy z emocjami i postępowanie.
- Spadek poznawczy: Na początkowych stadiach FTD pacjenci mogą zachować stosunkowo normalne zdolności intelektualne, ale z czasem mogą wystąpić problemy z językiem (apraksja mowy) i zadania związane z planowaniem i podejmowaniem decyzji.
- Dezinhibicja społeczna: Pacjenci z FTD mogą wykazywać zachowania nieprzystosowujące w sytuacjach społecznych i utratę zdolności norm społecznych.
- Stopniowe pogarszanie się: z czasem objawy czołowego demencji czasowej pogarszają się, a pacjenci stają się coraz bardziej zależni od opieki.
Frontalowy demencja czasowa ma kilka podtypów, z których każde może mieć różne stopnie objawów i upośledzeniem. Jak dotąd nie ma konkretnego leczenia, które może spowolnić postęp FTD, a podejście do opieki jest w dużej mierze ograniczone do zarządzania objawami i wsparcia dla pacjenta i rodziny. [1]
Jest to ważny stan, a konsultacja z doświadczonym neurologiem lub specjalistą ds. Chorób neurodegeneracyjnych jest niezbędna do dokładnej diagnozy i leczenia przednich otępienia czasowego.
Przyczyny otępienie czołowo-skroniowe.
Frontalowa demencja czasowa ma wiele różnych przyczyn, a badania w tym obszarze trwają. Głównie FTD jest chorobą neurodegeneracyjną, co oznacza, że obejmuje uszkodzenie i śmierć neuronów w niektórych obszarach mózgu. Przyczyny FTD obejmują:
- Czynniki genetyczne: Mutacje genetyczne są uważane za jedną z głównych przyczyn FTD. Niektóre rodzinne formy FTD są związane z mutacjami w genach, takich jak C9ORF72, GRN (białko pochodzące z przedpolipeptydu), MAPT (gen dla tauprotyny) i innymi. Osoby z powiązanymi formami FTD mają większe ryzyko uzyskania choroby. [2]
- Agregacja białek: Możliwe jest, że FTD jest związane z akumulacją nieprawidłowych struktur białkowych, takich jak taupeproteina, które tworzą wtrącenia neuronalne i powodują uszkodzenie neuronów.
- Neuroinfaminacja: Zapalenie mózgu i zapalenie neuroinów może być również związane z rozwojem FTD.
- Inne czynniki: Trwają badania, aby lepiej zrozumieć inne możliwe czynniki, które mogą przyczynić się do FTD, takich jak środowisko i czynniki środowiskowe.
Objawy otępienie czołowo-skroniowe.
Niektóre z głównych objawów otępienia czołowo-skroniowego obejmują:
- Zmiany w zachowaniu i osobowości: Pacjenci mogą wykazywać nienormalne lub niewłaściwe zachowanie, takie jak apatia, niemoralność, niechęć do przestrzegania norm społecznych, nienaganności lub upośledzonej higieny osobistej.
- Zaburzenia emocjonalne: mogą wystąpić zmiany stabilności emocjonalnej, a także upośledzenia zdolności rozumienia i wyrażania emocji. Pacjenci mogą stać się emocjonalnie oderwani lub mogą wykazywać nadmierne emocje.
- Spadek poznawczy: chociaż FTD wpływa przede wszystkim na zachowanie i emocje, z czasem może również prowadzić do upośledzenia pamięci, języka i innych funkcji poznawczych. Może to objawiać się trudnościami z językiem ekspresyjnym i recepcyjnym, a także upośledzonymi zdolnościami decyzyjnymi i rozwiązywania problemów.
- Zmniejszone dostosowanie społeczne: Pacjenci mogą doświadczać trudności w relacjach interpersonalnych i dostosowaniu społecznym. Mogą wykazywać zachowania antyspołeczne, niemożność zrozumienia uczuć innych i utrzymania powiązań społecznych.
- Zmniejszona samokontrola: Pacjenci mogą mieć trudności z samokontrolem i kontrolą nad ich działaniami. Może to prowadzić do kompulsywnych lub impulsywnych zachowań. [3]
Gradacja
Frontalowa demencja czasowa przechodzi przez kilka etapów, które charakteryzują się postępem objawów i pogorszeniem funkcji poznawczych i behawioralnych. Etapy FTD mogą się różnić w zależności od systemu badawczego i określonych przypadków klinicznych, ale zwykle wyróżniają się trzy główne stadia:
Wczesny etap (łagodny):
- Na tym etapie pacjent może wykazywać łagodne i dyskretne objawy, które można łatwo niedocenić lub błędnie przypisać stresowi lub depresji.
- Charakterystyczne objawy obejmują zmiany w zachowaniu i osobowości, a także łagodną apatię i utratę zainteresowania zwykłymi działaniami.
- Funkcje poznawcze, takie jak pamięć i orientacja, mogą pozostać względnie zachowane.
Środkowy etap (umiarkowany):
- Na tym etapie objawy FTD stają się bardziej wyraźne i wpływają na codzienne życie pacjenta.
- Pacjent może doświadczyć poważnych zmian behawioralnych, w tym agresji, apatii, nieprzystosowawczego zachowania społecznego i kompulsywności.
- Funkcja poznawcza zaczyna się pogarszać, co może prowadzić do problemów z pamięcią, myśleniem i mową.
- Pacjenci mogą również doświadczać problemów z orientacją w przestrzeni i czasie.
Późny etap (ciężki):
- W ostatnim etapie FTD pacjenci mogą być całkowicie zależni od opieki i pomocy.
- Objawy związane z pogorszeniem poznawczym stają się bardzo wyraźne, a pacjenci mogą całkowicie stracić zdolność do samodzielnego życia.
- Problemy fizyczne, takie jak problemy z połykaniem i ruchem, mogą również stać się poważniejsze.
Formularze
Demencja czołowo-skroniowa obejmuje kilka form, które różnią się pod względem dominujących objawów i zmian mózgu. Główne formy FTD obejmują:
- Wariant behawioralny demencja czołowo-skroniowa (BVFTD): Ta forma charakteryzuje się wyraźnymi zmianami zachowania, osobowości i adaptacji społecznej. Pacjenci mogą wykazywać zachowanie niemoralne, zdenerwowane, kompulsywne lub apatyczne. Funkcje poznawcze, takie jak pamięć i język, mogą być zachowane na początkowych etapach.
- Forma afazowa (pierwotna afazja progresywna, PPA): Ta forma FTD wpływa na funkcje językowe. Istnieje kilka podtypów PPA, w tym afazja degradacji semantycznej (SVPPA), niefluentowa/asymetryczna afazja pierwotnego zaburzenia afazowego (NFVPPA) i afazję związaną z pierwotną afazją rzutową (PPAOS). Objawy obejmują upośledzoną zdolność rozumienia i używania słów, a także upośledzenia artykulacji.
- Choroba Alzheimera FTD: Ta postać FTD pokazuje objawy podobne do wydzielanego alzheimera, w tym utraty pamięci i zaburzeń poznawczych. Jednak w przeciwieństwie do choroby Alzheimera FTD zwykle zachowuje zdolności uczenia się i orientacji przestrzennej.
- Zwyrodnienie kortykobazowe (CBD): Ta postać FTD zawiera objawy, w tym nietypowe zaburzenia ruchu, takie jak hiperkinezy i sztywność mięśni. Funkcja poznawcza jest również upośledzona.
- Progresywne porażenie nadkształtowane (PSP): Ta forma FTD charakteryzuje się upośledzoną koordynacją motoryczną, zmniejszoną zdolnością do trzymania głowy i wzroku oraz zaburzeniem poznawczym. [4]
Diagnostyka otępienie czołowo-skroniowe.
Zdiagnozowanie przednich demencji czasowych jest złożonym procesem, który obejmuje kilka kroków i metod identyfikacji tej choroby neurodegeneracyjnej. Oto wspólne kroki i metody diagnozowania FTD:
Badanie kliniczne i historia:
- Lekarz przeprowadza szczegółowe badanie pacjenta i zbiera historię medyczną w celu oceny objawów i czasu trwania jego obecności. Szczególną uwagę zwraca się na zmiany w stanie psychicznym i poznawczym pacjenta.
Testy psychologiczne i ocena funkcji poznawczej:
- Pacjentowi można zaoferować różnorodne testy psychologiczne i oceny poznawcze, aby pomóc zidentyfikować upośledzenia pamięci, myślenia, mowy i zachowania.
Obrazowanie rezonansu magnetycznego (MRI):
- MRI mózgu można wykorzystać do wizualizacji zmian strukturalnych w mózgu, takich jak zmniejszona objętość mózgu i atrofia płata czołowego i skroniowego, które są charakterystyczne dla FTD.
Tomografia emisyjna pozytronowa (PET):
- PET można przeprowadzić w celu zbadania zmian metabolicznych w mózgu, w tym zmian aktywności glukozy i agregatów białkowych związanych z FTD.
Badanie spektrum mózgu:
- To badanie można wykonać w celu wykrycia obecności markerów biochemicznych, takich jak białka amyloidu i tau, które mogą być związane z FTD.
Wykluczenie innych przyczyn:
- Ważne jest, aby wykluczyć inne możliwe przyczyny upośledzenia poznawczego i psychicznego, takie jak choroba Alzheimera i zaburzenia psychiczne, które mogą naśladować objawy FTD.
Konsultacje z neurologiem i neuropsychologiem:
- Konsultacje ze specjalistami z neurologii i neuropsychologii mogą pomóc w ocenie i interpretacji wyników testów diagnostycznych.
Diagnostyka różnicowa
Diagnoza różnicowa przednich demencji czasowej jest ważne dla odróżnienia tej choroby neurodegeneracyjnej od innych rodzajów demencji i chorób neurologicznych. Poniżej znajdują się kilka podstawowych kroków i czynników, które mogą pomóc klinicystom w dokonaniu różnicowej diagnozy FTD:
- Ocena objawów: klinicysta powinien przeprowadzić szczegółowe badanie pacjenta i zbadać cechy objawów. Objawy FTD mogą obejmować zmiany behawioralne, dezincencję społeczną, niemoralne zachowanie, upośledzone zdolności planowania i podejmowanie decyzji oraz afazję (upośledzenie mowy). Ważne jest, aby ustalić, które objawy przeważają.
- Badania kliniczne: Lekarz może przeprowadzić różne badania kliniczne i oceny w celu pomiaru funkcji poznawczej pacjenta, stanu emocjonalnego i zachowania.
- Neuroimagowanie: obrazowanie mózgu za pomocą technik takich jak obrazowanie rezonansu magnetycznego (MRI) i pozytronowa tomografia emisyjna (PET) może pomóc w wizualizacji struktury i funkcji mózgu, a także zidentyfikować nieprawidłowości, które mogą być związane z FTD.
- Testy genetyczne: W przypadkach z rodzinną historią FTD lub innymi chorobami neurodegeneracyjnymi testy genetyczne mogą być przydatne do wykrycia obecności specyficznych mutacji związanych z FTD.
- Wykluczenie innych przyczyn: lekarz powinien wykluczyć inne możliwe przyczyny demencji, takie jak choroba Alzheimera, [5] Choroba Parkinsona, otępienie naczyniowe oraz inne warunki neurologiczne i psychiatryczne.
- Ocena psychologiczna i społeczna: Ocena funkcjonowania psychologicznego i społecznego może być przydatna w identyfikowaniu zmian w zachowaniu oraz wpływu FTD na pacjenta i rodziny.
- Konsultacje z specjalistami: W niektórych przypadkach może być konieczne skonsultowanie się neuropsychologów, neurologów, psychiatrów i innych specjalistów w celu wyjaśnienia diagnozy.
Leczenie otępienie czołowo-skroniowe.
Jest to postępująca choroba, dla której nie ma konkretnej metody leczenia, ale niektóre podejścia można zastosować do radzenia sobie z objawami i maksymalizacji komfortu pacjenta:
- Leki: Wiele leków stosowanych w leczeniu choroby Alzheimera i innych chorób neurodegeneracyjnych można zastosować do radzenia sobie z objawami przednich otępienia czasowego. Leki te mogą obejmować inhibitory cholinesterazy i memantynę.
- Wsparcie psychologiczne: pacjenci i ich rodziny często potrzebują wsparcia psychicznego i emocjonalnego. Psychologowie i psychiatrzy mogą pomóc w radzeniu sobie z trudnościami emocjonalnymi związanymi z chorobą i opracować strategie zarządzania zmianami behawioralnymi.
- Speechand Fizjoterapia: Terapia mowa może pomóc pacjentom w utrzymaniu lub poprawie umiejętności komunikacyjnych. Fizjoterapia i ćwiczenia mogą pomóc w utrzymaniu ruchliwości fizycznej i zmniejszyć ryzyko skutków ubocznych trybu życia.
- Specjalna dieta i odżywianie: W niektórych przypadkach zaleca się specjalna dieta wysokobiałkowa i niskokęgołowa dla pacjentów z przednim otępieniem czasowym.
- Zarządzanie objawami i bezpieczeństwo: Ponieważ pacjenci z przednim otępieniem czasowym mogą wykazywać dziwne lub agresywne zachowanie, ważne jest, aby zapewnić ich bezpieczeństwo i bezpieczeństwo otaczających ich osób. Może to obejmować kontrolowanie dostępu do niebezpiecznych obiektów i zapewnienie odpowiedniego nadzoru.
- Badania kliniczne: W niektórych przypadkach pacjentów zachęca się do uczestnictwa w badaniach klinicznych, które badają nowe leczenie i leki na przedni otępienie czasowe. [6]
Prognoza
Prognozy otępienia czołowo-skroniowego mogą być zmienne w zależności od kilku czynników, w tym z formy FTD, wieku pacjenta, stopnia postępu choroby i obecności dodatkowych chorób. Ogólne rokowanie dla FTD jest zwykle słabe, ponieważ jest postępującą chorobą neurodegeneracyjną.
Oto niektóre z kluczowych aspektów prognozy FTD:
- Czas wystąpienia objawów: Prognozy może zależeć od tego, jak wczesna diagnoza jest postawiona i rozpoczęła się odpowiednia terapia. Wczesne leczenie lekarza i rozpoczęcie leczenia może pomóc spowolnić postęp choroby.
- Forma FTD: Jak wspomniano wcześniej, istnieje kilka form FTD, a rokowanie mogą się różnić w zależności od postaci. Na przykład czołowa postać FTD, charakteryzująca się zmianami behawioralnymi, może mieć gorsze rokowanie w porównaniu z postacią afazową, która jest zdominowana przez objawy językowe.
- Poszczególne czynniki: Wiek wystąpienia objawów, ogólne zdrowie pacjenta i obecność innych schorzeń mogą również wpływać na rokowanie.
- Wsparcie i opieka rodziny: Jakość opieki i wsparcia ze strony rodziny i opiekunów może mieć znaczący wpływ na jakość i długość życia pacjenta.
- Powikłania i powiązane problemy: FTD może prowadzić do różnych powikłań, takich jak infekcje, zapalenie płuc itp., Które mogą również wpływać na rokowanie.
Ogólne rokowanie FTD jest zwykle słabe, a choroba postępuje z czasem, co prowadzi do zaburzeń behawioralnych, upośledzenia poznawczego i utraty niezależności.
Długość życia
Oczekiwana długość życia w otępieniu czołowo-skroniowym może się znacznie różnić w zależności od wielu czynników, w tym z formy FTD, wieku objawów, stopnia postępu choroby i indywidualnych cech pacjenta.
FTD zwykle zaczyna się w średnim wieku, często przed 65 latami, co odróżnia go od bardziej powszechnej choroby Alzheimera. Oczekiwana długość życia po rozpoznaniu FTD może wynosić od kilku lat do dziesięcioleci, ale średnia długość życia po diagnozie wynosi zwykle około 7-8 lat.
Warto jednak zauważyć, że FTD jest postępującą chorobą neurodegeneracyjną i objawy pogarszają się z czasem. Gdy choroba osiągnie bardziej zaawansowany etap, może prowadzić do całkowitej zależności od opieki i powikłań, takich jak infekcje lub zapalenie płuc, które mogą skrócić długość życia.
Oczekiwana długość życia i prognozy FTD zależy również od zindywidualizowanego wsparcia i opieki, jaką otrzymuje pacjent oraz sposób zarządzania z powodzeniem objawów i powikłań. Wczesne polecenie, ocena i wsparcie ze strony pracownika socjalnego, wsparcie rodzinne oraz stosowanie odpowiednich technik terapeutycznych i wspierających mogą pomóc w poprawie jakości życia pacjenta i wydłużenie jego czasu trwania.
Lista autorytatywnych książek i badań związanych z badaniem przednich demencji czasowych
- „Demencja czołowo-skroniowa: zespoły, obrazowanie i cechy molekularne” - Autorzy: Giovanni B. Frishi, Philip Schelts (rok: 2015)
- „Demencja czołowo-skroniowa: choroba neurologiczna i terapia” - David Neary, John R. Hodges (rok: 2005)
- „Demencja czołowo-skroniowa: od ławki do łóżka” - autor: Bruce L. Miller (rok: 2009)
- „Zespoły demencji czołowo-skroniowej” - Mario F. Mendez (rok: 2021)
- „Demencja czołowo-skroniowa: fenotypy kliniczne, patofizjologia, cechy obrazowania i leczenie” - autorstwa Erika D. Robersona (rok: 2019)
- „Demencja czołowo-skroniowa: przyczyny, objawy, diagnoza, leczenie i opieka” - autor: George W. Smith (rok: 2019)
- „Demencja czołowo-skroniowa: postęp w neuroobrazowaniu i neuropatologii” - autor: Giovanni B. frisoni (rok: 2018)
- „Demencja czołowo-skroniowa: zespoły, analiza genetyczna i zarządzanie kliniczne” - autorstwa Elisabet Englund (rok: 2007)
- „Neurologia behawioralna i neuropsychiatria” - David B. Arcinagas (rok: 2013)
Literatura
Gusev, E. I. Neurologia: National Guide: In 2 vol. / ed. Autor: E. I. Gusev, A. N. Konovalov, V. I. Skvortsova. - 2 edycja. Moskwa: Geotar-Media, 2021. - т. 2.

