Ostre krwiopochodne zapalenie kości i szpiku u dzieci
Ostatnia recenzja: 07.06.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
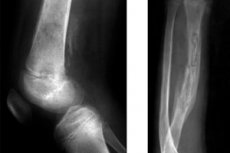
Zakaźne zapalenie kości, sprowokowane przez bakterie, które weszły do tkanki kostnej z krwioobiegiem, jest definiowane jako krwiotwórcze zapalenie kości i szpiku. W praktyce pediatrycznej ostre hematogenne zapalenie kości i szpiku u dzieci jest uważane za stosunkowo powszechną chorobę.
Epidemiologia
Hematogenne zapalenie kości i szpiku stanowi większość stanu zapalnego kości w dzieciństwie, a dane epidemiologiczne wskazują, że choroba występuje u jednego na pięć tysięcy dzieci w wieku poniżej 13 lat. Chłopcy są dwukrotnie bardziej narażone na dziewczęta, a dziewczęta, a dzieci i 5 lat stanowi ponad 50% przypadków. Ostrane krwiotwórcze zapalenie kości i szpiku jest szczególnie powszechne u dzieci i 5 lat i zwykle wpływa na metafizy z powodu obfitego, ale powolnego przepływu krwi w rosnącej kości. [1], [2] Średni wiek pacjentów wynosi 7-10 lat; Do 90% przypadków jest związane z Staphylococcus aureus.
Najczęściej wpływa na kończynę dolną, przy czym kości udowa i piszczeli stanowi około 80% przypadków.
Kończyny górne są rzadziej dotknięte, przy czym zapalenie kości i szpiku występujące występuje w 12% przypadków, a zapalenie kości i szpiku w promieniu lub łokcie u 5% pacjentów.
Przyczyny ostrego krwionośnego zapalenia kości i szpiku u dzieci.
Przyczynami tej choroby są inwazja bakteryjna, a dominującym patogenem jest Staphylococcus aureus, który jest częścią ludzkiej mikroflory oportunistycznej, a jej stały bezobjawowy powóz (na skórze, doustne błony śluzowe i górne dróg oddechowych) szacuje się na 30% całej populacji. [3] Aby uzyskać więcej informacji, patrz. - przyczyny i patogeneza infekcji gronkowcowej
Ostre gametogenne zapalenie kości i szpiku spowodowanego przez Aureus oporne na metycylinę (CA-MRSA) stało się powszechne w wielu krajach. [4], [5] Badanie z 2016 r. Z dużej amerykańskiej instytucji wykazało, że występowanie ostrych infekcji mięśniowo-szkieletowych spowodowane przez MRSA wzrosło z 11,8% w latach 2001-2002 do 34,8% w latach 2009-2010. [6]
W niektórych krajach (np. Hiszpania, Francja, Wielka Brytania, Izrael i Szwajcaria) Kingella Kingae jest coraz częściej uznawana za wspólną etiologię kości pediatrycznych i wspólnych infekcji, szczególnie u dzieci i 5 lat. [7] Dane dotyczące epidemiologii zakażenia K Kinge w Stanach Zjednoczonych są ograniczone. W jednym z badań USA z udziałem 99 dzieci z septycznym zapaleniem stawów K zakażenia K Kingae zdiagnozowano u 10 dzieci w wieku ≤4 lat; Sama reakcja łańcuchowa polimerazy (PCR) zidentyfikowała czynnik sprawczy w 8 przypadkach. [8]
Przejściowa bakteriemia (tj. Obecność bakterii we krwi), a także posocznica tworzą warunki wstępne rozprzestrzeniania się infekcji i tworzenie wtórnych ognisk zapalenia u różnych organów i tkanek-w tym kości.
Naczynia tętnicze dostarczające krew do tkanki kostnej przenikają substancję rdzeniącą i łączą się z mniejszymi tętnicami okostów, zapewniając perfuzję warstwy korowej wymiany kości i jonu (wapnia). Gałęzie tętnic wpływających do toniziennych zatok substancji mózgowej przenoszą krew do komórek krwiotwórczych i zrębowych. Oraz rozwój ostrego krwiotwórczego zapalenia kości i szpiku u dzieci Eksperci wyjaśniają zwiększone dopływ krwi rosnących kości, co ułatwia wejście bakterii do tkanki kostnej.
Ostre hematogenne zapalenie kości i szpiku etiologicznie może być związane z infekcja streptokokowa, szczególnie pneumoniae (pneumonokus).
Zapalenie kości może być również spowodowane przez:
- Haemophilus infekcja grypą (Haemophilus influenzae);
- Kingella Kingae, członek obowiązkowej mikroflory Nosopharynx, zaangażowany w rozwój ostrego zapalenia mostki i kości pięty u małych dzieci;
- Bartonella Bacillus (Bartonella henselae), co może powodować zapalenie szpiku szkieletu osiowego jako powikłanie choroby zarysowania kota u osłabionych dzieci;
- Salmonella nietyfoidalna (Salmonella non-RushnonThoidal), która zwykle wpływa na przewód pokarmowy, ale w przypadku problemów immunologicznych może powodować uogólnioną postać bakteriemii, przenikać przez krwioobieg do innych narządów i tkanek z rozwojem infekcji ogniskowej.
Jak pokazuje praktyka kliniczna, ostre hematogenne zapalenie kości i szpiku noworodków jest najczęściej spowodowane zakażeniem tkanek kostnych przez Streptococcus agalactiae (grupa B Streptococci kolonizujące błony śluzowe pochwy), Staphylococcus aureus i Escherichia coli (Escherichia coli).
Czynniki ryzyka
Czynniki ryzyka bakterii wchodzących do krwioobiegu mogą być: uszkodzenie dziąseł podczas szczotkowania lub zabiegów dentystycznych, ropień zęba-wraz z rozwojem krwiotwórczym zapaleniem kości szpiku; Zakażenia zatokowe ucha i paranazowego; Choroby krostki skóry i tkanki podskórnej (Impetigo, furunculosis, Staphylococcal Pyoderma, StrepToderma); Bakteryjne zapalenie migdałków, zapalenie gardła i zapalenie płuc, a także leczenie złamań kostnych z instalacją zewnętrznych struktur ściskającej obręcz. Przeczytaj więcej - infekcja gronkowca u dzieci
Czynniki ryzyka ostrego zapalenia kości u dzieci obejmują osłabiony układ odpornościowy różnych etiologii, cukrzycę, terapię dializacyjną, niedokrwistość sierpowatą i młodzieńcze reumatoidalne zapalenie stawów.
A czynniki predysponujące krwiotwórcze zapalenia kości i szpiku u noworodków obejmują przedwczesność, poród cesarskie i procedury inwazyjne (cewnikowanie pępowiny lub cewnikowanie żył).
Patogeneza
Zapalenie kości i szpiku może wynikać z bezpośredniego zaszczepienia w wyniku penetrującego urazu lub może rozprzestrzeniać się z sąsiedniego miejsca zakażenia, ale najczęstszym mechanizmem zakażenia u dzieci jest hematogenne zaszczepienie kości podczas epizodu bakteriemii.
Po penetracji bakterii do intensywnie zaopatrzonej krwi tkanki kostnej powstają w nim ogniska zanieczyszczenia bakteryjnego i rozpoczynają się proliferacja mikroorganizmów w kości. Na przykład w zmianach S. aureus patogenezę krwiotwórczego zapalenia kości i szpiku, które prawie zawsze zaczyna się w metafizy długich kości przylegających do strefy wzrostu nasypów, jest spowodowana czynnikami wirulencji tej bakterii.
W szczególności, pod działaniem enzymu koagulazy wytwarzanego przez mikroorganizm, fibrynogen krwi przekształca się w fibrynę wraz z tworzeniem się zakrzepu w zatokach tętniczkowych substancji mózgowej kości. Zatem po odcięciu „przestrzeni życiowej” z układu dopełniacza (działanie ochronnych komórek krwi) S. aureus zaczyna się rozmnażać, wytwarzać enzymy, wydzielając egzotoksyny (antygeny) i wydzielanie produktów ubocznych, co prowadzi do uszkodzenia błon komórek tkanki kostnej i ich śmierci.
Liza kości występuje również w wyniku działania enzymów lizosomalnych leukocytów, które wchodzą w dotknięty obszar w celu pochłaniania organizmów zakaźnych. Renki wysiękowe utworzone w tym procesie rozprzestrzenia się na naczynia krwionośne kości, zakłócając przepływ krwi, przechodzi pod okostną i do tkanki kostnej z podwyższeniem okostnej i tworzeniem ropnia podwy wyborczym. W rezultacie zachodzą zmiany zapalne w kości: sekwestracje - obszary martwej zakażonej kości.
Zapalenie kości i szpiku można podzielić na ostre (czas objawów i 2 tygodnie), podostre (czas trwania objawów od 2 tygodni do 3 miesięcy) i przewlekłe (przedłużone zakażenie, które rozwija się w ciągu miesięcy lub lat). [9]
Objawy ostrego krwionośnego zapalenia kości i szpiku u dzieci.
Pierwsze oznaki ostrego krwiotwórczego zapalenia kości i szpiku u dzieci mogą być nagłe lub pojawiać się stopniowo w postaci zaczerwienienia skóry nad dotkniętą kością, miejscowym obrzękiem (obrzękiem) i hipertermii.
Najczęstszymi cechami klinicznymi pediatrycznego hcmetogennego zapalenia szpiku kostelitowego zgłoszonego w systematycznym przeglądzie w 2012 r. Są: ból (81%), zlokalizowane objawy/objawy (70%), gorączka (62%), zmniejszony zakres ruchu (50%) i zmniejszone łożysko masy (49%). [10] Oznaki i objawy ogólnoustrojowe, takie jak wysoka gorączka, tachykardia i bolesne pochłanianie są częściej zgłaszane u dzieci z zapaleniem kości i szpiku MRSA niż same w samej MRSA. [11] Natomiast dzieci i 4 lata z k Kingae Bone i infekcja stawów mają bardziej łagodne objawy i przebieg: mniej niż 15% gorączki przy przyjęciu i 39% z normalnym poziomem białka C-reaktywnego (CRP). [12]
Przeczytaj więcej w publikacji - zapalenie kości i szpiku długich kości rurowych u dzieci
Dzieci z chorobą kostniomelską z miednicy często nie są w stanie przesunąć ciężaru z dotkniętego obszaru, ale chód pochylony pojawia się, gdy próbują to zrobić.
Gradacja
Stopnie zapalenia kości i szpiku są podzielone na śródszpikowe i pozaprzewane, a typy są definiowane jako powierzchowne zapalenie kości i szpiku (wpływające na korową warstwę kości); Rdzeń (zapalenie jest zlokalizowane w Cavitas Medullaris - jamie rdzeniastej); ogniskowe lub zlokalizowane (ograniczone do obszaru warstwy korowej i kanału rdzenia) i rozproszone (zapalenie kości przejmuje całą średnicę).
Komplikacje i konsekwencje
Powikłania i konsekwencje, które mogą wystąpić w ostrym zapaleniu kości i szpiku u dzieci, obejmują:
- Deformacja kości i upośledzenie wzdłużnego wzrostu kości, co prowadzi do poważnych problemów ortopedycznych;
- Tworzenie przetoki kości;
- Złamania patologiczne;
- Rozwój septycznego zapalenia stawów;
- Rozwój przewlekłego zapalenia kości i szpiku;
- Zakaźne zapalenie sąsiadujących tkanek miękkich.
Diagnostyka ostrego krwionośnego zapalenia kości i szpiku u dzieci.
Przeczytaj więcej w publikacji - diagnoza zapalenia szpiku
Diagnostyka różnicowa
Różnicowa diagnoza ostrego hematogennego zapalenia kości i szpiku u dzieci obejmuje infekcję (np. Septyczne zapalenie stawów, zapalenie ogłaszcza), uraz, złośliwość (np. Osteoid kości i niemowląt, anemia hemoglastyczna limfoblastyczna), jaskomię hemogliczną, metaboliczne, metaboliczne, metaboliczne, metaboliczne. Choroby (np. Choroba Gauchera), niedobór witaminy A, martwica awaskularna lub przewlekłe nawracające wieloogniskowe zapalenie kości i szpiku.
Z kim się skontaktować?
Leczenie ostrego krwionośnego zapalenia kości i szpiku u dzieci.
Leczenie jest multidyscyplinarne, obejmujące pediatry, specjalistów chorób zakaźnych pediatrycznych, chirurgów ortopedycznych i radiologów. [14]
Pełne szczegóły w artykułach:
- Leczenie zapalenia kości i szpiku
- Antybiotyki dla Staphylococcus aureus.
- Leczenie infekcji paciorkowców
- Leczenie infekcji Haemophilus grypenzae
Badania wykazały, że odpowiednia antybiotykoterapia bez operacji może być wystarczająca w 90% przypadków ostrego krwiotwórczego zapalenia kości i szpiku. [16] W niektórych przypadkach skomplikowanego zapalenia kości i szpiku spowodowanego przez CA-MRSA można wskazać nacięcie chirurgiczne i drenaż (w tym wiele procedur). [17] Interwencja chirurgiczna-w postaci drenażu ropnych nagromadzeń w kości lub usuwaniu zakażonej tkanki kostnej-przeprowadzana jest, gdy występuje podskórna, śródsekcyjna lub sąsiadująca ropnia tkanki miękkiej, lub gdy nie ma poprawy leczenia.
Wskazania do leczenia chirurgicznego w ostrym hematogennym zapaleniu kości i szpiku trwałe objawy (gorączka, miejscowe zapalenie), które nie reagują na empiryczną antybiotykoterapię, obecność okołostawów lub innych głębokich ropny tkanki miękkiej (częściej z MRSA lub szczepami wyrażającymi geny wiruszności, takie jak genów wirulencji i formacja przetoki. [18]
Zapobieganie
Aby zapobiec ostrym zakaźnym zapaleniem kości, konieczne jest:
Prognoza
W przypadku większości dzieci prognozy ostrego krwiotwórczego zapalenia kości i szpiku - jeśli jest leczone agresywnie wcześnie - jest korzystne. Chociaż kilka lat później istnieje możliwość nawrotu infekcji, nawet po pomyślnym leczeniu.
Lista autorytatywnych książek i badań związanych z badaniem ostrego krwiotwórczego zapalenia kości i szpiku u dzieci
- „Pediatric Bone: Biology and Diseases” (2003) - autor: Francis H. Glorieux, John M. Pettifor, Harald Jüppner.
- „Infekcje kości i stawów: od mikrobiologii do diagnostyki i leczenia” (2015) - autor: Werner Zimmerli, J. Ralf Ross, Parham Sendi.
Badania i artykuły:
- „Ostre hematogenne zapalenie kości i szpiku u dzieci: prezentacja i postępowanie kliniczne” (2018) - Autorzy: L.Y. Novikova i in. Artykuł został opublikowany w Journal of Pediatric Orthopedics. ”
- „Hematogenne zapalenie kości i szpiku u dzieci: kompleksowy przegląd” (2017) - Autorzy: S.M. Morozov i in. Artykuł został opublikowany w Journal of Bone and Joint Infection. ”
Использованная литература

