Ekspert medyczny artykułu
Nowe publikacje
Zrosty jelitowe i miedniczne po operacji: jakie są ich przyczyny i jak je leczyć?
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
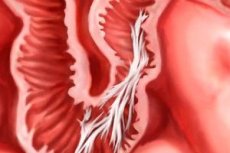
Cienkie warstwy tkanki łącznej między narządami wewnętrznymi to zrosty. Występują najczęściej po zabiegu chirurgicznym. Rozważmy cechy ich wyglądu i leczenia.
Narządy wewnętrzne człowieka są pokryte z zewnątrz cienką błoną, która je od siebie oddziela. Niewielka ilość płynu i gładkich tkanek zapewnia przemieszczanie się organów podczas ruchów.
Zwykle po operacji narząd wewnętrzny jest bliznowaty, a okres jego gojenia nazywa się procesem zrostowym. Oznacza to, że zrosty tkanki łącznej (podobne do folii polietylenowej lub pasków włóknistych) są fizjologią, która zanika sama i nie zakłóca funkcjonowania organizmu.
W miarę rozwoju procesu patologicznego sznury sklejają się, zakłócając normalny ruch i funkcjonowanie organów. Po operacji najczęściej diagnozuje się je w następujących organach:
- Uszkodzenia wyrostka robaczkowego i jelit prowadzą do niedrożności narządów i wymagają dodatkowego leczenia chirurgicznego.
- Zmiany w miednicy mniejszej mogą znacząco utrudniać kobiecie zajście w ciążę i zajście w ciążę.
- Wtrącenia w jajnikach lub jajowodach - powstają na skutek zapalenia przydatków lub zmian zakaźnych i mogą prowadzić do niepłodności.
- Brak wczesnej diagnozy i leczenia grozi poważnymi powikłaniami i silnym bólem.
Dlaczego zrosty są niebezpieczne po zabiegu chirurgicznym?
Bardzo często pacjenci zastanawiają się, co jest niebezpiecznego w zrostach po operacji. Tak więc, jeśli pasma pojawiają się w jamie brzusznej, na przykład w jelicie cienkim, to negatywnie wpływa to na funkcjonowanie układu pokarmowego. Takie nowotwory komplikują wszelkie interwencje chirurgiczne w jamie brzusznej, znacznie zwiększając ryzyko perforacji narządów i krwawienia.
Wtrącenia tkanki łącznej w otrzewnej są niebezpieczne, ponieważ mogą powodować niedrożność jelit i niedrożności jelit. Nowotwory zginają i rozciągają poszczególne części jelit lub narządów, zakłócając ich funkcjonowanie. W tym przypadku stanem zagrażającym życiu jest całkowita niedrożność jelit.
Wzrost tkanki łącznej na narządach oddechowych powoduje niewydolność oddechową i sercowo-naczyniową. Z powodu zaburzenia lokalnego ukrwienia możliwa jest martwica tkanek i rozwój zapalenia otrzewnej. Formacje na narządach miednicy są dość niebezpieczne. Tak więc zrosty jajnika, macicy lub jelit mogą powodować niedrożność jajowodów i niepłodność.
Epidemiologia
Według statystyk medycznych epidemiologia zrostów w 98% przypadków wiąże się z interwencją chirurgiczną. Choroba zrostowa częściej dotyka kobiety (po appendektomii i operacjach macicy i przydatków) niż mężczyzn (urazy brzucha).
- U 80-85% pacjentów po zabiegach chirurgicznych na narządach jamy brzusznej powstają zrosty w jelicie cienkim i grubym.
- Wielokrotna laparotomia powoduje tworzenie się zrostów u 93–96% pacjentów.
- Po zapaleniu wyrostka robaczkowego zrosty jelitowe pojawiają się u 23% operowanych pacjentów po roku i u 57% po trzech latach.
- W 70% przypadków po patologiach ginekologicznych pępowiny pojawiają się na macicy i jajnikach.
Tworzenie się włókien kolagenowych rozpoczyna się trzeciego dnia procesu patologicznego, a zrosty tkanki łącznej pojawiają się od 7 do 21 dnia. W tym czasie luźne pasma przekształcają się w gęstą tkankę bliznowatą, pojawiają się w nich naczynia krwionośne, a nawet zakończenia nerwowe.
Przyczyny zrosty pooperacyjne
Istnieje szereg czynników wpływających na wzrost tkanki łącznej w narządach wewnętrznych. Przyczyny zrostów po zabiegu zależą w dużej mierze od profesjonalizmu chirurga. Najczęściej stan patologiczny występuje, gdy:
- Powikłania zapalne i infekcyjne.
- Krwawienie w jamie brzusznej.
- Urazy jamy brzusznej i narządów miednicy.
- Długotrwałe niedokrwienie tkanek.
- Ciała obce w ranie.
- Naruszenie techniki operacyjnej.
Proces zrostów może być wywołany przez samego pacjenta, z powodu nieprzestrzegania zaleceń lekarza dotyczących rekonwalescencji po zabiegu. Pęcherzyki tworzą się po zapaleniu wyrostka robaczkowego, ciąży pozamacicznej lub poronieniu, przy niedrożności jelit, endometriozie i wrzodziejących zmianach żołądka.
Na tej podstawie możemy wnioskować, że inkluzje pooperacyjne powstają z wielu powodów. Bez terminowej diagnozy i leczenia utrudniają funkcjonowanie narządów wewnętrznych, co prowadzi do różnych powikłań.
Czynniki ryzyka
Proliferacja tkanki łącznej narządów wewnętrznych jest w większości przypadków związana z interwencją chirurgiczną, ale istnieją inne czynniki ryzyka. Stan patologiczny jest możliwy przy:
- Sznury w jamie brzusznej mogą tworzyć się w wyniku siniaków i urazów jamy brzusznej. Krwotoki w przestrzeni zaotrzewnowej i krwiaki w krezce prowadzą do limfostazy i upośledzonego odpływu krwi. To z kolei prowadzi do upośledzonego wysięku do jamy brzusznej. W rezultacie narządy wewnętrzne pozostają bez naturalnego smarowania, zaczynają ocierać się o siebie i zrastać.
- Otyłość brzuszna - nadmiar tkanki tłuszczowej w okolicy omentum magnum, czyli fałdów za błoną trzewną otrzewnej i pętlą zamykającą jelita, może powodować zrosty tkanki łącznej. Luźna tkanka omentum jest szczególnie wrażliwa na tworzenie się pasm z powodu nacisku złogów tłuszczu w okolicy brzucha.
- Zrosty mogą występować podczas procesów zapalnych. Na przykład w przypadku przewlekłego zapalenia pęcherzyka żółciowego zrosty pojawiają się nie tylko na pęcherzyku żółciowym, ale także na wątrobie, żołądku, dwunastnicy i sieci. Najczęściej obserwuje się to po grypie, czerwonce lub chorobie Botkina.
- Innym czynnikiem ryzyka są wrodzone wady rozwojowe narządów jamy brzusznej. Z reguły zrosty diagnozuje się w okolicy jelita krętego i kątnicy.
- Niektóre substancje chemiczne sprzyjają tworzeniu się sznurów. Na przykład alkohol, Ravinol i jod prowadzą do aseptycznego zapalenia jamy brzusznej. Najczęściej płyny te dostają się do otrzewnej podczas operacji.
Oprócz powyższych czynników istnieje ogromne ryzyko zrostów po laparotomii. Każda operacja narządów jamy brzusznej wiąże się z urazem mechanicznym otrzewnej. Jednocześnie im bardziej szorstko pracuje chirurg, tym większe ryzyko patologicznych zrostów. Zaburzenie występuje z powodu naruszenia układu fibrynolitycznego organizmu.
Patogeneza
Mechanizm powstawania sznurów narządów wewnętrznych wiąże się z procesami komórkowymi i humoralnymi. Patogeneza zrostów pooperacyjnych opiera się na zaburzeniu lokalnej równowagi między syntezą fibryny a fibinolizą, czyli jej rozpadem. Interwencje chirurgiczne prowadzą do uszkodzenia warstwy mezotelialnej tkanek i naczyń krwionośnych. W efekcie dochodzi do reakcji zapalnej i aktywacji mediatorów zapalnych oraz powstawania skrzepów krwi.
Przepuszczalność naczyń krwionośnych stopniowo wzrasta, a uszkodzone tkanki wydzielają surowiczo-krwotoczny wysięk (zawiera leukocyty, trombocyty, interleukiny, makrofagi, fibrynogen, kwas hialuronowy, proteoglikany). W normalnych warunkach fibryna ulega lizie, ale w wyniku operacji aktywność fibrynolityczna spada, a nadmiar fibrynogenu przekształca się w rodzaj żelu, który pokrywa dotknięte tkanki. Stopniowo fibroblasty rosną i przylegają do siebie, przekształcając się w wewnętrzne blizny, czyli zrosty.
Objawy zrosty pooperacyjne
Czas trwania powstawania zrostów tkanki łącznej zależy bezpośrednio od dotkniętego narządu. Objawy zrostów po zabiegu najczęściej objawiają się bolesnymi odczuciami w okolicy blizny pooperacyjnej.
Najczęstsze objawy stresu pooperacyjnego to:
- Nudności i wymioty.
- Naruszenie defekacji.
- Brak stolca.
- Regularne zaparcia.
- Bolesne odczucia przy palpacji szwu chirurgicznego.
- Podwyższona temperatura ciała.
- Trudności w oddychaniu i duszność.
- Zaczerwienienie i obrzęk zewnętrznej blizny.
Początkowo nie występują żadne objawy bólowe, ale w miarę jak blizna się grubnie, stają się one ciągnące. Dyskomfort wzrasta przy wysiłku fizycznym i każdym ruchu. Na przykład po operacji wątroby, płuc lub osierdzia ból pojawia się przy głębokim oddechu. Jeśli na narządach miednicy tworzą się zrosty, ból może wystąpić podczas stosunku. Obraz kliniczny zależy od lokalizacji pasm i ogólnego stanu organizmu.
Pierwsze znaki
Bardzo często po zabiegu pacjenci mają problem z zrostami tkanki łącznej między sąsiadującymi narządami lub powierzchniami. Pierwsze objawy procesu zrostowego objawiają się skurczowymi bólami w okolicy blizny. Dyskomfort ma charakter bólowy i zwiększa się wraz z wysiłkiem fizycznym.
Stanowi patologicznemu towarzyszą napady nudności i wymiotów. Możliwe są wzdęcia brzucha i częste zaparcia. Napadowe bóle słabną i nawracają. Z tego powodu pacjent staje się drażliwy, a z powodu braku apetytu możliwe są zmiany masy ciała. W miarę postępu choroby pojawiają się zaburzenia układu sercowo-naczyniowego i oddechowego.
Ból spowodowany zrostami po operacji
Objawy takie jak ból zrostów po zabiegu występują u wielu pacjentów. Dyskomfort jest napadowy i tnący. Jednocześnie przyjmowanie leków przeciwskurczowych i przeciwbólowych nie zapewnia pozytywnej dynamiki.
W zależności od rodzaju bólu wyróżnia się następujące formy procesu zrostowego:
- Ostra postać – zrosty powodują ból o różnym nasileniu, co prowadzi do gwałtownego pogorszenia samopoczucia. Temperatura wzrasta, pojawia się duszność, tętno przyspiesza. Próby palpacji blizny pooperacyjnej powodują silny ból. Na tym tle może rozwinąć się niedrożność jelit i niewydolność nerek.
- Postać przewlekła - jeśli sznury utworzyły się w miednicy, objawy choroby są podobne do zespołu napięcia przedmiesiączkowego. Mogą wystąpić problemy z jelitami i pęcherzem. Ból występuje podczas stosunku płciowego i przy zmianie pozycji ciała.
- Postać przerywana – charakteryzuje się wyraźnymi zaburzeniami w funkcjonowaniu przewodu pokarmowego. Przewlekłe zaparcia występują naprzemiennie z zaburzeniami żołądkowymi. Ból występuje rzadziej, ale jest dość intensywny.
Oprócz bólu często występują ataki nudności i wymiotów, utrata apetytu, możliwa utrata zdolności do pracy, migreny i zawroty głowy.
Zrosty jelitowe po operacji
Formacje tkanki łącznej między pętlami jelitowymi a narządami jamy brzusznej to zrosty jelitowe. Pojawiają się najczęściej po zabiegu chirurgicznym. Interwencja chirurgiczna prowadzi do sklejenia się błon surowiczych narządów ze sobą i do zaburzeń ich czynności. W tym przypadku pasma składają się z tej samej tkanki, co zewnętrzna ściana jelita.
Rozważmy główne przyczyny powstawania zrostów tkanki łącznej w jelicie:
- Interwencja chirurgiczna - według statystyk medycznych, jeśli wykonano pierwotną interwencję laparotomii na jelicie, wtrącenia tworzą się u 14% pacjentów. Jeśli jest to 3-4 operacja, to lutowanie występuje w 96% przypadków. Patologię zaostrzają procesy infekcyjne i zapalne.
- Urazy jamy brzusznej (otwarte, zamknięte) – bardzo często uszkodzenia mechaniczne prowadzą do krwawienia wewnętrznego. Na jelitach tworzą się krwiaki, zaburzony zostaje drenaż limfatyczny i procesy metaboliczne w tkankach narządów. Rozwija się stan zapalny, który wywołuje proces zrostów.
Oprócz przyczyn opisanych powyżej, do powstania schorzenia może dojść wskutek zapalenia przydatków u kobiet, wrodzonych anomalii rozwojowych narządu, obecności ciał obcych w otrzewnej lub stosowania niektórych leków.
Zidentyfikowano dodatkowe czynniki ryzyka powstawania zrostów po operacji jelit:
- Niedokrwienie tkanki narządu.
- Założenie szwów niewchłanialnych.
- Zakażenia pooperacyjne.
- Uraz śródoperacyjny.
- Krew w otrzewnej po operacji.
- Dziedziczna predyspozycja do tworzenia się sznurów.
- Nadmierna aktywność tkanki łącznej.
- Osłabiona odporność miejscowa.
Objawy stanu patologicznego dzielą się na kilka stadiów. Pierwszą rzeczą, z którą spotyka się pacjent, jest niedrożność jelit. Występują napadowe bóle w okolicy brzucha, którym towarzyszą nudności i obfite wymioty. Możliwe są asymetryczne wzdęcia. Palpacja jamy brzusznej powoduje silny ból. Wczesna niedrożność klejowa z reguły powstaje na tle procesu zapalnego. Jeśli ten stan pozostanie bez pomocy medycznej, doprowadzi to do powikłań zatruciowych i niedowładu narządów.
Rozpoznanie pooperacyjnych patologii jelitowych opiera się na charakterystycznych objawach, badaniu wzrokowym pacjenta i zebraniu wywiadu. Aby wyjaśnić rozpoznanie, stosuje się zwykłe zdjęcie rentgenowskie jamy brzusznej, elektrogastroenterografię, USG i MRI, laparoskopię. Podczas badania konieczne jest odróżnienie sznurów od innych typów ostrej niedrożności jelit lub formacji nowotworowych. Leczenie jest chirurgiczne, z cyklem fizjoterapii, aby zapobiec proliferacji tkanki łącznej.
 [ 22 ]
[ 22 ]
Zrosty po operacjach jamy brzusznej
Prawie każdy pacjent po operacji jamy brzusznej zmaga się z taką patologią, jak zrosty. Proliferacja tkanki łącznej może prowadzić do choroby zrostowej, której towarzyszą poważne zaburzenia w funkcjonowaniu narządów wewnętrznych.
Proces adhezyjny z dużym nacięciem w ścianie brzucha, czyli po laparotomii, może mieć miejsce z następujących powodów:
- Reakcje zapalne.
- Powikłania zakaźne zabiegów chirurgicznych.
- Działanie przeciwzakrzepowe.
- Zwiększony poziom białka we krwi.
- Indywidualne cechy organizmu.
Jeśli podczas urazu otrzewnej uszkodzona zostanie tylko jedna z warstw otrzewnej, a ta, z którą stykają się narządy wewnętrzne, jest nienaruszona, zrosty z reguły nie powstają. Jeśli jednak się pojawią, nie prowadzi to do dysfunkcji narządów, ponieważ pasma są powierzchowne i łatwo się rozwarstwiają.
Jeśli dwa stykające się arkusze zostaną uszkodzone, wyzwala to szereg reakcji patologicznych. Zaburzenie integralności naczyń włosowatych krwi wiąże się z pewnymi białkami krwi, a przyleganie narządów z czynnikami krzepnięcia i działaniem globulin.
Zrosty tkanki łącznej są niewielkie, ale mogą prowadzić do deformacji struktury narządu. Objawy kliniczne choroby zależą od lokalizacji i wielkości zrostów. Najczęściej pacjenci borykają się z następującymi problemami: bólami brzucha, pogorszeniem ogólnego stanu zdrowia, zaparciami, nudnościami i wymiotami. Doznania bólowe powstają w wyniku zaburzenia funkcjonowania jelit i z reguły mają charakter napadowy. Aby zdiagnozować chorobę, zbiera się wywiad i bada pacjenta. Leczenie jest chirurgiczne.
Zrosty po histerektomii
Zrosty tkanki łącznej, które powstają podczas interwencji chirurgicznych i procesów zapalnych, to zrosty. Po histerektomii występują u 90% kobiet. Zrosty są dość niebezpiecznym powikłaniem, ponieważ mogą prowadzić do zaburzeń czynnościowych w pracy narządów wewnętrznych, a nawet do poważnej niedrożności jelit.
Histerektomia, czyli usunięcie macicy, charakteryzuje się powstawaniem blizn łącznotkankowych w miejscu nacięć i blizn. Jeśli proces fizjologiczny jest skomplikowany (infekcja, stan zapalny), wówczas pasma włókniste nadal rosną i wrastają w inne narządy wewnętrzne.
Główne przyczyny rozrostu tkanki łącznej po usunięciu macicy zależą od następujących czynników:
- Czas trwania operacji.
- Zakres interwencji chirurgicznej.
- Objętość utraconej krwi.
- Endometrioza.
- Genetyczne predyspozycje do chorób adhezyjnych.
- Krwawienie wewnętrzne i zakażenie rany w okresie pooperacyjnym.
- Zaburzenia układu odpornościowego.
Oprócz powyższych czynników, rozwój patologii w dużej mierze zależy od działań chirurga. W niektórych przypadkach zaburzenie występuje z powodu ciał obcych w jamie brzusznej, na przykład, jeśli włókna z tamponu lub gazy lub cząsteczki talku z rękawic chirurga dostaną się do rany.
Oznakami rozwoju procesu patologicznego są następujące objawy:
- Ciągnący i kłujący ból w dolnej części brzucha. Dyskomfort jest okresowy.
- Zaburzenia oddawania moczu i stolca.
- Zaburzenia dyspeptyczne.
- Nagły wzrost temperatury.
- Bolesne odczucia podczas stosunku płciowego.
Jeśli od histerektomii minął ponad miesiąc, a powyższe objawy nie ustępują, należy natychmiast zwrócić się o pomoc lekarską. Aby zdiagnozować zaburzenie w okresie pooperacyjnym, pacjentowi zaleca się następujące badania:
- Kompleks badań laboratoryjnych.
- Badanie ultrasonograficzne jamy brzusznej i narządów miednicy.
- Zdjęcie rentgenowskie jelita z użyciem środka kontrastowego.
- Diagnostyka laparoskopowa.
Zrosty tkanki łącznej leczy się chirurgicznie. Rozwarstwienie i usuwanie nowotworów wykonuje się za pomocą terapii laserowej, aquadissection i elektrochirurgii. W okresie pooperacyjnym wskazana jest profilaktyka lekowa. Pacjentowi przepisuje się antybiotyki o szerokim spektrum działania i leki przeciwzakrzepowe. Zalecana jest również fizjoterapia z elektroforezą enzymów niszczących fibrynę.
Jeśli zrosty w macicy nie zostaną wyleczone, doprowadzi to do przekształcenia jajowodu w worek tkanki łącznej. Narząd straci zdolność przemieszczania zapłodnionych jajeczek. W takim przypadku nawet leczenie chirurgiczne nie jest w stanie przywrócić funkcji jajowodów, co jest jedną z przyczyn niepłodności.
Zrosty po operacji wyrostka robaczkowego
Jedną z najczęstszych interwencji chirurgicznych jest appendektomia. Pomimo prostoty zabiegu, pacjent musi zmierzyć się z długim okresem rekonwalescencji. Zrosty po operacji wyrostka robaczkowego są dość powszechne i stanowią jedno z powikłań.
Proliferacja tkanki łącznej wiąże się z podrażnieniem narządów wewnętrznych na skutek oddziaływania mechanicznego na nie. Na błonach pokrywających jelita stopniowo tworzą się gęste pasma. Rosną one między narządami wewnętrznymi, zajmując określoną przestrzeń. Procesowi patologicznemu towarzyszy uszkodzenie naczyń krwionośnych i prowadzi do deformacji jelit na skutek zlewania się ich pętli ze sobą.
Pojawienie się sznurów po leczeniu zapalenia wyrostka robaczkowego wiąże się z następującymi czynnikami:
- Usunięcie wyrostka robaczkowego metodą otwartą, a nie laparoskopową.
- Długotrwały proces zapalny po zabiegu operacyjnym (tkanki otrzewnej i jelit ulegają inwazji drobnoustrojów chorobotwórczych i ich toksyn).
- Genetyczna predyspozycja do zwiększonej aktywności niektórych enzymów, które przyspieszają proces bliznowacenia.
- Rozwój patologii spowodowany błędem medycznym (np. pozostawienie serwetki w jamie brzusznej).
- Zakrzepica (podczas kauteryzacji naczyń krwionośnych mogą tworzyć się sznury) lub krwawienie wewnętrzne.
Bolesny stan objawia się dokuczliwymi bólami w okolicy blizny pooperacyjnej i głębiej w jamie brzusznej. Na tym tle pojawiają się objawy ze strony przewodu pokarmowego: wzdęcia, nudności i wymioty. Występuje również spadek ciśnienia krwi i problemy z sercem, ogólne osłabienie. W celu rozpoznania zrostów tkanki łącznej wskazane jest badanie ultrasonograficzne jamy brzusznej, zebranie wywiadu, zestaw badań laboratoryjnych, prześwietlenie i diagnostyczna laparoskopia.
Leczenie zależy od wyników diagnostycznych. Pacjentowi przepisuje się leczenie zachowawcze, które polega na przyjmowaniu leków, przestrzeganiu diety leczniczej i fizjoterapii. W szczególnie ciężkich przypadkach przepisuje się leczenie chirurgiczne. Operację wykonuje się za pomocą lasera lub noża elektrycznego. Lekarz rozcina zrosty, uwalniając narządy.
Jeśli sznury wyrostka robaczkowego pozostaną bez opieki medycznej, może to prowadzić do poważnych powikłań. Przede wszystkim jest to niedrożność jelit spowodowana uciskiem pętli narządowych. Jeśli dotknięte zostaną przydatki, macica lub jajowody, może rozwinąć się niepłodność. Najgroźniejszym powikłaniem jest martwica tkanek. Zrosty naciskają na tkankę i ściskają naczynia krwionośne, co prowadzi do zaburzeń krążenia. Bezkrwawy obszar stopniowo obumiera.
Zrosty w nosie po operacji
Synechiae lub zrosty w nosie po operacji to łącznotkankowe chrząstkowe lub kostne mostki między ścianami śluzowymi zatok nosowych. Oprócz interwencji chirurgicznej nowotwory mogą pojawić się również z następujących powodów:
- Zaburzenia rozwoju wewnątrzmacicznego i patologie genetyczne.
- Oparzenia chemiczne lub termiczne błony śluzowej.
- Choroby zakaźne.
- Regularne krwawienia z nosa.
- Syfilis.
- Twardzina.
Niektórzy pacjenci nie odczuwają dyskomfortu z powodu sznurów, ponieważ są one miękkie i cienkie. Jednak najczęściej pacjenci mają następujące problemy:
- Trudności w oddychaniu przez nos.
- Zmiana głosu.
- Suchość w gardle rano.
- Całkowita lub częściowa percepcja zapachów.
- Zapalenie górnych dróg oddechowych.
- Zapalenie zatok przynosowych.
Zrosty w jamie nosowej różnicuje się w zależności od ich lokalizacji i tkanki, z której powstają. Jeśli narośla tworzą się w przedsionku nosa, są one przednie, wtrącenia między małżowinami nosowymi a przegrodą są środkowe, a formacje w nozdrzach tylnych to zrosty tylne. Ten ostatni rodzaj zrostów jest najgroźniejszy, ponieważ może całkowicie lub częściowo zablokować dopływ powietrza z nosa do gardła.
Wyróżnia się również pasma tkanki łącznej, które mają miękką teksturę i są łatwe do rozcięcia. Bardziej gęste i kostne nowotwory najczęściej działają jako objaw wrodzonej patologii i wymagają leczenia operacyjnego. Aby zdiagnozować zrosty pooperacyjne w nosie, należy skonsultować się z otolaryngologiem. Za pomocą rhinoskopii lekarz określa obecność patologii. Konieczne jest również przejście zestawu badań laboratoryjnych, które pozwolą zidentyfikować procesy zapalne i inne zaburzenia.
Leczenie przeprowadza się wyłącznie chirurgicznie, ponieważ nowotwory nie ustępują samoistnie. W tym celu może być zalecona klasyczna operacja, czyli usunięcie skalpelem, usunięcie laserowe lub ekspozycja na fale radiowe. Farmakoterapia jest stosowana wyłącznie w celu zatrzymania procesu zakaźnego lub zapalnego.
Jeśli patologia nie zostanie wyleczona, może prowadzić do różnych chorób laryngologicznych (zapalenie gardła, zapalenie ucha, zapalenie płuc, zapalenie oskrzeli). Ponadto niewystarczająca wentylacja zatok przynosowych jest idealnym środowiskiem dla infekcji, która może wpływać na uszy i jakość słuchu.
Zrosty w miednicy po operacji
Zrosty tkanki łącznej w narządach miednicy są częstą patologią u kobiet, która prowadzi do niepłodności. Zrosty w miednicy po operacji występują z powodu urazu tkanek i różnych powikłań zapalnych. Ponadto im dłuższa i bardziej traumatyczna operacja, tym większe ryzyko powstania pasm.
Obraz kliniczny procesu adhezyjnego może przybierać różne formy:
- Ostry - zespół bólowy jest postępujący. Pojawiają się nudności i wymioty, podwyższona temperatura ciała, przyspieszone tętno. Podczas próby palpacji brzucha występują ostre bóle. Możliwe są również ostre niedrożności jelit, ogólne osłabienie i senność oraz zaburzenia oddawania moczu.
- Postać przerywana – okresowe bóle, występują zaburzenia jelitowe (biegunka naprzemiennie z zaparciami).
- Przewlekła – objawy tej formy są ukryte. Bóle w dolnej części brzucha, zaparcia. Najczęściej ten rodzaj zaburzenia diagnozuje się przypadkowo, podczas badania, gdy podejrzewa się niepłodność lub endometriozę.
Diagnoza jest trudna. Podczas pierwszego poszukiwania opieki medycznej lekarz zbiera historię choroby i skargi pacjenta. Badanie bimanualne ujawnia nieruchomość narządów lub ich ograniczoną ruchomość. Wykonuje się również USG, MRI, badania laboratoryjne i inne badania.
Leczenie rdzenia miednicy po zabiegu operacyjnym obejmuje metody medyczne i chirurgiczne. W celu usunięcia zrostów i oddzielenia narządów stosuje się następujące metody: laseroterapię, aquadissection, elektrochirurgię. Terapia konserwatywna opiera się na wyeliminowaniu procesu zapalnego. Pacjentom przepisuje się dietę leczniczą, zabiegi fizjoterapeutyczne i zestaw innych środków w celu normalnego powrotu do zdrowia.
Zrosty po operacji pęcherzyka żółciowego
Tworzenie się pasm podczas cholecystektomii występuje u co trzeciego pacjenta. Zrosty po operacji pęcherzyka żółciowego są związane z kilkoma czynnikami, rozważmy je:
- Urazy i stłuczenia otrzewnej, które zakłócają odpływ krwi z tkanek wyściełających powierzchnię jamy brzusznej.
- Zapalenie aseptyczne spowodowane przedostaniem się niektórych substancji (alkoholu, jodu lub roztworu rivanolu) do otrzewnej w trakcie zabiegu chirurgicznego.
- Naciek zapalny w miejscu operowanym.
- Przewlekłe zapalenie pęcherzyka żółciowego powoduje powstawanie bliznowatych zmian w pęcherzyku żółciowym, co znacznie utrudnia proces jego usunięcia i rekonwalescencji po zabiegu operacyjnym.
- Nietypowa budowa anatomiczna narządu, jego naczyń i dróg żółciowych.
Czynniki ryzyka rozwoju zrostów obejmują podeszły wiek, nadmierną masę ciała i choroby przewlekłe. Bolesny stan może być związany z krwią lub płynem zapalnym, który nie rozpuścił się po zabiegu, ale zgęstniał i został zastąpiony tkanką łączną.
Objawy więzadeł po operacji pęcherzyka żółciowego objawiają się spadkiem ciśnienia, ostrym ostrym bólem, zaparciami, ogólnym osłabieniem i wzrostem temperatury. Jeśli patologia staje się przewlekła, występują następujące objawy: skurcze jelit, wzdęcia, wymioty z kałem, intensywne pragnienie, pogorszenie ogólnego stanu zdrowia.
Leczenie zależy wyłącznie od stanu fizycznego pacjenta i przebiegu procesu adhezji. Antykoagulanty, enzymy proteolityczne i fibrynolityki są wskazane jako terapia farmakologiczna. W ciężkich przypadkach wykonuje się operację. Szczególną uwagę zwraca się na profilaktykę, która polega na specjalnej diecie i fizjoterapii.
Zrosty po operacji jajników
Istnieje wiele powodów, dla których po operacji jajników tworzą się zrosty. Głównym czynnikiem jest długotrwały proces zapalny, infekcja lub powikłania podczas operacji. Wśród możliwych przyczyn zaburzenia wyróżnia się następujące:
- Zaburzenia erozji szyjki macicy lub jej kauteryzacji.
- Liczne pęknięcia doznane w trakcie porodu.
- Endometrioza zewnętrzna i przedostawanie się krwi do jamy brzusznej.
Ryzyko zrostów pooperacyjnych zależy bezpośrednio od indywidualnych cech organizmu pacjentki i od przestrzegania zaleceń lekarskich po zabiegu. Mianowicie urazy brzucha, różne choroby narządów miednicy, choroby przenoszone drogą płciową, poronienie, hipotermia, a nawet długotrwałe stosowanie antybiotyków mogą wywołać pojawienie się inkluzji po operacji jajników.
Proces patologiczny w swoim rozwoju przechodzi przez kilka etapów.
- Sznury zlokalizowane są wokół jajnika, ale nie przeszkadzają w uchwyceniu komórki jajowej.
- Między jajnikiem a jajowodem rozrasta się tkanka, która stanowi przeszkodę dla komórki jajowej.
- Jajowód ulega skręceniu, lecz jego drożność nie zostaje zaburzona.
Zaburzenie charakteryzuje się nieregularnymi miesiączkami, dokuczliwym bólem w dolnej części brzucha i dolnej części pleców, dyskomfortem podczas stosunku i niemożnością zajścia w ciążę przez długi okres czasu. Ponieważ objawy mogą pokrywać się z objawami innych patologii ginekologicznych lub endokrynologicznych, należy skonsultować się z lekarzem i poddać dokładnej diagnostyce.
W leczeniu zrostów tkanki łącznej stosuje się laparoskopię, terapię laserową, elektrochirurgię lub aquadissekcję, czyli rozcinanie nowotworów wodą. Pacjentowi przepisuje się cykl terapii antybakteryjnej w celu stłumienia zakażenia, środki przeciwzapalne i fibrynolityczne, leki przeciwzakrzepowe i witaminy.
Zrosty po operacji kręgosłupa
Blizny i zrosty po operacji kręgosłupa występują u prawie wszystkich pacjentów. Prowadzi to do zwężenia kanału kręgowego. W miejscu uszkodzenia mogą rozwinąć się zarówno procesy zakaźne, jak i autoimmunologiczne z upośledzonym przepływem płynu mózgowo-rdzeniowego. Włókniste pasma łączą korzenie rdzeniowe z przepukliną krążków międzykręgowych, tkanką nadtwardówkową i błonami rdzenia kręgowego. Nowotwory mogą być lekkie lub ciężkie i gęste.
Główne przyczyny powstawania zrostów w kręgosłupie:
- Krwiaki pourazowe.
- Powikłania zakaźne.
- Podawanie niektórych leków drogą zewnątrzoponową.
- Usunięcie przepukliny krążka międzykręgowego.
Choroba zaczyna się od zapalenia aseptycznego. W obszarze operowanym występuje obrzęk, który obejmuje korzeń rdzeniowy i otaczające tkanki. Stopniowo proces zapalny przechodzi w stadium fibroblastyczne, tworząc gęste zrosty.
Zrost bliznowaty unieruchamia korzeń nerwowy w jednej pozycji, wywierając na niego zwiększony nacisk. To powoduje wyraźne odczucia bólowe o różnym nasileniu. Przewlekły ból maskuje się jako różne choroby kręgosłupa. Na przykład, sznury w odcinku lędźwiowym są podobne w bólu do lumbago. Dyskomfort może rozprzestrzeniać się wzdłuż nerwu kulszowego, zarówno do jednej, jak i do obu nóg. Bez leczenia stan ten prowadzi do zaburzenia odżywiania tkanek i procesów zanikowych.
Zrosty po operacji płuc
Taki problem jak zrosty po operacji płuc występuje u 30% pacjentów, którzy przeszli operację. Powiększone pasma tkanki łącznej najczęściej lokalizują się między błonami surowiczymi jamy opłucnej. Mogą zajmować wszystkie części opłucnej (całkowitą) i poszczególne jamy ze względu na zrosty płatów opłucnej. Pasma tworzą się w dowolnym miejscu, w którym znajduje się tkanka łączna.
Oprócz operacji klatki piersiowej, wtrącenia mogą wystąpić również z następujących powodów:
- Zapalenie opłucnej i przebyte zapalenie płuc.
- Zapalenie oskrzeli (ostre, przewlekłe).
- Zapalenie lub rak płuc.
- Wady wrodzone.
- Zawał płuc lub inwazja pasożytnicza.
- Krwotok wewnętrzny.
- Reakcje alergiczne, palenie, zagrożenia zawodowe.
Stan patologiczny ma następujące objawy: duszność, szybkie bicie serca, niewydolność oddechowa, ból w klatce piersiowej, różne zaburzenia oddechowe z powodu upośledzenia naturalnej wentylacji płuc. Pogorszenie ogólnego stanu zdrowia, kaszel, produkcja plwociny, podwyższona temperatura ciała, niedotlenienie, zatrucie.
Sznury negatywnie wpływają na funkcjonowanie narządów oddechowych, utrudniają ich pracę i ograniczają ruchomość. W niektórych przypadkach dochodzi do całkowitego przerostu jam, co powoduje ostrą niewydolność oddechową i wymaga pilnej opieki medycznej.
Aby zdiagnozować chorobę, wykonuje się fluorografię i prześwietlenie płuc. Leczenie zależy od ciężkości choroby. Interwencja chirurgiczna jest wskazana, jeśli wtrącenia tkankowe spowodowały niewydolność płuc i inne stany zagrażające życiu. W innych przypadkach wykonuje się farmakoterapię i fizjoterapię.
Zrosty po operacji żołądka
Narządy jamy brzusznej są najbardziej podatne na pojawienie się pooperacyjnych sznurów. Nowotwory są zlokalizowane między pętlami jelitowymi, żołądkiem i innymi narządami, powodując stopniowe zrastanie się błon surowiczych.
Zrosty po operacji żołądka mogą być nasilone przez następujące czynniki:
- Urazy brzucha (otwarte, zamknięte).
- Zwiększona synteza enzymów, które stymulują proliferację tkanki łącznej.
- Choroby zapalne i zakaźne narządów wewnętrznych.
- Radioterapia w onkologii.
Według statystyk medycznych u 15% pacjentów po interwencji chirurgicznej rozwijają się zrosty. Obrazowi klinicznemu patologii towarzyszą następujące objawy: dokuczliwy ból, zaburzenia trawienia, niedrożność jelit, zaburzenia apetytu, nagła utrata masy ciała, problemy ze stolcem. Leczenie może być zarówno zachowawcze, jak i chirurgiczne, w zależności od stopnia zaawansowania patologii.
Komplikacje i konsekwencje
Proces adhezyjny, podobnie jak każda patologia, pozostawiony bez leczenia może powodować poważne konsekwencje i powikłania. Najczęściej pacjenci stają w obliczu następujących problemów:
- Ostra niedrożność jelit.
- Niewydolność oddechowa.
- Patologie zapalne i zakaźne.
- Niedrożność jajowodów.
- Bezpłodność.
- Zapalenie otrzewnej.
- Martwica tkanek.
- Tyłopochylenie macicy.
- Przewlekły ból.
Niezależnie od stopnia zaawansowania powikłań, proces adhezyjny wymaga leczenia chirurgicznego i szeregu środków zapobiegawczych.
 [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
[ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
Diagnostyka zrosty pooperacyjne
W przypadku podejrzenia pooperacyjnego procesu zrostowego pacjentowi przepisuje się szereg różnych badań. Diagnostyka zrostów po zabiegu polega na:
- Zebranie wywiadu i przeprowadzenie badania wzrokowego.
- Analiza skarg pacjentów.
- Zestaw badań laboratoryjnych (krew, mocz).
- Diagnostyka instrumentalna (USG, MRI, TK, radiografia, laparoskopia).
Wyniki kompleksowego badania lekarskiego pozwalają na określenie obecności sznurów, ich lokalizacji, grubości, a nawet kształtu. Ocenić funkcjonowanie narządów wewnętrznych i zidentyfikować istniejące zaburzenia. Na podstawie wyników diagnostyki sporządzany jest plan leczenia.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
Testy
Diagnostyka laboratoryjna procesu zrostowego jest konieczna, aby określić zakres jego wpływu na organizm. Badania są zwykle zlecane na podstawie objawów klinicznych. Najczęściej pacjenci skarżą się na ból o różnej lokalizacji i zaburzenia jelitowe.
Aby zdiagnozować bolesną dolegliwość, konieczne jest przeprowadzenie następujących badań:
- Morfologia krwi to standardowe badanie, które jest przepisywane wszystkim pacjentom, niezależnie od podejrzewanej choroby. Określa ogólny stan organizmu i pozwala wyciągnąć wnioski na temat funkcjonowania wszystkich jego narządów i układów. W przypadku choroby adhezyjnej we krwi mogą występować następujące odchylenia:
- Leukocytoza – podwyższony poziom leukocytów wskazuje na proces zapalny. Ponadto im więcej komórek pasmowych, tym intensywniejszy stan zapalny.
- Niedokrwistość – spadek liczby czerwonych krwinek występuje wraz z krwawieniem w organizmie. W przypadku pooperacyjnych pępowiny jest to rzadkie odchylenie, które może być związane ze zwiększoną aktywnością fizyczną i pęknięciem zrostów. Stan ten wymaga leczenia, ponieważ niski poziom czerwonych krwinek zmniejsza właściwości ochronne układu odpornościowego.
- Badanie biochemiczne krwi – odzwierciedla pracę narządów wewnętrznych, szczególnie wątroby i nerek. W stanie patologicznym możliwe są następujące zaburzenia:
- Podwyższony poziom mocznika – występuje z powodu zatrzymania moczu. Obserwuje się to, gdy ściany pęcherza moczowego lub moczowodu są zdeformowane przez pasma. Wskazuje na udział dróg moczowych w procesie adhezji.
- Niski poziom hemoglobiny – znajduje się w czerwonych krwinkach, dlatego może wskazywać na krwawienie wewnętrzne.
- Białko C-reaktywne – wskazuje na ostrą fazę stanu zapalnego.
Można również zalecić badanie kału, które wykonuje się, jeśli podejrzewa się niedrożność jelit spowodowaną zrostami. W przypadku współistniejącej niepłodności wskazane jest badanie krwi na hormony i analiza nasienia, które określą dysfunkcje rozrodcze i czy zrosty tkanki łącznej są z tym związane.
 [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
[ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
Diagnostyka instrumentalna
Inną metodą wykrywania zrostów jest diagnostyka instrumentalna. Jeśli podejrzewa się zrosty po zabiegu, pacjent powinien przejść następujące badania:
- Ultrasonografia – badanie ultrasonograficzne narządów wewnętrznych pozwala wizualnie określić zrosty tkanki łącznej.
- CT – tomografia komputerowa pozwala nie tylko na badanie procesu patologicznego, ale także czynników, które go wywołały. Jest to jedna z najskuteczniejszych metod diagnostycznych.
- Rentgen z kontrastem - przed zabiegiem należy wypić szklankę soli baru na pusty żołądek. Zdjęcia rentgenowskie pokażą zaburzenia jelitowe i inne powikłania powodujące ból.
- Laparoskopia – aby wykonać tę metodę diagnostyczną, wykonuje się niewielkie nakłucie w jamie brzusznej i wprowadza się światłowodową rurkę z kamerą. Urządzenie to naprawia zrosty i umożliwia ich wycięcie.
Na podstawie wyników diagnostyki instrumentalnej lekarz może zalecić odpowiednie leczenie lub zlecić dodatkowe badania.
Diagnostyka różnicowa
Proces adhezyjny jest podobny w objawach do wielu chorób. Diagnostyka różnicowa pozwala nam zidentyfikować zrosty tkanki łącznej i odróżnić je od innych patologii. Ponieważ zespół bólu pooperacyjnego i obecność blizn nie zawsze wskazują na pasma. Jednocześnie zrosty mogą symulować uszkodzenie nerek, wrzód trawienny, niewydolność oddechową, zapalenie trzustki, zapalenie pęcherzyka żółciowego, lumbago.
Rozważmy objawy diagnostyczne różnicowe zrostów jamy brzusznej i innych chorób narządów wewnętrznych:
- Przepuklina uwięźnięta – obecność wypukłości przepukliny, ból i napięcie w dotkniętym obszarze.
- Ostre zapalenie trzustki lub zapalenie pęcherzyka żółciowego – intensywny ból w prawym podżebrzu lub o charakterze pasowym. Podwyższona temperatura ciała, silne nudności i wymioty.
- Wrzodziejące zmiany żołądka lub dwunastnicy - ostry napadowy ból brzucha, który nasila się przy najmniejszym ruchu. Badanie rentgenowskie ujawnia wolny gaz w otrzewnej.
- Ostre zapalenie wyrostka robaczkowego – ból w prawym biodrze, który nasila się podczas ruchu. Podwyższona temperatura ciała i podwyższona liczba białych krwinek.
- Skręt torbieli jajnika – napadowy ból w dolnej części brzucha. Podczas próby palpacji brzucha stwierdza się nowotwór objętościowy.
Proces różnicowania przeprowadza się przy pierwszym podejrzeniu zrostów pooperacyjnych. W tym celu stosuje się laboratoryjne i instrumentalne metody diagnostyczne.
Leczenie zrosty pooperacyjne
Sposób leczenia zrostów po zabiegu zależy od ogólnego stanu pacjenta. Ponieważ główną przyczyną powstawania pasm jest interwencja chirurgiczna, leczenie powinno być możliwie najdelikatniejsze, najlepiej terapeutyczne. Chirurgiczne usuwanie nowotworów przeprowadza się tylko w skrajnych przypadkach, gdy istnieje zagrożenie życia pacjenta.
Na wczesnych etapach procesu adhezji stosuje się preparaty witaminy E, kwasu foliowego i aloesu. Takie środki zapobiegają tworzeniu się nowych zrostów i sprawiają, że istniejące stają się bardziej elastyczne.
W ostrych przypadkach patologii wskazana jest laparoskopia. Za jej pomocą rozcina się sznury, co pozwala na przywrócenie prawidłowego funkcjonowania dotkniętych narządów. Szczególną uwagę zwraca się na fizjoterapię i dietę leczniczą, które łagodzą stan bólowy pacjenta.
Leki
Leczenie pooperacyjnych zrostów tkanki łącznej przeprowadza się zarówno chirurgicznie, jak i bardziej zachowawczo, tj. farmakologicznie. Leki przeciwzrostowe dzielą się na:
- Środki fibrynolityczne – te leki zawierają substancje, które rozpuszczają fibrynę, wokół adhezji tkankowej. Fibrynolizyna, urokinaza, hialuronidaza, chemotrypsyna, streptokinaza, trypsyna, a także aktywatory tkankowe plazminogenu.
- Antykoagulanty – zapobiegają krzepnięciu krwi. Leki z grupy cytrynianów i szczawianów, heparyna.
- Środki przeciwbakteryjne i przeciwzapalne – zapobiegają rozwojowi powikłań infekcyjnych i zapalnych. Najczęściej pacjentom przepisuje się leki z grupy tetracyklin, cefalosporyny, sulfonamidy, NLPZ, leki przeciwhistaminowe lub kortykosteroidy.
Przyjrzyjmy się najskuteczniejszym lekom przepisywanym pacjentom z pooperacyjnymi pasmami włóknistymi o dowolnej lokalizacji:
- Streptokinaza
Środek fibrynolityczny, który rozpuszcza skrzepy krwi. Wpływa na układ enzymatyczny i rozpuszcza fibrynę w skrzepach krwi.
- Wskazania do stosowania: niedrożność tętnicy płucnej i jej odgałęzień, zakrzepica, niedrożność naczyń siatkówki, ostry zawał mięśnia sercowego w ciągu pierwszych 10-12 godzin, tworzenie się sznurów na narządach wewnętrznych.
- Sposób podawania: lek podaje się dożylnie w kroplówce, w rzadkich przypadkach dotętniczo. Dawka początkowa wynosi 250 000 IU (IU) rozpuszczonych w 50 ml izotonicznego roztworu chlorku sodu. W przypadku poważnych zrostów lek należy podawać przez długi okres czasu.
- Skutki uboczne: bóle głowy, nudności, dreszcze, reakcje alergiczne, niespecyficzne reakcje na białko.
- Przeciwwskazania: zwiększone krwawienie, niedawne krwawienie, wrzód żołądka, choroby bakteryjne, ciąża, cukrzyca, ciężka choroba nerek i wątroby, czynna gruźlica, nadciśnienie.
- Chemotrypsyna
Miejscowe zastosowanie tego leku rozbija tkankę martwiczą i formacje włóknikowe, pomaga upłynnić lepkie wydzieliny, wysięki i skrzepy krwi. Zawiera składnik aktywny - chymotrypsynę.
- Wskazania do stosowania: zakrzepowe zapalenie żył, zapalno-dystroficzna postać przyzębia, zapalenie ucha, zapalenie tchawicy. Stosowany w zabiegach fizjoterapeutycznych w leczeniu zrostów.
- Sposób podawania: domięśniowo 0,0025 g raz na dobę. Do iniekcji lek rozpuszcza się w izotonicznym roztworze chlorku sodu. Roztwór wstrzykuje się głęboko w pośladki. Przebieg leczenia wynosi 6-15 iniekcji.
- Skutki uboczne: pieczenie w miejscu zastosowania, reakcje alergiczne, krwawienie z miejsc gojących się.
- Przeciwwskazania: indywidualna nietolerancja składników czynnych, podanie dożylne, krwawiące rany, nowotwory złośliwe.
- Hialuronidaza (Lidaza)
Środek enzymatyczny stosowany w celu eliminacji przykurczów stawów, zmiękczenia tkanki bliznowatej i leczenia krwiaków. Zawiera kwas hialuronowy.
- Wskazania do stosowania: zmiany bliznowaciejące skóry różnego pochodzenia, krwiaki, przykurcze stawów, przewlekłe, niegojące się owrzodzenia, twardzina skóry, pourazowe uszkodzenia splotów nerwowych, reumatoidalne zapalenie stawów.
- Sposób stosowania: lek podaje się podskórnie pod tkanki zmienione bliznowato, domięśniowo, za pomocą elektroforezy, na błony śluzowe. W praktyce okulistycznej lek stosuje się podspojówkowo i pozagałkowo. Przebieg terapii jest indywidualny dla każdego pacjenta i zależy od nasilenia procesu patologicznego.
- Skutki uboczne: reakcje alergiczne skóry.
- Przeciwwskazania: nowotwory złośliwe.
- Przedawkowanie: W rzadkich przypadkach mogą wystąpić reakcje alergiczne skóry.
- Urokinaza
Działa fibrynolitycznie, rozpuszcza skrzepy krwi poprzez aktywację plazminogenu.
- Wskazania do stosowania: choroby zakrzepowo-zatorowe naczyń, zakrzepica miejscowa, zakrzepica naczyń wieńcowych, krwawienia do przedniej komory oka i ciała szklistego, miejscowe leczenie zrostów.
- Sposób podawania: średnia dawka 1000-2000 IU/kg/godzinę, czas trwania terapii ustala lekarz prowadzący.
- Skutki uboczne: wstrząs, zmiany w wynikach prób wątrobowych, nudności i wymioty, utrata apetytu, podwyższona temperatura ciała, bóle głowy, pogorszenie ogólnego stanu zdrowia, reakcje alergiczne skóry.
- Przeciwwskazania: udar krwotoczny, krwawienie, niedawna biopsja, nadciśnienie tętnicze, niedawna operacja, ciężka niewydolność nerek lub wątroby, ciąża.
- Fibrynolizyna
Wpływa na układ krwionośny i fibrynolizę. Bardzo często stosowany w połączeniu z heparyną. Jego działanie opiera się na naturalnym systemie przeciwzakrzepowym organizmu i zdolności rozpuszczania włókien fibrynowych.
- Wskazania do stosowania: zamknięcie naczyń krwionośnych przez skrzep krwi w tętnicach obwodowych lub płucnych, świeży zawał mięśnia sercowego, ostre zakrzepowe zapalenie żył.
- Sposób podawania: dożylnie (kroplówka) przy użyciu izotonicznego roztworu chlorku sodu, miejscowo.
- Działania niepożądane: podwyższona temperatura ciała, ból w miejscu zastosowania, reakcje alergiczne, dreszcze.
- Przeciwwskazania: zwiększone krwawienie, choroba wrzodowa żołądka i dwunastnicy, gruźlica, choroba popromienna, niski poziom fibrynogenu we krwi.
Jeśli procesowi zrostów towarzyszy silny ból, w celu ich wyeliminowania stosuje się Paracetamol, No-shpa lub Spazmalgon. Przy miejscowym stosowaniu leków przeciwzrostowych wykonuje się elektroforezę, aplikacje i inne zabiegi fizjoterapeutyczne.
Maści na zrosty pooperacyjne
Do resorpcji zrostów tkanki łącznej i blizn powszechnie stosuje się preparaty miejscowe, tj. maści. Poniższe środki są skuteczne przeciwko zrostom po zabiegu chirurgicznym:
- Maść Vishnevsky'ego
Środek antyseptyczny zawierający olej rycynowy, kseroform i smołę. Szeroko stosowany w leczeniu stanów zapalnych wywołanych przez ropnie lub czyraki. Przywraca tkankę po oparzeniach, odleżynach i odmrożeniach, stosowany w ginekologii. Wspomaga zmiękczanie pooperacyjnych blizn i zrostów.
Maść równomiernie rozprowadza się na gazie i nakłada na dotknięte obszary. Opatrunki zmienia się 2-3 razy dziennie. Słabe działanie drażniące na receptory tkankowe przyspiesza proces regeneracji. Długotrwałe stosowanie produktu może powodować reakcje alergiczne i podrażnienia skóry. Głównym przeciwwskazaniem jest choroba nerek.
- Maść Ziel-T
Homeopatyczny środek chondroprotekcyjny o szerokim spektrum działania. Posiada właściwości ochronne, przeciwzapalne i przeciwbólowe. Zawiera aktywne składniki roślinne, które zmniejszają obrzęki, działają terapeutycznie na chrząstkę, kość i tkanki miękkie. Lek jest skuteczny w leczeniu zrostów pooperacyjnych i blizn.
W składzie preparatu znajdują się: siarczan chondroityny (element strukturalny tkanki chrzęstnej), składniki narządu stawowego, które spowalniają zmiany zwyrodnieniowe tkanki chrzęstnej, poprawiają mikrokrążenie i sprzyjają intensyfikacji procesów plastycznych oraz biokatalizatory reakcji utleniania-redukcji organizmu.
- Wskazania do stosowania: różnorodne choroby układu ruchu (osteochondroza, tendinopatia, spondyloartroza, deformująca choroba zwyrodnieniowa stawów), urazy i zabiegi chirurgiczne powodujące zrosty i przykurcze.
- Sposób użycia: niewielką ilość maści nanieść na dotknięty obszar 2-5 razy dziennie. Produkt można stosować podczas masażu i różnych zabiegów fizjoterapeutycznych.
- Działania niepożądane: reakcje alergiczne, świąd skóry, wysypka. Nie odnotowano objawów przedawkowania. Maść jest przeciwwskazana w przypadku indywidualnej nietolerancji składników.
- Maść heparynowa
Zmniejsza stany zapalne, zapobiega tworzeniu się krzepnięć krwi, rozszerza naczynia krwionośne i łagodzi ból.
- Wskazania do stosowania: zakrzepowe zapalenie żył kończyn, zapalenie żył, zakrzepica żył odbytniczych, owrzodzenia kończyn, pooperacyjne szwy żylne.
- Sposób użycia: maść nanieść na dotkniętą chorobą powierzchnię skóry 2-3 razy dziennie. Produkt można stosować pod bandażem z gazy podczas masażu.
- Przeciwwskazania: procesy wrzodziejąco-martwicze, obniżona krzepliwość krwi, trombopenia.
- Maść hydrokortyzonowa
Zapalne i alergiczne zmiany skórne o etiologii niebakteryjnej, alergiczne i kontaktowe zapalenie skóry, egzema, neurodermit, resorpcja blizn pooperacyjnych i sznurów. Produkt stosuje się na skórę cienką warstwą 2-3 razy dziennie. Maść jest przeciwwskazana w zakaźnych chorobach skóry, ropnym zapaleniu skóry, grzybicach, wrzodziejących zmianach i ranach.
Żele na zrosty pooperacyjne
Oprócz maści, do leczenia procesu zrostów można stosować żel. Ta forma dawkowania nie zawiera tłuszczów i olejów, jest lepka i miękka w składzie i konsystencji. Żel składa się w 70% z zagęszczaczy i wody, dzięki czemu jego składniki aktywne szybko wnikają w powierzchnię rany.
Przyjrzyjmy się popularnym żelom na zrosty pooperacyjne:
- Żel Traumeel
Kompleksowy środek homotoksyczny o właściwościach regenerujących, przeciwbólowych, przeciwzapalnych i przeciwwysiękowych. Szybko łagodzi obrzęki i zatrzymuje krwawienie. Zwiększa napięcie naczyń i zmniejsza ich przepuszczalność.
- Wskazania do stosowania: procesy zapalne narządu ruchu, stłuczenia, urazy, skręcenia, złamania, silne zespoły bólowe, profilaktyka powikłań pooperacyjnych, w tym choroby zrostowej, choroby ropno-zapalne.
- Żel należy nakładać cienką warstwą na zmienioną chorobowo powierzchnię skóry 2-3 razy dziennie; produkt można stosować pod bandażem.
- Działania niepożądane objawiają się miejscowymi reakcjami alergicznymi, świądem i zaczerwienieniem. Głównym przeciwwskazaniem jest nietolerancja składników leku.
- Interkat
Żel stosowany w operacjach laparotomijnych i laparoskopowych w ginekologii i chirurgii w celu zmniejszenia ilości nici pooperacyjnych. Absorbent jest związkiem tlenku polietylenu i karboksymetylocelulozy sodowej.
- Wskazania do stosowania: operacje otwarte i zamknięte w obrębie jamy brzusznej oraz narządów miednicy. Lek uwalniany jest w specjalnej strzykawce, co ułatwia proces jego stosowania. Jest łatwy w stosowaniu i rozpuszcza zrosty tkanki łącznej w ciągu czterech tygodni.
- Przeciwwskazania: procesy zakaźne lub powikłania.
- Kontraktubex
Preparat antyproliferacyjny, przeciwzapalny, zmiękczający i wygładzający blizny. Zawiera substancję czynną - ekstrakt z cebuli, który zmniejsza uwalnianie mediatorów przeciwzapalnych w miejscu aplikacji i reakcje alergiczne. Zmniejsza wzrost komórek fibroblastów, ma właściwości bakteriobójcze. Żel zawiera również heparynę i alantoinę, które przyspieszają proces gojenia, poprawiają przepuszczalność tkanek i spowalniają syntezę kolagenu.
- Wskazania do stosowania: blizny i powikłania pooperacyjne i pourazowe, przykurcz Dupuytrena, bliznowce, przykurcze pourazowe.
- Sposób użycia: nanieść niewielką ilość żelu na bliznę pooperacyjną i wcierać aż do całkowitego wchłonięcia. Produkt można stosować pod bandażem.
- Działania niepożądane objawiają się w postaci miejscowych reakcji alergicznych. Żel jest przeciwwskazany w przypadku indywidualnej nietolerancji jego składników.
- Mezożel
Środek antyadhezyjny na bazie polimeru karboksymetylocelulozy. Stosowany w zabiegach chirurgicznych, po których istnieje ryzyko wystąpienia zrostów. Nie wykazuje ogólnego działania toksycznego, miejscowego drażniącego ani uczulającego. Jest skuteczny w obecności wysięku lub krwi, nie jest otoczkowany i nie stanowi pożywki dla drobnoustrojów chorobotwórczych.
Mechanizm działania żelu polega na rozdzielaniu uszkodzonych powierzchni aż do ich całkowitego wygojenia. Lek stwarza warunki do prawidłowego ślizgania się narządów, obniża poziom fibryny. Jest produkowany w sterylnych strzykawkach o pojemności 5-100 ml i w pojemnikach polimerowych o pojemności 200 ml.
- Wskazania do stosowania: zapobieganie tworzeniu się zrostów podczas zabiegów chirurgicznych na narządach i tkankach, przy których występuje zwiększone ryzyko tworzenia się zrostów.
- Sposób aplikacji i dawkowanie zależą od opakowania leku i sposobu wykonania zabiegu. Żel nakłada się na obszary tkanek, w których mogą tworzyć się pasma. Produkt nakłada się cienką warstwą na leczoną powierzchnię, tworząc w ten sposób niezawodną powłokę na czas gojenia się tkanek.
- Przeciwwskazania: nadwrażliwość na etery celulozowe, wszelkie choroby w stadium dekompensacji, stany terminalne, choroby nerek i wątroby, ostra faza ropnego zapalenia otrzewnej.
Po zastosowaniu Mesogel stopniowo się rozpuszcza, a jego stężenie maleje ze względu na zwiększenie objętości i rozszczepienie jego cząsteczek na krótkie fragmenty. Jeśli produkt jest stosowany w jamie brzusznej, jego cząsteczki wchłaniają się do sieci naczyń włosowatych otrzewnej, wnikają do układu limfatycznego przez błonę surowiczą jelita. Większość leku jest wydalana z moczem, a reszta rozkłada się na glukozę, wodę i dwutlenek węgla.
Czopki przeciw zrostom pooperacyjnym
W celu zapobiegania i leczenia zrostów tkanki łącznej po zabiegu chirurgicznym (szczególnie podczas zabiegów ginekologicznych lub urologicznych) zaleca się stosowanie czopków przeciwko zrostom. Po zabiegu chirurgicznym można stosować następujące leki:
- Czopki ichtiolowe
Mają właściwości antyseptyczne, przeciwzapalne i miejscowo znieczulające. Stosuje się je w przypadku neuralgii, patologii zapalnych narządów miednicy, po niedawnych zabiegach chirurgicznych. Czopki należy podawać po lewatywie oczyszczającej, czas trwania terapii i częstotliwość stosowania ustala lekarz prowadzący.
- Longidaza
Czopki do stosowania dopochwowego lub doodbytniczego. Lek jest kompleksem makrocząsteczkowym enzymu proteolitycznego hialuronidazy z nośnikiem wielkocząsteczkowym. Posiada wyraźne właściwości przeciwobrzękowe, przeciwzapalne, immunomodulacyjne, antyoksydacyjne. Zwiększa przepuszczalność tkanek i trofizm, rozpuszcza krwiaki, zwiększa elastyczność zmian bliznowatych. Zmniejsza i całkowicie eliminuje zrosty i przykurcze, poprawia ruchomość stawów.
- Wskazania do stosowania: choroby przebiegające z rozrostem tkanki łącznej. Najczęściej przepisywany w praktyce urologicznej i ginekologicznej, w chirurgii, kosmetologii, pulmonologii i ftyzjologii, po zabiegach chirurgicznych w obrębie jamy brzusznej i długotrwale nie gojących się ranach.
- Sposób podawania: czopki podaje się doodbytniczo po oczyszczeniu jelit, 1 czopek raz na 48 godzin, lub dopochwowo, 1 sztuka co trzy dni. Czas trwania terapii ustala lekarz prowadzący. W razie konieczności można zalecić powtórny cykl leczenia, jednak nie wcześniej niż 3 miesiące po zakończeniu poprzedniego.
- Działania niepożądane: reakcje alergiczne ogólnoustrojowe lub miejscowe.
- Przeciwwskazania: nietolerancja składników aktywnych, ciężka dysfunkcja nerek, nowotwory złośliwe, pacjenci poniżej 12 roku życia. Ze szczególną ostrożnością przepisuje się pacjentom z niewydolnością nerek, niedawnym krwawieniem, w ostrych chorobach zakaźnych.
Oprócz czopków opisanych powyżej można stosować tampony z różnymi maściami, na przykład z heparyną lub maścią Wiszniewskiego.
Witaminy
W leczeniu i zapobieganiu zrostom po zabiegu pacjentom zaleca się przyjmowanie witamin. Tokoferol (witamina E) i kwas foliowy (witamina B9) okazały się skuteczne w walce z pasmami.
- Tokoferol
Witamina E jest aktywnym przeciwutleniaczem, który chroni różne substancje przed utlenianiem, takie jak retinol lub wielonienasycone kwasy tłuszczowe. Naturalny przeciwutleniacz bierze udział w biosyntezie białek, oddychaniu tkankowym i ważnych procesach metabolizmu komórkowego. Jego niedobór prowadzi do zmian zwyrodnieniowych komórek nerwowych i uszkodzeń tkanek narządów wewnętrznych, zwłaszcza miąższu wątroby.
- Wskazania do stosowania: dystrofie mięśniowe, choroby ośrodkowego układu nerwowego, dermatozy, skurcze naczyń obwodowych, różne zaburzenia czynności ruchowej, kompleksowe leczenie chorób sercowo-naczyniowych i okulistycznych.
- Sposób podawania i dawkowanie zależą od postaci leku, wskazań do stosowania oraz indywidualnych cech organizmu pacjenta.
- Działania niepożądane: duże dawki witaminy powodują zaburzenia żołądkowo-jelitowe, obniżenie sprawności i kreatynirię.
- Przeciwwskazania: zmiany destrukcyjne mięśnia sercowego, zawał mięśnia sercowego, wysokie ryzyko wystąpienia choroby zakrzepowo-zatorowej.
Niedobór witaminy E może być związany ze spadkiem liczby czerwonych krwinek. Witamina jest dostępna w kilku formach: fiolki, roztwór olejowy, kapsułki do podawania doustnego, ampułki do podawania dożylnego lub domięśniowego.
- Kwas foliowy
Należy do grupy witamin B. Dostaje się do organizmu z pożywieniem i jest syntetyzowana przez mikroflorę jelitową. Bierze udział w ważnych procesach metabolicznych organizmu, jest niezbędna do metabolizmu choliny. Pobudza procesy krwiotwórcze. Ma postać tabletek uwalniających.
Po podaniu doustnym jest całkowicie wchłaniany w dwunastnicy i proksymalnych częściach jelita cienkiego. Około 98% przyjętej dawki przenika do krwi w ciągu 3-6 godzin. Metabolizowany w wątrobie, 50% jest wydalane z moczem, reszta z kałem.
- Wskazania do stosowania: niedokrwistość hiperchromiczna makrocytarna i megaloblastyczna, normalizacja erytropoezy, niedokrwistość i leukopenia, pelagra, niedokrwistość złośliwa, stany pooperacyjne, poprawa stanu naskórka.
- Sposób użycia: Tabletki zaleca się przyjmować doustnie po posiłkach. Zazwyczaj 3-5 kapsułek dziennie. Kuracja trwa 20-30 dni.
- Działania niepożądane: w rzadkich przypadkach mogą wystąpić reakcje alergiczne, które ustępują po podaniu leków przeciwalergicznych.
- Głównym przeciwwskazaniem jest indywidualna nietolerancja kwasu foliowego. Nie odnotowano przypadków przedawkowania.
Aby przyspieszyć gojenie i zminimalizować ryzyko zrostów, witaminy należy przyjmować codziennie. Szczególną uwagę należy zwrócić na zbilansowaną dietę z niezbędnymi mikro- i makroelementami, minerałami i oczywiście witaminami.
Leczenie fizjoterapeutyczne
Jedną ze skutecznych metod eliminowania zrostów pooperacyjnych uważa się za fizjoterapię. Najczęściej taką terapię przepisuje się w przypadku zrostów w narządach miednicy.
Głównym celem zabiegów fizjoterapeutycznych jest:
- Aktywacja metabolizmu tkankowego – fizjoterapia poprawia krążenie krwi i metabolizm w dotkniętych tkankach. Pomaga to zapobiegać uciskaniu i skręcaniu narządów.
- Zmiękczenie tkanki łącznej – pod wpływem czynników fizycznych na tkankę łączną staje się ona bardziej elastyczna. Pomaga to zminimalizować ból i ryzyko wystąpienia niedrożności jelit lub jajowodów.
Najbardziej zauważalny efekt jest możliwy w pierwszych miesiącach choroby, gdy sznury nie są zbyt twarde i silne. Leczenie zapobiega ich wzmocnieniu i zapobiega wzrostowi nowej tkanki. W procesie adhezji stosuje się następujące metody:
- Zastosowania ozokerytu i parafiny.
- Elektroforeza z lekami wchłanialnymi i przeciwbólowymi.
- Terapia laserowa lub magnetyczna.
- Stymulacja elektryczna.
- Ultradźwięki i masaż.
- Hirudoterapia.
Przyjrzyjmy się bliżej najskuteczniejszym zabiegom fizjoterapeutycznym:
- Zabiegi ozokerytem i parafiną mają na celu rozgrzanie narządów miednicy. Ich działanie jest podobne do terapii laserowej i ultradźwięków. Zwiększają miejscową odporność, pobudzają krążenie krwi i przepływ limfy. Zabiegi są przeciwwskazane w przypadku zmian zapalnych miednicy i chorób skóry.
- Ultradźwięki to metoda oddziaływania na narządy i tkanki za pomocą fal ultradźwiękowych. Przyspieszają procesy metaboliczne na poziomie molekularnym. Pomagają niszczyć drobnoustroje chorobotwórcze w przewlekłych ogniskach zakażenia. Niszczą mikrostrukturę zrostów, zwiększają ich elastyczność.
- Terapia laserowa – nagrzewanie dotkniętych tkanek w celu pobudzenia krążenia krwi i zapobiegania tworzeniu się białka kolagenowego (podstawy zrostów i blizn). Metoda ta jest szczególnie skuteczna we wczesnych stadiach procesu patologicznego.
- Stymulacja elektryczna – polega na wysyłaniu impulsów elektrycznych za pomocą specjalnego urządzenia do dotkniętych tkanek. Pobudza krążenie krwi i przepływ limfy, wzmacnia procesy regeneracji i minimalizuje ból.
- Elektroforeza – zabieg ten polega na ekspozycji sprzętu i leku. Za pomocą pola elektrycznego do organizmu wprowadzane są leki zawierające enzym hialuronidazę (Lidase, Longidaza i inne). Elektroforeza jest szczególnie skuteczna w pierwszych miesiącach po zabiegu, ponieważ zapobiega tworzeniu się sznurów. Za jej pomocą można przywrócić funkcjonowanie narządów nawet przy zaawansowanych formacjach tkanki łącznej. Technika jest absolutnie bezbolesna, ale ma szereg przeciwwskazań: ciężkie zatrucia, choroby krwi, onkologia, wyniszczenie, arytmia serca, nietolerancja stosowanych leków.
- Leczenie pijawkami (hirudoterapia) - skuteczność tej metody opiera się na enzymie hialuronidazy, który jest częścią pijawek. Zmiękcza zrosty i czyni je przepuszczalnymi dla leków, zmniejsza ich rozmiar. W wyniku takiego leczenia przywracana jest ruchomość narządów, a odczucia bólowe ulegają zmniejszeniu. Pijawki umieszczane są na problematycznych miejscach przez 30-40 minut. Na skórze nie powinny występować żadne rany ani inne uszkodzenia. Z reguły pacjentom przepisuje się 7-10 sesji. Ta metoda nie ma przeciwwskazań i skutków ubocznych.
Leczenie fizjoterapeutyczne przeprowadza się również w zaawansowanych procesach adhezyjnych, które doprowadziły do deformacji narządów i pojawienia się ostrych objawów patologicznych. Taka terapia pozwala zminimalizować odczucia bólowe i poprawić stan pacjenta.
Środki ludowe
Oprócz farmakoterapii i leczenia operacyjnego pooperacyjnych pęczków, często stosuje się środki ludowe w celu ich wyeliminowania. Terapia alternatywna pomaga zapobiegać rozwojowi nowotworów. Przyjrzyjmy się popularnym przepisom ludowym:
- Weź 50 g siemienia lnianego, owiń je gazą i zanurz w 500 ml wrzącej wody na 5-10 minut. Ostudź i przyłóż na bolące miejsce na 1-2 godziny 2-3 razy dziennie.
- Zalej łyżkę stołową suchego ziela dziurawca 250 ml wrzącej wody i gotuj na wolnym ogniu przez 10-15 minut. Odcedź powstały wywar i pij ¼ szklanki 3 razy dziennie.
- Weź dwie części owoców dzikiej róży i pokrzywy, wymieszaj z jedną częścią borówki brusznicy. Zalej powstałą mieszankę 250 ml wrzącej wody i odstaw na 2-3 godziny. Zażywaj ½ szklanki dwa razy dziennie.
- Weź równe części koniczyny słodkiej, centurii i podbiału. Zalej 250 ml wrzącej wody i odstaw na 1,5 godziny. Weź ¼ szklanki 3-5 razy dziennie.
- Olej z czarnuszki, który można kupić w aptece, ma właściwości lecznicze. Zawiera fitosterole, garbniki, karotenoidy i kwasy tłuszczowe. Ma działanie antybakteryjne, regenerujące i przeciwzapalne. Olej można stosować do nasączania tamponów, do irygacji, do użytku zewnętrznego lub wewnętrznego.
Leczenie zrostów metodami ludowymi po zabiegu operacyjnym powinno być przeprowadzane wyłącznie po konsultacji z lekarzem prowadzącym i tylko w przypadku łagodnego przebiegu procesu patologicznego.
 [ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ]
[ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ]
Leczenie ziołowe
Inną opcją ludowego leczenia zrostów jest leczenie ziołowe. Przyjrzyjmy się popularnym ziołowym przepisom:
- Zmiel trzy łyżki korzeni bergenii i zalej je 300 ml wody. Lek należy zaparzać przez 3-4 godziny, najlepiej w termosie lub szczelnie zamkniętym pojemniku. Odcedź i zażywaj 2-3 łyżeczki na godzinę przed posiłkiem. Kuracja trwa trzy dni, po czym należy zrobić 2-3-dniową przerwę, a następnie ponownie kontynuować terapię.
- Weź aloes (nie młodszy niż 3 lata), odetnij kilka liści i odstaw je w zimne miejsce na 48 godzin. Zmiel, dodaj 5 łyżek miodu i 50 ml mleka. Wymieszaj wszystkie składniki dokładnie i zażywaj 1 łyżkę 3 razy dziennie.
- Zalej łyżkę nasion ostropestu plamistego 200 ml wrzącej wody i gotuj przez 10 minut. Po ostudzeniu przecedź wywar i zażywaj 15 ml 3 razy dziennie.
- Zalej 1 litr wódki 50 g rozgniecionego korzenia piwonii i odstaw na 10 dni w ciemnym miejscu. Napar należy przyjmować 40 kropli przez miesiąc 2-3 razy dziennie przed posiłkami. Następnie należy zrobić 10-dniową przerwę i powtórzyć kurację.
Leczenie ziołowe należy przeprowadzać ze szczególną ostrożnością i wyłącznie po uzyskaniu zgody lekarza. Szczególną uwagę należy zwrócić na proporcje składników leczniczych.
Homeopatia
W leczeniu sznurów o różnej lokalizacji stosuje się nie tylko medycynę tradycyjną, ale również metody alternatywne. Homeopatia należy do tych ostatnich. W procesie zrostów pooperacyjnych zaleca się następujące leki:
- Arsenicum album – bolesne narośla po urazach.
- Calcarea fluorica – sznury pooperacyjne, głębokie rany i różnego rodzaju urazy.
- Cundurango – zrosty i owrzodzenia w jamie ustnej.
- Dulcamara, Euphrasia, Plumbum, Rhus toxicodendron, Thuja – rozrost tkanki łącznej w nosie.
- Ranunculus bulbosus – sznury po zapaleniu opłucnej.
- Silicea – stosowana w leczeniu pooperacyjnym, urazach i ranach. Pobudza organizm do przyspieszenia resorpcji włóknistych formacji i tkanki bliznowatej.
Leki homeopatyczne można przyjmować wyłącznie zgodnie z zaleceniami lekarza homeopaty, który dobiera lek (dawkę, sposób leczenia) indywidualnie dla każdego pacjenta.
Leczenie chirurgiczne
Jeśli proces adhezyjny jest w zaawansowanym lub ostrym stanie, powodując objawy patologiczne ze strony narządów wewnętrznych, wskazane jest leczenie chirurgiczne. Głównym celem takiej terapii jest mechaniczne usunięcie wtrąceń, które zakłócają ukrwienie, zakłócają prawidłowe funkcjonowanie przewodu pokarmowego i innych narządów.
Leczenie chirurgiczne można przeprowadzić następującymi metodami: laparoskopią i laparotomią. W tym przypadku bierze się pod uwagę fakt, że operacja jamy brzusznej może powodować nowe zrosty tkanki łącznej. Dlatego przy wyborze metody preferuje się tę mniej traumatyczną.
Odnosi się do operacji małoinwazyjnych. Przez nakłucie jamy brzusznej lekarz wprowadza światłowodową rurkę z miniaturową kamerą i oświetleniem. Przez dodatkowe nacięcia wprowadza się narzędzia chirurgiczne, za pomocą których rozcina się zrosty i przyżega naczynia krwionośne. Rozcięcie można wykonać za pomocą noża elektrycznego, lasera lub ciśnienia hydraulicznego. Po takiej operacji rekonwalescencja przebiega szybko i z minimalnymi powikłaniami. Nadal jednak nie ma gwarancji, że nie dojdzie do nawrotu.
- Laparotomia
Przepisany przy dużej liczbie zrostów. Operację wykonuje się przez nacięcie (10-15 cm) w przedniej ścianie brzucha, aby uzyskać szeroki dostęp do narządów wewnętrznych. Metoda jest traumatyczna, rekonwalescencja jest długa, z obowiązkowym kursem fizjoterapii przeciwzrostowej.
Przy wyborze taktyki leczenia operacyjnego bierze się pod uwagę wiele czynników. Przede wszystkim jest to wiek pacjenta. U pacjentów w podeszłym wieku wykonuje się tylko laparoskopię. Kolejnym czynnikiem jest obecność współistniejących patologii i ogólny stan zdrowia. Jeśli pacjent ma poważne choroby układu sercowo-naczyniowego lub oddechowego, jest to przeciwwskazanie do zabiegu.
Szczególną uwagę należy zwrócić na okres pooperacyjny. Konieczne jest zapewnienie jelitom funkcjonalnego odpoczynku do czasu całkowitego wygojenia się ran. W tym celu należy w pierwszych dniach po operacji zrezygnować z jedzenia i przyjmować wyłącznie płyny. Drugiego lub trzeciego dnia można stopniowo przyjmować płynne pokarmy dietetyczne (buliony, kasze puree, przeciery warzywne). W miarę poprawy stanu, czyli po około 7-10 dniach, można stopniowo przywracać dietę.
Po zabiegu kategorycznie zabrania się picia alkoholu, mocnej kawy i herbaty, słodyczy, potraw pikantnych, słonych, tłustych lub smażonych. Przestrzeganie diety pozwala na szybką rekonwalescencję po zabiegu i zapobiega pojawianiu się nowych sznurów.
Usuwanie zrostów po operacjach jamy brzusznej
U wielu pacjentów po zabiegach chirurgicznych lub długotrwałych procesach zapalnych powstają blizny, czyli pasma. Takie zrosty zaburzają funkcjonowanie narządów wewnętrznych i powodują ostry ból. Jest to główne wskazanie do usuwania zrostów. Po operacjach jamy brzusznej najczęściej stosuje się metodę laparoskopową.
Jeśli proces patologiczny jest zaawansowany, wykonuje się laparotomię. Ta metoda ma następujące wskazania:
- Proliferacja tkanki łącznej w jamie brzusznej.
- Pojawienie się treści ropnej w jelitach.
- Ciężka niedrożność jelit.
- Ostry proces zapalny w jamie brzusznej.
Podczas laparotomii dostęp do narządów wewnętrznych uzyskuje się poprzez nacięcie w ścianie brzucha, czyli tak jak w przypadku pełnej operacji jamy brzusznej. Podczas laparoskopii wykonuje się kilka małych nacięć, przez które wprowadza się sprzęt. W obu przypadkach operacja trwa około 1-2 godzin. Pacjent będzie miał długi okres rekonwalescencji i zestaw środków zapobiegawczych.
Ćwiczenia przeciwzrostowe po zabiegu operacyjnym
Jedną z metod zapobiegania zrostom jest gimnastyka lecznicza. Ćwiczenia przeciwko zrostom po zabiegu chirurgicznym mają na celu aktywację lokalnego ukrwienia dotkniętych tkanek i wewnętrznych włókien mięśniowych, zwiększając ich elastyczność.
Przyjrzyjmy się przybliżonemu zestawowi ćwiczeń antyadhezyjnych:
- Usiądź na podłodze i wyprostuj nogi. Zegnij je w kolanach i przyciągnij do klatki piersiowej, powoli prostując je do pozycji wyjściowej.
- Połóż się na podłodze, połóż ręce za głowę, zegnij kolana i odpocznij na podłodze. Powoli unieś łopatki.
- Leżąc na podłodze, zegnij kolana, dociśnij łopatki do podłogi, wyciągnij ramiona wzdłuż ciała. Stopniowo unieś miednicę, opuszczając kolana do klatki piersiowej i wróć do pozycji wyjściowej.
- Połóż się na podłodze, umieść dłonie pod pośladkami, wyprostuj nogi i unieś je do góry. Wykonuj ruchy krzyżowe nogami (nożyczki). Inną odmianą tego ćwiczenia jest rower, w którym ruchy powinny mieć dużą amplitudę i być skierowane w stronę brzucha i klatki piersiowej.
Joga, która opiera się na oddychaniu brzusznym, ma właściwości lecznicze. Gimnastyka w połączeniu z odpowiednim odżywianiem przyspiesza proces rekonwalescencji i łagodzi objawy bólowe.
Zapobieganie
Metody zapobiegania zrostom opierają się na ograniczaniu uszkodzeń tkanek podczas różnych interwencji chirurgicznych. Zapobieganie polega na ochronie jamy brzusznej przed ciałami obcymi (materiał opatrunkowy) i starannej dezynfekcji pola operacyjnego. Bardzo ważne jest również zminimalizowanie ryzyka krwawienia pooperacyjnego.
Aby zapobiec powstawaniu zrostów, pacjentom przepisuje się leki przeciwbakteryjne i przeciwzapalne, a także fibrynolityki, leki przeciwzakrzepowe i enzymy proteolityczne. Szczególną uwagę zwraca się na ćwiczenia terapeutyczne i fizjoterapię z zastosowaniem leków (elektroforeza z lidazą).
Odżywianie jest ważne zarówno w celach profilaktycznych, jak i regeneracyjnych. Przyjrzyjmy się głównym zaleceniom dietetycznym:
- Nie należy głodzić się ani przejadać, ponieważ zaostrza to stan patologiczny i może spowodować powikłania.
- Należy przestrzegać reżimu posiłków o określonych porach. Posiłki powinny być ułamkowe, należy jeść małe porcje 4-6 razy dziennie.
- Z diety należy wykluczyć pokarmy ciężkie i tłuste, pokarmy o wysokiej zawartości błonnika i te powodujące wzdęcia (rośliny strączkowe, kapusta, rzodkiewka, rzepa, winogrona, kukurydza). Zabronione są napoje gazowane i alkoholowe, ostre przyprawy i sosy, pełne mleko.
- W jadłospisie powinny znaleźć się produkty bogate w wapń, np. twaróg, sery, fermentowane produkty mleczne. Wspomagają one perystaltykę jelit. Jednocześnie jedzenie powinno mieć temperaturę pokojową, ponieważ zbyt zimne lub zbyt gorące może powodować skurcze.
- Pacjenci powinni spożywać buliony o niskiej zawartości tłuszczu, gotowane na parze, gotowane lub pieczone chude mięso i ryby. Można jeść zieleninę, warzywa i owoce. Należy jednak unikać marynat i wędzonych potraw.
Aby zapobiec rozwojowi zrostów, zaparcia należy leczyć w odpowiednim czasie, unikać zatruć pokarmowych i procesów zapalnych. Należy prowadzić aktywny tryb życia, ale unikać dużego wysiłku fizycznego. Powyższe zalecenia minimalizują ryzyko rozwoju patologii.
Prognoza
Pojedyncze zrosty po zabiegu mają korzystne rokowanie, podczas gdy liczne zmiany powodują szereg poważnych, a nawet zagrażających życiu powikłań. Aby zapobiec powstawaniu pasm, należy prowadzić zdrowy tryb życia, przestrzegać diety leczniczej i wszystkich zaleceń lekarskich. Nie należy również zapominać, że pojawienie się zrostów tkanki łącznej w dużej mierze zależy od kompetencji medycznych, przestrzegania techniki i zasad operacji, odpowiedniej rekonwalescencji pooperacyjnej.
 [ 65 ]
[ 65 ]

