Ekspert medyczny artykułu
Nowe publikacje
Babeszjoza u ludzi jest niebezpieczną, ale uleczalną chorobą
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
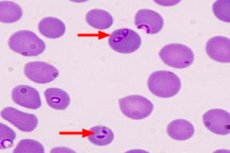
Spośród chorób odzwierzęcych wywoływanych przez pierwotniaki babeszjoza u ludzi nie jest tak powszechnie znana jak na przykład malaria czy leiszmanioza.
Chociaż parazytologia zetknęła się z jego patogenem u zwierząt już pod koniec XIX wieku. A lekarze chorób zakaźnych przekonali się o możliwości zarażania ludzi w połowie ubiegłego wieku. A w Międzynarodowej Klasyfikacji Chorób (ICD-10) tej ostrej chorobie zakaźnej przypisano kod B60.0.
Epidemiologia
Według statystyk Międzynarodowego Towarzystwa Chorób Zakaźnych, przypadki babeszjozy u ludzi są rzadko odnotowywane w Europie: od 1957 r., kiedy przypadkowo wykryto pierwszy przypadek (w ówczesnej Jugosławii), oficjalnie zarejestrowano nie więcej niż cztery tuziny przypadków, głównie w Irlandii, Wielkiej Brytanii i Francji. Warto zauważyć, że wszyscy pacjenci mieli historię splenektomii.
Ponadto pojedyncze przypadki z wyraźnym obrazem klinicznym odnotowano w Meksyku, Kolumbii, RPA, Egipcie, Korei, Chinach i Japonii. Większość pacjentów miała ponad 45-50 lat.
U około 20-25% chorych babeszjozę łączy się z chorobą z Lyme.
Globalna częstość występowania ludzkiej babeszjozy wzrosła z czasem. Na przykład w Chinach nie ma endemicznej ludzkiej babeszjozy, ale w ciągu ostatnich trzech dekad pacjenci z tą chorobą pojawiali się coraz częściej.
Według oficjalnych danych Centrum Zdrowia Globalnego (CDC) w latach 2011–2014 w Stanach Zjednoczonych odnotowano 5542 przypadki babeszjozy u ludzi.
Przyczyny babeszjoza
Jedyną przyczyną babeszjozy u ludzi jest inwazja, czyli wniknięcie do organizmu takiej odmiany pierwotniaków, jak Babesia divergens i Babesia microti lub babesia, należących do typu Apicomplexa (lub Sporozoea), rodzaju Plasmodium, rzędu Piroplasmidae.
Pierwszy podgatunek jest rozprzestrzeniony na kontynencie europejskim i w Azji, drugi – na półkuli zachodniej, a oba podgatunki występują we wschodniej i północnej Australii. Więcej o tym mikroskopijnym pasożytze (jego żywicielach, cyklu biologicznym i rozmnażaniu) można przeczytać w osobnej publikacji – Babesia.
Czynnik wywołujący babeszjozę przenoszą stawonogi żywiące się krwią, zarażone protistami, pasożytami kręgowców - kleszcze z rodziny iksodowatych: Ixodes ricinus (kleszcz psi), Ixodes persulcatus (kleszcz tajgowy), Ixodes scapulari (kleszcz czarny) i Ixodes pacificus, który preferuje wybrzeże Pacyfiku.
Wiadomo, że droga zakażenia babeszjozą jest mobilna - poprzez ukąszenia kleszczy u ludzi, kiedy to wraz z wydzielaną podczas ukąszenia śliną do krwi przedostają się znajdujące się w niej sporozoity Babesia.
Okres inkubacji rozwoju pasożytemii po ukąszeniu kleszcza wynosi zazwyczaj od jednego do czterech tygodni, ale czasami może być znacznie dłuższy.
Ponadto inne możliwe drogi zakażenia obejmują transfuzje krwi i przeszczepy narządów. Od 2003 r. amerykańskie Centra Kontroli i Zapobiegania Chorobom udokumentowały ponad 40 przypadków babeszjozy po transfuzjach przechowywanej osocza i dwa przypadki po allotransplantacjach.
Czynniki ryzyka
Specjaliści chorób zakaźnych uważają, że głównymi czynnikami ryzyka zarażenia się babeszjozą są zamieszkiwanie lub odwiedzanie regionów endemicznych oraz osłabiona odporność człowieka. Dotyczy to nie tylko HIV, ale także przewlekłych chorób narządów wewnętrznych i onkologii, które hamują układ odpornościowy, a także terapii immunosupresyjnej.
Uchronienie się przed tą zaraźliwą chorobą jest praktycznie niemożliwe, jeśli ktoś przeszedł splenektomię, czyli usunięto mu śledzionę (której funkcją jest niszczenie czerwonych krwinek, które wygasły i obumarły).
Podobnie jak w przypadku innych zakażeń, u dzieci i osób starszych występuje zwiększone ryzyko wystąpienia cięższych postaci babeszjozy.
 [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
Patogeneza
Wyjaśniając patogenezę tej choroby, specjaliści zauważają zdolność Babesii do przenikania nie tylko do krwi ludzkiej, ale także do cytoplazmy czerwonych krwinek. Liczba dotkniętych komórek krwi wynosi zwykle 3-10% całkowitej masy czerwonych krwinek, ale może się wahać od mniej niż 1% do 85%.
Następnie, wewnątrz czerwonych krwinek, następuje transformacja sporozoitów Babesia w trofozoity, a następnie w merozoity. Wzrost ich liczby po prostu rozrywa czerwone krwinki, a komórki rozrodcze pasożyta są przenoszone przez krwiobieg i atakują nowe czerwone krwinki.
Rozmnażanie i patologiczne skutki babeszjozy, która przedostaje się do krwiobiegu, powodują reakcję zapalną (wskutek aktywacji cytokin prozapalnych) i hemolizę (masową śmierć czerwonych krwinek), co powoduje obraz kliniczny babeszjozy u ludzi.
W wyniku gwałtownego spadku poziomu czerwonych krwinek obserwuje się niedokrwistość hemolityczną (prowadzącą do niedotlenienia wszystkich tkanek); objętość bilirubiny, produktu ubocznego lizy erytrocytów, wzrasta we krwi (co objawia się żółtaczką); substancje toksyczne przedostają się do krwi, przeciążając śledzionę i wątrobę (ze wzrostem ich wielkości i spadkiem funkcji). Ponadto fragmenty zniszczonych erytrocytów mogą gromadzić się w naczyniach włosowatych i powodować przekrwienie mikronaczyniowe.
Przy zwiększonej hemolizie nerki nie są już w stanie filtrować krwi, która zawiera hemoglobinę uwolnioną z uszkodzonych czerwonych krwinek. To zawierające żelazo i przenoszące tlen białko „zatyka” kanaliki nerkowe, zakłócając produkcję i wydalanie moczu.
Objawy babeszjoza
Ciężkość przebiegu choroby i jej objawy zależą od stanu układu odpornościowego człowieka. Według niektórych danych, połowa dzieci i jedna czwarta wcześniej zdrowych dorosłych nie ma żadnych objawów babeszjozy.
Pierwsze objawy tej infekcji są niespecyficzne i najczęściej manifestują się jako objawy grypopodobne: ogólne osłabienie i złe samopoczucie; gorączka (stała lub okresowa, z temperaturą do +40,5°C) – z dreszczami i wzmożonym poceniem; ból głowy, ból mięśni i stawów; utrata apetytu. Taki obraz kliniczny można obserwować od kilku dni do kilku miesięcy.
Do rzadszych objawów należą: nudności, wymioty, bóle brzucha; zażółcenie skóry i ciemnienie moczu (jeśli rozwinie się niedokrwistość hemolityczna); pojawienie się wybroczyn i krwiaków; światłowstręt z zaczerwienieniem spojówek i krwawieniem do siatkówki; ból i zaczerwienienie gardła lub suchy kaszel; sztywność mięśni potylicznych; przeczulica; trudności w oddychaniu; depresja.
Komplikacje i konsekwencje
Ciężkie przypadki mogą mieć liczne konsekwencje i komplikacje:
- zastoinowa niewydolność serca i układu oddechowego, obrzęk płuc i zespół ostrej niewydolności oddechowej;
- ostra niewydolność nerek, nerkowo-wątrobowa lub wielonarządowa;
- ciężka niedokrwistość hemolityczna;
- trombocytopenia lub koagulopatia.
Może dojść do samoistnego pęknięcia śledziony, zawału mięśnia sercowego i wstrząsu zakończonego zgonem.
Pacjenci z usuniętą śledzioną są w gorszym stanie, ponieważ krew nie jest oczyszczana z zakażonych czerwonych krwinek. Prowadzi to do wyższego stopnia pasożytemii, co ostatecznie powoduje niedotlenienie i późniejsze zagrożenie ostrą niewydolnością krążeniowo-oddechową.
Ponadto u takich pacjentów może rozwinąć się zespół hemofagocytarny, niewydolność nerek i innych narządów, prowadząca do śpiączki.
W przypadku długotrwałej babeszjozy z organicznym uszkodzeniem mózgu występują powikłania o charakterze neurologicznym i psychicznym.
Diagnostyka babeszjoza
Ta infekcja jest trudna do zdiagnozowania, a prawidłowa diagnoza babeszjozy wymaga wysokich kwalifikacji w dziedzinie parazytologii medycznej. Skargi pacjentów i badanie fizykalne (palpacyjne) śledziony i wątroby nie wystarczą, aby zidentyfikować prawdziwą przyczynę.
Badania krwi zleca się w specjalistycznych laboratoriach, które mogą skutecznie zdiagnozować zakażenie Babesią.
Należy wykonać następujące badania krwi: morfologia krwi z rozmazem (pełna liczba białych krwinek) i OB; test immunoenzymatyczny (ELISA); analiza PCR; test IgM ELISA, analiza serologiczna w kierunku IgG i IgM; bezpośredni odczyn Coombsa; analiza poziomu LDH (dehydrogenazy mleczanowej); całkowita bilirubina i haptoglobina; poziom kreatyniny w surowicy i aminotransferaz wątrobowych.
Badania moczu wykonuje się również w celu wykrycia hemoglobinurii i białkomoczu.
Potwierdzeniem rozpoznania przez parazytologa jest wykrycie babeszjozy pod mikroskopem w rozmazie krwi obwodowej.
U pacjentów z powikłaniami oddechowymi może być konieczna diagnostyka instrumentalna – prześwietlenie klatki piersiowej.
Diagnostyka różnicowa
Diagnostyka różnicowa ma na celu wykluczenie u badanego pacjenta malarii, ostrej anemii, anaplazmozy granulocytarnej (erlichiozy), boreliozy odkleszczowej (choroby z Lyme), gorączki Q i tularemii.
Leczenie babeszjoza
Leczenie skojarzone babeszjozy przeprowadza się biorąc pod uwagę ciężkość choroby.
W przypadku postaci łagodnej i umiarkowanej stosuje się następujące leki przez 7–12 dni: azytromycynę (antybiotyk makrolidowy) i atowakwon (Atovaquone, Mepron, Malarone), lek przeciwpierwotniakowy z grupy hydroksynaftochinonów.
Azitromycynę podaje się dożylnie: 500 mg raz dziennie (pierwsze trzy dni) i do końca cyklu 250 mg dziennie; dawka dla dzieci jest obliczana na podstawie masy ciała. Atovacon stosuje się w dawce 750 mg co 12 godzin.
W przypadku pacjentów z ciężką postacią babeszjozy konieczne jest pozajelitowe podanie antybiotyku linkozamidowego klindamycyny (Cleocin) w dawce 0,5-0,6 g co 8-12 godzin; doustnie podaje się chininę, hingaminę, hinocid lub fosforan chlorochiny (Chloroquine, Delagil) w dawce 0,5-1 g w tych samych odstępach czasu.
Wiadomo, że leki przeciwbakteryjne powodują skutki uboczne: nudności, bóle brzucha, zaburzenia jelitowe itp. Jednak ich stosowanie w formie zastrzyków w pewnym stopniu łagodzi niepożądane efekty. Leki przeciwpierwotniakowe również mają skutki uboczne, ale bez nich leczenie babeszjozy jest obecnie niemożliwe. Chociaż w przypadku ciężkiej alergii na chininę stosuje się kombinację klindamycyny + doksycykliny + azytromycyny.
Efekt leczenia ocenia się na podstawie wyników rozmazu krwi w kierunku babeszjozy; jeżeli rozmaz jest ujemny przez co najmniej dwa tygodnie, terapia okazała się skuteczna.
W przypadku wysokiego poziomu pasożytemii i hemolizy, w celu podtrzymania funkcji nerek, wątroby i płuc u ciężko chorych pacjentów stosuje się wymienną transfuzję krwi.
Zapobieganie
Zapobieganie, mające na celu zmniejszenie ryzyka zakażenia babeszją, polega na stosowaniu repelentów roztoczobójczych (z permetryną) w celu odstraszenia kleszczy – gdy ludzie mieszkają, pracują lub podróżują na terenach, na których występują te stawonogi, a także w czasie spacerów w terenach zalesionych porośniętych trawą (najlepiej poruszać się po ścieżkach).
Zminimalizuj powierzchnię odsłoniętej skóry: noś skarpetki, zamknięte buty, długie spodnie (wpuszczone w skarpetki) i koszulę z długim rękawem. Lepiej jest nosić jasne ubrania, na których łatwiej zauważyć pełzającego kleszcza. Pielęgnacja sierści psa i specjalna obroża powinny chronić pupila przed kleszczami.
Po wyjściu z miasta lub spacerze w lesie czy parku należy wytrzepać ubranie i dokładnie obejrzeć siebie i swoje zwierzęta.
Przydatne informacje – co robić po ukąszeniu kleszcza
Prognoza
Babeszjoza niesie ze sobą wiele poważnych konsekwencji, które mogą mieć wpływ na rokowanie co do przebiegu choroby.
Zakażenie bezobjawowe lub subkliniczne u osób z silną odpornością może pozostać utajone przez długi czas.
Łagodna postać (bez ostrych objawów) może trwać dwa lub więcej miesięcy po leczeniu. Ciężka postać choroby nie wyklucza uporczywych nawrotów i może prowadzić do śmierci (5% przypadków). Jednak przy zdrowej śledzionie taki wynik jest rzadki, ale dodanie nieswoistego zapalenia płuc pogarsza perspektywy szybkiego powrotu do zdrowia.
Natomiast babeszjoza u osoby z usuniętą śledzioną ma cięższy przebieg i często towarzyszą jej zakażenia: w takich przypadkach śmiertelność może sięgać 50%.
Wczesna i prawidłowa diagnostyka jest niezwykle ważna. Pod koniec 2012 roku w Kijowie – po ukąszeniu kleszcza i w wyniku początkowo błędnej diagnozy – sześcioletnie dziecko zmarło na babeszjozę.

