Ekspert medyczny artykułu
Nowe publikacje
Co robić i jak leczyć jajniki wielopęcherzykowe?
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
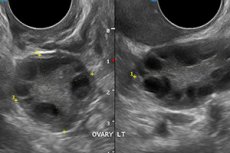
Leczenie jajników wielopęcherzykowych polega na:
- Eliminacja zaburzeń metabolicznych i patologii układu hormonalnego. Pacjentom przepisuje się leki, najczęściej doustne środki antykoncepcyjne i inne środki hormonalne. OC obniżają poziom androgenów i sprawiają, że komórki stają się na nie mniej wrażliwe. W przypadku MFO u nastolatków do leczenia stosuje się preparaty homeopatyczne. Czas trwania takiej terapii wynosi co najmniej 3 miesiące.
- Lekarz udziela zaleceń dotyczących odżywiania i aktywności fizycznej w celu zmniejszenia masy ciała i przywrócenia prawidłowego funkcjonowania organizmu. Kobietom z nadwagą zaleca się dietę 1500-1800 kcal dziennie, a pacjentom z niedoborem masy ciała zwiększa się dzienną zawartość kalorii. Szczególną uwagę zwraca się na BJU.
- Terapia witaminowa – niezależnie od przyczyny MFI, pacjentom przepisuje się kompleksy multiwitaminowe ze zwiększoną zawartością tokoferolu i witamin z grupy B.
- Jeśli po przywróceniu tła hormonalnego i cyklu menstruacyjnego nie ma owulacji, przeprowadza się stymulację cyklu owulacyjnego. Pozwala to na zajście w ciążę.
- Psychoterapia. Jedną z przyczyn wielomieszkowości jest stres i przeżycia emocjonalne. Aby wyeliminować ten czynnik i zminimalizować jego wpływ w przyszłości, przeprowadza się rozmowy z psychologiem. W szczególnie ciężkich przypadkach mogą być przepisane środki uspokajające, przeciwdepresyjne lub uspokajające.
Leczenie zespołu jajników wielopęcherzykowych przeprowadza ginekolog-endokrynolog i szereg pokrewnych specjalistów. Zadaniem lekarza jest wyeliminowanie zaburzeń hormonalnych i zapobieganie ich zaburzeniom w przyszłości, a także przywrócenie pacjentce zdolności rozrodczych.
Leki
Wybór leków do leczenia zespołu wielopęcherzykowego jajników zależy od przyczyny tego schorzenia. Przyjrzyjmy się lekom przepisywanym na MFOS:
- Utrożestan
Produkt leczniczy z aktywnym składnikiem – progesteronem (hormonem ciałka żółtego jajnika). Normalizuje przemiany wydzielnicze w błonie śluzowej macicy. Wspomaga przejście endometrium do fazy wydzielniczej. Potencjalizuje zmiany w endometrium podczas zapłodnienia w celu implantacji i rozwoju zarodka. Ma właściwości antyandrogenne, normalizuje powstawanie dihydrotestosteronu.
- Wskazania do stosowania: korekta niedoboru endogennego progesteronu, cykl menstruacyjny bezowulacyjny, zespół napięcia przedmiesiączkowego, niepłodność, zaburzenia owulacji, mastopatia. Hormonalna terapia zastępcza w zespole klimakteryjnym. Lek wspomaga fazę lutealną cyklu menstruacyjnego w przygotowaniu do technik rozrodczych.
- Sposób podawania: doustnie w dawce 200-300 mg, podzielonej na 2 dawki. W przypadku MFO i niewydolności ciałka żółtego jajnika Utrozhestan przyjmuje się od 16 do 25 dnia cyklu miesiączkowego. Stosowanie dopochwowe jest przepisywane w przypadku nieczynnych jajników lub w celu pobrania komórek jajowych.
- Efekty uboczne: krwawienie międzymiesiączkowe, plamienie, bóle głowy i zawroty głowy, reakcje nadwrażliwości. Przedawkowanie ma podobne objawy. Leczenie jest objawowe ze zmniejszeniem dawki.
Przeciwwskazania: reakcje alergiczne na składniki leku, krwawienia z dróg rodnych nieznanego pochodzenia, skłonność do zakrzepicy, poronienia niepełne, złośliwe zmiany gruczołów piersiowych i narządów rozrodczych, porfiria, ciężka dysfunkcja wątroby. Stosowanie w ciąży jest możliwe wyłącznie na receptę.
Lek Utrozhestan dostępny jest w kapsułkach po 100 i 200 mg, w blistrach po 30 i 14 sztuk.
- Acetomepregenol
Lek o wysokiej aktywności progestagenowej. Składnik aktywny jest związany z żeńskimi hormonami płciowymi produkowanymi przez nadnercza i ciałko żółte jajnika. Powoduje zmiany w endometrium i wewnętrznej warstwie macicy, zapewniając prawidłowy przebieg ciąży.
- Wskazania do stosowania: ryzyko poronienia w pierwszym trymestrze ciąży, nieregularne miesiączki, profilaktyka niechcianej ciąży.
- Sposób podawania: doustnie 0,5-1 mg 2-3 razy dziennie przez 5 dni z powtarzanym kursem w jednym cyklu. Całkowita dawka na jeden kurs wynosi do 15 mg. W celach profilaktycznych przepisuje się 0,5-1,0 mg 2-3 razy dziennie przez 6 dni. W przypadku dysfunkcyjnych krwawień macicznych 0,5-2,5 mg na dobę od 15 do 24 dnia cyklu. Leczenie trwa 3-6 cykli.
- Skutki uboczne: bóle i zawroty głowy, obrzęk gruczołów piersiowych, bezsenność, reakcje alergiczne.
- Przeciwwskazania: zwiększona krzepliwość krwi, zaburzenia czynności wątroby, nowotwory.
Postać leku: tabletki doustne 0,5 mg, opakowanie zawiera 30 sztuk.
- Dimestrol
Syntetyczny lek o działaniu estrogenopodobnym. Stosowany w przypadku niewydolności jajników. Lek podaje się domięśniowo w 0,6% roztworze oleju. Dawkowanie ustalane jest indywidualnie dla każdej pacjentki. Z reguły zastrzyki podaje się raz w tygodniu w dawce 12 mg/2 ml roztworu. Kuracja składa się z 2-3 zastrzyków. Efekt pierwszego zastrzyku pojawia się w 3-6 dniu terapii.
Przy długotrwałym stosowaniu leku istnieje ryzyko krwawienia z macicy. Dimestrol jest przeciwwskazany w nowotworach narządów płciowych, gruczołów piersiowych i innych narządów. Nie stosuje się go w mastopatii, zapaleniu błony śluzowej macicy, skłonności do krwawienia z macicy, a także w hiperestrogenowej fazie menopauzy. Jest produkowany w ampułkach 2 ml 0,6% roztworu olejowego w opakowaniu po 10 sztuk.
- Norkolut
Lek z aktywnym składnikiem z grupy gestagenów – noretysteronem. Posiada właściwości estrogenów i androgenów. Wspomaga przejście proliferacji endometrium do fazy sekrecyjnej. Utrzymuje endometrium w optymalnym stanie dla rozwoju zarodka. Hamuje produkcję hormonów gonadotropowych przysadki, które zakłócają dojrzewanie pęcherzyków i proces owulacji.
- Wskazania do stosowania: zaburzenia cyklu miesiączkowego o różnej etiologii, PMS, mastodynia, endometrioza, dysfunkcyjne krwawienia maciczne w okresie menopauzy, gruczolakomięśniak macicy. Zmiany torbielowato-gruczołowe w endometrium, zakończenie karmienia piersią lub zahamowanie laktacji.
- Sposób stosowania: 5-10 mg od 16 do 25 dnia cyklu. Lek można stosować jednocześnie z estrogenami. Liczbę cykli leczenia ustala lekarz prowadzący, indywidualnie dla każdej pacjentki.
- Działania niepożądane: zaburzenia dyspeptyczne, bóle głowy, zmiany masy ciała, osłabienie, przekrwienie piersi.
- Przeciwwskazania: nowotwory złośliwe narządów rozrodczych. Ze szczególną ostrożnością przepisuje się go w przypadku padaczki, ciężkiej patologii wątroby, serca, nerek, astmy oskrzelowej, skłonności do zakrzepicy, zaburzeń krzepnięcia krwi.
Postać leku: tabletki do stosowania doustnego 5 mg, 20 kapsułek w opakowaniu.
- Regevidon
Złożony doustny środek antykoncepcyjny. Należy do leków jednofazowych, zawiera równe ilości składników estrogenowych i gestagenów. Substancją czynną jest lewonorgestrel, syntetyczna pochodna 19-nortestosteronu. Ma aktywność progesteronu, ale przewyższa go siłą działania. Innym aktywnym składnikiem jest etynyloestradiol, syntetyczny analog endogennego estradiolu.
- Wskazania do stosowania: antykoncepcja u kobiet w wieku rozrodczym, korekcja zaburzeń czynnościowych cyklu miesiączkowego, bolesne miesiączki, czynnościowe krwawienia maciczne. PMS, zespół bólowy w połowie cyklu.
- Sposób podawania: doustnie 1 biała tabletka raz dziennie przez 21 dni. Dalszą terapię kontynuuje się tabletkami czerwono-brązowymi, 1 tabletką dziennie przez tydzień. Kolejny cykl leczenia można rozpocząć dopiero po 4 tygodniach od rozpoczęcia poprzedniego.
- Efekty uboczne: zaburzenia dyspeptyczne, nudności, wymioty, bóle głowy i zawroty głowy, niestabilność emocjonalna. Zwiększona drażliwość i zmęczenie, skurcze mięśni łydek, zmniejszone/zwiększone libido. Obrzęk gruczołów piersiowych, reakcje alergiczne skóry, krwawienie międzymiesiączkowe.
- Przeciwwskazania: nadwrażliwość na składniki leku, ciężka dysfunkcja wątroby, kamica żółciowa, zapalenie pęcherzyka żółciowego, zapalenie wątroby, przewlekłe zapalenie okrężnicy. Choroby układu krążenia, zaburzenia lipidowe, patologie endokrynologiczne, niedokrwistość, krwawienia z pochwy o nieznanej przyczynie, zaburzenia krzepnięcia krwi. Nie stosować w czasie ciąży i karmienia piersią.
- Przedawkowanie: nudności, wymioty, ból w okolicy nadbrzusza, krwawienie z pochwy. Nie ma swoistej odtrutki, leczenie jest objawowe, polega na płukaniu żołądka i podawaniu enterosorbentów.
Forma uwalniania: tabletki powlekane dojelitowo. Opakowanie zawiera dwa blistry po 21 i 7 tabletek.
- Remens
Normalizuje funkcjonowanie układu podwzgórze-przysadka-jajniki. Pomaga przywrócić równowagę hormonalną. Zawiera składniki roślinne, które działają przeciwzapalnie w chorobach narządów miednicy, obniżają ciśnienie krwi i łagodzą objawy menopauzy.
- Wskazania do stosowania: brak miesiączki, oligomenorrhea, dysmenorrhea, algomenorrhea, PMS, menopauza. Kompleksowe leczenie zapalenia przydatków i endometrium.
- Sposób użycia: 10 kropli/1 tabletka 8 razy dziennie w dniach 1-2, zaczynając od dnia 3, 10 kropli/1 tabletka 3 razy dziennie. Czas trwania leczenia wynosi 3-6 miesięcy.
- Skutki uboczne: reakcje alergiczne, nadmierne ślinienie się.
- Przeciwwskazania: indywidualna nietolerancja składników leku. Stosowanie w czasie ciąży jest możliwe w przypadkach, gdy potencjalne korzyści dla matki są większe niż ryzyko dla płodu.
Postać leku: tabletki w blistrach po 12, 24, 36 i 48 szt., krople do stosowania doustnego w butelkach o pojemności 20 ml, 50 ml i 100 ml.
Wyżej wymienione leki można stosować wyłącznie zgodnie z zaleceniami lekarza, przestrzegając dawkowania i czasu trwania terapii.
Stymulacja jajników wielopęcherzykowych
Jeśli zespół MFY stał się przyczyną niepłodności u kobiet, wówczas w leczeniu stosuje się metodę stymulacji owulacji. Jej głównym celem jest pomoc organizmowi w wytworzeniu komórki jajowej zdolnej do zapłodnienia i jej wydostania się z pęcherzyka. Metoda ta polega na oddziaływaniu na jajniki za pomocą leków hormonalnych, które zwiększają uwalnianie hormonów niezbędnych do owulacji.
Stymulację jajników wielopęcherzykowych wykonuje się w następujących przypadkach:
- Cykl bezowulacyjny.
- Wysoki/niski wskaźnik masy ciała.
- Dysfunkcja hormonalna, której nie można wyleczyć innymi metodami.
- Niepłodność o nieznanej etiologii.
- Przygotowanie do zapłodnienia in vitro i innych metod sztucznej inseminacji.
Przed zabiegiem kobiecie zleca się szereg badań, które mają na celu wykluczenie przeciwwskazań do stymulacji owulacji: niedrożności jajowodów, procesów zapalnych w narządach miednicy mniejszej, zaburzeń hormonalnych.
Szczególną uwagę poświęcono ocenie rezerwy jajnikowej. Badanie to określa intensywność owulacji i prawdopodobieństwo jej wystąpienia podczas stymulacji. Do analizy pobierana jest krew po zażyciu leków hormonalnych. Wyniki pozwalają na wybór optymalnego schematu leczenia z zastosowaniem najskuteczniejszych leków.
Istnieje kilka grup leków stymulujących owulację:
- Leki na bazie ludzkiej gonadotropiny menopauzalnej.
- Leki na bazie hormonu folikulotropowego.
- Leki hamujące estrogen i zwiększające poziom FSH.
- Hormony stymulujące pęknięcie błony pęcherzyka i uwolnienie komórki jajowej.
Stymulację wykonuje się nie więcej niż 6 razy, ponieważ może ona powodować wyczerpanie i pęknięcie jajników, nowotwory torbielowate. Istnieje również ryzyko zaburzeń ośrodkowego układu nerwowego, przewodu pokarmowego, nadmiernego przyrostu masy ciała, zaburzeń hormonalnych. Jeśli po terapii nie dojdzie do zajścia w ciążę, pacjentce przepisuje się inne metody leczenia.
Leczenie jajników wielopęcherzykowych środkami hormonalnymi
Obecnie rynek farmaceutyczny oferuje różnorodne leki do leczenia wielomieszkowego zapalenia skóry i jego powikłań. Terapia odbywa się za pomocą leków hormonalnych, z reguły są to następujące:
- Hormony folikulotropowe i luteinizujące – stymulują owulację i wzrost pęcherzyków w jajnikach, zwiększając szanse na skuteczne poczęcie.
- Preparaty gonadotropiny kosmówkowej wspomagają dominujący pęcherzyk i pomagają w połączeniu komórki jajowej z plemnikiem, co umożliwia zapłodnienie.
- Progesteron – przygotowuje wewnętrzną wyściółkę macicy do zagnieżdżenia się zarodka. Pomaga bezpiecznie donosić płód do terminu.
Rozważmy popularne leki hormonalne stosowane w leczeniu jajników wielopęcherzykowych i specyfikę ich stosowania:
- Lindynet
Złożony doustny środek antykoncepcyjny. Zawiera trzy składniki aktywne: lindinet, etynyloestradiol i gestoden. Zmniejsza wydzielanie hormonów gonadotropowych przysadki. Reguluje cykl menstruacyjny, zmienia charakter śluzu szyjkowego. Zmniejsza ryzyko bolesnych miesiączek, czynnościowych torbieli jajników i ciąży pozamacicznej. Zapobiega przekrwieniu i stanom zapalnym w narządach miednicy, poprawia ogólny stan skóry w trądziku.
- Wskazania do stosowania: profilaktyka niechcianej ciąży, zaburzenia czynnościowe cyklu miesiączkowego.
- Sposób podawania: doustnie od pierwszego dnia cyklu menstruacyjnego, 1 kapsułka dziennie przez 21 dni. Po tygodniowej przerwie kontynuować leczenie.
- Efekty uboczne: przekrwienie piersi, plamienie, podwyższone ciśnienie krwi. Nudności, wymioty, biegunka, zmniejszony przepływ żółci. Zmiany libido, grzybicze infekcje pochwy, bóle głowy i zawroty głowy, ból podbrzusza, reakcje alergiczne.
- Przeciwwskazania: indywidualna nietolerancja składników leku, ciężka dysfunkcja wątroby, zakrzepica, patologie układu sercowo-naczyniowego, zaburzenia metaboliczne. Nowotwory nowotworowe, skłonność do krwawień macicznych o nieznanej etiologii, padaczka, ciąża i laktacja, wiek powyżej 35 lat.
- Przedawkowanie: nudności, wymioty, krwawienie z pochwy. Nie ma swoistego antidotum, leczenie jest objawowe.
Postać leku: tabletki powlekane, 21 szt. w blistrze, 1, 3 blistry w opakowaniu.
- Czysty
Produkt leczniczy z rekombinowanym hormonem folikulotropowym – folitropiną beta. Pobudza wzrost i dojrzewanie pęcherzyków, prawidłową syntezę hormonów steroidowych układu rozrodczego u kobiet z dysfunkcją jajników.
- Wskazania do stosowania: cykle bezowulacyjne, niepłodność, zespół policystycznych jajników. Lek jest przepisywany w celu kontrolowania hiperstymulacji jajników podczas indukcji rozwoju wielu pęcherzyków w rozrodzie wspomaganym. Peregon może być stosowany w leczeniu mężczyzn z niedoborem spermatogenezy spowodowanym hipogonadyzmem hipogonadotropowym.
- Sposób podawania: pozajelitowo (podskórnie, domięśniowo), dawkowanie i czas trwania leczenia ustala lekarz prowadzący, indywidualnie dla każdego pacjenta.
- Efekty uboczne: miejscowe reakcje w miejscu podania leku, obrzęk, bolesność, wysypki skórne, reakcje alergiczne. Bóle głowy i zawroty głowy, przekrwienie piersi, ból sutków, krwawienie z pochwy.
- Przeciwwskazania: indywidualna nietolerancja składników leku, nowotwory hormonozależne i wszelkie inne nowotwory, krwawienia z pochwy o nieznanej etiologii, zaburzenia anatomii narządów płciowych, mięśniaki macicy, choroby endokrynologiczne. Nie stosować w czasie ciąży i laktacji.
- Przedawkowanie: rozwój hiperstymulacji jajników. Leczenie jest objawowe.
Forma uwalniania: fiolki po 50 lub 100 IU.
- Diferelina
Syntetyczny analog naturalnego hormonu uwalniającego gonadotropinę. Składnik aktywny – triptorelina. Pobudza funkcję gonadotropową przysadki mózgowej i ją hamuje. Hamuje funkcje jajników i jąder.
- Wskazania do stosowania: cykle bezowulacyjne, stymulacja zapłodnienia w programach IVF. Wyższe dawki leku są skuteczne w przypadku raka prostaty, raka piersi, mięśniaków macicy, torbieli endometrioidalnych. Sposób podawania i dawkowanie są indywidualne dla każdej pacjentki.
- Efekty uboczne: demineralizacja kości, reakcje alergiczne, obniżone libido, niedrożność moczowodu, bóle głowy i wzmożone pocenie. Suchość pochwy, zespół hiperstymulacji jajników, hipogonadotropowy brak miesiączki. Nudności i wymioty, uderzenia gorąca, chwiejność emocjonalna. Obrzęk obwodowy, przyrost masy ciała. Przedawkowanie ma podobne objawy, leczenie jest objawowe.
- Przeciwwskazania: nadwrażliwość na składniki leku, osteoporoza, ciąża i karmienie piersią, hormonooporny rak prostaty.
Forma uwalniania: liofilizat w fiolkach po 0,1 mg, 3,75 mg i 11,25 mg.
- Gonal
Produkt leczniczy z substancją czynną folitropina alfa. Rekombinowany hormon folikulotropowy organizmu ludzkiego. Wpływa na wzrost i rozwój pęcherzyków. Ma właściwości gonadotropowe, stymuluje proces owulacji.
- Wskazania do stosowania: brak owulacji, hiperstymulacja jajników, stymulacja spermatogenezy, stymulacja jajników przy ciężkim niedoborze FSH, LH. Lek dostępny jest w wstrzykiwaczach do podawania podskórnego. Dawkowanie i przebieg leczenia dobiera lekarz, indywidualnie dla każdej pacjentki.
- Efekty uboczne: przekrwienie skóry, bóle głowy, nudności i wymioty, trądzik, świąd, tworzenie się torbieli jajników, biegunka, zatorowość, ciąża mnoga. Zespół hiperstymulacji, przyrost masy ciała, ból w okolicy nadbrzusza.
- Przeciwwskazania: guzy podwzgórzowo-przysadkowe, rak jajników i piersi, przedwczesna menopauza, nadwrażliwość na składniki leku, niewydolność jajników, mięśniaki macicy, ciąża i laktacja.
- Przedawkowanie: zespół hiperstymulacji jajników. Leczenie jest objawowe.
Postać uwalniania: roztwór do wstrzykiwań, liofilizat 0,5 ml, 0,75 ml i 1,5 ml.
- Folikulina
Naturalny hormon pęcherzykowy, ma działanie estrogenne. Stosowany w chorobach przebiegających z niewydolnością jajników, trądzikiem, nadmiernym owłosieniem męskim. Lek jest skuteczny w przypadku braku miesiączki, bolesnego miesiączkowania, zaburzeń hormonalnych.
Dawkowanie i czas trwania terapii ustala lekarz prowadzący. Folliculin Przeciwwskazany w nowotworach narządów płciowych i gruczołów piersiowych, mastopatii, skłonności do krwawień macicznych o nieznanej genezie. Długotrwałe stosowanie może powodować krwawienia maciczne. Lek jest dostępny w postaci roztworu olejowego w ampułkach 1 ml, 6 szt. w opakowaniu.
- Choragon
Lek zawiera gonadotropinę kosmówkową pochodzenia naturalnego. Składnik aktywny jest izolowany z moczu kobiet w ciąży, oczyszczany i sterylizowany. Po dostaniu się do organizmu ma działanie podobne do działania hormonu luteinizującego przysadki mózgowej. Dzięki temu ciałko żółte dojrzewa, zwiększa się synteza progesteronu i estrogenów, a także następuje owulacja.
- Wskazania do stosowania: niedoczynność gruczołów płciowych w dysfunkcji układu podwzgórzowo-przysadkowego, bolesne miesiączkowanie, cykl bezowulacyjny, niewydolność ciałka żółtego, nadmierna stymulacja jajników w technikach rozrodczych, zagrożenie poronieniami samoistnymi. Zespół adiposogenitalny, hipogenitalizm, oligoastenospermia.
- Sposób podawania: roztwór liofilizatu podaje się domięśniowo. Dawkowanie i czas trwania leczenia ustala lekarz prowadzący.
- Działania niepożądane: reakcje nadwrażliwości, ból w miejscu wstrzyknięcia, bóle głowy i stany asteniczne, zwiększony niepokój, zahamowanie funkcji syntetycznych przysadki mózgowej itp.
- Przeciwwskazania: nadwrażliwość na składniki leku, rak jajnika, hiperprolaktynemia, nowotwory zależne od androgenów, ciąża i laktacja, niedoczynność tarczycy, niedrożność jajowodów, wczesna menopauza, zaburzenia zakrzepowo-zatorowe, ciąża pozamaciczna w wywiadzie. Torbielowatość jajników (niezwiązana z chorobą policystyczną), niewydolność nadnerczy, krwawienie ginekologiczne o nieznanej etiologii.
- Przedawkowanie: zespół hiperstymulacji jajników. Leczenie jest objawowe.
Forma uwalniania: liofilizowany proszek do podawania pozajelitowego w dawkach 1500 i 5000 j.m., 3 ampułki w opakowaniu.
Wszystkie powyższe leki należy stosować wyłącznie zgodnie z zaleceniami lekarza prowadzącego.
Duphaston na jajniki wielopęcherzykowe
Lek na bazie żeńskich hormonów płciowych to Duphaston. Lek zawiera dydrogesteron 10 mg w 1 kapsułce. Substancją czynną jest analog naturalnego progesteronu. Nie ma działania androgennego, kortykoidowego ani estrogenowego.
Nie wpływa na procesy metaboliczne, ale selektywnie oddziałuje na receptory progesteronu błony śluzowej macicy. Powoduje przemiany wydzielnicze w endometrium przy wystarczającym wysyceniu estrogenem. Nie wpływa na owulację pęcherzykową, nie ma właściwości wirylizujących.
- Wskazania do stosowania: niedobór endogennego progesteronu, endometrioza, PMS, nieregularne miesiączki, brak miesiączki. Nawykowe poronienie, zagrażające poronienie, bolesne miesiączkowanie. Hormonalna terapia zastępcza.
- Sposób stosowania i schemat dawkowania dobiera lekarz prowadzący, indywidualnie dla każdej pacjentki. Aby uzyskać maksymalny efekt terapeutyczny, bierze się pod uwagę objawy kliniczne choroby i fazę cyklu miesiączkowego.
- Działania niepożądane: krwawienie, indywidualne reakcje nietolerancji leku. Przedawkowanie ma podobne objawy. W leczeniu wskazana jest terapia objawowa.
- Przeciwwskazania: nadwrażliwość na składniki leku, zespół Rotora, zespół Dubina-Johnsona. Lek można stosować w czasie ciąży, ale w okresie karmienia piersią należy przerwać karmienie piersią, ponieważ substancja czynna przenika do mleka matki.
Duphaston dostępny jest w postaci tabletek do przyjmowania doustnego.
Klostilbegit
Antagonista żeńskich hormonów płciowych z aktywnym składnikiem - klomifenem. Substancja czynna należy do grupy antyestrogenów, które stymulują proces owulacji. Stymulacja odbywa się poprzez zwiększenie syntezy hormonów płciowych poprzez wpływ na hormony estrogenowe w jajnikach i podwzgórzu.
- Wskazania do stosowania: zespół Chiari-Frommela, zespół Steina-Leventhala, mlekotok, brak miesiączki i inne stany przebiegające z brakiem owulacji.
- Sposób podawania: jeśli cykl menstruacyjny jest zachowany, leczenie rozpoczyna się 5. dnia cyklu. Pacjentce przepisuje się 50 mg na dobę do 10. dnia cyklu. Owulacja występuje w 11.-15. dniu cyklu. Jeśli owulacja nie wystąpi, w następnym okresie dawkowanie zwiększa się do 100 mg. Całkowita dawka w trakcie terapii nie powinna przekraczać 750 mg.
- Działania niepożądane: bóle głowy, nudności, zawroty głowy, nasilony niepokój, stan asteniczny, depresja, ból w okolicy nadbrzusza, wymioty, zwiększenie masy ciała. W rzadkich przypadkach obserwuje się zwiększenie jajników do 5-8 cm, reakcje alergiczne skóry, zaburzenia oddawania moczu i ból w klatce piersiowej. Podczas leczenia tym lekiem należy wziąć pod uwagę, że znacznie zwiększa on ryzyko ciąży mnogiej.
- Przeciwwskazania: nietolerancja składników leku, ciąża, choroby wątroby, krwawienia z macicy w wywiadzie, procesy onkologiczne w organizmie, zmniejszona czynność przysadki mózgowej, torbiel jajnika.
- Przedawkowanie: nudności, wymioty, ból nadbrzusza, upośledzenie wzroku, powiększenie jajników. Leczenie jest objawowe, nie ma antidotum.
Clostilbegyt jest dostępny w postaci tabletek, 50 mg w każdej tabletce, 10 kapsułek w opakowaniu.
AMH w jajnikach wielopęcherzykowych
Hormon antymüllerowski (AMH) – wytwarzany przez komórki ziarniste jajników. Aktywnie wpływa na wzrost i formowanie tkanek. Bierze udział w czynnościach seksualnych, wpływa na układ rozrodczy. Zaburzona produkcja tej substancji lub zmiana jej poziomu negatywnie wpływa na zdolność zajścia w ciążę. Badanie AMH jest zalecane w następujących przypadkach:
- Niepłodność o nieznanej przyczynie.
- Wysoki poziom hormonu folikulotropowego.
- Wielomieszkowość.
- Zespół policystycznych jajników.
- Podejrzenie guza komórek ziarnistych jajników.
- Nieudane próby sztucznej inseminacji.
- Monitorowanie skuteczności leczenia antyandrogenowego.
Poziom hormonu antymüllerowskiego służy do oceny wydolności czynnościowej jajników i liczby jajeczek. Poziom AMH zależy od wieku kobiety. Przed okresem dojrzewania, czyli pierwszą miesiączką, hormon nie jest w ogóle oznaczany. Jego wartości wynoszą zero w okresie menopauzy. Maksymalne wartości odnotowuje się w wieku 20-30 lat, czyli w szczytowym okresie płodności kobiet.
Przy analizie wyników bierze się pod uwagę cykl jajnikowy, czyli liczbę pozostałych komórek jajowych, które mogą ulec owulacji i zostać zapłodnione.
- W przypadku jajników wielopęcherzykowych AMH jest podwyższone i takie kobiety mają większe szanse na udane zapłodnienie in vitro. Wysokie poziomy są charakterystyczne dla choroby policystycznej, zmian nowotworowych jajników, opóźnionego rozwoju płciowego, niepłodności anowulacyjnej.
- Niski poziom hormonów może utrudniać naturalne poczęcie. Stan ten obserwuje się w okresie menopauzy, z dysfunkcją jajników, otyłością i wczesnym dojrzewaniem.
Test AMH wykonuje się trzeciego dnia cyklu. Aby uzyskać wiarygodne wyniki, kilka dni przed testem należy zminimalizować aktywność fizyczną i nadmierny wysiłek fizyczny oraz rzucić palenie. Jednak ARVI i grypa są przeciwwskazaniami do wykonania testu. Do testu pobierana jest krew żylna, a wyniki są gotowe po 2-3 dniach. Wyniki testu zinterpretuje ginekolog.
Metformina na jajniki wielopęcherzykowe
Bardzo często obserwuje się insulinooporność przy MFI, czyli zaburzonej odpowiedzi biologicznej organizmu na działanie insuliny. W tym przypadku nie ma znaczenia, skąd pochodzi hormon - z trzustki czy zastrzyków. W leczeniu tego schorzenia stosuje się leki, jednym z nich jest Metformina.
Lek należy do doustnych leków przeciwcukrzycowych z klasy biguanidów. Mechanizm jego działania opiera się na hamowaniu glukoneogenezy w organizmie przez składnik aktywny. Dzięki temu transport elektronów mitochondrialnego łańcucha oddechowego ulega spowolnieniu, co pociąga za sobą spadek ATP i stymulację glikolizy.
- Wskazania do stosowania: cukrzyca typu 1, 2. Uzupełnienie podstawowej insulinoterapii lub w połączeniu z innymi lekami przeciwcukrzycowymi. Otyłość, konieczność kontroli poziomu glukozy we krwi.
- Sposób podawania: doustnie po posiłku, popijając odpowiednią ilością płynu. Dawka początkowa wynosi 1000 mg na dobę, podzielona na 2-3 dawki. Po 10-15 dniach dawkę zwiększa się. Dawka podtrzymująca wynosi 1,5-2 g na dobę, maksymalna dopuszczalna dawka wynosi 3 g na dobę. Trwały efekt terapeutyczny obserwuje się po 10-14 dniach stosowania leku.
- Działania niepożądane: zaburzenia jelit, nudności, wymioty, ból w nadbrzuszu, utrata apetytu, metaliczny posmak w ustach, reakcje alergiczne skóry.
- Przeciwwskazania: nadwrażliwość na składniki leku, wiek poniżej 15 lat, stan przedśpiączkowy cukrzycowy lub kwasica ketonowa, gangrena, odwodnienie. Dysfunkcja lub niewydolność nerek/wątroby, zespół stopy cukrzycowej. Kwasica mleczanowa, przewlekły alkoholizm, ciężkie choroby zakaźne, dieta o dziennej wartości kalorycznej poniżej 1000 kcal. Ciąża i laktacja, rozległe urazy i operacje, śródtętnicze lub dożylne stosowanie leków zawierających jod.
- Przedawkowanie: wymioty, biegunka, nudności, osłabienie mięśni i ból, gorączka, bóle głowy i zawroty głowy. Leczenie jest objawowe, hemodializa jest skuteczna.
Lek Metformina jest dostępny w postaci tabletek powlekanych w dawkach 500 i 850 mg, w blistrach po 30 lub 120 tabletek.
Yarina dla jajników wielopęcherzykowych
Połączony środek hormonalny zawierający estrogen i progestagen o właściwościach antykoncepcyjnych. Zawiera dwa składniki aktywne: 3 mg drospirenonu i 0,03 mg etynyloestradiolu. Działanie antykoncepcyjne wynika z hamowania owulacji i zmian lepkości śluzu szyjkowego. Z tego powodu endometrium pozostaje nieprzygotowane do implantacji komórki jajowej, a lepkość śluzu szyjkowego utrudnia plemnikom penetrację jamy macicy.
Yarina ma działanie antyandrogenne, zmniejsza powstawanie trądziku i zmniejsza produkcję gruczołów łojowych. Nie wpływa na poziom globuliny, która wiąże hormony płciowe. W połączeniu z etynyloestradiolem poprawia profil lipidowy, zwiększając stężenie HDL. Ma pozytywny wpływ poza antykoncepcyjny na organizm: zmniejsza ryzyko anemii, łagodzi objawy PMS, ułatwia i skraca krwawienie miesiączkowe.
- Wskazania do stosowania: profilaktyka niechcianej ciąży, obrzęki hormonozależne, łojotok, trądzik.
- Sposób użycia: 1 kapsułka dziennie o tej samej porze przez 21 dni. Każde kolejne opakowanie rozpoczyna się po tygodniowej przerwie, podczas której możliwe jest krwawienie przypominające miesiączkę. Zaleca się rozpoczęcie terapii w 2–5 dniu cyklu z dodatkowym zastosowaniem antykoncepcji barierowej.
- Efekty uboczne: tkliwość piersi, wydzielina z piersi, bóle głowy i zawroty głowy, obniżone libido, zmiany nastroju. Nudności, wymioty, zmiany w wydzielinie z pochwy, zatrzymanie płynów, zmiany wagi, reakcje nadwrażliwości.
- Przeciwwskazania: nadwrażliwość na składniki leku, zakrzepica lub stany poprzedzające zakrzepicę, cukrzyca z powikłaniami naczyniowymi. Choroby wątroby, niewydolność nerek/wątroby, guzy wątroby. Krwawienie z pochwy o nieznanej przyczynie, ciąża i laktacja.
- Przedawkowanie: nudności, wymioty, niewielkie krwawienie z pochwy. Nie ma swoistego antidotum, leczenie jest objawowe.
Lek Yarina dostępny jest w opakowaniach zawierających 21 kapsułek do stosowania doustnego.
Cyclovita na jajniki wielopęcherzykowe
Biologicznie aktywny suplement, który wpływa na układ moczowo-płciowy i normalizuje cykliczne procesy w organizmie. Lek przeznaczony dla kobiet w wieku rozrodczym w celu wyeliminowania stanów patologicznych w trakcie cyklu miesiączkowego i chorób ginekologicznych.
Cyclovita zawiera kompleks witamin i minerałów: A, grupa B, C, D3, E, PP, miedź, selen, cynk, jod, mangan, rutyna, luteina. Każda tabletka jest przeznaczona na określony okres cyklu menstruacyjnego.
- Wskazania do stosowania: normalizacja cyklu miesiączkowego przy niedoborach witamin i minerałów, regulacja obfitości upławów, likwidacja powikłań zmian hormonalnych i utraty krwi.
- Sposób stosowania: leczenie rozpoczyna się od pierwszego dnia miesiączki i trwa do 14. dnia, przyjmując 1 czerwoną tabletkę. Od 15. dnia należy rozpocząć przyjmowanie blistra z niebieskimi tabletkami, 2 kapsułki dziennie. Jeśli cykl jest krótszy niż 28 dni, należy przerwać przyjmowanie leku pierwszego dnia miesiączki. Jeśli cykl jest dłuższy niż 28 dni, należy zrobić przerwę w leczeniu przed rozpoczęciem 1. dnia miesiączki.
- Przeciwwskazania: nadwrażliwość na składniki leku, wiek poniżej 14 lat, pacjenci płci męskiej, ciąża i laktacja. Nie odnotowano przypadków przedawkowania.
Postać leku Cyclovita: opakowanie zawiera 14 czerwonych i 28 niebieskich tabletek.
Inofert na jajniki wielopęcherzykowe
Biologicznie aktywny suplement diety, zawiera dwa aktywne składniki:
- Inozytol jest czynnikiem witaminowym grupy B. Występuje w owocach cytrusowych, pełnych ziarnach, orzeszkach ziemnych, kiełkach pszenicy, roślinach strączkowych i drożdżach. Jest obecny w fosfolipidach w organizmie i stymuluje endogenną syntezę lecytyny. Kontroluje metabolizm tłuszczów i cukrów oraz funkcje komórkowe układu nerwowego. Reguluje parametry hormonu folikulotropowego. Przywraca regularność cyklu menstruacyjnego i procesu owulacji. Likwiduje zaburzenia metaboliczne i rozrodcze.
- Kwas foliowy jest rozpuszczalną w wodzie witaminą B9, uczestniczącą w metabolizmie aminokwasów. Syntetyzuje białka, kwasy nukleinowe i bierze udział w naprawie chromosomów. Zawarty w zielonych warzywach, wątrobie, jajach, roślinach strączkowych, mięsie i mleku.
Lek jest stosowany jako dodatkowe źródło kwasu foliowego i inozytolu. Jest stosowany w protokołach kontrolowanej hiperstymulacji jajników, w chorobach policystycznych i wielopęcherzykowych spowodowanych insulinoopornością, stanem przedcukrzycowym i cukrzycą typu 2,
Sposób podawania i dawkowanie: 1 saszetka podczas posiłku. Zawartość saszetki rozpuścić w szklance wody. Czas trwania leczenia wynosi 30 dni. Inofert jest przeciwwskazany w przypadku nadwrażliwości na jego składniki aktywne.
Jess na jajniki wielopęcherzykowe
Hormonalny środek antykoncepcyjny, zawiera dwa aktywne składniki: etynyloestradiol (jako klatrat betadeksu) 0,02 mg, drospirenon 3,00 mg. Przywraca regularność cyklu menstruacyjnego, zapobiega niechcianej ciąży. Zmniejsza ryzyko raka jajnika i endometrium.
Ma działanie antymineralokortykoidowe, zmniejsza ryzyko obrzęków spowodowanych działaniem estrogenów i zatrzymaniem płynów. Łagodzi bolesne objawy okresu przedmiesiączkowego. Zmniejsza objawy trądziku, przetłuszczanie się skóry i włosów. Mechanizm działania leku jest podobny do działania naturalnego progesteronu wytwarzanego przez organizm.
- Wskazania do stosowania: antykoncepcja, ciężki zespół napięcia przedmiesiączkowego, umiarkowany trądzik.
- Sposób użycia: Tabletki należy przyjmować w kolejności wskazanej na opakowaniu, o tej samej porze każdego dnia. Leczenie powinno być ciągłe przez 28 dni.
- Przeciwwskazania: zakrzepica i stany przedzakrzepowe, choroby naczyń wieńcowych i mózgowych, nadciśnienie tętnicze, długotrwałe unieruchomienie z powodu operacji. Zapalenie trzustki, guzy wątroby, niewydolność nerek/wątroby. Hormonozależne procesy nowotworowe w organizmie, ciąża i laktacja. Nadwrażliwość na składniki leku, krwawienie z pochwy o nieznanej etiologii.
- Efekty uboczne: nudności, wymioty, ból brzucha i piersi, nieregularne krwawienia maciczne, krwawienia o nieznanej przyczynie. Tętnicze i żylne zatorowości zakrzepowe, wahania nastroju, obniżone libido, reakcje alergiczne.
- Przedawkowanie: nudności, wymioty, plamienie krwawą wydzieliną z pochwy. Leczenie jest objawowe, nie ma swoistego antidotum.
Lek Jess jest dostępny w blistrach zawierających 28 tabletek do stosowania doustnego.
Witaminy
Osłabiony układ odpornościowy jest jedną z przyczyn wielu chorób. W połączeniu z zaburzeniami hormonalnymi powoduje problemy z cyklem menstruacyjnym, obniża libido. Pojawiają się bóle głowy, zwiększony niepokój, infekcje dróg moczowych i szereg innych zaburzeń, których postęp może powodować MFI.
Przyjrzyjmy się witaminom najbardziej przydatnym dla pacjentów z MF:
- B6 – utrzymuje równowagę hormonalną, pomaga normalizować poziom progesteronu, estrogenu, androgenów i glikokortykoidów. Bierze udział w tworzeniu metabolizmu glukozy i aminokwasów. Pirydoksyna występuje w następujących produktach: banany, kurczak, indyk, wołowina, dorsz, tuńczyk, łosoś, okoń, halibut.
- B8 – zwiększa wrażliwość na hormon insulinę, wspomaga transport glukozy do komórek ciała. Inozytol obniża poziom testosteronu i przywraca funkcję owulacyjną.
- B9 – ma korzystny wpływ na funkcjonowanie całego układu rozrodczego. Kwas foliowy chroni przed wadami cewy nerwowej u płodu, które mogą wystąpić na wczesnym etapie ciąży. Witamina jest przepisywana zarówno na etapie planowania ciąży, jak i w trakcie ciąży.
- B12 – niezbędna dla pacjentów przyjmujących doustne środki antykoncepcyjne. Cyjanokobalamina normalizuje poziom estrogenu we krwi i utrzymuje zdrowie psychiczne. Zawarta w łososiu, wołowinie, jagnięcinie, krewetkach, przegrzebkach.
- C – zapobiega uszkodzeniom zdrowych komórek przez wolne rodniki. Obniża poziom kortyzolu i zmniejsza stres, który wzrasta wraz z zaburzeniami hormonalnymi. Kwas askorbinowy reguluje produkcję hormonów tarczycy, obniża poziom histaminy i stymuluje układ odpornościowy. Produkty o zwiększonej zawartości przeciwutleniaczy: czerwona papryka, brokuły, truskawki, kalafior, kiwi, melon, pomarańcze.
- D – niedobór tej witaminy jest jednym z czynników zaburzeń metabolicznych w MFO. Według badań około 30% kobiet z wielopęcherzykowością i PCOS doświadcza niedoboru tej substancji. W połączeniu z wapniem zmniejsza ryzyko cukrzycy, poprawia wrażliwość na insulinę.
- E – poprawia produkcję progesteronu i normalizuje poziom estrogenu. Tokoferol obniża poziom prolaktyny we krwi. Jego właściwości antyoksydacyjne regulują poziom witaminy A, poprawiają stan skóry i redukują zmarszczki. Witamina łagodzi bóle menstruacyjne. Zawarta w następujących produktach: nasiona słonecznika, borówki, oliwki, szpinak, migdały.
Witaminy na jajniki wielopęcherzykowe przepisuje się na wszystkich etapach korekcji tego stanu. Lekarz dobiera substancje przydatne indywidualnie dla każdej pacjentki. Wynika to z faktu, że niektóre witaminy indukują owulację, inne obniżają poziom kortyzolu i testosteronu we krwi, obniżają prolaktynę lub zwiększają progesteron.
Leczenie fizjoterapeutyczne
Metody fizjoterapeutyczne są często stosowane w celu przyspieszenia procesów rekonwalescencji w ginekologii. W przypadku MFY fizjoterapia ma na celu normalizację poziomu hormonów, zmniejszenie procesów patologicznych w jajnikach i wzmocnienie organizmu.
Stosowanie fizjoterapii powoduje następujące reakcje:
- Normalizacja procesów metabolicznych.
- Zmniejszenie procesów zapalnych.
- Ścieńczenie gęstej błony przydatków.
- Zmniejszenie bólu.
- Stymulacja owulacji.
- Poprawa mikrokrążenia i przepływu limfy w gruczołach płciowych.
Główne metody stosowane w zespole jajników wielopęcherzykowych to:
- Galwanoforeza to zabieg wykonywany przy użyciu różnych aktywnych leków, najczęściej z witaminą B1 lub lidazą. Pod wpływem prądu galwanicznego o niskim napięciu lek omija naskórek i dociera do gruczołów płciowych. Lidaza poprawia przepływ krwi, wyzwala aktywność enzymatyczną w narządach. B1 wpływa na procesy metaboliczne w organizmie.
- Magnetoterapia – do leczenia stosuje się pole magnetyczne o niskiej częstotliwości. Działanie jest skierowane na strefę kołnierza, która reguluje pracę przysadki mózgowej i podwzgórza.
- Terapia błotna – lecznicze błoto nakłada się na brzuch w okolicy przydatków. Poprawia to procesy metaboliczne i zmiękcza torebki jajnikowe.
- Hydroterapia – łagodzi ból, działa przeciwzapalnie, uspokajająco i poprawia ukrwienie narządów rozrodczych. Do leczenia stosuje się kąpiele w chlorku sodu, morskie lub sosnowe, natryski Charcota lub okrężne.
Przeciwwskazania do fizjoterapii:
- Zaostrzenie chorób przewlekłych.
- Patologie w formie ostrej.
- Stan ogólny ciężki.
- Krwawienie maciczne.
- Procesy zakaźne w organizmie.
- Patologie onkologiczne o dowolnej lokalizacji.
- Wczesny okres pooperacyjny.
- Zaburzenia psychoneurologiczne.
- Choroby narządów płciowych: kłykciny kończyste, dysplazja, polipy macicy.
Fizjoterapię rozpoczyna się w 5-7 dniu cyklu menstruacyjnego. Zabiegu nie wykonuje się w trakcie menstruacji, ponieważ istnieje ryzyko obfitego krwawienia. Przed zabiegami należy opróżnić pęcherz i nie chodzić do toalety przez 30 minut po zabiegu. Efekt terapeutyczny utrzymuje się przez 6-12 miesięcy.
Środki ludowe
Aby przywrócić równowagę hormonalną, wiele kobiet ucieka się do niekonwencjonalnych metod. Rozważmy najpopularniejsze przepisy na ludowe leczenie MFI:
- Weź równe części pokrzywy i krwawnika. Zalej surowiec ziołowy 250 ml wrzącej wody i odstaw na 10-12 godzin. Odcedź i przyjmuj małymi porcjami w ciągu dnia. Kuracja trwa 30 dni z tygodniową przerwą i wielokrotnym przyjmowaniem naparu. Aby znormalizować funkcjonowanie jajników, terapia powinna trwać co najmniej 6 miesięcy.
- Weź 100-80 g ziela czerwonego szczotkarza i zalej 500 ml alkoholu lub wódki. Powstały roztwór wlej do pojemnika ze szczelną pokrywką i odstaw w ciemne miejsce na 7 dni. Po tygodniu przecedź i zażywaj ½ łyżeczki 3 razy dziennie przed posiłkami.
- Weź następujące składniki w równych proporcjach: kora kruszyny, liście brzozy, miętę pieprzową, ziele krwawnika i korzeń kozłka. Wymieszaj wszystkie składniki i zmiel. Zalej łyżkę mieszanki 300 ml wrzącej wody. Odcedź po 6 godzinach i przyjmuj małymi łykami w ciągu dnia. Napar normalizuje układ podwzgórzowo-przysadkowy.
- Wymieszaj 1 kg dojrzałych jagód kaliny z litrem płynnego miodu i taką samą ilością 70% alkoholu medycznego. Wszystko dokładnie wymieszaj i pozostaw w zamkniętym pojemniku do zaparzenia na tydzień w ciemnym miejscu. Po tygodniu wymieszaj wszystko ponownie i zażywaj 1 łyżkę rano i wieczorem.
- Zalej łyżkę sody octem, dodaj 100 ml alkoholu i 20 ml wody. Wszystko dokładnie wymieszaj i w powstałym płynie namocz bandaż z gazy. Nałóż kompres na okolicę pachwiny na noc. Zabieg zaleca się wykonywać codziennie przez 14 dni. Po miesięcznej przerwie należy kontynuować kurację.
Stosowanie powyższych receptur możliwe jest wyłącznie po uzyskaniu zgody lekarza prowadzącego.
Leczenie ziołowe
Rośliny lecznicze są popularne w leczeniu wielu chorób, w tym jajników wielopęcherzykowych. Wywary ziołowe i napary mają łagodny wpływ na organizm kobiety, normalizują poziom hormonów i przywracają owulację.
Leczenie ziołami można przeprowadzić według następujących receptur:
- Zalej 50 g rozgniecionych korzeni piwonii 500 ml wódki lub 70% alkoholu. Przelej napar do pojemnika z pokrywką i odstaw w ciemne, chłodne miejsce na 10 dni, codziennie wstrząsając. Następnie przecedź lek i zażywaj 30 kropli 3 razy dziennie 30 minut przed posiłkiem. Kuracja trwa 2 miesiące.
- Zalej łyżkę siekanego ziela kokoryczki 250 ml wrzącej wody i gotuj przez 5 minut na małym ogniu. Zdejmij z ognia, zawiń i odstaw na 2-3 godziny. Odcedź i zażywaj 1 łyżkę 4-5 razy dziennie.
- Wymieszaj równe części skrzypu polnego, pokrzywy, owoców dzikiej róży, mniszka lekarskiego i korzenia mięty. Dokładnie wszystko zmiel i zaparz łyżkę mieszanki w szklance wrzącej wody. Odcedź i zażywaj ½ szklanki 2 razy dziennie. Czas trwania kuracji tym przepisem powinien wynosić nie mniej niż 6 miesięcy.
- Weź równe proporcje ziela kokoryczki, rdestu i wrzosu pospolitego. Zalej łyżkę mieszanki 250 ml wrzącej wody i gotuj na wolnym ogniu przez 10-15 minut. Odcedź i używaj do irygacji od 3 do 15 dnia cyklu menstruacyjnego przez 2-3 cykle.
- Weź 100 g rozdrobnionego korzenia Leuzea carthamoides i zalej 500 ml wódki. Lek należy zaparzać przez 30 dni w zamkniętym pojemniku w temperaturze pokojowej. Gotowy napar filtruje się i przyjmuje 20 kropli 3 razy dziennie 30 minut przed posiłkiem. Kuracja trwa 2 miesiące.
Przed użyciem powyższych przepisów należy skonsultować się z lekarzem. Należy pamiętać, że leczenie ziołowe jest przeciwwskazane w przypadku reakcji alergicznych na składniki roślinne, ciężkiej dysfunkcji nerek i wątroby.
Orthilia secunda
Ortilia secunda należy do rodziny wrzosowatych. Roślina jest popularnie nazywana ziołem na czterdzieści chorób lub ortilia secunda. Jej właściwości lecznicze są potwierdzone przez oficjalną medycynę, a z niej wytwarza się leki.
Roślina zawiera niezbędne dla kobiecego organizmu fitohormony - fitoestrogen i fitoprogesteron, a także glikozydy, kumaryny, arbutyna, kwasy, saponiny, garbniki, witaminy i mikroelementy. Bogaty skład ma następujący wpływ na organizm:
- Wzmacnia układ sercowo-naczyniowy.
- Normalizuje ciśnienie krwi.
- Zapobiega rozwojowi komórek nowotworowych.
- Zapobiega chorobie niedokrwiennej serca.
- Działanie przeciwbakteryjne i przeciwzapalne.
- Immunostymulujące.
- Znieczulający.
- Moczopędny.
Orthilia secunda ma szeroki zakres zastosowań:
- Bezpłodność.
- Zaburzenia hormonalne.
- Zaburzenia cyklu miesiączkowego.
- Procesy zapalne.
- Endometrioza.
- Mastopatia.
- Włókniak.
- Zespół policystycznych jajników.
- Zrosty w narządach miednicy.
Zioło jest przepisywane na choroby przewodu pokarmowego, układu mięśniowo-szkieletowego i patologie endokrynologiczne. Orthilia secunda normalizuje poziom hormonów w MFI i pomaga przywrócić cykl menstruacyjny i owulację. Roślina łagodzi również bolesne objawy w okresie menopauzy.
W przypadku kobiet z niskim poziomem estrogenu, ortilia secunda powinna być przyjmowana w drugiej fazie cyklu menstruacyjnego. W leczeniu cykli bezowulacyjnych i niepłodności spowodowanej przez MFY stosuje się następujące przepisy:
- Zalej 250 ml wrzącej wody 10 g suszonego ziela i odstaw na godzinę. Odcedź i zażywaj 1 łyżkę stołową 3 razy dziennie po posiłku.
- 20 g rośliny zalać 400 ml schłodzonej wody i umieścić w łaźni wodnej na 5-10 minut. Po schłodzeniu przecedzić przez gazę i przyjmować 1 łyżkę 3-4 razy dziennie.
- Weź 50 g ziela i 500 ml wódki. Wymieszaj składniki w szklanym pojemniku z szczelną pokrywką. Lek jest zaparzany przez 30 dni, a następnie filtrowany. Nalewkę alkoholową przyjmuje się 15 kropli 3 razy dziennie przed posiłkami.
- Zalej 200 ml oleju roślinnego 50 g świeżej trawy i odstaw na 1-1,5 miesiąca. Gotową mieszankę stosuje się do okładów lub do użytku wewnętrznego.
Stosowanie orthilia secunda jest możliwe wyłącznie na receptę lekarza. Roślina zawiera silne substancje, które w przypadku nieprawidłowego dawkowania mają negatywny wpływ na organizm.
Roślina ma również szereg przeciwwskazań do stosowania: pacjenci poniżej 14 roku życia, ciąża i karmienie piersią, indywidualna nietolerancja składników ziela, miesiączka, przyjmowanie leków hormonalnych, choroba wrzodowa żołądka i dwunastnicy, niewydolność wątroby, nowotwory narządów płciowych, skłonność do krwawień.
Szałwia
Roślina popularna w medycynie ludowej, w której kwiatostanach i liściach znajdują się olejki eteryczne, linalol, żywice aromatyczne, kwasy (mrówkowy, octowy) i garbniki - to szałwia. Jej nasiona zawierają 30% oleju tłuszczowego i 20% białka, korzenie zawierają kumarynę.
Właściwości lecznicze szałwii:
- Przeciwzapalny.
- Antybakteryjny.
- Hemostatyczny.
- Ogólny środek wzmacniający.
- Zwiększa aktywność wydzielniczą przewodu pokarmowego.
- Zwiększa wydzielanie soku żółciowego.
- Zmniejsza pocenie.
Szałwia zyskała szczególną popularność w leczeniu chorób ginekologicznych. Roślina zawiera hormony, które stymulują proces owulacji, czyli dojrzewanie pęcherzyków i formowanie się komórki jajowej.
Wpływ rośliny na układ rozrodczy:
- Normalizuje poziom hormonów.
- Zwiększa poziom estrogenu we krwi.
- Zapobiega i leczy endometriozę.
- Reguluje i przywraca cykl menstruacyjny.
- Łagodzi objawy PMS i menopauzy.
W przypadku jajników wielopęcherzykowych i ich powikłań przygotowuje się napar z szałwii. Drobno posiekaną łyżkę ziela zalewa się 200 ml wrzącej wody. Lek należy parzyć w szczelnie zamkniętym naczyniu przez 15 minut. Następnie filtruje się i przyjmuje 1/3 szklanki 3-4 razy dziennie przed posiłkami.
W celu poczęcia napar przyjmuje się od 4 dnia cyklu miesiączkowego do oczekiwanej owulacji. W cyklach bezowulacyjnych napar przyjmuje się w dowolnym dniu cyklu, licząc go jako 5 dzień od wystąpienia miesiączki. Jeśli zajdzie w ciążę, należy przerwać przyjmowanie szałwii. Napary i wywary z rośliny są przeciwwskazane w przypadku nadwrażliwości na jej składniki, a także w okresie laktacji.
Homeopatia
Alternatywną metodą leczenia wielu chorób jest homeopatia. W przypadku zespołu MFY środki homeopatyczne dobierane są na podstawie typu konstytucjonalnego pacjenta. Oznacza to, że nie tylko przyczyny i objawy patologii są brane pod uwagę, ale także cechy funkcjonalne organizmu, spowodowane różnymi czynnikami.
Środki homeopatyczne:
- Apis – normalizuje pracę jajników, leczy i zapobiega rozwojowi zaburzeń endokrynologicznych we wczesnym okresie ciąży.
- Aurum Iodine – wielopęcherzykowa choroba jajników, torbiele przydatków, mięśniaki macicy.
- Berberys - kłujący i piekący ból w dolnej części brzucha.
- Aurum Metallicum – zaburzenia hormonalne, miażdżyca, nadciśnienie.
- Jod - niedoczynność jajników, mastopatia, bóle w podbrzuszu.
Leki homeopatyczne można stosować wyłącznie po konsultacji z lekarzem prowadzącym. Wszystkie leki i schemat ich stosowania dobiera homeopata, indywidualnie dla każdego pacjenta.
Leczenie chirurgiczne
Jeśli metody leczenia zachowawczego nie przynoszą oczekiwanego rezultatu, wskazana może być interwencja chirurgiczna. Głównym wskazaniem do zabiegu są zmiany przerostowe w tkankach jajnika i endometrium.
Leczenie chirurgiczne przeprowadza się metodą małoinwazyjną - laparoskopią. Wynika to z faktu, że tradycyjna operacja laparotomii pozostawia po sobie wiele powikłań, jednym z nich są zrosty w narządach miednicy i jamie brzusznej.
Inną skuteczną metodą chirurgiczną jest kauteryzacja. Operacja ma na celu usunięcie niedorozwiniętych torebek i nadmiaru dominujących pęcherzyków. Wczesne leczenie pozwala na pełne przywrócenie zdolności funkcjonalnych jajników i owulacji, a także uniknięcie problemu niepłodności.
Laparoskopia jajników wielopęcherzykowych
Popularną małoinwazyjną metodą leczenia chirurgicznego jest laparoskopia. Stosuje się ją zarówno w celach terapeutycznych, jak i diagnostycznych. Główne wskazania do jej wykonania w przypadku jajników wielopęcherzykowych to:
- Nieskuteczna terapia zachowawcza.
- Niepłodność spowodowana brakiem owulacji.
- Nowotwory złośliwe.
- Silny ból międzymiesiączkowy.
- Usunięcie niedorozwiniętych mieszków włosowych.
- Zmiany policystycznych jajników.
Przed zabiegiem pacjentowi przepisuje się szereg badań przygotowawczych: ogólne badania kliniczne, badania krwi w kierunku kiły, HIV i zapalenia wątroby, USG narządów miednicy mniejszej, prześwietlenie klatki piersiowej, rozmaz flory z narządów płciowych.
Na 12 godzin przed planowanym zabiegiem pacjent musi powstrzymać się od jedzenia i ograniczyć przyjmowanie płynów. Jest to konieczne, aby zapobiec wymiotom w okresie pooperacyjnym. Ponadto, dzień przed zabiegiem, jelita są oczyszczane za pomocą lewatywy lub środków przeczyszczających.
Jeśli po laparoskopii zostaną zachowane oba jajniki, szanse na pomyślne poczęcie znacznie wzrastają. Zaleca się planowanie ciąży w następnym cyklu lub po całkowitym wyzdrowieniu. Okres rehabilitacji trwa miesiąc. Owulacja występuje 10–14 dnia. W rzadkich przypadkach występują niewielkie opóźnienia w miesiączce. Ponadto wiele pacjentek zauważa pojawienie się plamienia międzymiesiączkowego przez 7–14 dni, które mija w miarę postępu rekonwalescencji.
Dieta i odżywianie w przypadku jajników wielopęcherzykowych
Aby jajniki funkcjonowały prawidłowo, konieczna jest zbilansowana dieta. Dieta na MFY jest obowiązkowym elementem kompleksowego leczenia. Zdrowa dieta zwiększa produkcję niezbędnych hormonów, pomaga normalizować masę ciała i przyspiesza proces rekonwalescencji.
Zasady dietoterapii:
- Podstawą diety powinny być produkty o niskim indeksie glikemicznym. Minimalna ilość węglowodanów ułatwia pracę trzustki i normalizuje produkcję insuliny.
- Równowaga białek, tłuszczów i węglowodanów. Należy ograniczyć spożycie tłuszczów zwierzęcych, które są bogate w cholesterol.
- Frakcyjna dieta – 5-6 posiłków dziennie w małych porcjach. Dzienna dieta powinna mieścić się w granicach 1500-1800 kcal.
Przydatne produkty:
- Wątroba i chude mięso.
- Żółtka jaj.
- Produkty pszczelarskie.
- Ciemny chleb i otręby.
- Marchew, rokitnik, czerwona papryka, dynia.
- Oleje roślinne.
- Fasola, zboża, orzechy.
- Cytrus.
- Owoce morza.
- Fermentowane produkty mleczne.
Podczas diety należy unikać spożywania produktów szkodliwych dla żeńskiego układu rozrodczego: fast foodów, pieczywa, ziemniaków, słodyczy, żywności instant i żywności z różnymi dodatkami chemicznymi (aromaty, barwniki, aromaty). Alkohol jest zabroniony, ponieważ wyzwala procesy destrukcyjne w jajnikach i zaburza ich funkcjonowanie.


 [
[