Ekspert medyczny artykułu
Nowe publikacje
Koronawirus COVID 19
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Pod koniec 2019 roku świat został zszokowany mało zbadaną infekcją wirusową – tzw. „chińskim wirusem”, czyli koronawirusem COVID-19. Mowa o ostrej patologii wirusowej, która charakteryzuje się dominującym uszkodzeniem układu oddechowego i, w mniejszym stopniu, przewodu pokarmowego. Koronawirus jest infekcją odzwierzęcą – czyli taką, która może być przenoszona na ludzi od chorych zwierząt.
Koronawirus COVID-19 jest niebezpieczny przede wszystkim dlatego, że niewiele o nim wiadomo i nie ma konkretnych terapii ani szczepionek, które mogłyby uratować przed zakażeniem. Dlatego niezwykle ważne jest, aby ludzie wiedzieli jak najwięcej o tej chorobie: jest to konieczne do zapobiegania i wczesnego wykrywania przypadków patologii. Nie bez powodu mówi się: przezorny zawsze ubezpieczony.
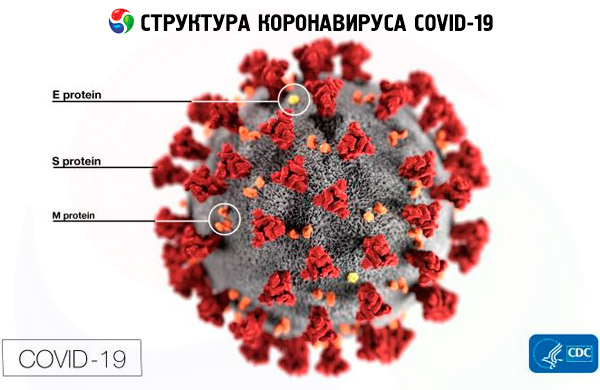
Struktura Koronawirus COVID 19
Ekspertom udało się ustalić strukturę białkową koronawirusa COVID-19, która umożliwia mu wnikanie do komórek. To odkrycie jest bardzo ważne dla nauki, ponieważ ułatwia pracę nad stworzeniem konkretnej szczepionki przeciwwirusowej.
Wcześniej naukowcy odkryli, że koronawirus COVID-19 jest bezpośrednim „krewnym” patogenu SARS (atypowego zapalenia płuc). Jednak po eksperymencie okazało się, że gotowe przeciwciała przeciwko patogenowi SARS nie są w stanie związać się z „chińskim” koronawirusem. Co się dzieje?
Naukowcy opisali strukturę białka S, które pokrywa otoczkę wirusa i działa jako główne narzędzie do uszkadzania komórek. Białka są „zamaskowane” i przyjmują formę cząsteczek, które są niezbędne dla komórek: umożliwia im to wiązanie się z określonymi receptorami otoczki i przedostawanie się do środka. W szczególności białko S koronawirusa COVID-19 wchodzi w interakcję z ACE2 (enzymem konwertującym angiotensynę).
Stosując mikroskopową metodę CEM, udało się określić trójwymiarową organizację powierzchni białkowej „chińskiego” koronawirusa z rozdzielczością mniejszą niż 3,5 angstremów. Specjaliści zaczęli badać oryginalne białka S, które nie wniknęły do komórki.
W rezultacie cząsteczka praktycznie nie różniła się od cząsteczki patogenu SARS. Ale nadal występowały pewne różnice: na przykład segment wiążący się z receptorem ACE2 miał zwiększone powinowactwo do celu, co powoduje szybką i łatwą infekcję komórek oraz dalsze rozprzestrzenianie się patogenu. Przeciwciała przeciwko zakażeniu SARS nie są w stanie dobrze wiązać się z białkami S koronawirusa COVID-19, więc oczekiwany efekt wiązania nie występuje. Niemniej jednak trwają badania nad strukturą wirusa.
Cykl życia Koronawirus COVID 19
Koronawirusy są znane nauce od dawna. Jest to dość duża rodzina wirusów, zdolna do powodowania rozwoju różnych patologii - łagodnych odmian, takich jak przeziębienie, i najcięższych (w szczególności znane są takie złożone zakażenia koronawirusem, jak zespół bliskowschodniego układu oddechowego MERS-CoV, ostry zespół oddechowy SARS-CoV). Najnowszy z tych znanych patogenów - koronawirus COVID-19 - to nowa kultura mikroorganizmów, która nie została jeszcze zidentyfikowana u ludzi.
Cykl życia koronawirusa COVID-19 nie wymaga DNA, co stanowi jego znaczącą różnicę w stosunku do innych już zbadanych infekcji zawierających RNA (na przykład HIV). To w szczególności wyjaśnia nieskuteczność leczenia antyretrowirusowego stosowanego w celu zahamowania rozwoju HIV. Nośnikiem danych genetycznych w koronawirusie nie jest DNA, ale pojedynczy łańcuch RNA składający się z 20-30 000 nukleotydów. Oznacza to, że białko wirusa jest wytwarzane przez dotkniętą chorobą komórkę bezpośrednio na RNA, które maskuje się jako macierzyste RNA nośnika. Po wniknięciu do komórki wirus wytwarza specyficzną substancję enzymatyczną - polimerazę RNA, która tworzy kopie genomu wirusa. Następnie dotknięta chorobą komórka wytwarza pozostałe białka, a na niej zaczynają rozwijać się nowe wiriony.
Pod mikroskopem cząsteczka wirusa ma wygląd owalu z masą maleńkich kolców utworzonych przez białko S. To specjalne białko działa jak rodzaj magnesu, wiążąc się z celem na powierzchni komórki dotkniętego organizmu.
Według Światowej Organizacji Zdrowia okres inkubacji choroby koronawirusowej COVID-19 wynosi średnio 2-14 dni. Jednak chińscy lekarze już stwierdzili, że zdarzały się przypadki, w których okres ten został wydłużony do 27 dni. Jednocześnie osoba zakażona jest zdolna do rozprzestrzeniania infekcji od pierwszego dnia inkubacji.
Inne ciekawe fakty na temat koronawirusa COVID-19:
- Koronawirus otrzymał swoją nazwę ze względu na specyficzną konfigurację związku białkowego, która przypomina koronę.
- Koronawirus COVID-19 jest uznawany za mniej patogenny niż poprzedni podobny wirus SARS, który „szalał” w 2003 r. i doprowadził do śmierci 10% osób, które zachorowały (dla porównania: około 3% osób, które zachorowały na COVID-19, umiera).
- Według ekspertów wskaźnik zachorowań powinien się zmniejszyć wraz z nadejściem cieplejszej pogody, ponieważ koronawirus lepiej się rozwija i przetrwa w chłodnych warunkach.
- Głównym zagrożeniem koronawirusa COVID-19 jest wysokie prawdopodobieństwo uszkodzenia płuc. Najczęściej śmierć następuje w wyniku ciężkiego zapalenia płuc.
- Nie ma jeszcze informacji na temat odporności po zakażeniu koronawirusem. Na samym początku lekarze mówili o wykształceniu się odporności nabytej, ale później odnotowano kilka przypadków nawrotu u osób, które wyzdrowiały z koronawirusa COVID-19. Dlatego kwestia odporności pozostaje dziś otwarta.
Z informacji podanych przez Ministerstwo Zdrowia wynika, że ten typ koronawirusa przenoszony jest drogą kropelkową, z jednego zakażonego organizmu na drugi.
Ludzie są uważani za najbardziej zaraźliwych, gdy wykazują objawy. Możliwe jest rozprzestrzenianie się wirusa zanim ludzie wykazują objawy.
Jak łatwo rozprzestrzenia się wirus? Rozprzestrzenia się poprzez kontakt z zanieczyszczonymi powierzchniami lub przedmiotami. Możliwe jest, że osoba może zarazić się COVID-19, dotykając powierzchni lub przedmiotu, na którym znajduje się wirus, a następnie dotykając własnych ust lub nosa.
Możliwa jest również droga feko-oralna: na przykład w Hongkongu ludzie zakażali się poprzez kanalizację oraz nieumyte ręce.
Nie ma dowodów sugerujących, że jakiekolwiek zwierzę, w tym zwierzęta domowe, może być źródłem zakażenia tym nowym koronawirusem. Do tej pory CDC nie otrzymało żadnych raportów o zwierzętach domowych lub innych zwierzętach zachorowanych na COVID-19. Obecnie nie ma dowodów na to, że zwierzęta domowe mogą rozprzestrzeniać COVID-19. Jednak ponieważ zwierzęta mogą rozprzestrzeniać inne choroby na ludzi, zawsze dobrym pomysłem jest mycie rąk.
Koronawirus rozprzestrzenia się szybciej. Zwykła grypa ma liczbę reprodukcyjną około 1,3, co oznacza, że każda zarażona osoba może zarazić średnio 1,3 osoby. Liczba ta jest używana do pomiaru potencjału epidemii. Gdy jest większa niż jeden, choroba ma tendencję do rozprzestrzeniania się. W 2009 roku, podczas pandemii grypy H1N1, wirus miał liczbę reprodukcyjną 1,5. Dostępne badania sugerują, że liczba reprodukcyjna koronawirusa wynosi od 2 do 3.
Podobnie jak wirus grypy, koronawirusy są wirusami otoczkowymi, co czyni je wrażliwymi na warunki środowiskowe, takie jak wysokie temperatury, wysuszenie i światło słoneczne. Wirus przeżywa w kropli przez 28 dni, jeśli temperatura jest poniżej 10 stopni, i tylko jeden dzień, gdy temperatura przekracza 30 stopni.
Objawy
Według danych Europejskiego Centrum ds. Zapobiegania i Kontroli Chorób koronawirus COVID-19 charakteryzuje się następującymi podstawowymi objawami:
- wzrost temperatury;
- kaszel o różnym nasileniu;
- trudności w oddychaniu, duszność;
- ból mięśni;
- silne uczucie zmęczenia.
Nudności i biegunka to inne możliwe objawy koronawirusa: zgłaszane są w 10% przypadków i mogą nawet poprzedzać inne objawy. We wczesnych raportach z Wuhan, 2–10% pacjentów z COVID-19 miało objawy żołądkowo-jelitowe, takie jak biegunka, ból brzucha i wymioty. [ 1 ], Ból brzucha zgłaszano częściej u pacjentów przyjmowanych na oddział intensywnej terapii niż u tych, którzy nie wymagali opieki OIOM, a 10% pacjentów miało biegunkę i nudności 1–2 dni przed wystąpieniem gorączki i objawów oddechowych.
Niektórzy pacjenci doświadczają zapalenia spojówek. Można zauważyć, że objawy mają zazwyczaj wiele wspólnego z infekcją grypową. Istnieją jednak pewne różnice w stosunku do grypy:
- Zakażenie koronawirusem zaczyna się dosłownie nagle - chory zapada na chorobę, mimo że jeszcze przed chwilą nic nie zwiastowało kłopotów;
- temperatura wzrasta gwałtownie i mocno – często powyżej 39°C;
- kaszel jest suchy, nie przynosi ulgi, jest wyniszczający;
- duszności może towarzyszyć ból w klatce piersiowej, co świadczy o rozwoju wirusowego zapalenia płuc;
- Osłabienie u chorych jest tak duże, że często nie są w stanie nawet unieść ręki czy nogi.
Kiedy koronawirus COVID-19 dostanie się do organizmu, atakuje przede wszystkim dolne drogi oddechowe. W przypadku grypy najpierw atakowany jest górny układ oddechowy.
Jeśli pojawią się jakiekolwiek podejrzane objawy, należy natychmiast skontaktować się ze specjalistą chorób zakaźnych lub lekarzem rodzinnym.
Diagnostyka
Jeśli podejrzewasz, że zostałeś zarażony koronawirusem COVID-19, powinieneś udać się do lekarza. Jeśli twoje podejrzenia są uzasadnione, lekarze pobiorą od pacjenta materiał biologiczny i prześlą go do laboratorium wyposażonego w specjalne systemy testowe do wykrywania wirusa. Systemy te są dostępne w wystarczających ilościach w kluczowych placówkach medycznych i laboratoriach: nie brakuje ich.
Działanie takich testów opiera się na znanej metodzie PCR – reakcji łańcuchowej polimerazy. Technika ta ma wiele zalet: jest powszechna, bardzo czuła, a wynik można uzyskać dość szybko. Do określenia choroby zakaźnej biomateriał pobiera się najczęściej z nosogardła pacjenta, ale materiałem badawczym może być również śluz, plwocina, mocz, krew itp. [ 2 ], [ 3 ]
Do tej pory opracowano już kilka systemów testowych. Niektóre z nich są ukierunkowane wyłącznie na wykrywanie koronawirusa COVID-19, podczas gdy inne mogą również wykrywać patogen SARS - zespół ciężkiej ostrej niewydolności oddechowej. Ważne jest, aby wszystkie testy mogły wykrywać patologię nawet na najwcześniejszych etapach rozwoju.
Jeśli chodzi o inne metody diagnozowania koronawirusa, są one pomocnicze i mogą być stosowane do oceny stopnia uszkodzenia narządów wewnętrznych i układu oddechowego. Na przykład zdjęcia rentgenowskie służą do wykluczenia lub potwierdzenia rozwoju zapalenia płuc.
Diagnostyka różnicowa
Diagnostykę różnicową zakażeń koronawirusem przeprowadza się w przypadku zakażenia rinowirusem, wirusowego zapalenia żołądka i jelit, zakażenia RS.
Leczenie
Do tej pory nie ma konkretnego leczenia choroby wywołanej przez koronawirusa COVID-19. Główna terapia ma na celu wsparcie organizmu pacjenta zgodnie z jego stanem klinicznym.
Chińscy lekarze testują kombinację kilku leków przeciwwirusowych jednocześnie. Stosowane są duże dawki znanego leku przeciwgrypowego Oseltamivir, a także leki na HIV, takie jak Lopinavir i Ritonavir. Wielu pacjentów przeszło pomyślnie leczenie lekiem przeciwwirusowym Abidol: [ 4 ] lek ten jest włączony do jednego ze schematów leczenia koronawirusa COVID-19, w połączeniu z rybawiryną i fosforanem chlorochiny, [ 5 ] interferonem lub Ritonavirem (Lopinavirem). Rozpoczęto badanie kliniczne Remdesiviru, [6 ] Baricitinibu w leczeniu COVID-19.
Wykazano, że stosowanie kombinacji trzech leków przeciwwirusowych z lekiem immunostymulującym (lopinawir-rytonawir plus lek przeciwwirusowy rybawiryna i zastrzyki beta-interferonu) we wczesnych stadiach jest skuteczne w łagodzeniu objawów i skracaniu czasu wydalania wirusa oraz pobytu w szpitalu u pacjentów z chorobą o łagodnym lub umiarkowanym nasileniu.
Wyniki wstępnych badań pokazują, że remdesivir skraca czas rekonwalescencji u pacjentów z koronawirusem z 15 do 11 dni.
Zatwierdzony przez FDA lek przeciwpasożytniczy iwermektyna hamuje replikację SARS-CoV-2 (COVID-19) in vitro. Pojedyncze leczenie było w stanie spowodować 5000-krotną redukcję wirusa w ciągu 48 godzin w hodowli komórkowej. Leczenie iwermektyną spowodowało 99,8% redukcję związanego z komórkami wirusowego RNA (co wskazuje na nieuwolnione i nieopakowane wiriony). [ 7 ] Iwermektyna jest szeroko dostępna ze względu na jej umieszczenie na Modelowej Liście Podstawowych Leków WHO.
Oprócz leków przeciwwirusowych, obowiązkowa jest terapia objawowa. Przepisywane są leki normalizujące temperaturę, łagodzące kaszel, łagodzące obrzęki itp. Możliwe jest również stosowanie swoistych immunoglobulin i kortykosteroidów - przy narastającym pogorszeniu stanu pacjenta, przy przedłużającej się limfopenii, przy obniżonym wysyceniu krwi tlenem.
Jeśli istnieje ryzyko powikłań wywołanych koronawirusem, stosuje się antybiotykoterapię i sztuczną wentylację.
Przeczytaj ten artykuł, aby poznać najnowsze i najbardziej aktualne opcje leczenia pacjentów z COVID-19.
Zapobieganie Koronawirus COVID 19
Obecnie nie ma konkretnej profilaktyki zakażenia koronawirusem COVID-19, chociaż prace nad stworzeniem szczepionek są prowadzone dość aktywnie. Istnieją jednak ogólne metody zapobiegania chorobom wirusowym, które mają zastosowanie również do zakażenia koronawirusem. Jak więc można chronić się przed zakażeniem koronawirusem?
Ważne jest regularne mycie rąk i dezynfekcja przedmiotów codziennego użytku (telefonów, pilotów, myszek komputerowych, kluczy, klamek itp.).
Unikaj dotykania twarzy, oczu itp. nieumytymi rękami.
Każdy powinien mieć przy sobie środki dezynfekujące – przede wszystkim do dezynfekcji rąk. Koronawirus ginie po wystawieniu na działanie alkoholu.
Należy zachować ostrożność, przebywając w miejscach, w których gromadzą się duże ilości ludzi (transport, supermarkety itp.) – najlepiej jak najmniej dotykać rękoma powierzchni i przedmiotów użytku wspólnego lub nosić rękawice ochronne.
Nie możesz brać jedzenia ze wspólnego pojemnika lub opakowania, podawać ręki ani wchodzić w bliższe interakcje z osobami, których dobrze nie znasz – przynajmniej do czasu ustabilizowania się obrazu epidemiologicznego koronawirusa.
W celach profilaktycznych można nosić bandaż ochronny (maskę), choć jest to bardziej wskazane dla osób, które już chorują. Maseczki jednorazowe należy zmieniać co 2-3 godziny. Ponowne ich noszenie jest zabronione.
Zarówno w domu, jak i w pracy należy systematycznie wietrzyć wszystkie pomieszczenia.
Nie należy przyjmować żadnych leków „profilaktycznie”: takie działania nie uchronią przed koronawirusem, ale mogą „rozmyć” obraz kliniczny w przypadku zachorowania, co negatywnie wpłynie na rokowanie.
W czasie epidemii nie zaleca się odbywania długich podróży i wyjazdów. Jeśli jednak nie możesz się bez tego obejść, ważne jest, aby przestrzegać poniższych zasad:
- Już na etapie planowania podróży należy zasięgnąć informacji na temat sytuacji epidemiologicznej związanej z koronawirusem;
- Należy zabrać ze sobą i stosować środki ochrony układu oddechowego;
- W czasie podróży można pić wyłącznie wodę zakupioną w sklepach w zamkniętych pojemnikach i spożywać wyłącznie żywność poddaną obróbce termicznej;
- Należy regularnie myć ręce, także przed jedzeniem i po wizycie w miejscach publicznych.
Należy unikać targowisk, na których sprzedawane są zwierzęta i owoce morza, a także różnych wydarzeń, w których biorą udział duże ilości zwierząt mogących być źródłem zakażenia koronawirusem.
Inne ważne zalecenia profilaktyczne:
- Staraj się trzymać z dala od innych osób – co najmniej 1 metr.
- Odżywiaj się zdrowo, prowadź zdrowy tryb życia i częściej spaceruj na świeżym powietrzu.
- Jeśli ktoś w domu jest chory, powiedz o tym lekarzowi rodzinnemu. Jeśli to możliwe, wyznacz choremu osobne pomieszczenie, ogranicz z nim kontakt, załóż opatrunek medyczny. Częściej myj ręce detergentem, dezynfekuj przedmioty, wietrz pomieszczenia.
Jeśli podejrzewasz, że miałeś kontakt z osobą zarażoną COVID-19 lub niedawno wróciłeś z innego kraju, zadzwoń do swojego lekarza rodzinnego i wyjaśnij sytuację. Nie powinieneś sam udawać się do placówki medycznej, aby nie narażać innych na ryzyko. Następnie ściśle przestrzegaj zaleceń lekarza.
Czym są szczepionki przeciwko COVID-19, jakie są ich rodzaje i różnice, przeczytasz w tym artykule.
Prognoza
Średnio całkowity czas trwania choroby koronawirusowej COVID-19, wliczając okres inkubacji, wynosi nieco ponad miesiąc. W przypadku braku leczenia, a także w innych niekorzystnych okolicznościach, mogą rozwinąć się powikłania:
- ciężkie zatrucie organizmu;
- wzrastająca ostra niewydolność oddechowa;
- obrzęk płuc;
- niewydolność wielonarządowa.
Jeśli rozwiną się powikłania, rokowanie w zakresie patologii koronawirusa jest niekorzystne – w wielu przypadkach pacjent umiera.
Według WHO 2% zidentyfikowanych pacjentów zmarło w Wuhan i około 0,7% poza Wuhan. Współczynniki śmiertelności są 15 razy wyższe niż w przypadku zwykłej grypy (0,13%) i grypy H1N1 (0,2%).
Badanie opublikowane w czasopiśmie medycznym The Lancet Infectious Diseases 30 marca 2020 r. wykazało, że wskaźnik śmiertelności z powodu koronawirusa jest niższy niż wcześniej podawano, ale nadal bardziej śmiertelny niż grypa sezonowa i wynosi około 0,66%. Ten wskaźnik śmiertelności z powodu koronawirusa jest niższy niż poprzednie szacunki, ponieważ uwzględnia potencjalnie łagodniejsze przypadki, które często pozostają niezdiagnozowane, ale nadal jest znacznie wyższy niż 0,1% osób, które umierają z powodu grypy.
Jeśli chodzi o prognozę rozprzestrzeniania się infekcji wirusowej, eksperci głoszą dwie opcje. Pierwsza z nich zakłada rozprzestrzenianie się koronawirusa do poziomu pandemii. Druga opcja mówi o wybuchach choroby w różnych częściach planety z dalszym ustanowieniem kontroli nad patogenem i stopniowym zanikaniem rozprzestrzeniania się.
Aby poprawić prognozę zachorowań, należy wprowadzić terminowe środki kwarantanny i ograniczyć masowe zgromadzenia ludzi. Większość ekspertów jest przekonana, że wraz z nadejściem ocieplenia koronawirus COVID-19 straci swoją aktywność, a odsetek zachorowań znacznie się obniży.

