Rentgen w talii z testami funkcjonalnymi: jak się przygotować i jak to zrobić?
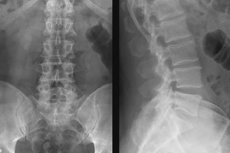
Najbardziej dostępną diagnozą, która umożliwia wizualizację wewnętrznej struktury i ocenę stanu kości szkieletowych kręgosłupa, jest radiografia. Zabieg jest bezbolesny, nie wymaga skomplikowanego przygotowania, przystępnego cenowo i wykonanego szybko w prawie wszystkich placówkach medycznych. Lędźwiowego Radiografia stosuje się przede wszystkim do wykrywania wad struktury kości (złamań kostne krzywiznę, offset, przesuwa nowotworów i procesy zapalne), ponieważ większość przeciwieństwie tkanek i wyraźnie widoczne w badaniu radiologicznym.
Tylko to badanie czasami nie wystarcza do oceny stanu fibro-chrzęstnych struktur krążków międzykręgowych i tkanek miękkich. Aby dokładnie ustalić, że istnieją rozciągnięcia mięśni i więzadeł, uszkodzenie nerwów i naczyń, przepuklina kręgosłupa, dodatkowe metody powinny być stosowane dodatkowo.
Wskazania do zabiegu
Wyślij pacjenta do radiografii kręgosłupa lędźwiowego mogą być różni specjaliści: terapeuta, neurolog, kręgarz, onkolog, ortopeda. Kierując pacjenta do działu diagnostycznego, lekarz wskazuje na kręgosłup, który ma być zbadany i na rzekomą diagnozę.
Podstawą skierowania pacjenta na zdjęcie rentgenowskie może być:
- dolegliwości i drętwienie mięśni kończyn dolnych;
- założenia dotyczące możliwych deformacji kręgosłupa w tym obszarze: dyslokacja dysków, przepuklina, przyrosty kostne, ucisk, ból, mrowienie, drętwienie w okolicy lędźwiowej;
- urazy pourazowe: złamania, zwichnięcia, podwichnięcia kręgosłupa lędźwiowego;
- choroby onkologiczne tej lokalizacji, pierwotne i przerzutowe;
- kolagenozy;
- rzekoma infekcja kręgosłupa - zapalenie kości i szpiku, kiła, gruźlica;
- podejrzewane wady wrodzone kręgosłupa;
- badanie przed- i pooperacyjne;
- monitorowanie wyników terapii.
Przygotowanie
Przed wykonaniem danego działania diagnostycznego wymagane jest proste przygotowanie do badań. Procedura radiografii dolnej części kręgosłupa za pomocą promieniowania rentgenowskiego wykonywana jest rano na czczo. Wcześniej, poprzedniej nocy, konieczne było oczyszczenie jelit. Dokonuje się tego, aby gazy nagromadzone w jelicie nie zniekształciły klarowności obrazu i, odpowiednio, wyniku badania.
Wydaje się, że wszystko jest proste i jasne, niemniej jednak, jak oczyścić jelito przed wykonaniem badania rentgenowskiego? Istnieje kilka sposobów czyszczenia.
Możliwe jest skorzystanie z pomocy lekarzy i wykonanie hydrokolonoterapii. Procedura czyszczenia jelit strumieniem wody zajmie około 20 minut, będzie kosztować pewną ilość pieniędzy i czasu spędzonego na wizytę w placówce medycznej po wcześniejszym umówieniu.
Większość pacjentów woli nie zawracać sobie głowy i zrobić własną oczyszczającą lewatywę przed rentgenem w domu. Aparatem do tej procedury jest z reguły każdy w domowej apteczce - silikonowej (gumowej) gruszce lub kubku Esmarcha. Przez dowolne urządzenie w jelicie dorosłego, musisz wlać 1,5-2 litrowy roztwór o temperaturze około 37-38 ℃. Najprostszym i najpopularniejszym rozwiązaniem jest przegotowana woda z rozpuszczoną w niej solą w proporcjach: łyżeczka soli na ½ litra wody, dlatego w 1,5 litra rozpuścimy trzy łyżki, aw dwóch - cztery.
Możesz zaparzyć rumianku lekarskiego zgodnie z zaleceniami przedstawionymi w instrukcji na opakowaniu. Oczyszczająca lewatywa przed promieniowaniem rentgenowskim za pomocą tego wlewu oczyszcza gazy i sanityzuje jelita.
Gdy roztwór jest przygotowany i wlewa się do kubka Esmarch, pacjent leży na lewym boku, lekko ugnij kolana i wstrzykuje się z końcówką, nasmarowane wazeliną do swojego odbytu, naciśnij węża i roztwór powoli wlewa się do jelita. Następnie musisz starać się utrzymać to rozwiązanie tak długo, jak to możliwe. Następnie - odwiedź toaletę i pozbądź się zawartości jelit.
Dla tych, którzy nie tolerują procedurę czyszczenia za pomocą lewatywy, można użyć innych metod: pić w nocy kilka (5-7) szklanki osolonej wodzie lub użyć specjalnych leków Fortrans - środek przeczyszczający, przeznaczony do czyszczenia jelita przed operacją i procedur diagnostycznych. Lek rozcieńcza się wodą w proporcjach jednego pakietu na litr, a ilość wody oblicza się ze stosunku 1 litr na 15-20 kg masy ciała. Piją powoli środek przeczyszczający. Szybkość absorpcji roztworu powinna wynosić około litra na godzinę. Całą porcję roztworu można wypić w nocy podczas jednego siedzenia lub podzielić na dwie porcje.
Istnieją różne opcje. Są one wyraźnie opisane w instrukcjach do środka przeczyszczającego. Pacjent wybiera dla siebie najbardziej odpowiednią opcję, w zależności od czasu zabiegu i własnych możliwości wchłaniania dużej ilości płynu. Fortrans jest skutecznym i bezpiecznym lekiem, ale, podobnie jak wszystkie leki, istnieją przeciwwskazania do jego stosowania. To uczulenie, uszkodzenie błony śluzowej jelita z różnych powodów - zapalenie, guzy, polipowatość, ryzyko niedrożności, przypadkowo, lewatywa jest również niepożądane w tych przypadkach. Jeśli zażywasz leki, powinieneś zapoznać się ze szczegółami interakcji w instrukcjach do Fortrans.
Należy również zauważyć, że lewatywy nie są podawane, a środek przeczyszczający nie jest przyjmowany natychmiast po posiłku. Konieczne jest, aby ostatni posiłek trwał co najmniej trzy godziny, a to będzie ostatni posiłek przed zabiegiem. Czyste, nie woda sodowa wieczorem można pić, jeśli chcesz, ale nie litrów, ale kilka łyków.
Ważna jest także dieta przed prześwietleniem kręgosłupa lędźwiowego. O dwa lub trzy dni przed planowanym środków diagnostycznych nie powinny jeść ciężkostrawne jedzenie, a jedzenie, które promuje gazowania. Należą do nich świeże babeczki, ciastka i inne słodycze, masło, napoje bezalkoholowe, kawa i alkohol, świeże mleko, chleb, fasola, kapusta w dowolnej postaci, wędzone mięso i ryby, kiełbasa, surowe warzywa i owoce.
Wiele osób ma pytanie, które można zjeść przed prześwietleniem okolicy lędźwiowej. Zrelaksuj się, dieta nie jest trudna. Jeśli zjesz kawałek chleba (a nie pół bochenka chleba) z gulaszem lub zupą zupy, to wszystko to sprawi, że będzie mniej. To samo dotyczy szklanki mleka i kanapki z kiełbasą. Niemniej jednak, jeśli możliwe jest dokonanie wyboru, należy preferować łatwo trawione jedzenie: zupy, przeciery warzywne, buliony mięsne. Jest to możliwe z mięsa lub ryb, ale gotowane lub pieczone. Z napojów lepiej jest dać herbatę i czystą wodę. Oczywiście bez wody sodowej, alkoholu, kawy i grochówki można robić trzy lub cztery dni. Kapusta powoduje również zwiększoną produkcję gazu u wielu osób. Ogólnie rzecz biorąc, każdy zna swoją reakcję na produkty i może przyjąć wynik. Jeśli występują problemy z trawieniem pokarmu podczas okresu przygotowania, przed jedzeniem można zażyć preparat enzymatyczny (mezim, festal), który wspomaga trawienie. Wraz z pojawieniem się meteorytu, który pojawił się w niewłaściwym czasie, możesz również poradzić sobie z aktywnym węglem drzewnym lub enterosglem.
W przeddzień prześwietlenia zalecane jest, aby jeść ostatni nie później niż sześć godzin, tak aby szczyt czyszczenia nie występował w nocy.
Dodatkowo, nosząc bieliznę rano przed zabiegiem, zwróć uwagę na to, że nie została ona ozdobiona - metalowe rozpylanie, cyrkonie.
Technika RTG kręgosłupa lędźwiowego
W dniu badania nie wolno jeść, pić, palić. W pokoju rentgenowskim przed zajęciem miejsca wskazanego przez lekarza i przyjęcie wymaganej pozycji, oprócz odzieży wierzchniej (która zostanie zdjęta przed praniem), pacjent musi usunąć wszystkie metalowe wyroby z jego ciała.
Rentgen kręgosłupa lędźwiowego wykonywany jest w większości przypadków, gdy pacjent zajmuje pozycję leżąca na plecach (prosta projekcja tylna) lub na boku (boczna), czasami w zależności od możliwości sprzętu, siedzenia lub stania. W razie potrzeby dodatkowe informacje mogą być przypisane do kręgosłupa w ukośnej projekcji.
Pacjent leży na stole i zajmuje odpowiednią pozycję, przylegając do przedmiotowych obszarów ciała (szyi i klatki piersiowej) przykrytej kamizelką prowadzącą w celu ochrony znajdujących się tam narządów przed promieniowaniem. Podczas obrazowania pacjent nie powinien poruszać się ani nawet oddychać, starannie przestrzegając wymagań radiologa. Sam zabieg trwa kilka minut, zdjęcia są zwykle gotowe w kwadrans.
W oparciu o wersję diagnostyczną już otrzymanych obrazów, a także - biorąc pod uwagę skargi pacjenta, można przepisać radiografię kręgosłupa lędźwiowego z testami funkcjonalnymi. Celem tego badania jest ocena mobilności tego działu. Obraz jest wykonywany w maksymalnych pozycjach wygiętego i wyprostowanego kręgosłupa. Zdjęcia wykonane w pozycji stojącej lub siedzącej są uważane za preferowane i najbardziej pouczające, ale można użyć pozycji leżącej, biorąc pod uwagę rodzaj sprzętu, zadania ankietowe i stan zdrowia pacjenta.
Funkcjonalne prześwietlenie kręgosłupa lędźwiowego wykonuje się w rzucie bocznym.
- Pacjent stoi, dotykając bokiem pionowego stanowiska rentgenowskiego. Najpierw pochyla się tak bardzo, jak to możliwe, próbując dotknąć podłogi kolanami prosto - w tej pozycji pierwsze zdjęcie zostaje wykonane. Następnie, nieugięty, pochyla się jak najwięcej, ręce jednocześnie podnoszą, ściskając dłonie w zamku z tyłu głowy - położenie drugiego obrazu.
- Pacjent siedzi, przylgnięty do boku ciała do baru, przechylając się do przodu, ręce splecione wokół kolan i łokcie spoczywające na biodrach (pierwsze zdjęcie). Z tej samej pozycji, siedzącej za drugim obrazem, pacjent odchyla się tak bardzo, jak to możliwe, z głową odrzuconą do tyłu i zgiętą w mostku.
- Migawka w pozie zginania odbywa się po stronie w pozie embrionu, podczas gdy głowa kładzie się na zgiętym ramieniu. Drugie zdjęcie (maksymalne rozszerzenie) wykonuje się stojąc przy blacie, tylko jedną ręką pacjent przylega do krawędzi stołu.
Przeciwwskazania do zabiegu
Radiografia nie jest wykonywana u pacjentów z metalowymi lub elektronicznymi implantami.
Pacjenci cierpiący na choroby psychiczne, które uniemożliwiają wykonanie zabiegu, z powodu braku zrozumienia potrzeby przestrzegania pewnych wymagań (przyjmują właściwą postawę, wstrzymują oddech) nie planują zdjęć rentgenowskich.
Ciąża i dzieci poniżej 15. Roku życia są bezwzględnymi przeciwwskazaniami do rutynowej radiografii ze względu na niebezpieczeństwa niepożądanego wpływu na rozwój płodu nienarodzonego dziecka i rozwój kości w dzieciństwie. Jedynymi wyjątkami są przypadki, kiedy diagnoza może uratować życie tej kategorii ludności - ostre urazy i konieczność pilnej interwencji chirurgicznej. Radiografia ratunkowa do czynności życiowych jest przeprowadzana praktycznie we wszystkich kategoriach populacji, z zachowaniem środków ostrożności.
Tymczasowe zdjęcie rentgenowskie może być przeciwwskazane, jeśli pacjent nie jest w stanie utrzymać się w miejscu nawet przez krótki czas, anulowanie zabiegu z powodu niedopuszczalności może być spowodowane brakiem przygotowania jelita.
Osoby z obniżoną odpornością można odroczyć do zaplanowanej diagnozy aż do bardziej korzystnego okresu.
U osób z nadwagą badanie to może nie być wystarczająco informacyjne, ponieważ warstwy tłuszczu podskórnego prowadzą do niewystarczającej przejrzystości promieni rentgenowskich.
Normalna wydajność
Na rentgenowskie może obserwować zmiany w strukturze tkanki kostnej kręgów (współczynnik załamania światła, pęknięć, zużycie rozrzedzania i odkształcenie kości i chrząstki), różnych schorzeń kręgosłupa (zakrzywione, skurcz, przemieszczenie kręgów, cysty, procesy zapalne) wskazują na obecność guzów, przepukliny i deformacje dysków amortyzujących pomiędzy kręgami.
Zgodnie z rentgenowskim można diagnozowania choroby zwyrodnieniowej dysku lędźwiowego, osteoporoza, rwa kulszowa, spondylolisthesis, złamań kości, płytka bezpieczeństwa ostrogi, i inne przyrosty. Sporadycznie zdarza się, że zdiagnozowane są patologiczne procesy, które nie są związane z chorobami kręgosłupa.
Indywidualnie, po zrobieniu zdjęć w niezbędne projekcje i mając pewne skargi, lekarz może przepisać dodatkowe badania. Rentgen kręgosłupa lędźwiowego z testami czynnościowymi pozwala oszacować całkowitą objętość ruchów w tym obszarze. Badanie to jest konieczne, gdy pacjent ma częściowe lub całkowite ograniczenie ruchliwości części ciała związanych z patologią tej lokalizacji.
Opis prześwietlenia okolicy lędźwiowej
Zdjęcie odpowiadające normalnym widocznej części dolnej części kręgosłupa musi być równa, bez zakłóceń, liczba kręgów, ich kształt i wymiary muszą spełniać odpowiednie parametry integralność struktury tkanki kostnej nie ulec uszkodzeniu tkanek miękkich wokół grzbietu - bez obrzęku.
Rentgen ujawnia oznaki poważnych chorób kręgosłupa lub sił, aby zakładać kłopoty i wskazuje lokalizację patologicznego procesu.
Obraz wykonany jest w czarno-białej kolorystyce z obszarami o różnej intensywności. Kości są najlżejszymi, prawie białymi, przejrzystymi strukturami, a tkanki miękkie są postrzegane bardzo słabo, ponieważ promienie rentgenowskie przechodzą przez nie prawie całkowicie. Na obrazie wyraźnie widoczne są złamania - wyglądają jak ciemne nieregularne pęknięcia (pęknięcia) przekraczające kość, w miejscach złamania mogą wystąpić przesunięcia - niedopasowanie linii bocznych krawędzi kości. Skolioza jest wizualizowana na obrazie jako asymetryczny układ kręgosłupa (odchylenie z każdej strony).
Osteochondrozy lędźwiowej rozpoznaje się przez takie objawy, jak zmniejszenie prześwitu prześwitu między kręgami, w którym znajduje się krążek międzykręgowy. Ze względu na uczciwość osoby, obciążenie dolnej części kręgosłupa jest najwyższe, są zmuszeni stale ją amortyzować podczas biegania, skakania, chodzenia. To na poziomie regionu lędźwiowego wykrywane są zmiany patologiczne.
Występowanie choroby zwyrodnieniowej dysku, jak wskazano w obecności kompensacyjne zmiany zwyrodnieniowe w postaci kostne (narośla na krawędzi trzonu kręgowego), utworzone w miejscach stałego (przewlekłe) uszkodzenia więzadeł kręgosłupa.
Powikłanie spondylozy osteochondrozy jest wizualizowane na obrazie jako wzrosty podobne do dzioba, które łączą kręgi znajdujące się w sąsiedztwie.
Występuje również zauważalny spadek gęstości tkanki kostnej w kręgach, w miejscach o zmniejszonej gęstości film jest silniej zaznaczony, a obszary te stają się ciemniejsze (szary zamiast białego).
Etapy choroby można również określić na podstawie zdjęcia rentgenowskiego: pierwsza odpowiada zmniejszeniu szczeliny międzykręgowej do wysokości nieprzekraczającej jednej trzeciej wysokości kręgu; drugi - do połowy. Trzeci stopień odpowiada pozostałemu rozmiarowi szczeliny międzykręgowej, która stanowi nie więcej niż jedną trzecią wysokości trzonu kręgu.
Na zdjęciu rentgenowskim można zobaczyć lumbarizację pierwszego kręgu krzyżowego (S1). Ta patologia pojawia się jako dodatkowy fragment kręgosłupa, oddzielony od głównej osi przez oświecenie. Wada wrodzona, zwykle wykrywana przypadkowo na zdjęciu rentgenowskim. Jest to jedna z przyczyn lumbago, skoliozy i wczesnej osteochondrozy. W tym przypadku pierwszy kość krzyżowa jest częściowo lub całkowicie oddzielony od kości krzyżowej, stając się szóstym odcinkiem lędźwiowym (w normie jest ich pięć).
Uświęcenie piątego kręgu lędźwiowego (L5) pokazuje, że kręgi lędźwiowe nie są wystarczające. Istnieją cztery zamiast zalecanych pięciu i nie ma stawów fasetkowych, co również prowadzi do wczesnej osteochondrozy, spowodowanej zwiększonym obciążeniem pozostałych z powodu braku kręgu.
Przepuklina odcinka lędźwiowego kręgosłupa zależy od obecności pewnych pośrednich objawów. Można raczej podejrzewać istnienie niż dokładnie ustalić. W przypadku przepukliny dochodzi do zmiany tkanek miękkich, więc nie jest widoczna na rentgenogramie. Analizuj i porównuj ujęcia z przodu iz boku. Załóżmy, że przepuklina może mieć miejsce, jeśli kręgi wyglądają jak duże, intensywne formacje o prostokątnym kształcie, z lekko wklęsłymi bokami i zaokrąglonymi narożnikami. Rzut boczny pokazuje obecność osteofitów. Doświadczeni radiologów analizy kontury kręgów, odległość między nimi, natężenie promieni poprzez kości, ale błąd jest nadal możliwe, - objawy te mogą wskazywać, skręcenia i złamania, nowotwory, skrzywienie kręgosłupa i kifozę.
Czasami na zdjęciu rentgenowskim widoczne są zaciemnienia o ostrych okrągłych konturach, wskazujące na możliwą obecność guzów (niekoniecznie kręgosłupa, inne mogą być również rzutowane w tej strefie). Miejsca ciemniejsze z rozmytymi rozmytymi granicami mogą być interpretowane jako obrzęk zapalnych tkanek. Niemniej jednak, żaden lekarz nie powie dokładnie, co oznacza ściemnianie na zdjęciu rentgenowskim w okolicy lędźwiowej. Potrzebne są dalsze badania.
Powikłania po zabiegu
W medycynie do celów diagnostycznych stosuje się promieniowanie rentgenowskie o niskiej intensywności, które utrzymuje się przez krótki czas. Nawet przy wielokrotnym powtarzanym wykonywaniu tego środka diagnostycznego, nie mogą wystąpić natychmiastowe konsekwencje po zabiegu. I odległe, na przykład, ryzyko rozwoju onkologii w przyszłości u osób, które przeszły to badanie i nigdy nie były praktycznie takie same.
Fale elektromagnetyczne o wysokiej energii stosowane w urządzeniach do przeprowadzania radiografii nie są w stanie gromadzić się w tkankach organizmu, takich jak radioaktywne pierwiastki chemiczne, a zatem po przeprowadzeniu badania rentgenowskiego nie są wymagane żadne środki usuwające promieniowanie.
Niemniej jednak, badanie rentgenowskie powinno być wykonywane wyłącznie na podstawie zaleceń lekarza i śledzić dawkę promieniowania otrzymaną podczas całego życia. Badanie diagnostyczne przeprowadza się bez wnikania do organizmu, bezbolesne i wycofanie po zabiegu nie jest wymagane. W tym przypadku, gdy dawka napromieniania w konwencjonalnym urządzeniu 0,7 mSv cyfrowy - 0,08 mSv uzyskano procedury (w stosunku do dopuszczalnych rocznych dawkach-radiologów nie powinna przekraczać 20-50mZv).
Głównym powikłaniem po zabiegu jest przekroczenie dopuszczalnego progu promieniowania i przekroczenie go nawet na starym sprzęcie, konieczne jest wykonanie prześwietlenia kręgosłupa lędźwiowego ponad dwadzieścia razy w roku.
Odkryliśmy więc, że powikłania po procedurze radiografii nie pojawiają się. Odmowa diagnostyki może jednak prowadzić do poważnych konsekwencji, możliwe jest "przeglądanie" złamań, dyslokacji, nowotworów, zmian zwyrodnieniowych. Nieodpowiednie leczenie prowadzi do powikłań chorób, ciągłego bólu i dyskomfortu, utraty możliwości samodzielnego chodzenia.
Informacja zwrotna na temat procedury jest najkorzystniejsza, jest krótkotrwała, nie powoduje żadnych nieprzyjemnych odczuć i stanu pacjenta przed i po zabiegu się nie zmienia. Główne wrażenia i pytania dotyczą przygotowania do prześwietlenia, w szczególności czyszczenia jelita. Bardzo dobra opinia na temat Fortran. Pacjenci z doświadczeniem, którzy mają coś do porównania, nie zaleca się robienia lewatywy, ale oczyszczenia jelit za pomocą tego środka.
Dzięki niskiej rentowności radiografii, dostępności laboratoriów radiologicznych w prawie wszystkich oddziałach ambulatoryjnych, a także wysokiej zawartości informacji, jest bardzo powszechny. Kolejna porada, którą "doświadczeni" pacjenci dają: jeśli to możliwe, wykonuj zdjęcia rentgenowskie w biurach wyposażonych w najnowocześniejszy sprzęt. Ma wiele zalet - od komfortu samego pacjenta i lepszego obrazu po najniższe dawki promieniowania.
Analogi do rentgena
Alternatywną radiologiczną metodą diagnostyki jest tomografia komputerowa (CT). W przeciwieństwie do prześwietlenia rentgenowskiego lekarz otrzymuje wyraźniejszy obraz trójwymiarowy, który można skopiować na dysk laserowy lub dysk flash USB, wysłany pocztą elektroniczną. Tomografia komputerowa może być wykonana dla pacjentów z implantami. Jednak ten rodzaj badań daje najbardziej znaczące obciążenie promieniowaniem. Dawka napromieniowania za pomocą tomografii komputerowej kręgosłupa lędźwiowego wynosi 5,4 mSv.
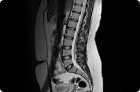
Rezonans magnetyczny (MRI) jest dość pouczający, uważany za bezpieczny. Może być również stosowany do diagnozowania urazów i chorób kręgosłupa. Jednak oprócz wysokich kosztów badania, metody ray (rentgen i tomografia komputerowa) są uważane za bardziej pouczające w badaniu struktur kostnych kręgosłupa. MRI poprawia wizualizację tkanek miękkich, naczyń i nerwów, a także nowotworów w nich.
Podczas badania pacjenta można zastosować różne metody, wybór zależy od dolegliwości pacjenta i wstępnej diagnozy, ale prześwietlenie kręgosłupa lędźwiowego jest wszechstronne i dostarcza wielu informacji oraz, co ważne, jest dostępne. W niektórych przypadkach może dać pełny obraz. W razie potrzeby można go uzupełnić za pomocą MRI.