Różyczka skóry stóp, dłoni, twarzy, paznokci
Last reviewed: 26.06.2018

Stosujemy ścisłe wytyczne dotyczące źródeł i linkujemy wyłącznie do renomowanych stron medycznych, placówek badawczych oraz, w miarę możliwości, do badań recenzowanych przez specjalistów medycznych. Należy pamiętać, że liczby w nawiasach ([1], [2] itd.) to klikalne linki do tych badań.
Jeśli uważasz, że którakolwiek z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, zaznacz ją i naciśnij Ctrl + Enter.
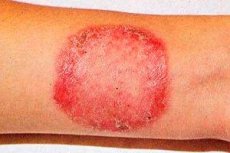
Rubrofitia (synonim: rubromykoza) jest najczęstszą chorobą grzybiczą atakującą gładką skórę, paznokcie u stóp, dłonie i włosy meszkowe.
Przyczyny rubrofitozy
Czynnikiem wywołującym chorobę jest grzyb Trichophyton rubrum. Zakażenie to stanowi 80-90% wszystkich patogenów powodujących grzybicę stóp. Zakażenie występuje w taki sam sposób jak w przypadku stopy sportowca (patrz stopa sportowca).
Objawy rubrofitozy
Rozróżnia się następujące postacie rubromykozy: rubromykoza stóp, rubromykoza stóp i rąk, rubromykoza uogólniona.
Grzybica paznokci stóp
Rubromykoza stóp jest najczęstsza. Obraz kliniczny choroby rozpoczyna się od uszkodzenia fałdów międzypalcowych stóp. Stopniowo proces rozprzestrzenia się na skórę podeszwy i płytki paznokciowe (onychomykoza).
Skóra dotkniętych podeszew jest zastoinowo przekrwiona, umiarkowanie zlichenizowana, wzór skóry jest wzmocniony, powierzchnia jest zwykle sucha; w rowkach dość dobrze wyrażone jest złuszczanie śluzu lub złuszczanie w postaci małych pierścieni i figur o falistych konturach. Z czasem proces chorobowy skóry przenosi się na boczne i grzbietowe powierzchnie stóp. Subiektywnie zauważa się świąd skóry, czasami dotkliwy.
Proces patologiczny obejmuje zazwyczaj także paznokcie u stóp.
Wyróżnia się trzy rodzaje uszkodzeń płytki paznokcia: normotroficzne, przerostowe i zanikowe.
W typie normotroficznym płytka paznokcia jest zajęta od bocznych (lub wolnych) brzegów w postaci białych lub żółtawych pasów albo takich samych pasów widocznych w grubości płytki paznokcia.
W typie hipertroficznym płytka paznokcia pogrubia się z powodu podpaznokciowej hiperkeratozy. Jest matowa, kruszy się od wolnego brzegu. Wspomniane paski są również widoczne w jej grubości.
W typie zanikowym większość płytki paznokcia jest zniszczona, pozostając tylko częściowo w wale paznokciowym. Czasami płytka paznokcia może oddzielić się od łożyska paznokcia w typie onycholizy.
Rubromykoza stóp i dłoni
Ta postać rubromykozy występuje u pacjentów cierpiących na grzybicę stóp.
Obraz kliniczny rubromykozy na dłoniach jest bardzo podobny do manifestacji rubromykozy stóp. Proces skórno-patologiczny jest znacznie mniej wyraźny ze względu na wielokrotne mycie rąk w ciągu dnia. Zwraca uwagę obecność ognisk: ognisk z przerywanym grzbietem zapalnym wzdłuż obwodu i na grzbiecie dłoni, czerwono-niebieskie tło skóry dłoni. Na powierzchni elementów obserwuje się złuszczanie śluzu w różnym stopniu nasilenia. Gdy w proces patologiczny zaangażowane są płytki paznokciowe rąk, są one również dotknięte typem normotroficznym, przerostowym lub zanikowym.
Rubromykoza uogólniona
Uogólnienie zakażenia grzybiczego obserwuje się u pacjentów cierpiących od dłuższego czasu na rubromykozę skóry stóp lub grzybicę paznokci. Rozprzestrzenianiu się rubromykozy sprzyja patologia narządów wewnętrznych, układu hormonalnego, niewydolność układu odpornościowego. Najczęściej dotknięte są duże fałdy, zwłaszcza pachwinowo-udowe, pośladki i podudzia, ale ogniska można znaleźć również na innych obszarach skóry. Początkowo pojawiają się różowe lub różowoczerwone plamy o zaokrąglonych konturach z niebieskawym odcieniem, wyraźnie odgraniczone od zdrowej skóry. Później kolor ognisk staje się żółtoczerwony lub brązowy. Są one lekko nacieczone, ich powierzchnia pokryta jest drobnymi łuskami, a wzdłuż obwodu występuje przerywany grzbiet falisty składający się z małych grudek, pęcherzyków i strupów. W wyniku obwodowego wzrostu i zlewania się ze sobą plamy zajmują duże powierzchnie. Głębokie zmiany czerwonego włosa, głównie na podudziach, pośladkach i przedramionach, uważane są za odmianę mieszkowo-guzkową choroby. Wysypce towarzyszy znaczny świąd, proces ma skłonność do nawrotów, zwłaszcza w ciepłej porze roku. W postaci uogólnionej dotknięte są włosy meszkowe. Tracą połysk, stają się matowe, łamią się (czasem w postaci „czarnych kropek”).
Duże znaczenie w diagnozowaniu choroby ma wykrycie grzyba podczas mikroskopowego badania materiału patologicznego (łusek, włosków meszkowych) i wysianie materiału na pożywkę w celu uzyskania kultury czerwonego trichophytonu.
U większości pacjentów objawy uogólnionej rubromykozy rozwijają się po obecności zmian skórnych i paznokci stóp (lub stóp i rąk) przez dłuższy lub krótszy czas (od kilku miesięcy do 5-10 lat i więcej) na tle patologii narządów wewnętrznych, układu hormonalnego i nerwowego, troficznych zaburzeń skóry lub z powodu innych zmian w organizmie. Na przykład rozwój uogólnionych objawów rubromykozy jest często ułatwiony przez długotrwałe leczenie antybiotykami, lekami cytostatycznymi i sterydowymi.
Trichophyton rubra powoduje zarówno powierzchowne, jak i głębokie zmiany na gładkiej skórze, które czasami obserwuje się u tego samego pacjenta. W związku z tym wysypki w fałdach pachwinowych i międzypośladkowych oraz głębokie (guzkowo-guzkowe) zmiany na piszczelach lub innych obszarach skóry mogą występować jednocześnie.
Głębokie zmiany czerwonego grichophytona, głównie podudzi, pośladków i przedramion, są uważane za grudkowo-guzkową odmianę choroby. W tej formie, obok grudkowo-mieszkowych elementów, występują również głębsze elementy, które mają tendencję do grupowania się, zlokalizowane są w postaci łuków, otwartych ścieżek i girland. Wysypce towarzyszy znaczny świąd. Proces ma tendencję do nawrotów, zwłaszcza w ciepłej porze roku. Ogniska tej formy rubromykozy mogą symulować stwardniały rumień Bazina, rumień guzkowy, gruźlicę gruźliczą (często w miejscu ognisk pozostają zmiany bliznowate), guzkowe zapalenie naczyń, głęboką ropną chorobę skóry, białaczki i objawy innych dermatoz. Przykładowo, gdy rubromykoza jest zlokalizowana na skórze twarzy, zmiany mogą bardzo przypominać toczeń rumieniowaty, toczeń gruźliczy, objawy figówki gronkowcowej, a nawet pergamin barwnikowy u osób starszych.
Uogólniona rubromykoza może z pewnością wystąpić bez tworzenia głębokich ognisk. W takich przypadkach zmiany w objawach klinicznych mogą być bardzo zbliżone do egzemy, neurodermitu, parapsoriasis, łuszczycy, ziarniniaka obrączkowatego, liszaja mieszkowego Devergie'ego itp. Można również zaobserwować wysiękowe objawy rubromykozy - drobne pęcherzykowe wysypki i strupy na stopach, dłoniach i innych obszarach skóry.
Należy zauważyć, że w przypadku wysiękowych objawów rubromykozy u części pacjentów mogą rozwinąć się wtórne (alergiczne) wysypki na skórze tułowia i kończyn, które nie zawierają elementów grzybiczych.
Najczęstsze postacie rubromykozy to te, w których zmiany są głęboko czerwone (często z niebieskawym odcieniem), zlewają się ze sobą i mają mniej lub bardziej wyraźne złuszczanie na powierzchni. Odmiany kliniczne choroby obejmują erytrodermię grzybiczą i zespół dłoniowo-podeszwowo-pachwinowo-pośladkowy. Zespół ten, który występuje u wielu pacjentów z uogólnioną rubromykozą, zwykle dotyczy skóry stóp, dłoni i płytek paznokciowych.
Zmiany dużych fałdów - międzypośladkowych, pachwinowo-udowych, skóry pośladków, pod gruczołami piersiowymi występują zazwyczaj po mniej lub bardziej długim utrzymywaniu się ognisk grzybicy na stopach i dłoniach. Ogniska zdają się wychodzić z głębi dużych fałd, rozprzestrzeniając się na wewnętrzne kwadranty pośladków, a następnie na zewnętrzne. Powierzchnia ognisk jest żółtoczerwona lub brązowa. Są lekko nacieczone, lekko łuszczące się. Brzegi ognisk są lekko uniesione, posiadają przerywany falisty grzbiet składający się z małych grudek i strupów. Zazwyczaj grzbiet ma intensywniejszy czerwono-niebieski odcień niż sama zmiana.
Diagnostyka rubrofitozy
Duże znaczenie w diagnozowaniu choroby ma wykrycie grzyba podczas mikroskopowego badania materiału patologicznego (łusek, włosków meszkowych) i wysianie materiału na pożywkę w celu uzyskania kultury czerwonych włosków.
Rozpoznanie rubromykozy stóp (lub stóp i rąk) opiera się na dość charakterystycznym obrazie klinicznym i wykryciu elementów grzybiczych w ogniskach. Często jednak, zwłaszcza w przypadku utajonej lub atypowo występującej rubromykozy, decydujący dla postawienia diagnozy jest wynik badań kulturowych. Badania te są szczególnie ważne w przypadku dyshydrotycznych postaci rubromykozy, które są bardzo podobne (jeśli nie klinicznie identyczne) do epidermofitozy stóp wywołanej przez Trichophyton interdigitale.
Co trzeba zbadać?
Jak zbadać?
Diagnostyka różnicowa
Podczas diagnostyki różnicowej rubromykozy należy mieć na uwadze powierzchowną (antropofilną) trichofitozę, a także ograniczone formy naciekowo-ropnej (zoofilowej) trichofitozy. Należy również pamiętać, że stosunkowo rzadko obserwowane zmiany skórne w rubromykozie mogą przypominać ogniska mikrosporii.
Diagnostykę różnicową rubromykozy stóp (lub stóp i rąk) należy przeprowadzić w pierwszej kolejności z epidermofitozą stóp (i epidermofitami), trichofitozą wywołaną przez grzyby z grupy antropofilów, hiperkeratozą dłoniowo-podeszwową, łuszczycą i wypryskiem tej lokalizacji.
Należy pamiętać, że zmiany w bruzdach międzypalcowych oraz płytkach paznokciowych mogą być wywołane przez grzyby drożdżopodobne z rodzaju Candida, grzyby pleśniowe i inne dermatofity.
Z kim się skontaktować?
Leczenie rubrofitozy
Leczenie grzybicy stóp i rubrofitii powinno być etiotropowe, patogenetyczne i objawowe. Leczenie należy rozpocząć od terapii zewnętrznej. W przypadku ostrych procesów zapalnych z sączeniem przepisuje się płyny z 2% rezorcyny, kwasu borowego, 0,25% azotanu srebra. Osłonkę pęcherzyków (pęcherzy) przebija się igłą lub odcina nożyczkami, przestrzegając zasad aseptyki. Następnie stosuje się roztwory barwników anilinowych (farba Costellaniego, błękit metylenowy, zieleń brylantowa itp.). Do leczenia etiotropowego przepisuje się kremy i maści zawierające środki przeciwgrzybicze (1% krem lub derm-żel lamisilu, travogenu, zalainu itp.). W przypadku ciężkiego stanu zapalnego i dodania wtórnej infekcji przepisuje się maści lub kremy zawierające kortykosteroidy i antybiotyki wraz z środkami przeciwgrzybiczymi (travocort, gentriderm, triderm itp.). W celu wysuszenia ognisk sączenia powszechnie stosuje się lek przeciwgrzybiczy - nitrofungin-neo w postaci roztworu i sprayu. Lamisil stosuje się w postaci derm-żelu lub 1% kremu raz dziennie przez 7 dni. Przy stosowaniu mieszanych form lamisilu, pod koniec terapii u pacjentów z grzybicą stóp, wyzdrowienie kliniczne nastąpiło u 82%, mikologiczne - u 90% pacjentów. Pod koniec drugiego tygodnia odnotowano wyzdrowienie kliniczne i mikologiczne u wszystkich pacjentów. Według wielu naukowców tak wyraźny efekt jest spowodowany lipofilowymi i keratofilowymi właściwościami leku, szybką penetracją i długotrwałym utrzymaniem wysokiego stężenia terbinafiny w zrogowaciałej skórze. Lamisil można stosować w przypadku grzybicy stóp powikłanej wtórnym zakażeniem, ponieważ udowodniono, że lek ma działanie przeciwzapalne, takie jak cyklorypoksoloamina i działanie przeciwbakteryjne, takie jak 0,1% krem gentamicip.
W rumieniowo-płaskonabłonkowej postaci grzybicy stóp, której towarzyszą pęknięcia, stosowanie Lamisilu w postaci 1% kremu przez 28 dni przyczynia się nie tylko do wyleczenia klinicznego i mikologicznego, ale także do gojenia się powierzchownych i głębokich pęknięć. Dlatego Lamisil, oprócz właściwości przeciwgrzybiczych, przeciwbakteryjnych i przeciwzapalnych, ma zdolność stymulowania procesów regeneracyjnych w skórze.
Systematyczne leczenie objawowe obejmuje stosowanie środków odczulających, przeciwhistaminowych, uspokajających i witamin, ponieważ czynniki wywołujące to zakażenie grzybicze mają wyraźne właściwości antygenowe.
Jeżeli nie ma poprawy po podaniu środków zewnętrznych, należy przejść na ogólnoustrojowe leki przeciwgrzybicze.
Obecnie jako środki etiotropowe stosuje się następujące ogólnoustrojowe leki przeciwgrzybicze: terbinofinę (Lamisil), itrakonazol (Tecnazole, Orungal), gryzeofulowinę itp.
Lamisil na stopę sportowca bez uszkodzenia płytki paznokciowej przepisuje się w dawce dziennej 250 mg przez 14 dni. W przypadku grzybicy stóp stosuje się itrakonazol (teknazol, orungal) w dawce 100 mg raz dziennie przez 15 dni.
W przypadku grzybicy paznokci stóp przepisuje się Lamisil w dawce 250 mg na dobę przez 3 miesiące, a w przypadku grzybicy paznokci rąk – przez 1,5 miesiąca. Itrakopazol (Teknazole, Orungal) stosuje się w dawce 200 mg 2 razy dziennie przez tydzień (jeden kurs), a następnie robi się 3-tygodniową przerwę. W przypadku grzybicy paznokci stóp przepisuje się 3 kursy leczenia, a w przypadku grzybicy paznokci rąk – 2 kursy.
Biorąc pod uwagę wyraźne właściwości alergizujące patogenu, konieczne jest przepisanie (szczególnie w obecności mycidów) środków odczulających i przeciwhistaminowych, środków uspokajających, witamin z grupy B, rutyny, kwasu askorbinowego. W przypadku wtórnego zakażenia ropnego wskazane są krótkotrwałe kursy antybiotyków o szerokim spektrum działania.
Należy wyeliminować choroby współistniejące (cukrzyca, zaburzenia endokrynologiczne, immunologiczne, zaburzenia mikrokrążenia kończyn dolnych itp.).
Profilaktyka ogólna wymaga higienicznej konserwacji i regularnej dezynfekcji wanien (podłóg, dywaników, drewnianych krat i podkładek, ławek, umywalek), natrysków i basenów, badań lekarskich personelu je obsługującego, terminowego leczenia i badania lekarskiego pacjentów. Profilaktyka osobista polega na korzystaniu wyłącznie z własnych butów, przestrzeganiu zasad higieny osobistej skóry stóp i dezynfekcji obuwia. Przetrzyj wkładkę i podszewkę buta wacikiem nasączonym 25% roztworem formaliny lub 0,5% roztworem biglukonianu chlorheksydyny. Następnie umieść buty w worku polietylenowym na 2 godziny i powietrz do wyschnięcia. Zdezynfekuj skarpetki i pończochy, gotując je przez 10 minut. Aby zapobiec nawrotom epidermofitozy, po ustąpieniu objawów choroby smaruj skórę stóp środkami przeciwgrzybiczymi przez 2-3 tygodnie. W celach profilaktycznych szeroko stosuje się nitro-fungin-neo w postaci roztworu lub sprayu.

 [
[