Ekspert medyczny artykułu
Nowe publikacje
Rumień wędrujący
Ostatnia recenzja: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
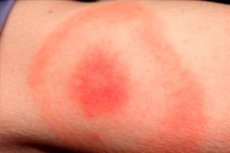
Ostatnie miesiące wiosny, lata i ciepłej jesieni to sezon aktywności wielu owadów, w tym kleszczy ixodidae. W związku z tym jest to również czas szczytu zachorowań na zakażenia przenoszone przez te kleszcze. Za najczęstszą tego typu infekcję uważa się boreliozę z Lyme, czyli boreliozę odkleszczową, czyli chorobę z Lyme. Typowym objawem tej patologii jest rumień wędrujący, skórny objaw choroby, który występuje w okolicy ukąszenia zarażonego kleszcza. Patogen wnika w skórę człowieka wraz ze śliną owada. Zakażenie diagnozuje się i leczy na oddziale chorób zakaźnych, stosując antybiotyki i terapię objawową. [ 1 ]
Epidemiologia
Erythema migrans to zakaźna zmiana skórna, która występuje głównie po ukąszeniu owada przenoszącego boreliozę. Zakażenie rozprzestrzenia się bardzo szybko, więc rumień ma tendencję do szybkiego powiększania się.
Choroba rozwija się niezależnie od wieku, rasy i płci osoby. Większość przypadków występuje u osób w wieku od 21 do 60 lat.
Najczęstszą lokalizacją rumienia wędrującego jest górna i dolna część tułowia, głowa i kończyny górne.
Rumień wędrujący jest początkowym stadium boreliozy, która jest endemiczna w Stanach Zjednoczonych, Australii, krajach europejskich i Syberii. W zdecydowanej większości przypadków choroba jest rejestrowana w ciepłym sezonie.
Pierwszy opis rumienia wędrującego został sporządzony ponad sto lat temu przez lekarza Afzeliusa, a nieco później przez dr Lipschutza. Jednak istota choroby została wyjaśniona dopiero stosunkowo niedawno - w latach 70-80 XX wieku, kiedy wyizolowano czynnik sprawczy i opisano zakażenie boreliozą. Do dziś rumień wędrujący jest praktycznie kojarzony z tą infekcją i jest uważany za swoisty wskaźnik boreliozy (druga nazwa boreliozy).
Przyczyny rumień wędrujący
Najczęstszym czynnikiem wywołującym rumień wędrujący jest krętek z rodzaju Borrelia, który jest bezpośrednio spokrewniony z kleszczami Ixodes. Wraz z wydzieliną śliny owada podczas ukąszenia krętek wnika do tkanek człowieka. Charakterystyczne objawy rozwijają się na skórze w dotkniętym obszarze.
Ze strefy penetracji limfy i przepływu krwi infekcja rozprzestrzenia się na narządy wewnętrzne, stawy, węzły chłonne, układ nerwowy. Martwe krętki uwalniają do tkanek substancję endotoksyczną, co pociąga za sobą szereg procesów immunopatologicznych.
Ogólnie rzecz biorąc, możemy wymienić dwie podstawowe (najczęstsze) przyczyny rozwoju rumienia wędrującego, a wszystkie one są spowodowane atakiem roztoczy:
- Ukąszenie zakażonego kleszcza Ixodes dammini lub pacificus;
- Ukąszenie kleszcza gwiaździstego, Amblyomma americanum.
Kleszcz może „ssać” skórę człowieka podczas spaceru w parku lub lesie. Owady te mogą żyć w trawie, na krzewach i drzewach, a także być przenoszone przez ptaki, gryzonie i inne zwierzęta. Nosiciele zakażenia są dość powszechni: w naszym kraju można ich spotkać niemal wszędzie, szczególnie w sezonie letnim. [ 2 ]
Czynniki ryzyka
Główną grupą ryzyka wystąpienia rumienia wędrującego są pracownicy organizacji leśnych, myśliwi i rybacy, osoby pracujące na działkach letniskowych, w ogrodach i ogródkach warzywnych, a także osoby regularnie odwiedzające plantacje leśne w celu zbierania jagód i ziół.
Zarówno turyści, jak i zwykli wczasowicze, którzy lubią spędzać wolny czas bliżej natury, mogą cierpieć z powodu ukąszeń kleszczy i rozwoju rumienia wędrującego. Specjaliści nie radzą odwiedzać obszarów potencjalnego siedliska owadów bez szczególnej konieczności, a zwłaszcza w okresie od maja do lipca. Jeśli jednak musisz iść do lasu, wskazane jest wybieranie utartych ścieżek, bez zanurzania się w zaroślach. Nawiasem mówiąc, kleszcze są bardziej widoczne na jasnych elementach garderoby.
W rozwoju rumienia wędrującego duże znaczenie ma obrona immunologiczna człowieka. Na tle silnej odporności rumień często nie ujawnia się: nie oznacza to jednak, że wniknięcie czynnika wywołującego boreliozę do tkanek nie pociągnie za sobą zakażenia i dalszego rozwoju procesu infekcyjno-zapalnego. [ 3 ]
Patogeneza
Czynnikiem zakaźnym wywołującym rumień wędrujący jest najczęściej bakteria Gram-ujemna Borrelia krętkowa, którą przenoszą zakażone kleszcze.
Zwykle w naturze owady te żyją w parkach leśnych, na brzegach rzek i jezior, w pobliżu masowych plantacji traw i kwiatów. Człowiek może zarazić się przez ukąszenie: to właśnie w tym miejscu na skórze rozpoczyna się rozwój rumienia wędrującego. Nie ma znaczenia, jak szybko kleszcz zostanie usunięty z ciała: infekcja wnika do organizmu natychmiast w momencie ukąszenia, wraz z wydzieliną śliny owada.
Podczas ataku roztocze gryzie skórę, naruszając jej integralność. Część patogenu osadza się bezpośrednio w ranie, reszta rozprzestrzenia się wraz z krwią i przepływem limfy w całym ciele, zatrzymując się w węzłach chłonnych.
Erythema migrans jest uważany za jednoznaczny i typowy objaw początku boreliozy, czyli choroby z Lyme. Rozszerzenie obrazu klinicznego wraz z początkiem zajęcia wielu narządów jest obserwowane około czterech tygodni po wystąpieniu rumienia. Jednak około 30% pacjentów z boreliozą nie wykazuje rumienia wędrującego. Specjaliści przypisują to indywidualnym osobliwościom odporności człowieka, a także objętości nacieku i zjadliwości bakterii.
Czynnik zakaźny wnika do tkanek, a w najgłębszych warstwach - dzięki naczyniom limfatycznym. Rozwija się proces zapalny o składniku alergicznym. Procesy wysiękowe, proliferacyjne zachodzą przy udziale komórek układu ochronnego i siateczkowo-śródbłonkowego, limfocytów i makrofagów. Patogen jest wiązany, ponieważ jest postrzegany przez struktury jako czynnik obcy. Jednocześnie stymulowana jest proliferacja komórek, uszkodzenia tkanek w miejscu ukąszenia goją się.
Rumień bezpośrednio wędrujący jest konsekwencją nadmiernej reakcji sieci naczyń krwionośnych skóry, zahamowania krążenia krwi i wzrostu ciśnienia osocza na naczynia włosowate. W rezultacie pewna ilość osocza zostaje uwolniona do skóry właściwej, rozpoczyna się obrzęk i rozwija się wystająca ponad zdrową skórę plama. Dalej do skóry właściwej następuje migracja limfocytów T układu naczyniowego: sprawują one kontrolę nad „nieproszonymi gośćmi” i niszczą pozostały patogen. Rumień powstaje ze strefy centralnej ukąszenia. W obszarze pierwotnej zmiany zapalnej reakcja ustępuje, a granice nadal się powiększają kosztem limfocytów T i struktur komórkowych skóry właściwej. Rumień wędrujący ma tendencję do wzrostu odśrodkowego.
Objawy rumień wędrujący
Na skórze w miejscu ukąszenia tworzy się czerwona grudka, która zwiększa swoją średnicę („rozprzestrzenia się”) każdego dnia. To powiększenie może trwać od jednego do kilku tygodni. Średnica plamy często przekracza 50 mm. W miarę powiększania się grudki centralna część rumienia staje się blada.
Podobna reakcja występuje w okolicy ukąszenia: najczęściej dotknięta jest górna część tułowia, pośladki i kończyny. Granice plamy są zazwyczaj spłaszczone, bez oznak łuszczenia. Patologia prawie nigdy nie występuje na powierzchniach podeszwowych i dłoniowych.
Przewlekły rumień wędrujący to rodzaj zakaźnej dermatozy wywołanej przez krętki Borrelia, które dostały się do tkanek po ukąszeniu kleszcza. Niektóre ofiary, oprócz rumienia wędrującego, mają poważniejsze objawy choroby, w szczególności zapalenie opon mózgowych.
Miejsce ukąszenia jest zazwyczaj purpurowoczerwoną plamką, która ujawnia się po pewnym czasie od uszkodzenia. Element patologiczny szybko się powiększa i przyjmuje kształt owalny, półkolisty lub pierścieniowaty. Średnia wielkość plamki wynosi 50-150 mm. Z reguły człowieka ukąsi tylko jeden owad, więc plamka jest zazwyczaj pojedyncza.
Subiektywne odczucia są przeważnie nieobecne, nie ma żadnych dolegliwości na tle zaczerwienienia skóry. Po pewnym czasie rumień wędrujący stopniowo zanika, często pozostawiając po sobie osobliwy ślad w postaci przebarwionej plamy, która z czasem również spłaszcza się i rozjaśnia.
Poszczególni pacjenci mogą skarżyć się na mrowienie, łagodny świąd i ogólny stan dyskomfortu. W przypadku dołączenia powikłań obraz kliniczny rozszerza się i zostaje uzupełniony o nowe istotne objawy. [ 4 ]
Pierwsze znaki
Rumień wędrujący odkleszczowy pojawia się zazwyczaj 3-30 dni po ukąszeniu kleszcza. Jednak w niektórych przypadkach okres inkubacji może trwać do 90 dni.
Obszar rumienia ma wygląd różowawej lub czerwonawej plamy z grudką w miejscu ukąszenia owada. Formacja ma niewielką wypukłość, zarys stale się powiększa i zmienia. Gdy się jej dotknie, można wyczuć lekkie ciepło. W miarę jego powiększania się strefa centralna staje się jaśniejsza, rumień nabiera wyglądu pierścienia. Początkowemu stadium u poszczególnych pacjentów może towarzyszyć lekki świąd, bolesny dyskomfort.
Inne objawy ogólne mogą obejmować:
- Zaburzenia snu;
- Nieznaczny wzrost temperatury;
- Osłabienie, ciągłe uczucie zmęczenia;
- Ból głowy, zawroty głowy.
Gradacja
Rumień wędrujący w chorobie z Lyme ma 3 stadia:
- Zlokalizowane wcześnie;
- Rozpowszechnione wcześnie;
- Późno.
Pomiędzy wczesnym i późnym stadium choroby zwykle występuje okres bez wyraźnych objawów.
Przyjrzyjmy się każdemu z etapów osobno.
- Rumień wędrujący w boreliozie jest podstawowym wczesnym objawem i występuje u większości pacjentów. Początkiem jego rozwoju jest pojawienie się zaczerwienionej plamy przypominającej grudkę w okolicy skóry ukąszonej przez kleszcza. Objaw pojawia się około miesiąca po ukąszeniu, ale może pojawić się wcześniej - nawet trzeciego lub czwartego dnia. Ważne jest, aby nie wszyscy pacjenci wiedzieli, że zostali zaatakowani przez owada: wielu nie zdaje sobie z tego sprawy i dlatego początkowo nie zwraca uwagi na zaczerwienienie. Z czasem zaczerwieniony obszar „rozprzestrzenia się”, między częścią centralną i obwodową tworzy się strefa prześwitu. Centrum czasami ulega pogrubieniu. Nieleczony rumień wędrujący zwykle ustępuje w ciągu około miesiąca.
- Wczesne stadium rozsiane wykazuje oznaki rozprzestrzeniania się patogenu w całym organizmie. Po zakończeniu pierwszego stadium i zaniku niewłaściwie leczonego rumienia wędrującego na skórze pojawiają się liczne pierścieniowate elementy wtórne, bez zagęszczonej części centralnej. Dodatkowo pojawiają się neuromialgia i objawy grypopodobne (ogólny dyskomfort, sztywność mięśni potylicznych i gorączka). Takie objawy utrzymują się niekiedy przez kilka tygodni. Ze względu na niespecyficzność obrazu klinicznego choroba jest często błędnie diagnozowana, przez co leczenie jest przepisywane nieprawidłowo. U niektórych pacjentów oprócz powyższych objawów występują bóle lędźwiowe, niestrawność, ból gardła, powiększenie śledziony i węzłów chłonnych. Obraz kliniczny drugiego stadium rumienia wędrującego jest często niestabilny i zmienia się szybko, ale stałymi objawami są ogólne złe samopoczucie i utrata sił, które utrzymują się dość długo - ponad miesiąc. U niektórych pacjentów występuje zespół fibromialgii charakteryzujący się rozległym bólem, zmęczeniem. Natychmiast objawy rumienia wędrującego na skórze mogą pojawić się ponownie, ale w lżejszej odmianie. Dołączają zaburzenia neurologiczne (około 15% przypadków), poprzedzające rozwój zapalenia stawów. Najczęściej takie zaburzenia są reprezentowane przez limfocytowe zapalenie opon mózgowo-rdzeniowych, zapalenie nerwów czaszkowych, radikuloneuropatie. Zaburzenia mięśnia sercowego (zapalenie mięśnia sercowego i osierdzia, blokady przedsionkowo-komorowe) są odnotowywane w mniej niż 10% przypadków.
- Jeśli nie ma dalszego leczenia, rumień wędrujący i zmiany zakaźne przechodzą do następnego, późnego stadium, które rozwija się kilka miesięcy lub nawet lat po uszkodzeniu odkleszczowym. U większości pacjentów rozwija się zapalenie stawów, a stawy stają się opuchnięte i bolesne. Możliwe jest powstanie, a nawet pęknięcie torbieli Bakera. Do typowych objawów choroby należą ogólny dyskomfort, osłabienie, niewielki wzrost temperatury. W dalszym braku terapii rozwija się zanik w postaci przewlekłego zapalenia skóry kończyn, polineuropatii, encefalopatii.
Formularze
Rumień to nieprawidłowe zaczerwienienie skóry lub czerwonawe wysypki spowodowane zwiększonym przepływem krwi do naczyń włosowatych - i nie we wszystkich przypadkach problem jest spowodowany wnikaniem krętków Borrelia do tkanek. Rumień wędrujący jest klasyfikowany na kilka odmian, a każda z nich ma swoje własne specyficzne objawy i przyczyny.
- Rumień wędrujący Dariera jest rzadką i słabo poznaną chorobą. Występuje na tle objawów zaostrzenia utajonej infekcji wirusowej wywołanej wirusem Epsteina-Barr. Patogeneza tego typu rumienia jest nadal niejasna.
- Rumień guzowaty wędrujący to specyficzny rodzaj procesu zapalnego w tkance tłuszczowej (panniculitis), który charakteryzuje się pojawieniem wyczuwalnych, bolesnych podskórnych guzków o odcieniu czerwonym lub purpurowoczerwonym, częściej w podudziach. Patologia występuje w wyniku prowokowania chorób układowych z zakażeniem paciorkowcowym, enterocolitis i sarkoidozą.
- Rumień nekrolityczny wędrujący jest wywoływany przez rozwój glukagonoma, który powstaje z komórek α trzustki u pacjentów z cukrzycą. Patologia objawia się cykliczną wysypką rumieniową z powierzchniowymi pęcherzami na brzegach, której towarzyszy uczucie swędzenia lub pieczenia. Badanie histologiczne określa martwicę górnych warstw naskórka z obrzękiem i martwiczymi keratynocytami.
- Rumień wędrujący (Erythema migrans Afzelius Lipschutz) jest najczęstszym typem patologii, który stanowi początkowe stadium rozwoju boreliozy kleszczowej (choroby z Lyme).
- Rumień wędrujący Gammela to specyficzna wysypka skórna, swędząca, smugowata, przypominająca girlandę, która występuje na tle procesów onkologicznych w organizmie. Rumień ma wygląd setek pierścieniowatych elementów przypominających pokrzywkę, ale rozrzuconych po całym tułowiu. Często plama przypomina nacięcie drzewa lub skórę tygrysa. Główną cechą choroby jest szybka zmiana obrysów, co w pełni uzasadnia nazwę zaczerwienienia wędrującego (zmiennego).
Komplikacje i konsekwencje
Rumień wędrujący najczęściej ustępuje około miesiąca od wystąpienia (czasami po kilku miesiącach). Na skórze pozostają przejściowe łuszczenie, przebarwienia. Przez pewien czas pacjent będzie odczuwał łagodne swędzenie, drętwienie i zmniejszoną wrażliwość na ból.
Jeśli rumień wędrujący nie jest leczony lub leczony jest nieprawidłowo, patologia przekształca się w postać przewlekłą: narastający proces zapalny przyczynia się do rozwoju chorób zanikowych i zwyrodnieniowych - przede wszystkim w układzie nerwowym. U pacjentów zaczynają występować problemy ze snem, pogarsza się koncentracja i pamięć, występuje labilność emocjonalna, ciągłe uczucie niepokoju. Ponieważ takie reakcje są konsekwencją demielinizacji włókien nerwowych, u pacjenta rozwija się zapalenie mózgu i rdzenia, rozwija się encefalopatia z napadami padaczkowymi. Mogą zostać dotknięte nerwy czaszkowe (wzrokowy, przedsionkowo-ślimakowy). Takie objawy patologiczne jak szumy uszne, zawroty głowy, zmniejszenie ostrości wzroku, zniekształcenie percepcji wzrokowej. Przy dalszym uszkodzeniu rdzenia kręgowego zaburzona jest wrażliwość i występuje drętwienie w którymkolwiek z przedziałów kręgowych.
Diagnostyka rumień wędrujący
Rozpoznanie rumienia wędrującego stawia lekarz chorób zakaźnych, biorąc pod uwagę informacje uzyskane w wyniku badania i wywiadu z pacjentem. W większości przypadków do postawienia diagnozy wystarcza badanie wzrokowe, zwłaszcza w przypadku udowodnionego ukąszenia kleszcza. Na wczesnym etapie diagnoza laboratoryjna nie jest tak informatywna, ponieważ rumień wędrujący wykrywa się przed pojawieniem się pozytywnych wyników badań serologicznych. [ 5 ]
Aby potwierdzić zakaźny charakter choroby, wykonuje się badania krwi (przeciwciała przeciwko Borrelia, test immunoenzymatyczny lub ELISA). Badanie uznaje się za pozytywne, jeśli wykryto następujące wskaźniki:
- IgM dla Borrelia wynosi 1:64 lub więcej;
- IgG dla Borrelia wynosi 1:128 lub więcej.
Badania takie nie zawsze mają charakter orientacyjny, dlatego wykonuje się je wielokrotnie, w pewnych odstępach czasu.
W rejonach endemicznych dla boreliozy wielu pacjentów zgłasza się do lekarzy z podobnymi objawami choroby, ale bez dowodów na rumień wędrujący. U takich osób podwyższone miano IgG w porównaniu z normalnym miano IgM może wskazywać na przeszłe zakażenie, ale nie na ostre lub przewlekłe zakażenie. Takie przypadki mogą prowadzić do przedłużonej i niepotrzebnej terapii antybiotykowej, jeśli zostaną błędnie zinterpretowane.
Diagnostyka instrumentalna obejmuje mikroskopię różnych biomateriałów: krwi, płynu mózgowo-rdzeniowego, limfy, płynu śródstawowego, wycinków tkanek itp. Badania hodowlane są stosunkowo rzadkie, ponieważ kiełkowanie kultur boreliozy jest procesem pracochłonnym i czasochłonnym.
Jeżeli nie występuje wysypka w postaci rumienia wędrującego, trudniej jest postawić prawidłową diagnozę.
Diagnostyka różnicowa
W zależności od objawów klinicznych rumień wędrujący często należy odróżnić od innych chorób:
- Ostra infekcja dróg oddechowych;
- Pink shingles;
- Obrzęk rumieniowaty;
- Proces alergiczny w odpowiedzi na ukąszenie owada.
W stanach Ameryki Południowej i na wybrzeżu Atlantyku ukąszenia owadów Amblyomma americanum mogą powodować wysypkę podobną do rumienia wędrującego, której towarzyszą niespecyficzne objawy ogólnoustrojowe. Jednak rozwój boreliozy w tej sytuacji nie wchodzi w grę.
Z kim się skontaktować?
Leczenie rumień wędrujący
Pacjenci z umiarkowanym lub skomplikowanym przebiegiem rumienia wędrującego są przyjmowani do Oddziału Chorób Zakaźnych w celu leczenia szpitalnego. Łagodne przypadki mogą być leczone ambulatoryjnie.
Do neutralizacji czynnika zakaźnego choroby stosuje się antybiotyki z grupy tetracyklin lub półsyntetyczne penicyliny (iniekcje i doustne podawanie leków). W przewlekłym rumieniu wędrującym wskazane jest stosowanie leków cefalosporynowych najnowszej generacji (w szczególności ceftriaksonu ). [ 6 ]
Obowiązkowo należy prowadzić terapię objawową:
- Leczenie detoksykacyjne, korekta równowagi kwasowo-zasadowej (podawanie roztworów glukozy i soli);
- Leczenie przeciwobrzękowe (podawanie leków moczopędnych w postaci furosemidu, reoglumanu).
Aby zoptymalizować krążenie krwi w naczyniach włosowatych w tkankach należy przepisać:
- Leki sercowo-naczyniowe ( Cavinton, Trental, Instenon);
- Antyoksydanty (tokoferol, kwas askorbinowy, actovegin );
- Leki nootropowe, witaminy z grupy B;
- Leki przeciwbólowe i przeciwzapalne ( indometacyna, paracetamol, meloksykam);
- Środki optymalizujące procesy nerwowo-mięśniowe (Proserin, Distigmine).
Leczenie jest długotrwałe, ustalane indywidualnie przez lekarza.
Zapobieganie
Podstawowe metody zapobiegania rumieniowi wędrującemu są takie same jak te stosowane w zapobieganiu zakażeniu boreliozą.
Należy zwrócić uwagę na właściwy dobór ubioru podczas chodzenia do pracy lub odpoczynku na świeżym powietrzu, spaceru w parku lub pasie leśnym. Obowiązkowo należy nosić nakrycie głowy, czy to czapkę, panamę czy szalik. Ubranie lepiej wybierać w jasnych kolorach, z długimi rękawami. Optymalnie, jeśli mankiety w okolicy dłoni i piszczeli będą gęste, na gumce. Buty powinny być zapięte.
Na ubrania i odsłonięte części ciała (z wyłączeniem twarzy) zaleca się stosowanie specjalnych repelentów - preparatów zewnętrznych odstraszających owady, w tym kleszcze.
Po powrocie do domu – po spacerze, odpoczynku lub po pracy – należy dokładnie sprawdzić, czy na ubraniu, ciele i włosach nie ma kleszczy.
Należy również znać podstawowe zasady usuwania owada, jeśli wniknie do organizmu. Kleszcza należy mocno chwycić na wysokości jego wniknięcia w skórę, używając czystej pęsety lub po prostu czystych palców, aby przytrzymać owada pod kątem prostym, przekręcić go i wyciągnąć. Miejsce ukąszenia należy potraktować roztworem antyseptycznym (np. dowolnym płynem alkoholowym, wódką itp.). Wskazane jest umieszczenie kleszcza w czystym słoiku i zaniesienie go do najbliższej stacji sanitarno-epidemiologicznej (SSE) w celu oceny prawdopodobieństwa zakażenia. Jeśli nie ma możliwości zbadania owada, jest on spalany.
Powstała rana jest regularnie badana i mierzona jest temperatura ciała przez cztery tygodnie. Jest to konieczne, aby na czas wykryć pierwsze oznaki patologii. Wizyta u lekarza powinna stać się obowiązkowa, jeśli w dotkniętym obszarze zostaną stwierdzone takie objawy:
- Zaczerwienienie o wyraźnie zaznaczonych konturach, o średnicy 30 mm lub większej;
- Ból głowy, zawroty głowy o nieznanej przyczynie;
- Ból lędźwiowy;
- Wzrost temperatury o ponad 37,4°C.
Niektórzy eksperci zalecają profilaktyczne podanie antybiotyków (penicyliny, grupy tetracyklin, cefalosporyn) po ukąszeniu kleszcza:
- W ciągu pięciu dni, jeżeli leczenie antybiotykiem rozpoczęto od pierwszego dnia ukąszenia;
- W ciągu 14 dni, jeżeli od ukąszenia minęły trzy dni lub więcej.
Samodzielne podawanie antybiotyków jest niedopuszczalne: leki przepisuje lekarz chorób zakaźnych na podstawie podejrzeń i objawów.
Prognoza
Rokowanie na całe życie jest pomyślne. Jednak nieleczona choroba może stać się przewlekła, z dalszymi uszkodzeniami układu nerwowego, stawów, z upośledzeniem zdolności do pracy i niepełnosprawnością. W wielu przypadkach pacjenci muszą ograniczyć swoją aktywność zawodową, jeśli towarzyszy jej nadmierne obciążenie dotkniętych narządów.
Współczesne podejście do leczenia rumienia wędrującego zawsze zakłada kompleksowe działanie: właśnie w takich warunkach możemy mówić o największej skuteczności i korzystnym rokowaniu dla pacjentów.

