Neuropatia kończyn górnych
Ostatnia recenzja: 23.04.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Unerwienie ręki jest wykonywane przez cały układ nerwów obwodowych, to jest, umiejscowiony poza mózgiem i rdzeniem kręgowym. Ich choroby nie są zapalną genezą (wywołaną przez różne procesy degeneracyjne i dystroficzne) zwaną neuropatią. Nie jest to osobna choroba, ale jest częścią kompleksu objawowego o różnych stanach patologicznych, więc aby określić taktykę leczenia, nie wystarczy stwierdzić obecności patologii, ale trzeba również określić przyczynę jej rozwoju. Neuropatia kończyn górnych nie jest tak powszechna, jak kończyny dolne, ponieważ nogi są unerwione przez najdłuższe, a w konsekwencji najbardziej wrażliwe, włókna nerwowe. Dystroficzne zmiany zwyrodnieniowe w obrębie nerwów obwodowych często zaczynają się od kończyn dolnych, a później zajętych nerwów rąk, ciała, twarzy, chociaż czasami bezpośrednio wpływa na nerwy konkretnego obszaru ciała, w naszym przypadku - w ręce.
Epidemiologia
Statystyki sugerują, że neuropatie kończyn górnych nie są tak rzadkie. Najczęstszym typem jest zespół cieśni nadgarstka, który dotyka ludzi, często w naturze aktywności, zmuszony do wytwarzania ruchów zgięciowych za pomocą pędzla. Ze wszystkich syndromów tunelowych 2/3 skarg dotyczy tej lokalizacji. A wcześniej wiele zawodów doprowadziło do rozwoju tej patologii, teraz zostały dodane do powszechnego korzystania z komputerów - zarówno w działalności zawodowej, jak iw domu. W rezultacie od 1 do 3,8% dorosłych mieszkańców planety co roku skarży się na jej objawy. Dla jednego mężczyzny jest od trzech do dziesięciu kobiet. Szczyt manifestacji jest w wieku 40-60 lat.

Inny wrażliwy obszar nerwu pośrodkowego znajduje się w górnej trzeciej części przedramienia, zmiany zwyrodnieniowo-dystroficzne w tej części nazywane są syndromem okrągłego pronatora. Oprócz wyżej opisanych przyczyn rozwój tego zespołu może być spowodowany rzadką anomalią - procesem kości ramiennej (więzadło Struzera).
Często zaburzona jest funkcja nerwu łokciowego. Jest to również ułatwione przez urazy kompresji w życiu codziennym, sportowym i produkcyjnym.
Zespoły tunelowe rozwijają się u ponad 45% osób wykonujących fizyczną pracę fizyczną. I w tym przypadku przytłaczająca większość zmian jest prawostronna (około 83%).
Przyczyny neuropatia kończyn górnych
Zdecydowana większość pojedynczych zwyrodnieniowo dystroficznych zmiany we włóknach nerwowych rąk jest wynikiem banalnej zagiętą (mononeuropatii) lub wielu nerwów (polineuropatia) unerwiających kończyny górnej. Istnieje pięć takich nerwów: mięśniowo-skórnych i pachowych, regulujących działanie barku i częściowo przedramienia, jego górnej i dolnej części, odpowiednio; środkowa, łokciowa i promieniowa, kontrolująca operację ramienia od ramienia do palców stóp.
Sutki mogą być ścięte różne części nerwów, które są zarówno płytkie pod skórą, jak i na środku ramienia. Przyczyny takiego wydarzenia mogą być bardzo duże - około dwustu.
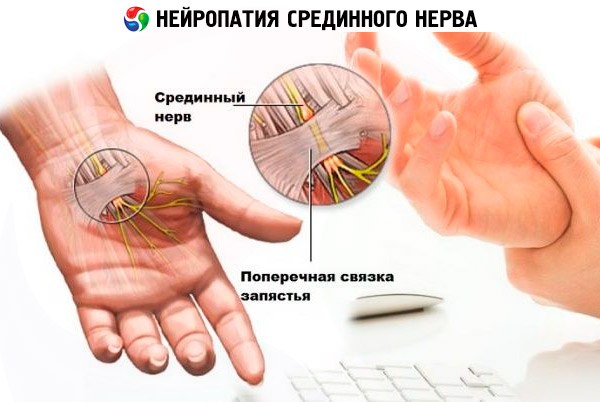
Być może najczęściej, neuropatia jednego z tych nerwów lub stwardnienie powstać z powodu niewygodnej pozycji, w której długi okres czasu pozostaje ramienia roboczego, powtarzające się ruchy wykonane przez jednego lub obu rąk. A jeśli wcześniej pracująca ręka osoby zaangażowanej w monotonną i ciężką pracę fizyczną ucierpiała, to wraz z nadejściem epoki komputerów pracownicy biurowi dołączyli do grupy ryzyka. Charakter kompresyjny neuropatii w połowie przypadków jej wystąpienia związany jest z aktywnością zawodową. Jednym z najczęstszych patologii jest zespół cieśni nadgarstka (związany z mocowaniem nerwu pośrodkowego w momencie przejścia do ręki), które dotyka ludzi codziennie spędzają dużo czasu na komputerze, krawców, muzyków, dentystów i innych specjalistów lub sportowców, którzy popełniają wielokrotnych powtórzeń zgięcie ruch ręki.
Ponadto, neuropatia nerwu pośrodkowego jest często spowodowana niezwykle wysokimi naprężeniami na nadgarstku, dyslokacjami stawu nadgarstkowego i urazami przedramienia.
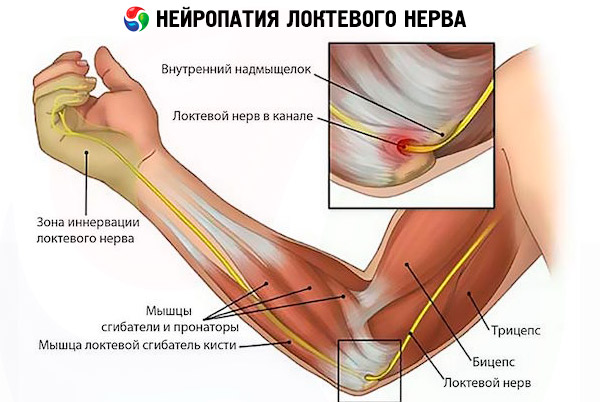
Często dochodzi do syndromu kanału łokciowego związanego z monotonnymi ruchami zgięciowymi w łokciu i kompresją nerwu łokciowego. Powodem tego staje się zwyczaj nieustannie wesprzeć łokieć na twardej powierzchni, w tym w domu, takie jak rozmowy przez telefon, lub gięcia w powietrzu, na przykład, wystawiając rękę przez okno podczas jazdy samochodem lub sveshivaya od krawędzi stołu, który znowu dotyczy pracownicy biurowi.
Neuropatia nerwu łokciowego objawia się syndromem kanału Guyona - pod tym względem niebezpieczeństwo stwarza zawody związane z wibracją; kolarstwo, wyścigi motocyklowe; stałe wsparcie na trzcinie (cierpi na unerwienie mięśni dłoniowych).
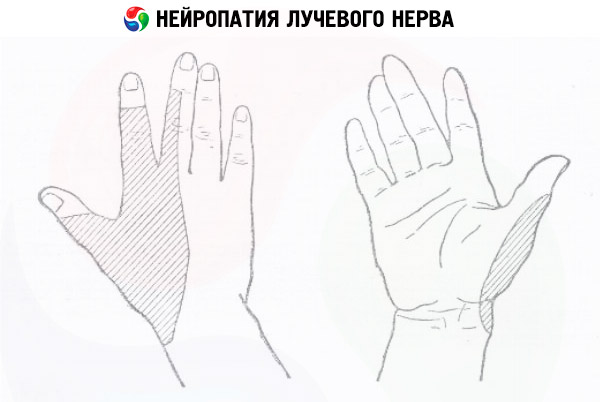
Neuropatii nerwu promieniowego może wystąpić z powodu niewłaściwej pozycji dłoni podczas długiego snu ( „paraliż senny”), dyrygent, biegacze i przedstawiciele działań, w których często można wykonywać powtarzające się ruchy w łokciu, w złamaniach obojczyka i stawu barkowego, pokrój nosić ciężką torbę na łokciu.
Nerw pachowy lub radialny jest uszkodzony przez przedłużony ruch za pomocą kul i tak dalej.
Ponadto, neuropatia górnej kończyny mogą spowodować obrażenia rąk - złamań przemieszczenia, co prowadzi do bezpośredniego uszkodzenia włókien nerwowych w sąsiedztwie mięśniach lub kości, naczyniach krwionośnych (niedożywienia powodu zaburzenia obiegu sprężania między tkankami pęcznienia szkody ostrych krawędzi złamania kości).
Operacje obejmujące nerw w procesie tworzenia blizny, rozwój niedokrwienia, obrzęk; przedłużone infuzje dożylne; choroby zapalne - zapalenie stawów, zapalenie kaletki, zapalenie węzłów chłonnych i inne; osteochondroza szyjna; guzy obu tkanek nerwowych, na przykład nerwu międzygwiazdowego i zlokalizowane w pobliżu nerwu, często powodują kompresję lub neuropatię niedokrwienną.
 [8]
[8]
Czynniki ryzyka
Czynniki ryzyka rozwoju obejmują: częste przechłodzenia stres fizyczny kontakt z substancji toksycznych i powikłań zapalnych, chorób zakaźnych, chorób układowych - hormonalnego, autoimmunologiczne choroby wątroby, niewydolność nerek, witaminy wady z powodu względów odżywczych lub choroby przewodu żołądkowo-jelitowego , szczepienia, dziedziczenie, alkoholizm, wahania na tle hormonalnym.
 [9]
[9]
Patogeneza
Patogeneza uszkodzeń nerwów obwodowych, w różnych jej podstawy jest zawsze zwyrodnieniowa-dystroficzne spowodowanymi przez ściskanie, metabolicznych, niedokrwienia lub rozpoczęto w wyniku bezpośredniego urazu, złamania (stłuczenie, przecięcie, przebicie) włókien nerwowych. Struktura nerwów obwodowych jest podobny do elektrycznie - (aksonów neuronów aksony) zamknięty w osłonce mielinowej przypominającej izolacji. Według patogenezie neuropatii jest podzielony na aksonalnego po zniszczeniu się aksonów (komórki nerwowe), i przebiegających z demielinizacją, gdy powłoka jest narażone na zniszczenie.
W przypadku naruszenia, rozciągnięcia, ściskania, rozdarcia, akson jest zwykle uszkodzony. Przy niewielkim ucisku zachowana jest anatomiczna struktura nerwu, która zostaje przywrócona szybko i całkowicie. W ciężkich urazach całkowita regeneracja nerwu jest niemożliwa, nawet jeśli osłonka mielinowa jest nietknięta.
W drugim przypadku osłona mielinowa, która działa jako izolator i przewodnik, jest zepsuta. W patogenezie demielinizacyjnej neuropatii uwzględnia się predyspozycje genetyczne, reumatoidalne zapalenie stawów, różne formy cukrzycy, zaburzenia czynności wątroby i nerek, niedoczynność tarczycy. Pojedyncze zmiany nerwów kończyn górnych w takich patologiach są rzadkie, jednak nie można tego całkowicie wykluczyć. Klęska pojedynczego nerwu może powodować gruźlicę, zapalenie wielostawowe, zatrucie toksycznymi substancjami, w tym alkoholem i lekami.
Objawy neuropatia kończyn górnych
Włókna nerwów obwodowych dzielą się na silnik (motor), sensoryczny (wrażliwy) i wegetatywny. Z tego, na co głównie wpływają zmiany patologiczne, takie objawy przeważają w obrazie klinicznym, chociaż izolowane zmiany jednego rodzaju włókien praktycznie nie występują, dlatego możliwe są różne warianty kompleksu objawów.
Neuropatia ruchowa objawia się osłabieniem mięśni, ospałością, drżeniem, nawet przy niewielkim wysiłku fizycznym, drgawkami, z upływem czasu, spadkiem masy mięśniowej, wizualnie kończyna traci na wadze. Pacjentowi często trudno jest podnieść ręce do góry, szczególnie przez boki, jego koordynacja ruchów jest zakłócona, nie można trzymać przedmiotów palcami.
Pierwszymi objawami objawów czuciowych są mrowienie na czubkach palców, a drętwienie coraz bardziej się rozprzestrzenia; istnieje uczucie, że pod ręką jest gęsta rękawiczka; zespół bólowy od łagodnego dyskomfortu do ostrego i palącego bólu (kauzalgia); utrata czułości w kierunku od obwodu do środka (najpierw - palce, potem pędzel i wyżej).
Objawy wegetatywne - bladość skóry, pigmentacja, marmurkowa skóra; zimne końce palców nawet podczas upałów; hiper lub niedotlenienie; utrata włosów na skórze, przerzedzenie skóry w miejscach o osłabionym unerwieniu; pogrubienie i wiązka paznokci; owrzodzenie skóry.
Objawy zwiększają się w zależności od stadium choroby. Dlatego też, jeśli odczuwasz ból, drętwienie, utratę wrażliwości i ograniczenia funkcji motorycznych, nawet jeśli nie doszło do urazów, musisz udać się do lekarza.
Uszkodzenie jednego nerwu nazywa się mononeuropatią. Rodzaje uszkodzeń nerwów kończyny górnej objawiają się takimi objawami:
- nerw mięśnioowo-skórny kontroluje działanie przedniej części ramienia powyżej fałdu łokciowego, z uszkodzeniem funkcji stawu barkowego i stawu łokciowego;
- uszkodzenie nerwu pachowego wpływa na unerwienie grzbietowej powierzchni kończyny, złamanie barku i wydłużenie stawu barkowego;
- z klęską nerwu pośrodkowego zaburzenia motoryczne i wrażliwość na całej długości ramienia są zakłócane, ale częściej - szczotka, duże, wskazujące i środkowe palce;
- neuropatia nerwu łokciowego objawia się upośledzeniem ruchów za pomocą pędzla, anonimowego i środkowego palca;
- Neuropatia nerwu promieniowego objawia się utratą wrażliwości tylnej powierzchni dłoni, upośledzoną aktywnością palców, a także zgięciem stawów łokciowych i nadgarstka.
Pierwsze oznaki najczęściej mononeuropatię nerwu - zespół cieśni nadgarstka jest drętwienie i mrowienie w czubkach kciukiem, palcem wskazującym i środkowym dłoni roboczego w godzinach porannych, który odbywa się w ciągu kilku godzin w ciągu dnia i więcej o sobie przypomina. Nawet kiedy masz te objawy trzeba skonsultować się z lekarzem, jak będzie później ręka zdrętwiała w nocy, a następnie po południu, będzie problematyczne, aby utrzymać pozycje rąk pacjenta, będzie coraz bardziej tracą swoją funkcję.
Bolesne odczucia na początku mają charakter mrowienia lub pieczenia, pojawiają się podczas nocnego odpoczynku lub rano. Pacjent musi się obudzić i opuścić obolałe ramię (bóle ustąpią). Najpierw jeden lub dwa palce uciskają ból, następnie cała dłoń stopniowo angażuje się w proces, a nawet ramię do łokcia.
Silnik szczotki jest zepsuty, palce, a ostatecznie sam pędzel słabnie, trudno jest utrzymać przedmioty, zwłaszcza małe i cienkie.
W zaawansowanych stadiach choroby wrażliwość zmniejsza się, chora kończyna jest stale odrętwiała, później przestaje odczuwać dotknięcia, a nawet zastrzyki ostrym przedmiotem. Procesy zanikowe występują w mięśniach i skórze.
Objawy neuropatii nerwu łokciowego również zacząć drętwienie i mrowienie dołu łokciowego lokalizowanie na tylnej krawędzi dłoni i przedramienia, chwytając palec serdeczny i palec mały. Growing Pains tej samej lokalizacji i zaburzenia motoryczne, wówczas utrata czucia i Zanik mięśni - w tym celu opracowuje zespół cieśni łokciowy.
W przypadku syndromu kanału Guyona odczucia są umiejscowione i narastają na powierzchni dłoni.
Przy lekkich stopniach neuropatii nadal nie występują poważne zaburzenia motoryczne i czuciowe, dlatego prawdopodobieństwo przywrócenia zależy od punktualnego odniesienia się do pomocy.
Komplikacje i konsekwencje
Jak już wspomniano, w początkowych stadiach czucia z neuropatiami są całkiem znośne i, jeśli nie zwracasz na nie uwagi, stan zaczyna się pogarszać. Przerost mięśni, ręka działa coraz gorzej.
Bez leczenia proces ten może zakończyć się nieodwracalną atrofią mięśni. Wizualnie kończyna zmniejsza objętość, szczotka jest zdeformowana i staje się podobna do dna prymatu - płaska, z przyciśniętym do niej kciukiem.
Czasami, z częściowym uszkodzeniem mediany, jeszcze rzadziej - nerw łokciowy rozwija się zespół kauzalgiczny. To komplikuje urazy, gdy w momencie zranienia ran, aferentne receptory komórek nerwowych stają się podrażnione, co prowadzi do intensywnego, po prostu nie do zniesienia bólu. Oczywiście w tym stanie nie można nie szukać pomocy. Kauzalia pojawia się około piątego dnia po urazie, a czasem później, na przykład, po dwóch tygodniach.
Neuropatia aksonalna charakteryzuje się powolnym rozwojem i długotrwałym przebiegiem. Bez leczenia proces kończy się całkowitym zanikiem mięśni, które nie mają unerwienia i utratą ruchomości kończyny (ręka "więdnie").
Neuropatia demielinizacyjna charakteryzuje się dość szybkim rozwojem choroby, z utratą czułości i utratą funkcji motorycznych.
Dlatego rozpoczyna się wcześniejsze leczenie, tym większe szanse na przywrócenie funkcji całkowicie. W zaniedbanych przypadkach często jedyną metodą leczenia jest operacja, a nie zawsze całkowite wyleczenie.
Diagnostyka neuropatia kończyn górnych
Przy pierwszych objawach dyskomfortu - mrowienie, drętwienie, pieczenie, bolesność, ograniczone zdolności motoryczne, osłabienie mięśni, należy skontaktować się z placówką medyczną.
Kiedy pacjent jest przesłuchiwany, bierze się pod uwagę nie tylko objawy, które go dotyczą, ale także ryzyko zawodowe, obecność złych nawyków, wcześniejsze obrażenia i możliwość odurzenia. Uwzględnia się obecność chorób przewlekłych, przenoszonych zakażeń, predyspozycji genetycznych.
Wymagane są badania kliniczne krwi i moczu, badanie stężenia glukozy we krwi, hormony tarczycy, zawartość białka, witaminy z grupy B. Można zlecić badania toksyczności krwi i moczu.
Pnie nerwowe są bezpośrednio dotykane, wykonuje się biopsję włókien nerwowych i określa się głębokość ich uszkodzenia. Można zalecić badanie płynu mózgowo-rdzeniowego, badanie odruchów nerwowych i reakcji.
Prowadzona jest diagnostyka instrumentalna: elektroneuromia, radiografia, badanie ultrasonograficzne narządów wewnętrznych.
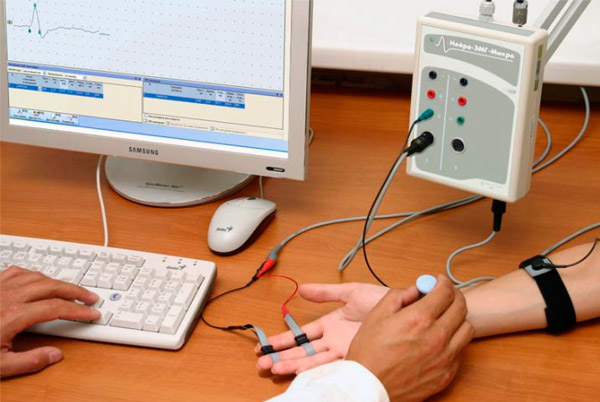
Konsultacje mogą zostać wyznaczone z innymi lekarzami, dodatkowymi testami i badaniami.
Diagnostyka różnicowa
Diagnostyka różnicowa jest przeprowadzana na podstawie wyników badania, wyników badań laboratoryjnych i instrumentalnych.
Często w przebiegu długotrwałej choroby neuropatię można oznaczyć nawet wizualnie, przełamując symetrię i funkcję motoryczną kończyn górnych. Diagnostyka laboratoryjna pomaga zrozumieć przyczynę uszkodzenia nerwów, ustalić obecność zaburzeń metabolicznych, procesów autoimmunologicznych, stanów zapalnych i infekcji. Specyficzne analizy pozwalają nam zidentyfikować charakterystyczne przeciwciała i antygeny, zawartość witamin i białek w osoczu krwi.
Badania instrumentalne wykazują spadek prędkości impulsu nerwowego lub jego braku (atrofia), zmniejszenie aktywności włókien mięśniowych.
Specjalne testy diagnostyczne mogą ujawnić, który nerw został uszkodzony. Tak więc, na przykład, z neuropatią ruchową nerwu łokciowego, pacjent nie może ścisnąć dotkniętej ręki pięścią z powodu tego, że palec serdeczny i mały palec nie zginają się. Nie może również wyciągnąć palców za pomocą wentylatora, a następnie - złączyć je, przycisnąć dłoń do powierzchni stołu i podrapać ją małym palcem. Odruchy zmysłowe częściowo lub całkowicie znikają na palcu serdecznym i małym palcu, na przedramieniu i ręce od łokcia.
Zewnętrzne objawy neuropatii nerwu promieniowego - wiszące szczotka, z problemami w nadgarstku i łokciu prostowania, nie kciuk skierowany do boku szczotki, zakłócony indeks mobilności i środkowe palce. Wypełnienie wymienionych i innych zadań pozwala określić lokalizację naruszenia.
Drętwienie palców ręki ściskającej neuropatii odróżniane takich objawów podczas ściskania rdzenia korzeni odpowiednim poziomie mózgu, w których obniżona zawartość impulsu promieniowym.
Neuropatia nerwu promieniowego różni się od choroby Dendense'a, zapalenia pleksi i innych patologii o podobnych objawach. Zwykle kończy się ustalaniem diagnozy, co pomaga w obrazowaniu radiologicznym, komputerowym i jądrowym rezonansem magnetycznym.
Z kim się skontaktować?
Leczenie neuropatia kończyn górnych
W zależności od pochodzenia patologicznych zmian włókien nerwowych w pierwszym zabiegu ma na celu wyeliminowanie czynnikiem etiologicznym - zmniejszenie kompresji nerwu, korekcja poziomu glukozy lub hormonów tarczycy, wspomaga terapię metaboliczną, odzysk troficznych i funkcji mięśni luka. W przypadku neuropatii kompresyjnej stosuje się specjalne ortezy, bandaże i opony w celu ograniczenia nacisku na dotknięty nerw podczas ruchu i spoczynku. Jeśli przyczyną jest aktywność zawodowa, nawyki, noszenie laski lub kul, wówczas w trakcie leczenia należy wykluczyć czynniki traumatyczne.
Więcej informacji na temat leczenia neuropatii kończyny górnej znajduje się w tym artykule.
Zapobieganie
Neuropatie kończyny górnej w większości przypadków mają charakter kompresyjny i są spowodowane przedłużającymi się monotycznymi pozycjami dłoni lub powtórzeń tego samego ruchu. Aby zapobiec rozwojowi patologicznego procesu związanego z naruszeniem nerwu, można zachować ostrożność, okresowo zmieniając położenie rąk, wykonując rozgrzewkę dla nich.
To ważne, aby pozbyć się złych nawyków jest angażować się we wszelkiego rodzaju sportów, postępuj zgodnie z właściwego odżywiania, a także - w celu monitorowania ich stanu zdrowia oraz na czas, aby udać się do lekarza w przypadku pojawienia się objawów lękowych, aby w porę wykryć rozwój choroby i zapobiec jej stać się przewlekły.
Prognoza
Neuropatię kończyn górnych o łagodnej i umiarkowanej nasileniu można wyleczyć metodami zachowawczymi.
Aby przewidzieć wynik zaniedbanej choroby jest o wiele trudniejsze, przewlekłą formę będą odczuwane przez okresowe zaostrzenia. Nawet leczenie chirurgiczne nie zawsze prowadzi do całkowitego przywrócenia funkcji czuciowo-ruchowych ręki.

