Całkowity blok serca
Ostatnia recenzja: 07.06.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
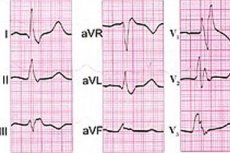
Spośród wszystkich rodzajów dysfunkcji układu przewodzącego serca, który zapewnia rytmiczność bicia serca i kontroluje przepływ krwi wieńcowej, najpoważniejszym jest całkowity blok serca - z całkowitym zaprzestaniem przepływu impulsów elektrycznych między przedsionkami a komórkami. [1]
Epidemiologia
Częstość występowania pełnego bloku serca szacuje się na 0,02-0,04% populacji ogólnej. Blokada AV trzeciego stopnia obserwuje się u 0,6% pacjentów z nadciśnieniem, u około 5-10% pacjentów z dolnym zawałem mięśnia sercowego i taką samą liczbą osób w wieku powyżej 70 lat z historią patologii serca.
Dowody kliniczne sugerują, że zwłóknienie idiopatyczne i stwardnienie układu przewodzenia są przyczyną prawie połowy przypadków całkowitej blokady AV.
Wrodzony blok serca trzeciego stopnia występuje u jednego dziecka na każde 15 000 do 20 000 urodzeń.
Przyczyny całkowity blok serca
Kompletny blok serca jest tym, co kardiolodzy nazywają przedsionkową lub blok przedsionkowo-komorowy trzeciego stopnia.
Jest to kompletny blok serca lub kompletny blok serca, w którym potencjały czynności generowane przez węzeł Sinoatrial (SA) nie przechodzą przez węzeł AV (przedsionkowo-komorowy lub przedsionkowy) w wyniku wady systemu przewodzenia serca w żadnym miejscu od węzła AV do łajdaka Guis (nóg) i purkinJe. [2]
Główne przyczyny nieprawidłowości rytmu serca i przewodnictwa, prowadzące do całkowitego bloku serca, są powiązane z:
- Ostre niedokręgowa choroba serca;
- Powikłania zawał mięśnia sercowego, wpływając na dolną ścianę serca i kardioskleroza poinfarunkcyjna;
- Miażdżyca naczyń wieńcowych, które dostarczają krew do struktur układu przewodzącego;
- Kardiomiopatie, w tym rozszerzenie przerostu cukrzycowego i idiopatycznego;
- Wrodzona choroba serca;
- Idiopatyczne degeneracja (zwłóknienie i zwapnienie) układu przewodzenia (najczęściej bliższy noga wiązki HISS), który nazywa się zwyrodnieniem przewodzenia startu lub chorobą Leva;
- Długotrwałe stosowanie leków przeciwwutnościowych wszystkich klas i środków kardiotonicznych grupy glikozydów serca (digoksyna, celanid, lanatozę i inne preparaty Foxglove);
- Brak równowagi elektrolitów - naruszenie stosunku potasu i magnezu w obecności hipermagnezemii lub hiperkalmii.
U dzieci wysokiej jakości blok AV może wystąpić w całkowicie strukturalnie normalnym sercu lub w powiązaniu z jednoczesną wrodzoną chorobą serca. Wrodzony blok AV (o wysokiej śmiertelności noworodkowej) może wynikać z procesu autoimmunologicznego wpływającego na rozwijające się serce płodowe, szczególnie z ekspozycji na autoantytie przeciwbólowe anty-Ro/SSA, które są związane z wieloma chorobami autoimmunologicznymi.
Czynniki ryzyka
Oprócz patologii serca o charakterze strukturalnym, miażdżycy wieńcowej i innych chorób sercowo-naczyniowych, czynniki ryzyka pełnego bloku serca wynoszą:
- Zaawansowany wiek;
- Nadciśnienie tętnicze;
- Cukrzyca;
- Zwiększony napięcie nerwu błędnego;
- Zapalenie wsierdzia, borelioza i gorączka reumatyczna;
- Operacja serca i przezskórne interwencje wieńcowe;
- Choroby ogólnoustrojowe, takie jak tocznia rumieniowato, sarkoidoza, amyloidoza.
Ponadto czynniki ryzyka można określić genetycznie, jak w zespole brugada, wynikające z mutacji genu SCN5A, który koduje podjednostki alfa integralnego białka błony błony sercowej, które tworzą zależne potencjalne kanały sodu (Nav1,5) w mięśniu sercowym. Około jedna czwarta osób z tym zespołem ma członka rodziny z tą mutacją.
Patogeneza
Specjaliści wyjaśniają patogenezę całkowitego bloku serca AV poprzez brak połączenia elektrycznego między przedsionkami i komorami przez węzeł przedsionkowo-komorowy (AV) i ich całkowitą dysocjację.
Aby zapewnić zakończenie cyklu skurczu w przedsionku przed rozpoczęciem skurczu w komorach, impuls otrzymany z węzła sinoatrial (SA) musi być opóźniony w węźle AV, ale w blokadzie trzeciego stopnia węzeł przedsionkowy nie może prowadzić sygnałów. A zakłócenie tego szlaku prowadzi do upośledzonej aktywacji przedsionków i komórek przez system GIS-Purkinje, w wyniku czego utracona jest ich koordynacja (synchronizacja).
W takim przypadku - ponieważ węzeł CA nie może kontrolować częstości akcji serca bez odpowiedniego przewodnictwa przez węzeł AV - przedsionek i komory zaczynają kurczyć się niezależnie od siebie. Ponieważ impulsy nie podróżują do komory, ich skurcz występuje z powodu zastępczego lub tak zwanego ektopowego rytmu poślizgu, w którym można pośredniczyć węzłem AV, jeden z wiązek GIS (jeśli powstaje pętla przewodnictwa powrotu) lub przez sami kardiomiocyty komorowe (i taki rytm jest nazywany idiotowoliorem).
W konsekwencji szybkość skurczu komorowego spada do 40-45 uderzeń na minutę, co powoduje zmniejszenie pojemności pojemności serca i niestabilność hemodynamiczną. [3]
Objawy całkowity blok serca
W całkowitej blokadzie AV pierwsze znaki mogą objawiać się poczuciem osłabienia, ogólnym zmęczeniem zmęczenia, zawrotnym.
Ponadto objawy kliniczne całkowitego blokady przewodzenia serca mogą obejmować: duszność, odczuwanie ciśnienia w klatce piersiowej lub bólu (jeśli blokada towarzyszy ostrym zawalem mięśnia sercowego), zmiany bicia serca (w postaci przerwy i trzepotania), przedsynkope lub nagłe utratę świadomości (synchronizator).
Chociaż w całkowitej dysocjacji AV rytm przedsionkowy jest większy niż rytm komorowy i istnieje tachycardia nadkomorowa, badanie fizykalne zwykle ujawnia bradykardię. A w HR & lt; 40 uderzeń na minutę pacjenci mogą wykazywać oznaki charakterystyczne dla rozkładanej niewydolności serca, niewydolności oddechowej i hipoperfuzji ogólnoustrojowej: pocenie się, obniżonej temperatury skóry, szybkiego oddechu, obrzęku obwodowego, zmian umysłowych (aż do majaczenia).
Pełny blok serca może różnić się lokalizacją, a specjaliści odróżniają proksymalne i dystalne typy bloków. W bliższym typie zastępczy rytm poślizgu jest ustawiony przez węzeł AV, a kompleks komorowy (QRS) na elektrokardiogramie nie jest rozszerzony, a komora kontraktowała się z prędkością około 50 razy na minutę.
Dystalny typ blokady jest zdefiniowany, gdy źródłem ektopowego rytmu poślizgnięcia się staje się wiązką syków (wiązek przedsionkowo-komórek mięśnia sercowego w mięśniu przegrody interwencyjnej) z nogami. W tym przypadku tempo skurczów komorowych w ciągu jednej minuty spadają do 3o, a kompleks QRS na EKG jest rozszerzany.
W bloku AV trzeciego stopnia jest kompletna blokada gałęzi prawej wiązki - blokada gałęzi prawej pakietu i kompletna blokada gałęzi lewej wiązki - blokada gałęzi opóźnienia w lewo.
Warunki, w których zarówno prawej gałęzi wiązki, jak i lewą przednią lub lewą wiązkę tylną są zablokowane, nazywane są blokadą bifaskicularną. A gdy prawa gałąź pakietu GIS, lewy przedni wiązka i lewy wiązek tylny są zablokowane, blokada nazywa się trójkickowalową (trzy wiązką). I jest to kompletna blokada pakietu GIS lub kompletna trifaskularna blokada poprzeczna typu dystalnego. [4]
Komplikacje i konsekwencje
Jakie jest niebezpieczeństwo pełnego bloku serca? Sam w sobie jest niebezpieczny, ponieważ może powodować nagłe pełne zatrzymanie akcji serca - asystole. [5]
Zagrożone są również komplikacjami pełnego bloku serca, w tym:
- Porodowe dostawy krwi do wszystkich układów i narządów, w tym niedokrwienie mózgu z morgagni-Adams-Stokes;
- Rozwój rozszerzona kardiopatia;
- Fabrylacja komorowa;
- Tachykardia komorowa;
- Pogorszenie niewydolności serca i zaostrzenie dławicy piersiowej;
- Zawalenie się sercowo-naczyniowego.
- Arytmika szok kardiogenny.
Diagnostyka całkowity blok serca
Początkowa diagnoza pełnego bloku serca jest często dokonywana przez lekarza ratunkowego lub lekarza ratunkowego.
Tylko diagnostyka instrumentalna może potwierdzić lub obalić początkową diagnozę: EKG (elektrokardiografia) w 12 potencjalnych klientach lub monitorowaniu Holtera.
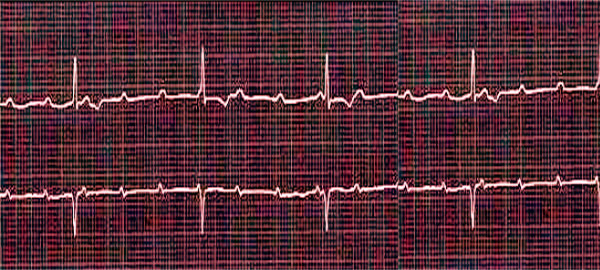
Po stabilizacji stanu prześwietlenie klatki piersiowej i ultradźwięki, a także badania krwi (ogólne i biochemiczne, dla poziomu elektrolitów, białka C-reaktywnego i kinazy kreatynowej, mioglobiny i troponin) umożliwiają znalezienie głównej przyczyny tego stanu i zidentyfikować związane z tym choroby.
Przeczytaj więcej w publikacji - badania serca
I diagnoza różnicowa jest konieczna w celu rozróżnienia innych rodzajów zaburzeń przewodzenia serca i patologii o podobnej symptomatologii.
Z kim się skontaktować?
Leczenie całkowity blok serca
Pacjenci z blokadą AV trzeciego stopnia wymagają pilnej hospitalizacji. Zgodnie z protokołem leczenia atropina dożylna jest stosowana jako terapia pierwszego rzutu (w obecności wąskiego kompleksu QRS, tj. Rytm poślizgu węzłowego). Stosuje się również beta-adrenomimetykę (adrenalinę, dopamina, siarczan orcyprenelan, izoproterenol, chlorowodorek izoprenaliny), który, mając pozytywny efekt chronotropowy, może zwiększyć HR.
W sytuacjach awaryjnych-w ostrej niestabilności hemodynamicznej pacjentów-tymczasowe przezskórne krążenie sercowe, a jeśli jest nieskuteczny, może być wymagany transwelujący rozrusznik serca.
Tymczasowe stymulacja przezskórne lub transwazyjne jest wymagane, jeśli spowolnienie serca (lub asystole) spowodowane przez blokadę AV wymaga korekty, a stałe stymanie nie jest natychmiast wskazane lub jest niedostępne.
Stała elektrokardiostymulacja, tj. operacja stymulatora, jest terapią z wyboru dla pacjentów z objawową kompletną blokadą AV, któremu towarzyszy bradycardia.
Zapobieganie
Możliwość zapobiegania rozwojowi całkowitego bloku serca można zrealizować poprzez leczenie chorób, które go powodują.
Prognoza
Kardiolodzy odnoszą prognozę całkowitego bloku serca z chorobami leżącymi u podstaw, które spowodowały nasilenie rytmu i zaburzeń przewodzenia oraz nasilenie jego objawów klinicznych u pacjentów.
Przywracając perfuzję wieńcową w ostrym zawale mięśnia sercowego, całkowity blok serca może być odwracalny, ale ryzyko nagła śmierć serca pozostaje wysokie.
Zastosowana literatura
- „Blok serca: przyczyny, objawy i leczenie” - Charles M. McFadden (2018).
- „Complete Heart Block: Management and Case Reports” - Isabella Y. Kong, Jason P. Davis (2020).
- „Block Heart: A Medical Dictionary, Bibliografia i przewodnik badawczy z adnotacjami po odniesieniach do Internetu” - Icon Health Publications (2004).
- „Complete Heart Block i wrodzona choroba serca” - Eli Gang, Kadambari Vijay (2019).

