Przewlekłe polipowate zapalenie nosa i zatok.
Ostatnia recenzja: 07.06.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
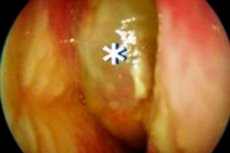
Proces zapalny z tworzeniem polipów w nosie i zatoków o nawracającym wzroście wskazuje na rozwój przewlekłego zapalenia nosa nosowego z polipami nosowymi (CRSWNP). Polipy pojawiają się wielokrotnie, pomimo konserwatywnej terapii i leczenia chirurgicznego. Proces patologiczny rozprzestrzenia się na łóżko mikrokrążeniowe, struktury wydzielnicze gruczołowe. Wzrosty polipowatów powstają głównie z tkanek obrzęku infiltrowanych neutrofili i eozynofili. W reakcji biorą udział inne struktury limfadenoidowe. Środki leczenia są złożone, mające na celu poprawę jakości życia pacjentów i zapobieganie nawrotom.
Epidemiologia
Częstość występowania przewlekłego polipowiskowego zapalenia błony śluzowej nosa z obecnymi objawami klinicznymi wynosi 1-5%.CRSWNP jest chorobą w średnim wieku ze średnim wieku 42 lat i typowym wiekiem diagnozy 40–60 lat. [1] Według statystyk ta patologia występuje w 2-4% populacji europejskiej, ale częstość występowania subklinicznego przebiegu choroby jest znacznie wyższa i szacuje się na około 30% populacji ogólnej.
Badanie z 2015 r. Przez Stevensa i współpracowników pacjentów z CRSWNP, którzy przeszli operację zatok w trzeciorzędowym centrum opieki, wykazało, że kobiety z CRSWNP mają poważniejszą chorobę niż mężczyźni. [2] Istnieje stosunkowo niewiele statystyk dotyczących występowania w dzieciństwie. Wiadomo, że dzieci w wieku poniżej dziesięciu lat mają przewlekłą polipowiskiem nosa nosa i nosa, znacznie rzadziej niż młodzież i dorośli pacjenci. Zgodnie z niektórymi informacjami polipy nosowe występują nie więcej niż 0,1% populacji pediatrycznej.
Członkowie seksu żeńskiego są nieco rzadziej. Częściej patologia występuje u mężczyzn w średnim wieku.
Najczęstszym objawem choroby, z jaką pacjenci chodzą do lekarzy, jest przekrwienie nosa.
Przyczyny przewlekłe polipowate zapalenie nosa i zatok.
Przewlekła polipowiska nosa nosarzy odnosi się do chorób wieloczynnikowych, które nie mają ujednoliconej teorii pochodzenia. Istnieją jednak patologia lokalna i ogólnoustrojowa, gdy proces patologiczny wpływa tylko na tkanki śluzowe zatok lub jest łączone z chorobami takimi jak mukowiscydoza, astma oskrzelowa, zespół Kartagenera, nietolerancja na niesteroidowe leki przeciwbłalnie i tak dalej. Nie można wykluczyć udziału dziedzicznego predyspozycji do rozwoju polipowowości nosa nosa nosa.
Rola Atopii w CRSWNP była celem wielu badań. Chociaż odsetek pacjentów z alergicznym zapaleniem nosa i polipami nosowymi jest podobny do tego w populacji ogólnej (0,5–4,5%) 1, 51-86% pacjentów z CRSWNP jest wyczuwane na co najmniej jeden aeroallergen. [3] Żadne badanie nie ustanowiło związku między uczuleniem na jeden konkretny aeroalergergen a rozwojem CRSWNP, ale choroba zatok może się pogorszyć w sezonie alergenowym. [4]
Związek między astmą a CRSWNP został zdefiniowany bardziej szczegółowo. Zdecydowana większość astmatyków (~ 88%) ma co najmniej pewne radiologiczne dowody zapalenia zatok. Mówiąc dokładniej, szacuje się, że CRSWNP występuje u 7% wszystkich astmatyków, podczas gdy astma jest zgłaszana u 26–48% pacjentów z CRSWNP. [5]
Histologicznie polipy jamy nosowej składają się z chorego, często metaplaznego nabłonka, który znajduje się na zagęszczonej błonie podstawowej, a także z obrzęku zrębu, który ma część gruczołów i naczyń, i brakuje zakończeń nerwowych. Typowy zręb polipowatowy jest reprezentowany przez fibroblasty tworzące podstawę podtrzymującą, fałszywe torbiele i elementy komórkowe, głównie eozynofile, zlokalizowane w pobliżu gruczołów i naczyń, a także pod osłoną tkanki nabłonkowej.
Przypuszczalnie, na początku tworzenia się wzrostu z powodu nawracających procesów zakaźnych, występuje stały obrzęk tkanki błony śluzowej, wywołane zaburzeniem wewnątrzkomórkowego transportu płynów. Z czasem powstają podstawowe pęknięcia błony nabłonkowej, wypadnięcie i granulacje.
Czynniki ryzyka
Czynniki wpływające na tworzenie się zapalnego procesu tkanek błony śluzowej i występowanie przewlekłej polipowisków nosa
- Czynniki wewnętrzne:
- Dziedziczne predyspozycje;
- Płeć męska i średni wiek;
- Obecność astmy oskrzelowej;
- Nietolerancja na niesteroidowe leki przeciwzapalne;
- Niewydolność metabolizmu kwasu arachidonowego;
- Stany niedoboru odporności;
- Hipovitaminoza d;
- Zaburzenia metaboliczne, otyłość;
- Zespół obturacyjny bezdechu sennego;
- Refluks żołądkowo-przełykowy;
- Anatomiczne anomalie jamy nosowej.
- Czynniki zewnętrzne:
- Patologie zakaźne;
- Nośnik bakteryjny (np. Staphylococcal);
- Zakażenia wirusowe, koronawirusowe, w tym infekcje o charakterze przejściowym;
- Choroby grzybowe;
- Alergeny (lek, roślina, przemysł itp.);
- Czynniki zawodowe (zakurzone pokoje, narażenie na chemikalia, metale, pleśń lub rdzę, regularny kontakt ze zwierzętami lub truciznami itp.).
Patogeneza
Obecnie znane są następujące założenia dotyczące patogenezy przewlekłej polipowisków nosorożecowych:
- Eozynofilowy proces zapalny. Komórki eozynofilowe odgrywają główną rolę w rozwoju odpowiedzi zapalnej w zapaleniu nosa nosa. Wiadomo, że w tkankach polipowatowych istnieje wzrost obecności interleukiny-5, białka kationowego eozynofilu, eotaksyny i albuminy. Wszystkie te składniki aktywują migrację eonsinofili, przedłużenie apoptozy, co powoduje rozwój eozynofilowej reakcji zapalnej. To, co dokładnie staje się mechanizmem spustu tego procesu, jest nieznane.
- Reakcja alergiczna zależna od IgE (teoria jest teoretyczna i nie została jeszcze potwierdzona). Pacjenci z przewlekłą polipowiskiem nosa nosa są podatne na alergię na pyłek i alergiczne zapalenie nosa.
- Interleukina (IL) -17A, cytokina wytwarzana głównie przez komórki Th17, odgrywa kluczową rolę w rozwoju reakcji alergicznych, stanu zapalnego i autoimmunizacji. [6], [7], [8], [9]
- Zaburzenie metabolizmu kwasu arachidonowego. Salicylany, hamujące cyklooksygenazę, aktywują alternatywny kanał metaboliczny kwasu arachidonowego, który jest przekształcany w leukotrieny pod wpływem 5-lipooksygenazy. Produkty rozpadu kwasu arachidonowego odgrywają rolę silnych mediatorów prozapalnych: mają one zdolność do wywołania migracji eozynofili do tkanki błony śluzowej przewodu oddechowego, gdzie rozwój reakcji zapalnej jest wymuszony.
- Zaangażowanie bakteryjne. Rola patogenów bakteryjnych w rozwoju przewlekłej polipowiskowej zapalenia nosa nosa jest obecnie badane. Wiadomo, że każdy drugi pacjent jest obecny specyficzny IgE do egzotoksyny gronkowca aureus. Jest prawdopodobne, że środki zakaźne uczestniczą w mechanizmie patogenetycznym, ale nie jako powszechne alergeny, ale jako silne antygeny, które potwierdzają eozynofilową odpowiedź zapalną. Zakłada się, że Staphylococcus aureus enterotoksyna powoduje powstawanie i dalszy wzrost polipów, a nawet wspólne rozwój astmy oskrzelowej. Zaangażowanie bakterii jest również wskazywane przez wykrycie określonych „neutrofilowych” wzrostu i polipowatego zapalenia nosa.
- Inwazja grzybów. Cząstki grzybni są wszechobecne w układzie oddechowym, więc występują zarówno u zdrowych ludzi, jak i u pacjentów z predyspozycją do występowania zapalenia nosa W drugiej grupie jednostek eozynofile są aktywowane, pod wpływem limfocytów T migrujących do wydzielania śluzowego obecnego w zatokach. Eozynofile atakują cząstki grzybowe, uwalniając toksyczne białka, które prowadzą do tworzenia grubej mucyny w świetle zatok, uszkadzając tkankę błony śluzowej, wywołując reakcję zapalną, a następnie wzrost polipozy. Przypuszczalnie cząsteczki grzybni mogą wywoływać i podtrzymywać zapalenie i wzrost polipu w zatokach osób z predyspozycją do choroby. Jednak teoria ta nie została jeszcze wystarczająco potwierdzona.
- Ostre infekcje oddechowe. Istnieją dowody kliniczne, że wirusy często sprzyjają ponownemu ponownemu i intensywnemu wzrostowi polipów, nawet w rzekomo stabilnej remisji.
- Dziedziczne predyspozycje. Jako potwierdzenie tej teorii jest wyraźnym związek między występowaniem polipów a takimi patologiami genetycznymi, jak zespół Kartagenera i mukowiscydozę. Naukowcy nie byli jeszcze w stanie zidentyfikować konkretnego genu odpowiedzialnego za tworzenie problemu, takie prace są niewiele.
- Patologie samych zatok (obecność dodatkowej jamy zatoki, mukowiscydazy itp.).
Jako przyczynę lokalnej polipowisków nosa nosa, różne wady anatomiczne (odchylona przegroda nosowa, nieregularna struktura concha nosa lub proces w kształcie haka) są uważane za zdolne do spowodowania zaburzenia przewodnictwa powietrza. Podczas zmiany kierunku głównego przepływu powietrza występuje regularne podrażnienie odpowiednich stref tkanek śluzowych. Bakterie, wirusy i antygeny w powietrzu przyczyniają się do transformacji uszkodzonych obszarów, powoduje się procesy infiltracji komórkowej, występuje przerost i blokowanie tworzenia ostiomeatalnego.
Ponieważ przewlekła polipoza zapalenia zatok jest chorobą poletiologiczną, patologiczny wpływ wszelkiego rodzaju nieprawidłowości biologicznych, wrodzonych lub nabytych, obecnych w organizmie jako całości lub w poszczególnych narządach komórki lub struktury subkomórkowe. Zatem pewien wkład może naruszyć autonomiczny układ nerwowy - w szczególności nadmierną aktywność oddziału przywspółczulnego. Predyspozycja do rozwoju choroby może się nie objawiać, dopóki moment ekspozycji na dowolny czynnik prowokujący: infekcja, alergena, uszkodzenie mechaniczne, uszkodzenia chemiczne itp.
Jako niezależny szlak patogenezy rozważany jest przewlekła ropna reakcja infazma w zatokach wyrostka robaczkowego. Tutaj przewlekła polipowiska nosa nosa staje się patologią wtórną i rozwija się głównie w zatokach, w której występuje rdzeniowe zapalenie. Jeśli chodzi o proces rozproszony, towarzyszy mu stopniowe rozprzestrzenianie się na tkanki błony śluzowej wszystkich przypadkowych zatok. Ten rodzaj choroby odnosi się do form ogólnoustrojowych, wiąże się to z naruszeniami obrony immunologicznej i niepowodzeniem ogólnej reaktywności ciała.
Objawy przewlekłe polipowate zapalenie nosa i zatok.
Przewlekła polipowiska nieżycy nosa objawia się dwoma lub więcej objawami, a wiodącym jest przekrwienie nosa i trudności w oddychaniu nosa. Dodatkowe objawy obejmują wyładowanie nosa, ból twarzy (odczuwanie ciśnienia w projekcji dotkniętych zatok), upośledzone percepcję zapachu z czasem trwania dłużej niż 12 tygodni. Jak widać, powyższa symptomatologia jest niespecyficzna i może wystąpić w przewlekłym zapaleniu zatok bez polipowiska nosa. Dlatego ważne jest, aby przeprowadzić diagnozę za pomocą tomografii komputerowej zatok i/lub endoskopii nosa.
Pacjenci, którzy rozwijają polipowatę nosa nosa z powodu nieprawidłowości aerodynamicznych dolegliwości głosowe dotyczące problemów z oddychaniem nosa. Podczas badania możliwe jest wykrycie wzrostu polipowiska blokującego jedną z połówek nosa lub odchyloną przegrodą w połączeniu z nieregularną strukturą skorup. Może nie być wypisu.
Pierwsze oznaki grzybowej przewlekłej polipowisków nosorożecowego zapalenia głowy obejmują ból głowy. Możliwe jest zarówno jednostronne, jak i dwustronne zaangażowanie zatok. Formacje polipowatów czasami przypominają granulacje, które odnotowano również w procesie bakteryjnym. Często występuje zapalenie okostnej.
U pacjentów z upośledzonym metabolizmem kwasu arachidonowego polipy nosowe różnią się wyglądem, tworząc masę śluzową śluzową stałej (w ropnym zapaleniu zapalenie, polipy mają gęstszą strukturę). Zatoki wyrostka robaczkowego są wypełnione lepkim, przeciągającym rozładowaniem, trudne do oddzielenia od ścian zatokowych.
Z reguły pierwsze objawy pojawiają się, gdy wzrost rosną i opuszczają zatoki. Pacjent ma ostre przekrwienie nosowe, które nie jest eliminowane przez zastosowanie zwężających naczyń krwionośnych. Uważa się, że pacjenci z CRSWNP mają cięższe objawy sinonasalne niż pacjenci z przewlekłym zapaleniem nosaniowym bez polipów nosowych (CRSSNP). [10], [11] W kohorcie 126 pacjentów z CRS, Banjeri i współpracownicy stwierdzili, że przekrwienie nosa i hiposmia/anosmia były bardziej istotne związane z CRSWNP, podczas gdy ból/ciśnienie twarzy występowały częściej u pacjentów z CRSSNP. [12] Dodatkowe badania pacjentów z CRS w wybranych ośrodkach opieki trzeciorzędowej wykazały, że pacjenci z CRSWNP częściej zgłaszali nosa, ciężkie przekrwienie nosa i utrata wyczucia zapachu/smaku niż pacjenci z CRSSNP. [13], [14]
Dodatkowe funkcje patologiczne obejmują:
- Częste bóle głowy;
- Upośledzenie lub utrata wrażliwości na zapachy;
- Wyładowanie śluzu i/lub ropy;
- Wrażenie ciała obcego w jamie nosowej;
- Problemy z oddychaniem, czasami problemy z połykaniem;
- Zaburzenia snu, drażliwość.
Pacjenci z CRSWNP mają średnio rozległe zajęcie zatok paranazowych niż pacjenci z CRSSNP, jak określono na podstawie wyników endoskopii CT i zatok. [15] Nawet po operacji zatok paranazowych pacjenci z CRSWNP mogą nadal mieć gorsze miary choroby zatok niż pacjenci z CRSSNP, którzy również przeszli operację. [16]
Polipozę Nosek nosa u dzieci
U małych dzieci (poniżej 10 roku życia) przewlekła polipowowiska nosa nosa jest znacznie mniej powszechna niż u dorosłych (nie więcej niż 0,1% wszystkich dzieci). Patogenetyczny mechanizm pediatrycznych polipów nosowych jest słabo poznany. Przypuszczalnie powstają nowotwory z powodu przewlekłych procesów zapalnych, chorób genetycznych, którym towarzyszą zmiany w tkankach błony śluzowej układu oddechowego. Często mówimy o mukowiscydozie, a także o zespołach pierwotnej dyskinez rzęsek.
Istnieje pewna korelacja między polipowiskiem zapalenia nosa i chorób alergicznych. Zatem u dzieci ta kombinacja występuje w ponad 30% przypadków.
Obraz kliniczny w przewlekłej polipowisku nieżycy nosa u dzieci jest praktycznie taki sam jak u dorosłych. Jednak eksperci zauważają, że u dzieci polipy powodują bardziej oczywiste pogorszenie jakości życia i negatywnie wpływają na rokowanie innych powiązanych patologii.
Dominującym objawem pediatrycznym staje się przekrwienie nosa, często rosnące.
W dzieciństwie polipy anthrochoanalne występują najczęściej w 70–75% przypadków. Duże samotne masy są diagnozowane rzadziej.
Gradacja
W celu obiektywnego oceny stopnia przewlekłego polipowiskowego zapalenia błony śluzowej nosa, stosuje się skalę inscenizacji Lund-Kennedy:
- 0 - brak polipów;
- 1 Polipozę ograniczoną do przejścia średniego nosa;
- 2 - Polipy rozciągają się poza dolną granicę środkowej skorupy nosowej do jamy nosowej.
Oceniono również stopień obrzęku błony śluzowej:
- 0 - Bez obrzęku;
- 1 - Mały, umiarkowany obrzęk;
- 2 - Obecne są zmiany tkanki polipowiskowej.
Obecność nieprawidłowego rozładowania:
- 0 - brak wypisu;
- 1 - rozładowanie śluzowe;
- 2 - Rozładowanie jest grube (gęste) i/lub ropne.
Formularze
Ogólnie rzecz biorąc, przewlekłe zapalenie norytuśniowe jest podzielone na zapalenie nosa i polipowiskowe. Do tej pory nie ma żadnej powszechnie akceptowanej klasyfikacji przewlekłej polipowiskowej zapalenia nosa nosa. Ale eksperci odróżniają różne rodzaje choroby, w zależności od cech klinicznych i histologicznych, a także od przyczyn patologii.
W zależności od struktury histologicznej polipów rozróżnij:
- Zapalenie nosa i eozynofilowe, eozynofiliczne);
- Polipozę torbielowate zapalenie zatok, włóknikowe zapalne, neutrofilowe;
- Zapalenie nosa gruczołowego;
- Zapalenie zatok z atypią zrębu.
Zgodnie z osobliwościami etiopatogenezy choroba jest klasyfikowana w następujący sposób:
- Polipoza wynikająca z zaburzeń aerodynamicznych zatok paranazowych i jamy nosowej;
- Polipozja ropne zapalenie błony nosa rozwinęło się na tle przewlekłego ropnego procesu zapalnego w nosie i zatokach;
- Polipozę grzybów;
- Zapalenie norytuzinowe z powodu zaburzeń metabolizmu kwasu arachidonowego;
- Polipozę z powodu mukowiscydozy, zespół Kartagenera.
Większość ekspertów jest zdania, że przewlekła polipowiska nieżycy nosa nie jest pojedynczą jednostką nosologiczną, ale jest zespołem, który obejmuje szereg warunków patologicznych, od lokalnej zmiany żadnej z zatok, i do rozproszenia patologii, która znajduje się na tle astmy oskrzelowej, po nietolerancji do nieoperacyjnej przeciw wnęceniu, genetycznie decydującej.
Dodatkowo podświetlone:
- Rozproszona dwustronna postać przewlekłej polipowisków nosa nosorożec (charakteryzująca się postępem wzrostu polipu w jamie nosowej i we wszystkich zatokach);
- Jednostronna, samotna postać choroby (w szczególności Ethmochoanal, Anthrochoanal, Sphenochoanal Nhinosinusinitis).
Komplikacje i konsekwencje
Najczęstszymi powikłaniami są częste krwawienie z nosa, przewlekły katar, pogorszenie lub utrata zmysłu zapachu. Ponadto często występuje wtórna infekcja, zwiększając ryzyko mikroflory piogogennej, co przyczynia się do rozwoju ropnego procesu zapalnego w jamie nosowej. W skomplikowanych przypadkach rozwój warunków septycznych nie jest wykluczony.
Same polipy nie stanowią zagrożenia dla życia pacjenta, ale znacznie pogarszają jego jakość. Wzrosty w jamie nosowej i zatokach stają się idealnym miejscem dla różnych mikroorganizmów w celu osiedlenia się i gromadzenia, co prowadzi do częstych infekcji bakteryjnych, krwawień z nosa, zapalenia migdałków, nieżytu nosa, zapalenia wsteczny, zapalenia trachu i zapalenia krotności, a także innych chorób, które mogą mieć skomplikowany przebieg.
Polipy nosa są niebezpieczne ze względu na stałą obecność przewlekłego stanu zapalnego. Wzrosty zapobiegają normalnej funkcji oddychania i wydalania wydzielin śluzowych. W rezultacie problemy takie jak:
- Obturacyjny bezdech senny (przerwy, zatrzymywanie oddechu podczas snu);
- Nawroty astmy oskrzelowej;
- Częste infekcje jamy nosowej i zatok.
Aby uniknąć negatywnych konsekwencji, konieczne jest terminowe konsultacje z lekarzami, przejść wszystkie niezbędne etapy diagnozy i leczenia.
Diagnostyka przewlekłe polipowate zapalenie nosa i zatok.
Środki diagnostyczne zaczynają się od gromadzenia skarg i anamnezy, a także obiektywnego badania. Uzyskane informacje są wykorzystywane do ustalenia dalszych taktyk diagnostycznych.
Specjalista wyjaśnia:
- Czas wystąpienia początkowych objawów (trudności w oddychaniu przez nos, nieprawidłowe wydzieliny, ból głowy, zaburzenia węchowe);
- Jeśli istnieje historia zapalenia nosa;
- Czy na organach ENT przeprowadzono jakiekolwiek interwencje chirurgiczne;
- Czy pacjent zajął jakiekolwiek leczenie (przepisane przez innego lekarza lub samokretację).
Obowiązkowe jest ustalenie prawdopodobieństwa genetycznego predyspozycji do polipozy, przegląd historii chorób. Szczególną uwagę należy zwrócić na obecność chorób genetycznych, astmy oskrzelowej, zaburzeń endokrynologicznych, złych nawyków.
Następnie Doktor wykonuje przednią i tylną nożyckę, endoskopię jamy nosowej. Zwracano uwagę na anatomię struktury, stan tkanek śluzowych i kompleks ostiomeatalny. W polipowisku zapalenie nosa, polipy są zwykle wykrywane w przejściu nosowym lub na zewnątrz, w jamie nosowej i/lub nosogardzieli. Określono również obrzęk błony śluzowej, obecność wydzielania śluzowego lub ropnego. Ważne jest, aby znaleźć etap rozwoju polipowatej.
Analizy histologiczne są obowiązkowe. Typowy wzrost polipowatów jest reprezentowany przez uszkodzoną, często metaplastyczną tkankę nabłonka zlokalizowaną na zagęszczonej błonie podstawowej, a także zrębie zręczności z niewielką liczbą gruczołów i skątej sieci naczyniowej, z minimalną liczbą zakończeń nerwowych. W zrębie występują fibroblasty, na których opiera się ramy podtrzymujące, a także elementy komórkowe i fałszywe torbiele. Główne obecne komórki to neutrofile, eozynofile, zlokalizowane w pobliżu naczyń i gruczołów lub bezpośrednio pod tkanką nabłonkową. [17]
Diagnoza instrumentalna, przede wszystkim obejmuje badania radiologiczne - w szczególności tomografię komputerową zatok. CT pozwala znaleźć intensywność reakcji zapalnej, wykryć cechy anatomiczne. Jeśli operacja ma zostać przeprowadzona, specjalista musi mieć kompleksowe informacje na temat obszaru interwencji, aby zapobiec rozwojowi powikłań pooperacyjnych. Za pomocą promieni rentgenowskich Doktor szczegółowo bada szaleńce szczękowe, czołowe, klinowe, przednie i tylne skrawki labiryntu sieci. Warunek jest oceniany w punktach w następującej skali:
- 0 - występuje pneumatyzacja zatok;
- 1 - Pneumatyzacja jest częściowo zmniejszona;
- 2 - Pneumatyzacja jest zmniejszona.
Dodatkowo stan kompleksu ostiomeatalnego po obu stronach ocenia się w punktach:
- 0 - brak zmian patologicznych;
- 2 - kompleks ostiomeatalny nie jest zdefiniowany.
Maksymalny możliwy całkowity wynik u pacjentów z całkowitym rozproszonym polipowiskiem nosa nosa, wynosi 24 punkty.
Diagnostyka różnicowa
Po wykryciu polipów nosowych u dzieci i pacjentów starszych, należy zwrócić szczególną uwagę na wykluczenie następujących warunków:
- W dzieciństwie - mukowiscydoza w przypadku dwustronnego procesu patologicznego, encefalocele - w przypadku procesu jednostronnego;
- U osób starszych - innych łagodnych i złośliwych nowotworów, co jest szczególnie ważne w zmianach jednostronnych lub atypowej lokalizacji.
Zapalenie nosa i astma oskrzelowa w połączeniu stanowi jeden z najbardziej złożonych fenotypów chorób, mają trudności z wydawaniem zaleceń dotyczących postępowania diagnostycznego i terapeutycznego u pacjentów.
U wszystkich pacjentów poszukujących pomocy medycznej gromadzona jest szczegółowa historia życia i choroby, a także obowiązkowa anamneza alergologiczna.
We wszystkich przypadkach przeprowadzana jest diagnoza różnicowa z nowotworami następujących typów:
- Odwrócony brodawczak jest guzem nabłonkowym z możliwością złośliwej degeneracji.
- Rak płaskonabłonkowy jest najczęstszym złośliwym nowotworem zatok.
- Czerniak jest złośliwym guzem złożonym z melanocytów jamy nosowej lub zatok paranazowych.
- Esthesioneurooblastoma jest rzadkim rodzajem nowotworu, który rozwija się z węchowego neuroepitelium.
- Hemangiopericytoma to nowotwór naczyniowy, który rozwija się u podstawy czaszki.
- Glejak nosowy jest rzadkim łagodnym guzem tkanki glejowej. W 40% przypadków jest to glejak donosowy.
- Młotle nosowo-gardłowe angikbroma jest rzadkim łagodnym guzem naczyniowym przypominającym polip.
W przypadku jednostronnego procesu patologicznego konieczne jest wykluczenie wszystkich możliwych łagodnych i złośliwych nowotworów. Każdy guz jest zdolny do naśladowania lub współistnienia z przewlekłą polipowiskiem nosa nosa. Wszystkie tkanki polipowiskowe usunięte podczas interwencji chirurgicznej powinny być poddane badaniu histomorfologicznemu, aby wykluczyć możliwość złośliwości i metaplazji, z dalszą terapią racjonalną.
Z kim się skontaktować?
Leczenie przewlekłe polipowate zapalenie nosa i zatok.
Środki leczenia obejmują delikatną operację, przedłużone kursy wdychanych glukokortykosteroidów oraz krótkie kursy ogólnoustrojowych kortykosteroidów. U niektórych pacjentów wskazane są terapia przeciwgrzybicze i antybiotyki.
Opcje leczenia pacjentów z CRSWNP pozostają ograniczone. Zgodnie z najnowszymi wytycznymi USA zarówno miejscowe kortykosteroidy, jak i płukanie nosa soli fizjologicznej są zalecane jako początkowa terapia medyczna u pacjentów z chorymi. [18] Kortykosteroidy donosowe mogą zmniejszyć wielkość polipów nosowych, zmniejszyć objawy sinonasalne i poprawić jakość życia pacjentów. [19], [20] Doustne kortykosteroidy mogą również zmniejszyć wielkość polipów i poprawić objawy, ale zawsze należy je przepisywać ostrożnie, biorąc pod uwagę ich związek z poważnymi skutkami ubocznymi. [21] Antybiotyki mogą być przydatne w leczeniu zakaźnych zaostrzeń CRSWNP, ale klinicznie istotnej skuteczności (tj. Redukcji polipu) brakuje w dużych randomizowanych badaniach.
Terapia lekarska obejmuje stosowanie następujących grup leków i rodzajów leczenia:
- Miejscowe glukokortykosteroidy (nosowe) pomagają zmniejszyć wielkość polipów, zapobiegają rozwojowi wczesnych nawrotów po chirurgicznym usunięciu wzrostu. Skutki uboczne w większości przypadków ograniczają się do poczucia suchości w nosie i krwawe nosa. Nie ma wpływu na stan soczewki i ciśnienie wewnątrzgałkowe. Najczęściej stosuje się takie leki, jak mometazon, flutykazon, clessonid, rzadziej - budezonid, beklometazon, betametazon, deksametazon, triamcynolon. Standardowa dawka wynosi 200-800 mcg.
- Implantacja implantów kortykosteroidowych do labiryntu sieci jest wskazana u pacjentów z nawracającym przewlekłym polipowiskiem nosowym po operacji zatok. Ta procedura poprawia drożność fragmentów nosa i przedłuża okres remisji. Najczęściej jest to implant samoopsumowy, który uwalnia furoan mometazonu w dawce 370 mcg. Czas działania implantu wynosi 1 miesiąc.
- Krótkoterminowe kursy leków kortykosteroidowych (od 1 do trzech tygodni) obejmują doustne podawanie metylopredolonu w ilości 1 mg na kg masy ciała ze stopniowym spadkiem przez 2-3 tygodnie. Takie podejście pozwala zmniejszyć naturę objawów klinicznych, poprawić stan zatok. Leczenie jest często łączone z antybiotykoterapią lub wziewnymi kortykosteroidami. Przykład terapii: prednisolon doustnie przy 0,5-1 mg/kg dziennie, przez 10-15 dni. Dawka jest stopniowo zmniejszana, zaczynając od ósmego dnia, o 5 mg dziennie do całkowitego wycofania leku. W przewlekłej polipowisku zapalenia nosa, optymalne jest prowadzenie 1-2 kursów takiego leczenia corocznie.
- Irrigacje jamy nosowej fizjologicznym roztworem chlorku sodu lub roztworu Ringera, często z dodaniem hialuronanu sodu, ksylitolu i ksyloglukanu, również wykazują pozytywny efekt terapeutyczny.
- Krótkie lub długie kursy antybiotyków ogólnoustrojowych (skutki uboczne: dysfunkcja jelitowa, anoreksja) są przepisywane, jeśli są wskazane. Należy zauważyć, że makrolidy w niskich dawkach mają działanie immunomodulacyjne, zapewniają stabilną remisję pooperacyjną. Podczas przepisywania przedłużonego przebiegu należy wziąć pod uwagę możliwą kardiotoksyczność makrolidów.
- Miejscowe środki przeciwbakteryjne są używane do płukania jamy nosowej. Na przykład roztwór mupirocyny ma podobną skuteczność do doustnej amoksycyliny/klawulananu, który z powodzeniem zastosowano przeciwko Staphylococcus aureus.
- Leki przeciwhistaminowe są odpowiednie do leczenia pacjentów, którzy mają jednocześnie alergie.
Fizjoterapia jest przeciwwskazana do zapalenia błony śluzowej torbielowości i polipowisków.
Terapia biologiczna w przypadku polipowisków nosa
Jeśli nie można kontrolować przebiegu przewlekłej polipowowości nosa nosa, do głównego leczenia dodano terapię biologiczną przeciwciałami monoklonalnymi. U pacjentów z dwustronnym procesem patologicznym, którzy już przeszli operację zatok, leczenie polipowisków nosa nosorożec z przeciwciałami monoklonalnymi jest przepisywane, jeśli spełnione są trzy kryteria, a jeśli u pacjentów spełnia się cztery kryteria bez operacji lub jeśli operacja nie jest możliwa:
Kryteria bioterapii |
Wskaźniki kryteriów |
Manifestacje kliniczne procesu infalacyjne T2. Potrzeba ogólnoustrojowej terapii kortykosteroidów lub obecności przeciwwskazań do niej. Wyraźny negatywny wpływ na jakość życia. Oznaczone pogorszenie funkcji węchowej. Połączenie z astmą oskrzelową. |
Eozynofile tkankowe większe niż 10 w polu widzenia (x400) lub eozynofile krwi większe niż 250 kl/μl lub całkowite IgE większe niż 100 IU/ml. Ponad dwa kursy rocznie lub długoterminowe leczenie niskiej dawki. W skali SNOT-22 40 lub więcej punktów. Anosmia. Astma oskrzelowa z potrzebą regularnej terapii inhalacyjnej kortykosteroidów. |
Wyniki bioterapii należy ocenić po 4 miesiącach i rok po jej rozpoczęciu. Jeśli nie ma pozytywnej odpowiedzi zgodnie z powyższymi kryteriami (przynajmniej jednym z nich), leczenie to jest przerwane.
Kryteria oceny wyników:
- Zmniejszające się polipy;
- Zmniejszenie potrzeby systemowego stosowania leków kortykosteroidowych;
- Ulepszona funkcja węchowa;
- Poprawa jakość życia w ogóle;
- Zmniejszenie wpływu patologii tła.
Doskonały wskaźnik bioterapii mówi się, że jeśli istnieje pozytywna odpowiedź na wszystkie powyższe kryteria, stwierdzono umiarkowany wskaźnik, jeśli istnieje pozytywna odpowiedź na trzy lub cztery kryteria. Odpowiedź na 1-2 kryteria jest oceniana jako słaba.
Do tej pory zastosowano różne przeciwciała monoklonalne jako środki terapeutyczne, w szczególności dupilumab, [22] Omalizumab, Mepolizumab, [23] Benralizumab, reslizumab. Roztwór podskórny na bazie dupilumabu - dupiksent dla polipowatów zapalenie błony śluzowej nosorożca jest często wybranym lekiem. [24] Początkowa zalecana dawka dla osoby dorosłej wynosi 300 mg co dwa tygodnie. Jeśli zastrzyk zostanie pominięty, zastrzyk należy podać jak najszybciej, a następnie kontynuować zgodnie z wcześniej przepisanym schematem.
Dupilumab |
300 mg podskórnie raz na dwa tygodnie. Po 12 miesiącach częstotliwość podawania można zmienić na raz na cztery tygodnie. |
Omalizumab |
Zaczynając od 75 do 600 mg podskórnie raz na 2 do 4 tygodni. |
Mepolizumab |
100 mg podskórnie raz w miesiącu. |
Leczenie ziołowe
Oficjalna medycyna nie z zadowoleniem przyjmuje stosowania leczenia ludowego w przewlekłej polipowisku zapalenia błony śluzowej nosa, co wiąże się z wysokim ryzykiem pogorszenia choroby i zwiększoną intensywnością wzrostu polipów. Lekarze ludowe mogą stosować dopiero po konsultacji z lekarzem i na tle głównego leczenia przepisanego przez lekarzy.
Możliwe przepisy na fitoterapię:
- Nasiona dyni (5 łyżki) miel się 200 ml oleju morskiego, dobrze wymieszaj. Weź 1 łyżeczkę. Codziennie 15 minut przed pierwszym posiłkiem. Częstotliwość odbioru: 10 dni do zrobienia, 5 dni, aż do stałej poprawy stanu. Lek powinien być przechowywany w lodówce.
- Wymieszaj równe części rumianku i Celandine. Wlać 1 łyżkę. Powstałej mieszaniny 200 ml wrzącej wody nalegaj pod pokrywą przez kilka godzin. Weź środek na 1 łyżkę. L. 30 minut przed każdym posiłkiem. Czas leczenia - 4 tygodnie, wówczas odbiór można powtórzyć po 10-dniowej przerwie.
- Włóż do garnka 1 łyżki. Jagód jałowca, wlać 200 ml wrzącej wody i utrzymywał na małym ogniu przez 10 minut. Następnie lekarstwo jest chłodzone, filtrowane i pij 50 ml trzy razy dziennie godzinę po posiłku.
Leczenie chirurgiczne
Interwencja chirurgiczna składa się z funkcjonalnej chirurgii endoskopowej w celu usunięcia polipów, korygowania wad anatomicznych (odchylona przegroda, przerost skorup nosowych itp.), Kontrola i korekta wielkości wnęki zatoki, otwieranie i usuwanie komórek litata labiryntu, na które wpływają na patologiczne wzrosty.
Polipy są usuwane zgodnie z zasadami minimalnie inwazyjnej operacji, przy minimalnym uszkodzeniu tkanek śluzowych. Przegroda nosowa jest obsługiwana z zachowaniem jej funkcji podtrzymującej. Jeśli wykryto dodatkowe połączenie zatok szczęki, jest ono podłączone do głównego.
Jeśli mówimy o rurowym zapaleniu nosa, interwencja polega na przywróceniu komunikacji z jamą nosowej, tworzeniu warunków do normalnej wymiany powietrza w zatokach, usunięciu wzrostu i ropy. W tym przypadku tkanka śluzowa zatok nie jest usuwana, niezależnie od obecności obrzęku. Przed przejściem do operacji Doktor dowiaduje się o cechach mikrobiologicznych procesu zapalnego, określa rodzaj patogenu i jego wrażliwość na leki przeciwbakteryjne.
Podobne podejście stosuje się do zapalenia zatok polipowatej grzybiczej. W takim przypadku czasami konieczne jest wykonanie mikrogaymorotomii przez przednią ścianę lub przez kanał dolnego nosa. Głównym warunkiem wyeliminowania procesu grzybowego w zatokach jest przywrócenie napowietrzania.
U pacjentów z mukowiscydozą polipy zespołu Kartagenera są usuwane regularnie, ponieważ we wszystkich przypadkach występuje ponowne wzrosty formacji.
Zapobieganie
Nie ma specyficznego zapobiegania rozwojowi przewlekłej polipowisków nosa noskiego. Zaleca się unikanie wpływu czynników ryzyka, systematycznie odwiedzanie lekarzy w celu badań zapobiegawczych, terminowo lecz wszelkie choroby otolaryngologiczne.
Pacjenci z wcześniej istniejącą polipozorami powinni dołożyć wszelkich starań, aby zapobiec nawrotowi wzrostu polipów. Wizyty u lekarza są planowane zgodnie z indywidualnym harmonogramem i obejmują regularne badanie jamy nosowej, usunięcie wydzielin i nagromadzenia, lokalne leczenie antyseptykami. Przez długi czas przepisywany jest lokalny terapia kortykosteroidami. Jeśli pacjent przeszedł interwencję chirurgiczną, w przyszłości odwiedzanie lekarza powinno być co trzy miesiące. W przypadku poprzednich ropnych lub grzybowych zmian zatok lekarz odwiedza się co najmniej raz na sześć miesięcy.
Jeżeli przewlekła polipowata nosa norytuzinowe jest połączone z astmą oskrzelową lub nietolerancją na niesteroidowe leki przeciwzapalne, podawanie kortykosteroidów jest przepisywane przez długi czas (kilka lat lub na całe życie). Jeśli nie można zatrzymać wzrostu polipów przez leki, wówczas przeprowadza się powtarzana interwencja, zapobiegając intensywnemu wzrostowi formacji i blokowaniu oddychania nosa.
W sprzyjających okolicznościach terapia kortykosteroidów może być tymczasowo zawieszona na okres letni, z wznowieniem we wczesnej jesieni, co wiąże się z wysokim ryzykiem początkowego wzrostu polipu.
Prognoza
Głównym celem leczenia jest przedłużenie bezobjawowego okresu choroby i poprawa jakości życia pacjenta. Większość pacjentów musi poddać się powtarzanym i licznym operatorom endoskopowym, codzienne donosowe podawanie lokalnych kortykosteroidów (często na całe życie, w regularnych odstępach czasu).
Pacjenci są systematycznie monitorowani przez otolaryngologa (co 2-3 miesiące). Prognozy leczenia zależy nie tylko od przeprowadzonej interwencji chirurgicznej, kwalifikacji lekarza prowadzącego, ale także od przestrzegania zaleceń medycznych.
Ważne jest, aby zdać sobie sprawę, że usunięcie polipów nosa nie eliminuje pierwotnej przyczyny ich wyglądu, więc po pewnym okresie wzrosty mogą się pojawić. Aby zmniejszyć prawdopodobieństwo nawrotu, konieczne jest przestrzeganie zaleceń lekarza i po interwencji chirurgicznej w celu przejścia przedłużonego przebiegu leczenia narkotykowego.
Polipozę Nosek nosa i armia
Jeśli zdiagnozowano w poborku polipy nosa i zatok, można mu przypisać takie kategorie kwalifikowalności:
- Odpowiednie do służby wojskowej;
- Ograniczony.
Ograniczenia służby są możliwe, jeśli oficjalnie potwierdzone zostanie zapalenie zatok przewlekłej polipowiskowej, w tym skanowanie CT. Ponadto w momencie rekrutacji pacjent musi być w rejestrze ambulatorium przez co najmniej sześć miesięcy.
Jeżeli pobór miał operację chirurgiczną w celu usunięcia wzrostu, a jednocześnie powstawanie nawrotów nie nastąpiło, a nie ma niebezpieczeństwa dla zdrowia, przypisana jest kategoria „dopasowana do służby wojskowej”.
Jeśli istnieją dokumentalne dowody na regularne nawrót nowotworów, problemy z oddychaniem, jeśli występują powikłania zapalenia nosa, możemy mówić o ograniczeniach sprawności, rzadziej - o niezdolności do obsługi.
W większości przypadków przewlekłe zapalenie nosa nosa w fazie ostrej staje się wskazaniem do odroczenia od mobilizacji i obowiązkowej służby.

