Ekspert medyczny artykułu
Nowe publikacje
Artroskopia stawu skokowego
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Według literatury krajowej i zagranicznej urazy stawu skokowego stanowią od 6 do 21% urazów układu mięśniowo-szkieletowego. Pomimo dużego arsenału narzędzi dostępnych dla współczesnych traumatologów, wysoka częstość niezadowalających wyników leczenia tej patologii przy leczeniu zachowawczym wynosi 17%, przy leczeniu operacyjnym - 11%.
Uszkodzenia struktur kostnych i tkanek miękkich prowadzą do rozwoju wtórnych zmian w stawie, procesów zwyrodnieniowych-dystroficznych, reorganizacji strukturalnej zarówno uszkodzonych, jak i nienaruszonych tkanek stawu skokowego, co w efekcie prowadzi do jego niewydolności funkcjonalnej i przykurczu.
Obraz radiograficzny uszkodzeń kości został dobrze zbadany. Jednak szeregu zaburzeń wewnątrzstawowych nie można określić za pomocą samych metod radiograficznych. Należą do nich naciągnięcia więzadeł, uszkodzenia chrząstki stawowej w ostrych urazach, a w przewlekłych urazach - chondromalacja, torbiele, ciała wewnątrzstawowe.
Przy otwartej interwencji ryzyko postępu patologii stawu jest większe: pojawia się proces zapalny, pooperacyjna niestabilność stawu skokowego, wzrastające ograniczenie ruchu, ból stawu skokowego, zapalenie błony maziowej, przykurcz, a czasem rozwój zesztywnienia. Pacjenci z różnymi urazami stawu skokowego z reguły mają zaburzenia chodu, odczuwają ból podczas długotrwałego stania i nie mogą nosić zwykłych butów.
Wskazania i przeciwwskazania do artroskopii stawu skokowego
Wskazania do artroskopii stawu skokowego są następujące:
- ból o nieznanej etiologii;
- zapalenie błony maziowej, krwiomocz;
- blokady stawowe (ciała wewnątrzstawowe);
- złamania przezchrzęstne i odwarstwienia chrząstki;
- pierwsze objawy deformującej choroby zwyrodnieniowej stawów;
- osteochondroza rozdzielająca;
- zmiany chrząstki w zespole uciskowym;
- chondromatoza;
- artretyzm;
- złamania kostki;
- niestabilność stawów;
- artrodeza.
Przeciwwskazania względne:
- zakażenie skóry;
- choroby zapalne tkanek okołostawowych;
- ciężkie stadia deformującej choroby zwyrodnieniowej stawów;
- skomplikowany stan somatyczny pacjenta.
Podejścia artroskopowe
W diagnostycznej i operacyjnej artroskopii stawu skokowego stosuje się trzy przednie i dwa tylne podejścia, które są używane w różnych kombinacjach do wprowadzania artroskopu i instrumentów. Przednie podejścia są zlokalizowane wzdłuż przedniej przestrzeni stawowej.
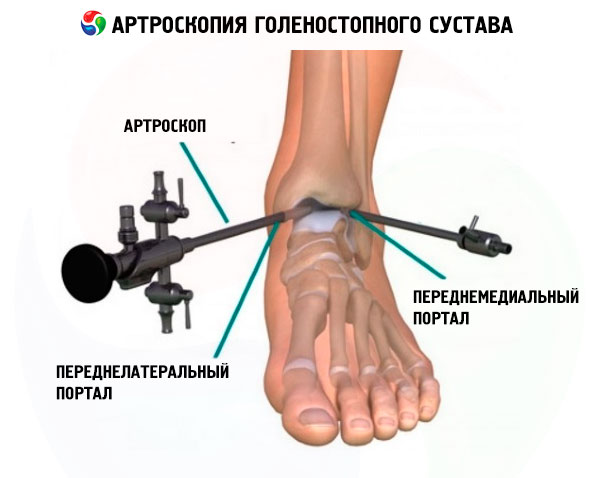
Podejście przednio-przyśrodkowe (przednie wewnętrzne) jest zlokalizowane 0,5 cm poniżej przestrzeni stawowej, nieco przyśrodkowo do ścięgna mięśnia piszczelowego przedniego, bocznie do kostki przyśrodkowej, proksymalnie do przyśrodkowej krawędzi kopuły kości skokowej. Istnieje ryzyko uszkodzenia gałęzi końcowej n. saphenous i v. saphenous.
Dostęp przednio-boczny (frontalno-zewnętrzny) służy jako główny portal do wykonywania artroskopii. Znajduje się on 0,5 cm dystalnie od szpary stawowej, lekko bocznie od ścięgna piątego palca, przyśrodkowo od kostki bocznej, proksymalnie od bocznej części kopuły kości skokowej. Możliwe jest uszkodzenie zewnętrznej gałęzi skórnej nerwu strzałkowego.
Dostęp przednio-centralny znajduje się 0,5 cm dystalnie od przestrzeni stawowej, między długim prostownikiem dużego palca a ścięgnem mięśnia piszczelowego przedniego. Istnieje ryzyko uszkodzenia głębokiego nerwu strzałkowego i tętnicy piszczelowej przedniej.
Podejście tylno-boczne (posterolateralne) jest jedynym zalecanym tylnym portalem. Znajduje się 1 cm poniżej podejść przednich i 0,5 cm dystalnie od przestrzeni stawowej, w sąsiedztwie ścięgna Achillesa. Możliwe jest uszkodzenie ścięgna v. saphéus i n. surahs.
Podejście tylno-przyśrodkowe (tylno-wewnętrzne) znajduje się 0,5 cm dystalnie od przestrzeni stawowej, lekko przyśrodkowo od krawędzi ścięgna Achillesa na tym poziomie. Podejście to nie jest zalecane ze względu na jego nieskuteczność i wysokie ryzyko uszkodzenia struktur kanału stępu (nerw piszczelowy tylny i tętnica).
Dość pełny obraz stawu skokowego można uzyskać z dwóch podejść przednio-bocznych przy użyciu artroskopu o średnicy 4,5 mm i kącie widzenia 30°.
Stosując wymienione metody można zbadać 95% przestrzeni stawowej: powierzchnie stawowe kości piszczelowej i skokowej, obie kostki, stawy skokowo-szczękowe, więzadło naramienne, więzadła skokowo-strzałkowe, kieszonki maziowe.
Technika wykonania artroskopii stawu skokowego
Zabieg wykonuje się w znieczuleniu podpajęczynówkowym lub przewodowym. Pacjent leży na stole operacyjnym na plecach. Kończyna, która ma być operowana, jest unieruchomiona na wysokości środkowej trzeciej części piszczeli i przymocowana do stołu operacyjnego w specjalnym podparciu na wysokości 20 cm. Po opracowaniu pola operacyjnego wykonuje się artroskopię stawu skokowego z dwóch podejść: przednio-przyśrodkowego i przednio-bocznego. Jednocześnie asystent rozciąga szparę stawową stawu skokowego poprzez trakcję na stopie (metoda manualnej dystrakcji). Można również stosować inne metody dystrakcji: dystrakcję poprzez trakcję mankietową (z użyciem ciężarka) oraz za pomocą urządzeń i akcesoriów (np. dystraktora prętowego). Optymalna wartość dystrakcji wynosi 7-8 mm.
Najpierw bada się przednią, a następnie tylną część stawu. Po wprowadzeniu artroskopu do jamy stawu skokowego bada się powierzchnie stawowe kości piszczelowej i skokowej, obie kostki, stawy skokowo-szczękowe, więzadło naramienne, więzadła skokowo-strzałkowe i kieszonki maziowe. W przypadku początkowych objawów deformującej artrozy wykonuje się ablację wysokoczęstotliwościową i golenie powierzchni stawowej; jeśli występują ciała wewnątrzstawowe, usuwa się je. W przypadku rozwarstwienia osteochondrozy kości skokowej stosuje się ablację wysokoczęstotliwościową chrząstki kości skokowej.


 [
[