Ekspert medyczny artykułu
Nowe publikacje
Osteofity brzeżne stawu biodrowego
Ostatnia recenzja: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
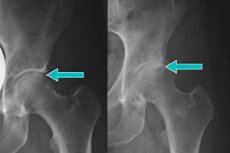
Często podczas prześwietlenia kości miednicy wykrywa się brzeżne osteofity stawu biodrowego. Są to specyficzne patologiczne narośla na powierzchni stawowej, gdzie kość jest pokryta chrząstką. W kontakcie z zakończeniami nerwowymi osteofity powodują silny ból, głównie z powodu którego pacjenci szukają pomocy lekarskiej. Główną przyczyną pojawiania się narośli jest choroba zwyrodnieniowa stawów i zniszczenie chrząstki. [ 1 ]
Epidemiologia
Osteofity brzeżne stawu biodrowego częściej występują u mężczyzn powyżej 65 roku życia. Wiek 80% pacjentów - zdecydowana większość - przekracza 75 lat.
Przykładowo w Stanach Zjednoczonych Ameryki częstość występowania tej patologii wynosi 12%, w związku z czym każdego roku wykonuje się kilkaset tysięcy operacji endoprotetycznych.
Najczęstsze objawy osteofitów brzeżnych stawu biodrowego:
- Ból przy próbie ruchu, brak bólu w spoczynku (czasami ból promieniuje do pachwiny);
- Przejściowa sztywność stawu rano;
- Ograniczony zakres ruchu stawu biodrowego, trzeszczenie;
- Brak objawów stanu zapalnego (obrzęk, miejscowy wzrost temperatury).
Przyczyny osteofity stawu biodrowego
Aby zrozumieć przyczyny powstawania osteofitów brzeżnych stawu biodrowego, konieczne jest zapoznanie się z anatomicznymi i fizjologicznymi cechami tego stawu.
Głowa kości udowej i panewka biodrowa biorą udział w tworzeniu stawu biodrowego. Powierzchnie stawowe pokryte są tkanką chrzęstną maziową. Tkanka ta może wchłaniać płyn stawowy i uwalniać go z powrotem, gdy jest to potrzebne, w zależności od aktywności ruchowej. Podczas stania przez długi czas panewka jest poddawana intensywnemu naprężeniu mechanicznemu. Podczas chodzenia obciążenie amortyzujące przesuwa się w zależności od zmiany wektora ruchu. W tej sytuacji różne i zmieniające się kierunki obciążenia wpływają na prawie całą powierzchnię panewki i głowy kości udowej.
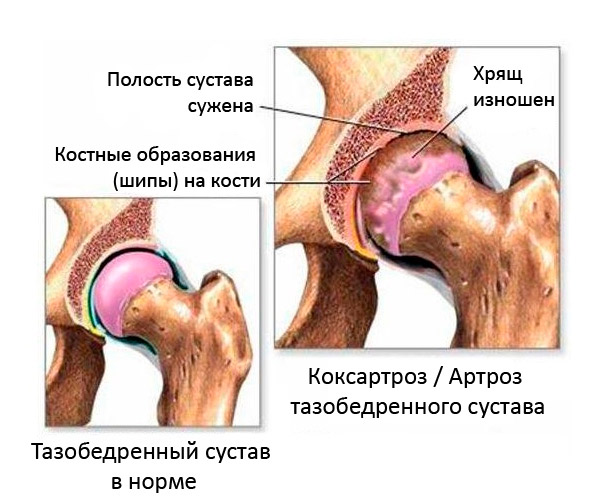
Powstawanie brzeżnych osteofitów następuje tylko wtedy, gdy uszkodzona zostanie warstwa maziowa chrząstki. W miejscach ścieńczenia chrząstki i odsłonięcia kości podczas aktywności ruchowej, w chrząstce tworzą się mikropęknięcia, które z czasem wypełniają się solami wapnia. Takie złogi uszkadzają tkanki miękkie, co prowadzi do ciągłego procesu zapalnego. W efekcie tkanka chrzęstna ulega zniszczeniu, osteofity rozrastają się i dalej na całej wewnętrznej powierzchni stawowej. [ 2 ]
Pośrednimi przyczynami tego zjawiska mogą być:
- Nadwaga, która wielokrotnie zwiększa obciążenie powierzchni stawu biodrowego i powoduje przyspieszone niszczenie warstwy chrząstki;
- Siedzący tryb życia;
- Krzywizna kończyn dolnych i stóp;
- Urazy bioder i samego stawu biodrowego;
- Krzywizna kręgosłupa z nieprawidłowym ustawieniem miednicy, choroba zwyrodnieniowa stawu kolanowego z nieprawidłowym ustawieniem i skróceniem kończyn;
- Zmiany biochemiczne związane z wiekiem;
- Anomalie wzrostu (młodzieńcze odwarstwienie nasady kości udowej, martwica kości wieku dziecięcego);
- Anomalie szkieletowe (dysplazja stawu biodrowego lub panewki stawu biodrowego, nieprawidłowe ustawienie rotacyjne szyjki kości udowej);
- Konflikt udowo-panewkowy (uniesienie przedniego zewnętrznego odcinka połączenia głowa-szyjka, nadmierne osłonięcie głowy kości udowej przez panewkę);
- Anomalie nasad kości (dysplazja spondyloepifizealna);
- Zaburzenia hormonalne (niski poziom estrogenu u kobiet).
Czynniki ryzyka
Ponieważ patogeneza powstawania osteofitów brzeżnych stawu biodrowego nie jest w pełni poznana, ważne jest, aby znać czynniki ryzyka, które mogą wywołać rozwój patologii. Czynniki te obejmują:
- Otyłość, nadwaga, zwiększające obciążenie powierzchni stawowych i powodujące przyspieszone niszczenie tkanki chrzęstnej;
- Siedzący tryb życia (głównie praca siedząca, hipodynamia z powodu nadwagi itp.);
- Nieprawidłowe ustawienie stóp, deformacje kości (w tym koślawość);
- Urazy stawu biodrowego lub górnej części uda;
- Osteochondroza krzyżowo-lędźwiowa;
- Nieprawidłowa postawa ciała, deformacje kręgosłupa powodujące nierównomierne rozłożenie obciążenia amortyzującego podczas aktywności ruchowej;
- Regularna ciężka aktywność fizyczna z długotrwałym pozostawaniem „na nogach”, ręczne przenoszenie ciężkich przedmiotów;
- Choroby naczyń kończyn dolnych (żylaki, angiopatia cukrzycowa, zarostowe zapalenie tętnic, miażdżyca itp.);
- Reumatoidalne uszkodzenie chrząstki wewnątrzstawowej spowodowane reumatoidalnym zapaleniem stawów, dną moczanową, chorobą Bechterewa (typ stawowy), toczniem rumieniowatym układowym itp.;
- Niewłaściwy tryb życia, zła dieta, małe spożycie płynów w ciągu dnia.
U osób starszych osteofity brzeżne mogą powstać w wyniku urazów, złamań w okolicy głowy kości udowej. U pacjentów w średnim wieku należy wykluczyć wszelkiego rodzaju zaburzenia endokrynologiczne, które mogą powodować zniszczenie chrząstki.
Do grup wysokiego ryzyka zalicza się kobiety w ciąży (w późnej ciąży następuje fizjologiczne rozmiękczenie tkanki chrzęstnej), a także osoby otyłe.
Patogeneza
Obraz patogenetyczny powstawania osteofitów brzeżnych stawu biodrowego jest nadal przedmiotem badań. Wiadomo, że w większości przypadków osteofity pojawiają się w późnym stadium rozwoju choroby zwyrodnieniowej stawów: narośla lokalizują się na głowie kości udowej lub na powierzchni panewki stawu biodrowego.
Topograficzne, morfologiczne i inne cechy wzrostu osteofitów zostały opisane po raz pierwszy w 1975 roku. Jednocześnie określono klasyfikację narośli w zależności od ich lokalizacji i wzrostu. W szczególności osteofity brzeżne podzielono na obwodowe (z lokalizacją wzdłuż krawędzi głowy kości udowej) i centralne (z lokalizacją wzdłuż krawędzi dołu szorstkiego głowy kości udowej). Oprócz osteofitów brzeżnych opisano również osteofity nadstawowe i podstawowe.
Warianty wzrostu osteofitów:
- Występuje przerost szerokich i płaskich osteofitów, które wpływają na przyśrodkową i tylną strefę głowy kości udowej, zachowując kulistość. Czasami występują zmiany zwyrodnieniowe z formacjami torbielowatymi w przednim górnym i przyśrodkowym segmencie głowy kości udowej. Badanie kliniczne i radiologiczne ujawnia boczną rotację i przemieszczenie głowy kości udowej w stosunku do panewki stawu biodrowego.
- Narośla mają tendencję do rozprzestrzeniania się na zewnątrz i wpływają na tylne i przyśrodkowe obszary głowy kości udowej. Tkanka kostna jest zniszczona, zaangażowane są górne i boczne obszary głowy kości udowej, a głowa kości udowej jest przemieszczona bocznie i w górę w stosunku do panewki stawu biodrowego. Objawy kliniczne to utrwalony przykurcz zgięciowy, rotacja boczna i przywodzenie biodra.
- Brzeżne osteofity powierzchni panewki stawu biodrowego i głowy kości udowej tworzą osobliwy pierścień otaczający staw biodrowy. W przyśrodkowej i tylno-przyśrodkowej części głowy kości udowej występują zmiany destrukcyjne i zwyrodnieniowe.
- Osteofity brzeżne obwodowe stają się widoczne, gdy panewka stawu biodrowego z głową kości udowej jest głęboko cofnięta w stronę miednicy. W miarę postępującego niszczenia kości głowa jest przemieszczana w górę w stosunku do panewki stawu biodrowego, a pierścień narośli obwodowych jest znajdowany wzdłuż dolnej krawędzi głowy kości udowej.
Objawy osteofity stawu biodrowego
Objawy powstawania brzeżnych osteofitów stawu biodrowego mogą nie ujawniać się od razu po wystąpieniu zmian patologicznych. Dopiero z czasem, w miarę ich wzrostu, pojawia się stały ból stawu biodrowego i ograniczenie ruchu.
Wielu pacjentów cierpiących na osteofity brzeżne stawu biodrowego skarży się na ból w dolnej części pleców, pośladkach i biodrach. Zespół bólowy może mieć charakter od niewielkiego dyskomfortu do ostrego, silnego bólu. W zaawansowanych przypadkach ból jest tak silny, że pacjent nie jest w stanie wykonać żadnego ruchu.
Swoboda ruchu w stawie jest również ograniczona. Stały dyskomfort i ból utrudniają wykonywanie nawet prostych ruchów: problematyczne staje się chodzenie, podnoszenie nogi, a nawet siedzenie przez dłuższy czas. Wiele osób odczuwa sztywność stawu, uczucie, że „noga nie słucha”.
Osteofity brzegowe stawu biodrowego to częsta patologia, której nie można całkowicie wyleczyć. Jednak terminowe zgłoszenie się do lekarza po wykryciu pierwszych objawów pomaga rozpocząć leczenie na czas i zapobiec rozwojowi poważnych konsekwencji. [ 3 ]
Komplikacje i konsekwencje
Zwyrodnieniowo-dystroficzne patologie stawów z późniejszym powstawaniem osteofitów to nie tylko problem medyczny, ale i społeczny, ponieważ pacjenci w wielu przypadkach stają się niepełnosprawni. Główną konsekwencją powstawania brzeżnych osteofitów stawu biodrowego jest utrata zdolności do prowadzenia normalnego trybu życia. Początkowo pacjent odczuwa dyskomfort podczas długiego chodzenia. Po pewnym czasie konieczne staje się zatrzymywanie się podczas chodzenia (prawie co 200-300 m), następnie konieczne staje się korzystanie z laski lub kul.
Z powodu zniszczenia tkanek i przerostu brzeżnych osteofitów pacjent odczuwa silny ból, zdolność wykonywania ruchów jest poważnie ograniczona. Procesy patologiczne przyczyniają się do rozwoju przewlekłego stanu zapalnego w stawie i otaczających tkankach, zapalenia stawów lub zapalenia okołostawowego, występuje zapalenie kości i szpiku.
Mięśnie dotkniętej kończyny dolnej zanikają, noga staje się zauważalnie cieńsza. Nierównowaga obciążenia prowadzi do zaburzeń innych komponentów układu mięśniowo-szkieletowego: płaskostopia, osteochondrozy, deformacji kręgosłupa, cierpi układ nerwowy (neuropatie uciskowe itp.).
Do nie mniej poważnych konsekwencji zalicza się powstawanie patologicznych podwichnięć, ankylozę (zrost powierzchni stawowych) i martwicę. W rezultacie pacjent staje się niepełnosprawny i traci zdolność do samodzielnego poruszania się. Zwiększa się ryzyko wystąpienia przekrwienia, zakrzepicy itp.
W zaawansowanych przypadkach jedyną możliwą drogą poprawy sytuacji jest endoproteza - skomplikowana interwencja chirurgiczna, związana z dużym ryzykiem powikłań i dużą liczbą przeciwwskazań. Dlatego ważne jest, aby w porę zwrócić się o pomoc lekarską: wczesne leczenie może spowolnić lub zatrzymać postęp bolesnych procesów bez uciekania się do poważnej operacji.
Diagnostyka osteofity stawu biodrowego
Podczas wstępnej konsultacji lekarz zbiera wywiad, zewnętrznie ocenia stan układu mięśniowo-szkieletowego, bada i wyczuwa dotknięte stawy. Aby wyjaśnić charakter zmian patologicznych w ośrodkowym układzie nerwowym, wykonuje się ogólne badanie neurologiczne.
Kompleksowa diagnostyka instrumentalna może obejmować:
- Zdjęcia rentgenowskie stawów biodrowych w kilku projekcjach, z określeniem rodzaju i umiejscowienia osteofitów;
- Obrazowanie komputerowe lub metodą rezonansu magnetycznego w celu określenia stopnia zaawansowania choroby, wyjaśnienia cech zmian, szczegółowego uwidocznienia i zbadania wszystkich zaangażowanych struktur;
- USG tkanek miękkich, stawów;
- Elektroneuromiografia służy ocenie funkcjonalności układu nerwowego w obszarach obwodowych.
W razie potrzeby lekarz może uciec się do dodatkowej diagnostyki, aby uzyskać dokładniejsze informacje o stanie stawu biodrowego i osteofitach brzeżnych. W szczególności stosuje się artroskopię lub biopsję.
Dodatkowo zaleca się wykonanie następujących badań laboratoryjnych:
- Hemogram wykonuje się w celu wykrycia markerów stanu zapalnego (zwiększonego stężenia kreatyniny i leukocytów);
- Wykonuje się badania biochemiczne krwi w celu określenia poziomu wapnia, białka C-reaktywnego, czynnika reumatoidalnego;
- Badania serologiczne są niezbędne w celu określenia obecności specyficznych immunoglobulin i przeciwciał autoimmunologicznych.
Jeśli pacjent cierpi na choroby układowe lub inne wskazania, zaleca się konsultacje u endokrynologa, traumatologa, reumatologa itp.
Diagnostyka różnicowa
Diagnostykę różnicową przeprowadza się w przypadku następujących patologii:
- Martwica kości.
- Od początkowego do późnego stadium martwicy kości głowa kości udowej stopniowo ulega spłaszczeniu, bez występowania zmian patologicznych w samym stawie.
- Choroba zwyrodnieniowa stawów jest wykrywana dopiero w późnym stadium martwicy kości.
- Konflikt panewkowo-udowy.
- Zespół ucisku kości udowej w przednim zewnętrznym odcinku połączenia głowowo-szyjnego (zespół ucisku krzywkowego).
- Ucisk przednio-górnego odcinka panewki stawu biodrowego (ucisk szczypcowy).
- Dysplazja stawu biodrowego.
- Zewnętrzne spłaszczenie panewki stawu biodrowego.
- Artropatia pirofosforanowa.
- Złogi pirofosforanowe w wardze i chrząstce panewki stawu biodrowego.
- Zmiany zwyrodnieniowe stawu biodrowego, tworzenie się osteofitów.
- Torbiele podchrzęstne.
Leczenie osteofity stawu biodrowego
Leczenie osteofitów brzeżnych stawów biodrowych obejmuje stosowanie środków przeciwbólowych i przeciwzapalnych. Środki przeciwbólowe (Ketonal, Dexalgin, Nalgesin) pomogą zmniejszyć ból i poprawić jakość życia pacjenta, a leki przeciwzapalne (Diklofenak, Paracetamol, Ibuprofen) powstrzymają rozwój reakcji zapalnej.
Specjalne leki chondroprotekcyjne pomagają spowolnić postęp choroby zwyrodnieniowej stawów, która często poprzedza powstawanie brzeżnych osteofitów. Chondroprotektory wspomagają regenerację tkanki chrzęstnej, poprawiają ruchomość stawów. Jednak takie leki (glukozamina, siarczan chondroityny) wymagają długotrwałego stosowania, ponieważ mają działanie kumulacyjne.
Środki zwiotczające mięśnie to kolejna grupa leków przydatnych dla pacjentów z brzeżnymi osteofitami stawu biodrowego. Leki te zmniejszają napięcie mięśni, poprawiają ruchomość i łagodzą ból. Do najczęściej stosowanych środków zwiotczających mięśnie należą: Midocalm, Tizanidine, Baclofen.
Zazwyczaj stosuje się leczenie kompleksowe, łączące metody zachowawcze i operacyjne.
Zabiegi fizjoterapeutyczne obejmują wykorzystanie elektroforezy i ultrafonoforezy, co pozwala na likwidację skurczów mięśni, łagodzenie bólu, poprawę procesów metabolicznych w tkankach.
Fizjoterapia jest kolejnym ważnym elementem terapeutycznym. Ćwiczenia fizjoterapeutyczne są również przepisywane podczas rehabilitacji, co jest konieczne do wzmocnienia mięśni okolicy bioder i kończyn dolnych.
Zalecane są również sesje akupunktury i terapii manualnej w celu złagodzenia napięcia mięśni i bólu.
Stosowanie specjalnych konstrukcji ortopedycznych (wkładek, wkładek, ortez) wskazane jest w przypadku deformacji, różnic długości kończyn itp.
Nowoczesne technologie chirurgiczne często pomagają spowolnić postęp powstawania osteofitów brzeżnych i wyeliminować potrzebę endoprotezoplastyki. W ten sposób przeprowadza się interwencje endoskopowe stawu biodrowego - artroskopię z wymianą uszkodzonych tkanek. Operacja jest wykonywana przez małe nacięcia skóry (nakłucia). Do stawu wprowadza się optykę i instrumenty endoskopowe, a specjalny monitor daje możliwość szczegółowego zbadania wszystkich patologicznie zmienionych tkanek stawu. Za pomocą instrumentów i pod kontrolą optyki usuwa się osteofity kości udowej i panewki stawowej, a wargę stawową zszywa się. Jeśli staw jest zdeformowany, nadaje się mu anatomicznie prawidłową konfigurację. Uszkodzoną chrząstkę zastępuje się kolagenową biomatrix, która jest w pełni zdolna do pełnienia funkcji normalnej tkanki chrzęstnej.
Jeśli chodzi o endoprotezy, interwencja ta jest odpowiednia, gdy staw biodrowy jest całkowicie i nieodwracalnie uszkodzony i nie można go naprawić. Podczas operacji endoprotezy chirurg zastępuje dotkniętą powierzchnię stawu sztuczną.
Po interwencji chirurgicznej pacjent przechodzi długotrwałą rehabilitację z fizjoterapią i fizykoterapią. Okres rekonwalescencji może trwać kilka miesięcy i wymaga nie tylko cierpliwości, ale także znacznego wysiłku ze strony pacjenta, w tym ścisłego przestrzegania wszystkich zaleceń lekarskich.
Zapobieganie
Działania profilaktyczne powinny obejmować zapobieganie rozwojowi choroby zwyrodnieniowej stawów i maksymalne zachowanie chrząstki.
Dieta powinna zawierać kolagen, który jest niezbędny do podtrzymywania funkcji i struktury stawów. Kolagen jest obecny:
- W bulionach mięsnych i rybnych;
- W wędlinach: galaretka;
- W jagodach, owocach i warzywach.
Konieczne jest skonsultowanie się z lekarzami rehabilitacji lub instruktorami fizjoterapii w sprawie fizjoterapii. W każdym konkretnym przypadku wybierany jest inny zestaw ćwiczeń.
Zalecony:
- Regularne kursy masażu (1-2 razy w roku);
- Leczenie i profilaktyka chorób metabolicznych (otyłość, cukrzyca, dna moczanowa), a także patologii przewodu pokarmowego i wątroby;
- Korekcja krzywizny stopy, stosowanie obuwia ortopedycznego i specjalnych wkładek;
- Dostarczanie organizmowi niezbędnych witamin i mikroelementów, dodatkowe spożycie witaminy D, magnezu, cynku;
- Profilaktyczne podawanie środków chondroprotekcyjnych;
- Unikanie urazów i nadmiernych obciążeń, w szczególności kończyn dolnych i stawów biodrowych;
- Przestrzeganie zasad pracy i odpoczynku;
- Regularne badania lekarskie mające na celu wczesne wykrycie patologii układu ruchu.
Prognoza
Początkowy etap powstawania osteofitów brzeżnych zwykle nie prowadzi do niepełnosprawności. Ważne jest, aby w porę zgłosić się do lekarza, wykonać pełne badanie, rozpocząć leczenie i stosować się do wszystkich zaleceń lekarskich.
Rokowanie jest uważane za mniej korzystne w przypadku zaniedbanych przypadków, dużego przerostu osteofitów, zwłaszcza w przypadku wtórnej osteoartrozy. Choroba ma skłonność do szybkiego postępu, staw biodrowy ulega szybkiemu zniszczeniu. Przez kilka lat pacjent może stać się niepełnosprawny.
W skomplikowanych przypadkach może być konieczne poddanie się skomplikowanej operacji endoprotetycznej. Nowoczesne metody leczenia pomagają ludziom powrócić do normalnego trybu życia.
Niestety, w większości przypadków pacjenci nie szukają natychmiast pomocy lekarskiej, więc choroba szybko postępuje, stawy ulegają deformacji. Z czasem brzeżne osteofity stawu biodrowego prowadzą do silnego bólu i niepełnosprawności.
Literatura używana
Zastosowanie wstrzykiwalnych form biopolimerowych heterogenicznych hydrożeli w zmianach zwyrodnieniowych-dystroficznych stawów, Praktyczny podręcznik dla lekarzy, Moskwa, 2012
Nowoczesne podejście do patogenezy, diagnostyki i leczenia choroby zwyrodnieniowej stawu kolanowego EM Lisitsyna, MP Lisitsyn, AM Zaremuk
Traumatologia i Ortopedia, Riabchikov IV Kazań, 2016

