Nowotwory złośliwe powiek
Ostatnia recenzja: 23.04.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
W latach 60-70 XX wieku. W okulistyce przyznano niezależny kierunek kliniczny - oftalmologię onkologiczną, która powinna rozwiązać problemy diagnostyki i leczenia nowotworów narządu wzroku. Nowotwory tej lokalizacji charakteryzują się dużym polimorfizmem, unikalnym charakterem przebiegu klinicznego i biologicznego. Ich diagnoza jest trudna, ponieważ jej wdrożenie wymaga zestawu instrumentalnych metod badawczych, które są własnością okulistów. Oprócz tego niezbędna jest wiedza na temat stosowania środków diagnostycznych stosowanych w ogólnej onkologii. Znaczne trudności pojawiają się w leczeniu guzów oka, jego przydatków i orbity, ponieważ niewielka liczba ważnych struktur anatomicznych koncentruje się w małych objętościach oka i orbicie, co utrudnia wdrażanie środków terapeutycznych z zachowaniem funkcji wzrokowych.
Epidemiologia
Roczna częstość występowania nowotworów w narządzie wzroku w leczeniu pacjentów wynosi 100-120 na milion mieszkańców. Częstość występowania wśród dzieci osiąga 10-12% wskaźników ustalonych dla populacji dorosłych. Biorąc pod uwagę lokalizację, izoluje się guzy przydatków oka (powieki, spojówki), śródgałkowe (błona naczyniowa i siatkówka) oraz orbity. Różnią się histogenezą, przebiegiem klinicznym, prognozą zawodową i życiową.
Wśród guzów pierwotnych pierwsze miejsce pod względem częstotliwości zajmują guzy przydatków oka, drugie - śródgałkowe, a trzecie - guzy orbity.
Nowotwory skóry powiek stanowią ponad 80% wszystkich nowotworów narządu wzroku. Wiek pacjentów od 1 roku do 80 lat i więcej. Powszechne nowotwory genetyczne nabłonka (do 67%).
Przyczyny złośliwe nowotwory powiek
Nowotwory złośliwe powiek są głównie reprezentowane przez raka skóry i gruczolakoraka gruczolakoraka. W rozwoju odgrywa rolę nadmiernego naświetlania promieniowaniem ultrafioletowym, zwłaszcza u osób o wrażliwej skórze, obecności nie gojących się wrzodziejących zmian chorobowych lub wpływu ludzkiego wirusa brodawczaka.
Objawy złośliwe nowotwory powiek
Rak podstawnokomórkowy powiek
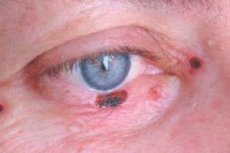
Raka podstawnokomórkowego powieki 72-90% wśród złośliwych nowotworów nabłonka. Do 95% przypadków jego rozwoju występuje w wieku 40-80 lat. Preferowaną lokalizacją guza jest dolna powieka i wewnętrzne przywieranie powiek. Wyizolować węzłowe, erozyjne, wrzodziejące i twardzinopodobne formy raka.
Objawy kliniczne zależą od kształtu guza. Przy formie guzowatej granice guza są dostatecznie jasne; rośnie w miarę upływu lat, gdy zwiększa się rozmiar w środku węzła, pojawia się wyrostek przypominający krater, czasami pokryty suchą lub krwawą skórką, po usunięciu którego odsłonięta jest mokra, bezbolesna powierzchnia; marginesy wrzodów są nieczułe.

Z korozyjną postacią wrzodziejącą, pojawia się początkowo niewielki, prawie niezauważalny, bezbolesny ból z podniesionymi krawędziami w kształcie trzonu. Stopniowo obszar owrzodzenia rośnie, jest pokryty suchą lub krwawą skórką, łatwo krwawi. Po usunięciu skorupy zostaje odsłonięty gruby defekt, wzdłuż którego krawędzi występują wyboiste narośla. Wrzód jest częściej zlokalizowany w pobliżu krawędzi brzegowej powieki, przechwytując jej całą grubość.
Forma twardziny w początkowym stadium jest reprezentowana przez rumień z mokrą powierzchnią pokrytą żółtawymi łuskami. Podczas wzrostu nowotworu centralna część powierzchni zwilżającej jest zastępowana dość gęstym białawym żwaczem, a progresywna krawędź rozciąga się do zdrowych tkanek.
 [17]
[17]
Rak szyjki macicy powiek
Rak szyjki macicy powiek ma 15-18% wszystkich złośliwych nowotworów powiek. Dotyczy to głównie osób starszych ze skórą wrażliwą na działanie nasłonecznienia.
Czynnikami predykcyjnymi są: xeroderma pigmentowa, albinizm okołowinowy, przewlekłe choroby skóry powiek, długotrwałe gojenie się wrzodów, nadmierne promieniowanie ultrafioletowe.
W początkowej fazie guz jest reprezentowany przez łagodny rumień skóry, często dolną powiekę. Stopniowo w strefie rumieniowej na powierzchni występuje kondensacja z hiperkeratozą. Wokół guza pojawia się perifocal dermatitis, rozwija się zapalenie spojówek. Nowotwór rośnie przez 1-2 lata. Stopniowo, w środku węzła tworzy się zagłębienie z owrzodzoną powierzchnią, której powierzchnia stopniowo rośnie. Krawędzie wrzodów są gęste, bulwiaste. Gdy zlokalizowany jest na krawędzi powiek, guz szybko rozprzestrzenia się na orbitę.

Leczenie raka powiek planuje się po uzyskaniu wyników badania histologicznego materiału uzyskanego z biopsji guza. Leczenie chirurgiczne jest możliwe przy średnicy guza nie większej niż 10 mm. Zastosowanie technik mikrochirurgicznych, laserowego lub radiosurgicznego skalpela zwiększa skuteczność leczenia. Można przeprowadzić radioterapię kontaktową (brachyterapia) lub kriodestrukcję. Gdy nowotwór zlokalizowany jest w sąsiedztwie przestrzeni międzypalinowej, można przeprowadzić tylko zewnętrzne napromienianie lub terapię fotodynamiczną. W przypadku wzrostu nowotworu, spojówka lub orbita wskazują na podostre wyrośnięcie guza.
Dzięki szybkiemu leczeniu 95% pacjentów żyje dłużej niż 5 lat.
Gruczolakorak gruczołu Meiboma (wiek gruczołu chrzęstnego)
Gruczolakorak gruczołu mankomicznego (wiek gruczołu chrzęstnego) jest mniej niż 1% wszystkich złośliwych nowotworów powiek. Zazwyczaj guz rozpoznaje się w piątej dekadzie życia, częściej u kobiet. Guz zlokalizowany jest pod skórą, zazwyczaj górna powieka w postaci węzła z żółtawym odcieniem, przypominającym gradówka, która powraca po usunięciu lub zaczyna agresywnie rosnąć po leczeniu lekami i fizjoterapii.
Po usunięciu gradówki konieczne jest badanie histologiczne kapsułki.
Gruczolakorak może objawiać zapalenia powiek meybomitom i rośnie szybko rozprzestrzenia się chrząstki, spojówki powiek i jego łuków torów łzowych i jamy nosowej. Biorąc pod uwagę agresywny charakter wzrostu guza, leczenie chirurgiczne nie jest wskazane. W przypadku guzów o małych rozmiarach, ograniczonych do tkanek powiek, można zastosować napromienienie zewnętrzne.
W przypadku pojawienia się przerzutów w regionalnych węzłach chłonnych (ślinianki przyusznej, podkrążone) należy przeprowadzić ich napromienianie. Obecność oznak rozprzestrzeniania się guza na spojówkę i jej sklepienia wymaga wyniesienia orbity. Guz charakteryzuje się ekstremalną złośliwością. W ciągu 2-10 lat po radioterapii lub leczeniu chirurgicznym nawroty występują u 90% pacjentów. Z odległych przerzutów w ciągu 5 lat 50-67% pacjentów umiera.
Wiek czerniaka
Czerniak powiek jest nie więcej niż 1% wszystkich złośliwych nowotworów powiek. Szczytowa zapadalność przypada na wiek 40-70 lat. Kobiety częściej chorują. Czynniki ryzyka rozwoju czerniaka są identyfikowane: znamion, szczególnie graniczne, melanoza, osobnicza nadwrażliwość na intensywne promieniowanie słoneczne. Uważa się, że w rozwoju czerniaka skóry oparzenie słoneczne jest bardziej niebezpieczne niż w przypadku raka podstawnokomórkowego. Czynnikami ryzyka są również niekorzystne wyniki rodzinne, wiek powyżej 20 lat i biały kolor skóry. Guz rozwija się z transformowanych śródskórnych melanocytów.
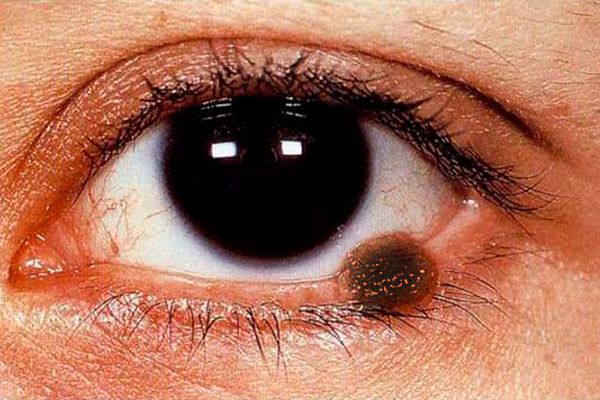
Obraz kliniczny czerniaka powiek jest wieloobjawowy. Czerniak powiek może być reprezentowany przez płaską zmianę o nieregularnych i niewyraźnych krawędziach jasnobrązowego koloru, na powierzchni - bardziej intensywną pigmentację.
Soczewkowa postać czerniaka (częściej obserwowana przy lokalizacji skóry na powiekach) charakteryzuje się wyraźną skłonnością do powierzchni skóry, w tej strefie nie ma wzorca skórnego, pigmentacja jest bardziej wyraźna. Guz gwałtownie się zwiększa, jego powierzchnia jest łatwo owrzodzona, obserwuje się spontaniczne krwawienie. Nawet przy najlżejszym dotyku gazika lub wacika ciemny pigment pozostaje na powierzchni takiego guza. Wokół guza skóra jest przekrwiona w wyniku ekspansji naczyń okołogałkowych, widoczna jest trzepaczka natryskiwanego pigmentu. Czerniak wcześnie rozprzestrzenia się na wyściółkę powiek, łzy, spojówki i jej łuków, do tkanek oczodołu. Guza przerzutuje do regionalnych węzłów chłonnych, skóry, wątroby i płuc.
Leczenie czerniaka powiek należy planować dopiero po całkowitym badaniu pacjenta w celu wykrycia przerzutów. W czerniakach o maksymalnej średnicy mniejszej niż 10 mm i braku przerzutów można chirurgicznie wyciąć je za pomocą laserowego skalpela, radialnego skalpela lub noża elektronowego z obowiązkowym kriomiksem guza. Usunąć ognisko zmiany przez, cofając się co najmniej 3 mm od widocznych (pod mikroskopem operacyjnym) granic. Kriodestrukcja w czerniakach jest przeciwwskazana. Guzy węzłowe o średnicy powyżej 15 mm z koronami naczyń rozszerzonych nie podlegają miejscowemu wycięciu, ponieważ w tej fazie przeważnie obserwuje się przerzuty. Radioterapia za pomocą wąskiej belki protonowej jest alternatywą dla wyniesienia orbity. Regionalne węzły chłonne również należy napromieniować.
Prognoza na całe życie jest bardzo trudna i zależy od głębokości rozprzestrzeniania się guza. W przypadku postaci węzłowej rokowanie jest gorsze, ponieważ występuje wczesne zakażenie komórkami nowotworowymi tkanek wzdłuż pionu. Rokowania pogarszają się w rozprzestrzenianiu się czerniaka do brzegowej granicy wieku, przestrzeni międzypalinowej i spojówki.
Co trzeba zbadać?
Jak zbadać?
Z kim się skontaktować?

