Zespół podudzia kończyn dolnych
Ostatnia recenzja: 23.04.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
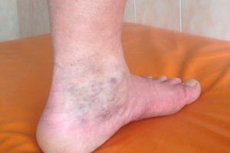
Syndrom jest zwykle nazywany zespołem objawów, który występuje w określonych warunkach na tle istniejących patologii zdrowia. Tak więc na tle żylaków i zakrzepowej flebotrofii może rozwinąć się zespół objawów, zwany "zespołem pozakrzepowo-żyłowym" (PTFS). Osobliwością PTF jest to, że charakterystyczne dla niego ciężkie objawy rozwijają się długo po epizodzie ostrej zakrzepicy, a jeszcze trudniej jest z nimi walczyć niż z chorobą podstawową.
Przyczyny zespół pozakrzepowo-kręgowy
Biorąc pod uwagę przyczyny różnych patologii, zwykle natrafiamy na sytuację, że istnieje kilka czynników jednocześnie, które mogą powodować określoną chorobę. W przypadku zespołu pozakrzepowo-żyłowego przyczyną bardzo nieprzyjemnych objawów jest: zakrzep w naczyniach kończyn dolnych i powodowane przezeń zaburzenia hemodynamiczne.
Wiemy już, że jakakolwiek przeszkoda na drodze przepływu krwi zmniejsza jej intensywność, w wyniku czego narządy cierpiące na chorobę naczynia są zaangażowane w dostarczanie krwi. Jeśli chodzi o dolne kończyny jednej z najczęstszych przyczyn zaburzeń krążenia w nich uważa się za 2 choroby:
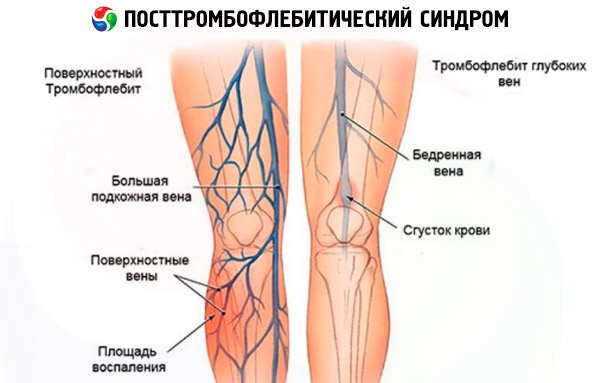
- to powstanie zakrzepu w głębokich żyłach tułowia biegnących między tkankami mięśniowymi,
- zakrzepowe zapalenie żył, w większości przypadków powikłaniem żylaków, gdy skrzepliny tworzą się w żyłach powierzchownych położonych w pobliżu podskórnej tkanki tłuszczowej.
Zespół pozakrzepowy jest zespołem objawów charakterystycznych dla zakrzepicy żył głębokich (flebothrombosis), która według statystyk rozpoznawana jest u 10-20% populacji świata. A około 2-5% osób kilka lat po ostrym ataku zakrzepicy naczyniowej odnotowuje wyraźne objawy PTF pojawiające się na tle rozwoju przewlekłej niewydolności żylnej.
Pomimo faktu, że PTSF rozpoznaną głównie u pacjentów z żylny, czynniki ryzyka rozwoju zespołu pozakrzepowego można uznać żadnej choroby żylnej, w których istnieje ryzyko powstawania zakrzepów i zatkania żył (żylaki, zakrzepowe zapalenie żył). W takim przypadku zakrzepica żylna działa jako powikłanie wyżej wymienionych chorób. Z drugiej strony, sam PTSF charakteryzuje się wtórnym rozszerzeniem żył i wynikającym z tego naruszeniem trofizmu tkanek miękkich.
Patogeneza
Tak więc, przyczyna objawów PTSF to skrzepu krwi (skrzeplina), który powstaje w przestrzeni wewnętrznej zbiornika może migrować przez to do wzrostu rozmiarów i ewentualnie powodować poważne zaburzenia krążenia w kończynach dolnych. Patogeneza zespołu pozakrzepowo-żyłowego opiera się na zachowaniu skrzepu w żyle.
Powstały skrzep krwi ma dwa sposoby samorealizacji:
- lizy lub rozpuszczenie skrzepliny (im szybciej i wcześniej to nastąpi, tym mniej spowoduje negatywne konsekwencje),
- zmiana struktury nierozpuszczonego skrzepliny z utworzeniem gęstej tkanki łącznej, która, rozszerzając się, zachodzi na światło naczynia, zakłócając krążenie w nim (okluzja naczynia).
Wynik będzie zależał od tego, który proces będzie przeważał: lizy lub zastąpienia zakrzepu tkanką łączną.
W większości przypadków liza skrzepu krwi pod wpływem enzymów i leków pojawia się w krótkim czasie, a światło głębokich żył zostaje przywrócone. Nie wyklucza to ponownego powstawania zakrzepicy, ale nie obserwuje się również objawów PTF.
Zdarza się, że skrzeplina rozpuszcza się nie całkowicie, ale tylko częściowo, co staje się przeszkodą w przepływie krwi, ale nie tak ciężkim, że powoduje nieodwracalny tropizm tkanek. Chociaż z czasem nie można wykluczyć, że nadal będą powstawać, ponieważ jeśli nie usuniesz zapalenia w tkankach naczyń, trudno jest uniknąć zniszczenia struktur odpowiedzialnych za przepływ krwi przez żyły.
Jeśli z jakiegoś powodu skrzeplina nie ustąpi przez dłuższy czas, blokując przepływ krwi i powodując zaburzenia hemodynamiczne, samo naczynie cierpi, podobnie jak narządy, odżywianie, z którym był zaangażowany. Zwykle liza skrzepliny zaczyna się kilka miesięcy po jej utworzeniu. Występuje na tle procesu zapalnego w ścianach żylnych, a im dłużej trwa stan zapalny, tym większe ryzyko tworzenia się tkanki włóknistej.
W tym przypadku nie jest proliferacja tkanki łącznej, zniszczenie pobliskich zaworów głównych żył, które są rozmieszczone wzdłuż naczyń i działają na zasadzie pompy, kierując krew w kierunku serca, poważne, nieodwracalnego upośledzenia krążenia w nich.
Faktem jest, że proces zapalny pozostawia swój ślad na stanie ścian i zastawek żył kończyn dolnych. Zawory stopniowo, w ciągu kilku miesięcy lub lat, są niszczone równolegle ze zmianami w skrzeplinie. Zniszczenie zaworów prowadzi do wzrostu ciśnienia krwi w naczyniach, przelewają się, a stwardniałe ściany żylne osłabione procesem zapalnym nie mogą zawierać tego ciśnienia i rozciągania. W głębokich naczyniach żylnych występuje stagnacja krwi.
Zwykle przepływ krwi w kończynach dolnych jest skierowany w górę, podczas gdy głębokie naczynia krwionośne pobierają krew z powierzchni, a nie odwrotnie. Kiedy uszkodzony jest zastawkowy aparat żył głębokich i naczynia te przelewają się, żyły perforujące, które mogą być uważane za adaptery między naczyniami powierzchownymi i głęboko żylnymi, są zaangażowane w ten proces. Perforacja żył teraz nie może zawierać ciśnienia krwi w żyłach głębokich i pozwolić mu płynąć w przeciwnym kierunku.
Niespójność głównych żył i niezdolność do skutecznego pompowania krwi prowadzi do wlewania krwi do małych naczyń, które nie są zaprojektowane do tak silnej głowy, a także do nadmiernego rozciągania. Zjawisko to nazywane jest żylakami, co w tym przypadku jest drugorzędne w stosunku do PTF.
Wszystkie żyły kończyn dolnych są zaangażowane w proces patologiczny, który powoduje poważne zaburzenia hemodynamiczne, a wraz z nimi proces żywotnej aktywności otaczających tkanek. Przecież pobierają składniki odżywcze i tlen z przepływem krwi, ale jeśli krew stagnuje, wzbogacenie jej dobroczynnymi substancjami i tlenem nie nastąpi. Przede wszystkim zaczynają cierpieć tkanki miękkie, w których zaburzony jest metabolizm.
Ciężka niewydolność żylna powoduje obrzęk nóg i powstawanie długotrwałych nieleczonych owrzodzeń troficznych na skórze kończyn dolnych. Obrzęk nóg jest spowodowany zwiększonym ciśnieniem w naczyniach krwionośnych, w wyniku czego płynna część krwi częściowo wpływa do otaczających tkanek. Prowadzi to do zmniejszenia objętości krwi pozostającej w naczyniach, a sam obrzęk zapobiega wychodzeniu i przenikaniu składników odżywczych z krwi do głębszych warstw tkanek miękkich. Stąd powstawanie owrzodzeń na skórze, aw ciężkich przypadkach gangralnych zmian w głębszych strukturach.
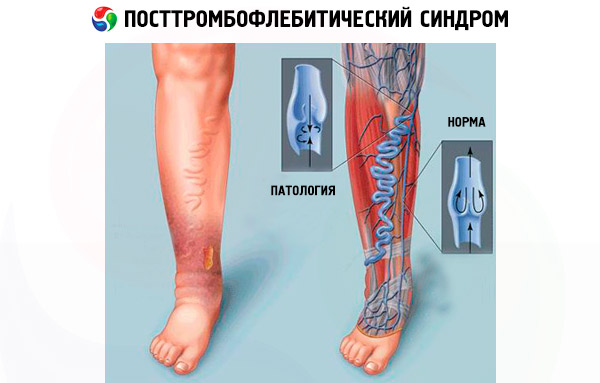
Maksymalne ciśnienie krwi w naczyniach kończyn dolnych powstaje, gdy osoba stoi. Nic dziwnego, nawet przy krótkim stanie u pacjentów z PTF silnie opuchniętych nóg i jest w nich bolesny ciężar.
Ponieważ zakrzep jest uważany za winowajcę, czynniki, które mogą prowadzić do jego powstania, mogą być zbyteczne. Wśród częstych przyczyn powstawania zakrzepów w naczyniach krwionośnych można zidentyfikować:
- choroby, które prowadzą do zwiększonej lepkości krwi, w tym ciężkich chorób serca i płuc,
- operacje chirurgiczne, podczas których dochodzi do uszkodzenia naczyń krwionośnych,
- przedłużone unieruchomienie, powodujące stagnację krwi i procesy zapalne w naczyniach,
- uszkodzenie wewnętrznych ścian naczyń krwionośnych przez patogeny lub chemikalia, w tym leki,
- różne urazy kończyn.
Nadwaga, cukrzyca, rak w okolicy miednicy, hormonalne (kortykosteroidy, środki antykoncepcyjne), ciąża i poród wywierają negatywny wpływ na stan żył kończyn dolnych. Same w sobie czynniki te nie wywołują zespołu pozakrzepowego, ale mogą powodować choroby żylne i zakrzepicę, których komplikacje czasami stają się PTF.
Objawy zespół pozakrzepowo-kręgowy
Niektórzy autorzy nazywają PTFD chorobą, ponieważ objawy charakterystyczne dla tego zespołu są przejawem niewydolności żylnej, co prowadzi do poważnych problemów zdrowotnych. Zespół pozakrzepowo-żylowy nie jest na nic trudny w leczeniu patologii, ponieważ charakteryzuje się przewlekłym przebiegiem z progresją objawów.
Pierwsze oznaki poprawek PTF można uznać za następujące manifestacje, na które warto zwrócić uwagę, nie czekając na pojawienie się bardziej charakterystycznych objawów:
- Pojawienie się na skórę palca transmisji z siatki naczyń włosowatych, popękane lub małych uszczelki w postaci guzków, utworzonych wzdłuż nerwów (na różnych danych wtórnych żylakowatych żył powierzchownych zaobserwowano w 25-60% pacjentów z zespołem postthrombophlebitis)
- silny, długotrwały, nieodwracający obrzęk tkanek kończyn dolnych, niezwiązany z chorobą nerek (objaw ten jest typowy dla wszystkich pacjentów, chociaż jego nasilenie może być inne),
- uczucie zmęczenia nóg i uczucie ciężkości nawet przy niewielkich obciążeniach (na przykład osoba musiała stać w linii przez 10-15 minut),
- epizody drgawek w nogach, niezwiązane z przebywaniem w zimnej wodzie (najczęściej występują w nocy, zaburzając sen pacjentów),
- naruszenie wrażliwości tkanek kończyn dolnych,
- pojawienie się w wyniku długotrwałego stania lub chodzenia witalności nóg.
Nieco później pojawiają się bóle i uczucie raspiraniya w nogach, które można poradzić sobie tylko podnosząc kończynę ponad poziom horyzontu, zapewniając w ten sposób odpływ krwi. Pacjenci próbują się położyć lub przynajmniej usiąść i dać chorym członkom poziomą pozycję, obniżając ciśnienie krwi w naczyniach. W tym przypadku odczuwają znaczną ulgę.
Trzeba powiedzieć, że pojawienie się pierwszych objawów PTF wcale nie wskazuje na wystąpienie choroby. Niewydolność żylna jest postępującą patologią, która rozpoczyna się w chwili rozpoczęcia leasingu skrzepliny, ale jej pierwsze oznaki można zaobserwować dopiero po kilku miesiącach, a częściej w ciągu 5-6 lat. Tak więc w pierwszym roku po ostrym ataku zakrzepicy naczyniowej pojawienie się objawów PTF stwierdza tylko 10-12% pacjentów. Liczba ta stale rośnie, gdy zbliżamy się do sześcioletniej granicy.
Głównym objawem zespołu pozakrzepowo-żyłowego jest wyraźny obrzęk podudzia. Dlaczego golenie cierpi? Przepływ krwi w żyłach przebiega od dołu do góry, aw dowolnym miejscu zachodzi na zakrzep krwi na naczyniu, stagnacja będzie obserwowana w obszarze leżącym poniżej skrzepliny. To jest noga, obszar mięśni łydek i kostki.
W wyniku wzrostu ciśnienia krwi w mięśniach gromadzi się płyn, który po prostu nie ma dokąd pójść, aż do przywrócenia światła uszkodzonego naczynia. Skomplikowanie sytuacji to powstające zaburzenie przepływu limfy, charakterystyczne dla niewydolności żylnej. Ze względu na konieczność usuwania dużych objętości płynu dochodzi do kompensacyjnej ekspansji limfocytów, co negatywnie wpływa na ich ton, pogarsza działanie zaworów i powoduje uszkodzenie układu limfatycznego.
Zespół wydry z PTF różni się pod względem rozpowszechnienia i trwałości. Po kilku miesiącach w miejscu obrzęk tkanek miękkich podudzia i kostki grubą nieelastycznego tkanki włóknistej, ściskających włókna nerwów i naczyń krwionośnych, a tym samym komplikując sytuację, co powoduje zaburzenia czucia nogi i ból.
Najczęstszym lokalizacja obrzęku - dolna noga: dolna część nogi i kostki, ale w niektórych przypadkach, gdy skrzep krwi usiadł wysokie (zaskoczeni biodrowych lub żyły udowej), obrzęk może występować w obszarze dolnej części uda i kolana. Wraz z upływem czasu nasilenie obrzęku może nieco zmniejszyć się, ale całkowicie nie spada.
Obrzęk w zespole pozakrzepowo-żyłowym wykazuje wyraźne podobieństwo do tego samego objawu w żylakach nóg. Ekspresja obrzęku jest silniejsza wieczorem, co powoduje pewne trudności ze szkoleniem i zapięciem zamków na butach. Prawa noga zwykle cierpi mniej niż lewa noga.
Ich - z powodu obrzęku tkanek miękkich w ciągu dnia do wieczora na skórze widać smugi i wgniecenia ze ściskania skarpet i obcisłych butów.
Rano obrzęk bolącej nogi jest mniejszy, ale nawet po nocnym odpoczynku uczucie zmęczenia i ciężkości w nich nie znika. Pacjent może cierpieć z powodu niewyrażonego lub intensywnego bólu w kończynie, który jest nieco zredukowany do ruchu. Istnieje chęć wciągnięcia nogi w stopę, ale mogą pojawić się drgawki. Skurcze mogą również pojawić się, gdy kończyna pacjenta jest przepracowana, gdy pacjent musi stać lub chodzić przez dłuższy czas.
Ból w PTF nie jest ostry, co jednak nie czyni go mniej bolesnym. Ten tępy ból, któremu towarzyszy uczucie pęknięcia z powodu przelewania naczyń krwionośnych i obrzęku tkanek miękkich. Tylko podnoszenie nogi powyżej poziomu horyzontu może odczuwać ulgę, ale jest to tylko tymczasowe rozwiązanie problemu bólu.
Ale obecność bólu, w przeciwieństwie do zespołu obrzęku, nie jest obowiązkowa dla poprawek PTF. Niektórzy pacjenci odczuwają ból tylko wtedy, gdy wywierają nacisk na tkanki chore nogi w mięśniach łydek lub na wewnętrznej krawędzi podeszwy.
Przy dalszym postępie niewydolności żylnej, po wewnętrznej stronie kostki i goleni, pojawiają się długotrwałe, nie gojące się rany - owrzodzenia troficzne. Objaw ten występuje u co setnego pacjenta z zespołem pozakrzepowo-żyłowym. Ale takie rany nie pojawiają się nagle. Są pewne oznaki poprzedzające proces owrzodzenia:
- Pojawienie się obszarów przebarwień w dolnej części goleni i okolicy kostki, obejmujące nogę z osobliwym pierścieniem. Skóra może nabrać jasnoróżowego lub czerwonawego odcienia, co tłumaczy się penetracją czerwonych krwinek z dotkniętych chorobą żył do warstwy podskórnej.
- W przyszłości skóra w tym obszarze zmienia kolor, staje się ciemniejsza z brązowym odcieniem.
- Zmieniają się również właściwości dotykowe tkanek miękkich. Skóra i mięśnie stają się bardziej gęste, na ciele mogą pojawić się obszary zapalenia skóry i zwilżające wypryskowe ogniska, pojawia się świąd skóry.
- Jeśli kopiesz głębiej, możesz zauważyć obecność ognisk zapalnych zarówno w powierzchniowych, jak i głębokich tkankach kończyn dolnych.
- Z powodu przewlekłych zaburzeń krążenia, atrofii tkanek miękkich, zmieniają kolor na białawy.
- Na ostatnim etapie PTFS w miejscu lokalizacji zmian zwyrodnieniowych w tkankach mięśni i tkanki podskórnej powstają określone rany, z których wysięk jest stale uwalniany.
Warto zauważyć, że u różnych osób zespół pozakrzepowy może działać na różne sposoby. U niektórych pacjentów objawy pojawiają się szybko iw całości, podczas gdy inne mogą nawet nie podejrzewać choroby.
Formularze
Zespół pozakrzepowy może występować w różnych postaciach. Najczęstsze są obrzękowe i obrzękowo-wariakowe warianty pa. W pierwszym przypadku, głównym objawem jest ciężki obrzęk kończyn, w drugim - jest przejawem żylaki, charakteryzujących się obrzęku tkanek, gorzej w godzinach wieczornych, pojawienie się pajączków na ciele i uszczelnień wraz proleganiya żył głębokich.
Według światowej sławy klasyfikacji opracowanej przez naukowców GH Pratta i M.I. Kuzyn w połowie lat sześćdziesiątych ubiegłego wieku, istnieją 4 rodzaje zespołu pozakrzepowo-kręgowego, patologia, która jest odległym skutkiem ostrej zakrzepicy żylnej:
- Osteo-bolesne. Jego główne objawy to obrzęk nóg, uczucie ciężkości, raspiraniya i ból w nogach, szczególnie jeśli dana osoba musi stać lub chodzić przez długi czas, konwulsje w kończynach dolnych.
- Żylak. Zespół obrzęku jest mniej wyrażony w tym przypadku, ale objawy wtórnych żylaków są widoczne.
- Mieszane. Charakteryzuje go połączenie objawów poprzednich postaci choroby.
- Wrzodziejące. Najmniej rozpowszechniony typ PTF, który charakteryzuje się pojawieniem się na stopach owrzodzeń troficznych.
Jak już powiedzieliśmy, PTF są postępującą chorobą rozwijającą się w trzech głównych etapach:
- Etap 1 - zespół ciężkich nóg, gdy takie objawy przeważają jako obrzęk chorej kończyny pod koniec dnia, ból w niej, uczucie pęknięcia i zmęczenie przy najmniejszym obciążeniu.
- Etap 2 - zmiany zwyrodnieniowe tkanek wywołane zaburzeniami troficznymi: rozległy zespół permanentnego obrzęku, zaciśnięcie tkanek, przebarwienie skóry, pojawienie się ognisk prążeń i zapalnych.
- Etap 3 - powstawanie owrzodzeń troficznych.
Istnieje kolejna klasyfikacja z 1972 r. Sponsorowana przez radzieckiego chirurga V.S. Saveliev. Zgodnie z jej zespołem pozakrzepowo-żyłowym dzieli się na następujące typy i formy:
- Poprzez lokalizację dotkniętego obszaru:
- forma femopopliteal lub gorsza (obrzęk zlokalizowany jest głównie w okolicy dolnej części nogi i kostki),
- kość śródbrzuszna lub forma środkowa (obrzęk może obejmować dystalną część uda, obszar kolana, golenie)
- górna postać (dolna pusta żyła jest dotknięta, cała kończyna może puchnąć).
- Według wielkości dotkniętego obszaru :
- wspólna forma,
- zlokalizowana forma.
- Zgodnie z formą (symptomy ):
- obrzęk,
- obrzęk żylakowaty.
V.S. Saveliev identyfikuje następujące etapy zespołu pooponowo-błonowego:
- etap kompensacji,
- etapowa dekompensacja bez pojawienia się zaburzeń troficznych,
- etapowa dekompensacja z naruszeniem trąbizmu tkankowego i pojawieniem się wrzodów.
Zgodnie z klasyfikacją opracowaną przez rosyjskich naukowców LI. Clioneer i V.I. Rusin w 1980 roku, zespół pozakrzepowy jest podzielony:
- lokalizacja dotkniętej żyły :
- dolna pusta żyła (jego pień i segmenty),
- żyła biodrowa,
- statki ilio-udowe,
- odcinki udowe naczyń żylnych.
- dla stanu drożności statku :
- zatarcie lub całkowite naruszenie drożności żył,
- rekanalizacja (częściowe lub całkowite przywrócenie przepuszczalności naczyń żylnych).
- według stopnia zakłócenia przepływu krwi :
- skompensowana forma
- podskompensowana forma
- zdekompensowana forma PTFS.
Ponieważ PTF jest kliniczną manifestacją przewlekłej niewydolności żylnej, lekarze często stosują międzynarodową klasyfikację CVI zgodnie z systemem CEAR, opracowanym w 1994 roku. Zgodnie z nim można rozważyć następujące stopnie niewydolności żylnej:
- ponieważ charakteryzuje się całkowitym brakiem objawów choroby, stwierdzonych podczas badania fizykalnego lub obmacywania,
- pojawienie się naczyniowych gwiazdek (teleangiektazja) i półprzezroczystych naczyń o średnicy do 3 mm w postaci ciemnych pasów lub siatek,
- Żylaki (pojawienie się ciemnych raczej miękkich węzłów i obrzęk żył),
- obrzęk (wyciek wody i elektrolitów z chorych naczyń do otaczających tkanek),
- pojawienie się objawów skórnych odpowiadających patologiom żylnym:
- zmiana koloru skóry na brązową i czarną, spowodowana przesiąkaniem i niszczeniem czerwonych krwinek wraz z uwolnieniem hemoglobiny, co powoduje ciemną barwę skóry,
- zaostrzenie tkanek miękkich, wywołane przez głód tlenu i aktywację leukocytów (lipodermatoscleroza),
- pojawienie się ognisk zapalnych z wypryskami wypryskowymi i proces erozyjny wywołany spowolnieniem przepływu krwi i aktywacją mediatorów stanu zapalnego.
- pojawienie się na tle istniejących skórnych objawów owrzodzenia troficznego, które jest następnie opóźnione,
- poważne naruszenia tkanki troficznej, które spowodowały pojawienie się długotrwałych gojenia się owrzodzeń troficznych.
W ramach tego systemu istnieje również skala, na której pacjent może otrzymać niepełnosprawność:
- 0 - objawy choroby są nieobecne,
- 1 - istniejące objawy pozwalają pacjentowi pozostać w stanie pracować bez specjalnych środków pomocniczych,
- 2 - objawy choroby nie przeszkadzają w pracy przez cały dzień pracy, jeśli istnieją środki podtrzymujące,
- 3 - środki wspomagające i terapia trwająca nie pozwalają pacjentowi na pełną pracę, uznaje się go za niepełnosprawnego.
Komplikacje i konsekwencje
Zespół pozakrzepowy jest postępującą patologią przewlekłą, która w większości przypadków jest postrzegana jako powikłanie istniejących chorób żylnych o charakterze zwyrodnieniowym. Trzeba powiedzieć, że PTF nie są tak niebezpiecznym powikłaniem jak rozdzielenie i migracja skrzepliny w ostrej zakrzepicy żył kończyn dolnych. Zespół ma dość ciężki przebieg i nieprzyjemny obraz kliniczny, ale sam w sobie nie powoduje śmierci pacjenta, chociaż znacznie komplikuje jego życie.
Nie można całkowicie pozbyć się PTFFS. Skuteczna terapia i korekta stylu życia będą zawierały jedynie postęp zaburzeń troficznych. Przez długi czas obecność obrzęku powoduje przepływ limfy i obrzęk limfatyczny, który jest ciężkim obrzękiem tkanki nogi wywołanym zatorem w układzie limfatycznym. W tym przypadku kończyna znacznie się powiększa, staje się gęsta, jej ruchliwość jest zakłócona, co w końcu może prowadzić do niepełnosprawności.
Wraz z tworzeniem obrzęku limfatycznego zaburzenia troficzne są również związane z tkankami miękkimi. Zanik tkanek miękkich prowadzi do zmniejszenia ich tonu, naruszenia czułości kończyny, a tym samym do ograniczenia czynności ruchowej, co powoduje częściową lub całkowitą utratę zdolności do pracy.
Z czasem owrzodzenie może pojawić się na ciele, które wypływa i nie chce się goić, ponieważ zdolność regeneracji tkanek jest teraz znacznie zmniejszona. I każdą otwartą ranę można uznać za czynnik ryzyka rozwoju procesu zakaźnego. Wchodzenie w zakażenie rany, kurz, brud jest obarczony infekcją krwi lub rozwojem ropnego procesu martwiczego (zgorzeli). Osoba może po prostu stracić kończynę, jeśli od niej zależy życie.
W każdym razie progresja PTSD, niezależnie od postaci syndromu, prowadzi do niepełnosprawności w czasie. Tak szybko, jak to się dzieje, zależy to już od środków, które są podejmowane w celu spowolnienia rozwoju choroby. Bardzo ważne jest, aby zrozumieć, że niewydolność żylna jest nie tylko defektem kosmetycznym w postaci obrzęku kończyny i obrzękniętych żył na niej. Jest to poważny problem wpływający na jakość życia i możliwości zawodowe pacjenta, co jest ważne dla osób w wieku produkcyjnym. I choć proces ten jest nieodwracalny, zawsze istnieje możliwość zawieszenia go i opóźnienia wystąpienia niepełnosprawności.
Diagnostyka zespół pozakrzepowo-kręgowy
Zespół pozakrzepowy żył jest zespołem objawów, który odpowiada różnym stadiom niewydolności żylnej, które mogą rozwijać się z różnych przyczyn. Bardzo ważne jest, aby flebolog ustalił te powody, aby spróbować, poprzez przepisane leczenie, zmniejszyć nasilenie objawów, co negatywnie wpływa na życie pacjentów.
Obraz kliniczny choroby, tj. Objawy stwierdzone podczas badania fizykalnego, palpacji i przesłuchania pacjenta pomagają w wstępnej diagnozie. Jednak w wielu przypadkach pacjenci nie skarżą się na nic i nie pamiętają epizodu ostrej zakrzepicy naczyń kończyn dolnych. Jeśli chodzi o blokadę dużych naczyń, pojawia się silny ból, uczucie ciężkości i uczucie raspiraniya w nodze, obrzęk tkanek, gorączka, dreszcze. Lecz zakrzepica małych żył nie może się w żaden sposób pokazać, więc osoba może nawet nie pamiętać o takim wydarzeniu, które ma tak nieprzyjemne konsekwencje.
Zadania w tym przypadku (ogólne badanie krwi i koagulogram) mogą jedynie rejestrować obecność zapalenia i zwiększoną koagulację krwi, co jest czynnikiem predysponującym do tworzenia się skrzepów krwi. Na tej podstawie lekarz może przyjąć jedną z patologii: zakrzepowe zapalenie żył, żylaki, zakrzepicę naczyń lub ich powikłanie - zapalenie żyły policzkowej.
Jeśli pacjent wcześniej złożył wniosek o chorobę naczyniową, lekarz może łatwiej przyjąć rozwój PTF. Ale przy pierwszym nawiązaniu do orientacji w przyczynach pojawienia się nieprzyjemnych objawów, które w opisanych patologiach są podobne, nie jest takie proste. A tutaj diagnostyka instrumentalna pomaga ocenić drożność naczyń krwionośnych, wykryć ogniska żylaków, wyciągnąć wnioski na temat obecności zmian troficznych ukrytych przed oczami.
Wcześniej diagnozę patologii żylnych przeprowadzono za pomocą próbek. Może to być "test marszowy" Delbe-Perthesa, w którym pacjent był wleczony przez opaskę uciskową w obszarze ud i zaoferował marsz na 3-5 minut. W przypadku schyłku i obrzęku naczyń podskórnych oceniano nas, jak głębokie są żyły. To prawda, że test ten przyniósł wiele błędnych wyników, więc jego znaczenie zostało zakwestionowane.
Do oceny stanu głębokich naczyń wykorzystuje się również próbkę nr 1 Pratta, w celu zmierzenia pacjenta mierzy się obwodem golenia w jego środku. Następnie noga w pozycji leżącej na plecach jest mocno obandażowana elastycznym bandażem, aby wytworzyć ucisk naczyń podskórnych. Gdy pacjent wstaje i aktywnie porusza się przez 10 minut, jest proszony o opowiedzenie o swoich uczuciach i wizualną ocenę objętości łydek. Patologia głębokich żył wskazuje na szybkie zmęczenie i ból w okolicy brzuchatego łydki oraz wzrost obwodu golenia, mierzony za pomocą miernika.
Oceny stanu zdrowia i zaworów mógłby perforacji żyły przez próbki Pratt №2 użyciu gumy bandaż i uprząż trehzhgutovoy przykładowe Sheynis zmodyfikowanej wersji testu opracowanego Thalmann. Aby ocenić stan żył powierzchownych, wykonywane są testy Trojanowa i Gakkenbrucha.
Badania te dostarczają lekarzowi wystarczających informacji w przypadku braku możliwości prowadzenia badań instrumentalnych. Jednak obecnie większość placówek medycznych jest wyposażona w niezbędny sprzęt, a to nie tylko aparatura do ultrasonografii (USG). Trzeba powiedzieć, że informacyjność i dokładność wyników instrumentalnych metod badawczych są znacznie wyższe niż w przypadku wymienionych testów diagnostycznych.
W naszych czasach dokładną diagnozę chorób żylnych przeprowadza się za pomocą ultrasonograficznego skanowania dwustronnego (UZDS). Stosując tę technikę można zdiagnozowano zakrzep krwi w żyłach głębokich i lumen zwężenie naczyń krwionośnych spowodowane zatorami tam zakrzepowe masowej lub proliferacji tkanki łącznej podczas trombolizy. Informacje odzwierciedlone na monitorze komputera pozwalają lekarzowi ocenić stopień nasilenia patologii, tj. Ile mas zakrzepowych blokuje przepływ krwi.
Nie mniej istotne w zespole pozakrzepowo-kręgowym i takim sposobie diagnozowania chorób żył niższych naczyń, takich jak dopplerografia (UZGD). Badanie to umożliwia ocenę jednorodności przepływu krwi, identyfikację przyczyny jej naruszenia, ocenę konsystencji zastawek żylnych i możliwości kompensacyjnych łożyska naczyniowego. Zwykle lekarz powinien widzieć nawet ściany żył bez obcych wtrąceń wewnątrz naczyń, a zastawki powinny rytmicznie zmieniać się w czasie do oddechu.
Szczególnie popularne w przypadku PTF było mapowanie dopplerowskie w kolorze, za pomocą którego identyfikowane są obszary z brakującym przepływem krwi, z powodu niedrożności żył wywołanej masami zakrzepowymi. W miejscu lokalizacji skrzepliny można znaleźć wiele obwodnic przepływu krwi (zabezpieczeń). Taki przepływ krwi poniżej strefy zamkniętej (blokada) nie reaguje na ruchy oddechowe. Nad zablokowanym aparatem żyłkowym nie odbiera się sygnału odbitego.
Funkcjonalna flebografia dynamiczna (jedna z metod oceny stanu naczyń) z kontrastującymi z PTF jest znacznie rzadsza. Za jego pomocą można wykryć nieregularności w obrysie naczyń żylnych, odwrócić przepływ krwi z głębokich żył do powierzchniowych poprzez rozszerzone żyłki perforacyjne, obecność zabezpieczeń. Kiedy pacjent wykonuje niektóre ćwiczenia, można zauważyć spowolnienie usuwania kontrastu z naczyń żylnych, brak środka kontrastowego w obszarze okluzji żył.
W celu określenia okluzji naczyń krwionośnych możliwe są również metody diagnostyczne, takie jak komputerowa i magnetyczna rezonansowa rezonans. Prawda o dynamicznym stanie układu żylnego nie daje informacji.
Dodatkową metodą diagnostyczną dla patologii żylnych jest flebomanometria, która umożliwia pomiar ciśnienia dożylnego. Za pomocą flebografii radionuklidów charakter i kierunek przepływu krwi określa się nie tylko w kończynach dolnych, ale także w całym układzie żylnym.
Diagnostyka różnicowa
Diagnostyka różnicowa w przypadku zespołu pozakrzepowo-żyłowego pozwala odróżnić PTF od chorób o podobnym zespole objawów. Ważne jest, aby zrozumieć, co lekarz ma do czynienia: z żylakami spowodowane przez dziedziczność lub stylu życia lub wtórne żylaki pacjenta, charakterystycznej dla choroby pozakrzepowego. PTSF rozwija się w wyniku zakrzepicy żył, co można wskazać w anamnezie. Albo będzie to oznaczać takie rzeczy jak „luźnym” natury żylaków, typowe dla większości pacjentów, wysokiej intensywności zaburzeń troficznych, nieprzyjemne doznania w nogach, kiedy noszenie elastycznych pończoch, rajstop, wysokie skarpety, nakładanie elastycznego bandaża - w przypadku, gdy nie jest kompresja żyły powierzchowne.
W przypadku ostrej zakrzepicy żylnej, która jest również podobna w objawach z PTF, występują intensywne bóle kompresyjne w nogach, które prowadzą pacjenta do otępienia. Ponadto ostry okres choroby trwa nie dłużej niż 2 tygodnie, po czym objawy ustępują, nie powodując pojawienia się zmian troficznych. A po kilku miesiącach i latach osoba może ponownie spotkać się z nieprzyjemnymi odczuciami w nogach, które mogą mówić o rozwoju zespołu pozakrzepowego.
Zwiększenie objętości kończyn dolnych może również wystąpić w przypadku wrodzonych przetok antyfowirusowych. Ale nogi mogą również wzrosnąć wzdłuż długości, są oznaczone przez wiele objawów żylaków, nadmierne włosy i rozproszone w różnych rzędach bezforemnych ciemnych plam.
Pacjenci z niewydolnością serca i nerek mogą również skarżyć się na wyraźny obrzęk nóg. To prawda, że w tym przypadku mówimy tylko o obrzęku i nie ma bolesnych odczuć, jak zmiany troficzne. Ponadto, gdy PTFS cierpi na więcej niż jedną nogę, w której tworzy się skrzeplina, a przy niewystarczających funkcjach serca lub nerek, obrzęk odnotowuje się natychmiast na obu kończynach.
Kolejne kilka patologii naczyń, które mają te same objawy, co PTF, to zatarcie zapalenia pęcherza i miażdżycy naczyń kończyn dolnych. Jednak w tym przypadku mówimy o porażce nieżylnych oraz dużych i małych naczyń tętniczych obwodowych, co można zaobserwować w prowadzeniu diagnostyki instrumentalnej.
Z kim się skontaktować?
Leczenie zespół pozakrzepowo-kręgowy
Więcej informacji na temat leczenia można znaleźć w następujących artykułach:
Alternatywne leczenie i leczenie zespołu pozakrzepowo-żylnego za pomocą lekartsv i chirurgii.
Zapobieganie
Jak widać, traktowanie PTF jest niewdzięcznym zadaniem. Prawdopodobnie wielu pacjentów chirurgów naczyniowych zgodzi się ze stwierdzeniem, że łatwiej byłoby zapobiec tej chorobie, niż teraz, aby poradzić sobie z jej konsekwencjami. Jednak zapobieganie zespołowi pozakrzepowo-żyłowemu polega na zapobieganiu epizodom ostrej zakrzepicy żył, które w rzeczywistości przypominają wymogi zdrowego stylu życia.
Za główne zasady zapobiegania zakrzepicy naczyniowej i jej powikłań uważa się następujące punkty:
- Abstynencja od złych nawyków, czy to picia alkoholu, palenia papierosów czy jedzenia błędów. Alkoholizm i palenie tytoniu wywierają toksyczny wpływ na organizm, co może wpływać tylko na jakość krwi i stan naczyń krwionośnych. I przejadanie się powoduje nadwagę i zwiększony stres na kończynach dolnych i wszystkich ich strukturach (naczynia, kości, chrząstki, mięśnie itd.).
- Preferowanie zbilansowanej diety. W diecie człowieka powinna być duża liczba pokarmów o wysokiej zawartości witamin, minerałów, aminokwasów, bioflawonoidów - wszystkich tych substancji, które uczestniczą w budowie żywych komórek i procesów ich życia. Jednak liczba dań bogatych w tłuszcze i węglowodany powinna być ograniczona, szczególnie jeśli dana osoba ma już nadwagę lub cukrzycę.
- W okresie wiosenno-zimowym, kiedy niewystarczająca ilość składników odżywczych dostaje się do naszego organizmu z produktami spożywczymi, konieczne jest, aby pomóc mu w utrzymaniu jego funkcji poprzez przyjmowanie kompleksów witaminowo-mineralnych z farmacji.
- Ważne jest, aby zwracać uwagę na reżim picia. Niewystarczające spożycie płynów w organizmie często prowadzi do zwiększenia lepkości krwi. W ciągu jednego dnia lekarze zalecają picie co najmniej 2 litrów wody, w tym płynu zawartego w napojach, pierwszych daniach, sokach.
W przypadku wadliwego działania wyświetlacza LCD, któremu towarzyszą biegunki i wymioty, konieczne jest przeprowadzenie leczenia odwodnienia, które zapobiegnie krzepnięciu krwi i powstawaniu zakrzepów krwi.
- Hipodinamy jest najlepszym przyjacielem wszelkich stagnacyjnych zjawisk, w tym niewydolności żylnej. Siedzący tryb życia i siedzący tryb życia prowadzą do spowolnienia metabolizmu komórkowego. Stąd też nadwaga, zaburzenia metaboliczne, osłabienie naczyń krwionośnych itp.
Oprócz codziennego kompleksu ćwiczeń fizycznych, warto uwzględnić spacery na świeżym powietrzu, jazdę na rowerze, pływanie, jogę.
Podczas lekcji przy komputerze lub podczas jakiejkolwiek innej pracy siedzącej, konieczne jest robienie przerw, podczas których zaleca się uderzanie pięty o podłogę, wyglądanie jak skarpetki, toczenie się od pięty do palca, podnoszenie kolan itp.
- W przypadku zaburzeń krzepnięcia krwi ważne jest, aby lekarz przyjmował leki przeciwzakrzepowe i leczył początkowe choroby żylne bez oczekiwania na rozmowę o sobie z różnego rodzaju komplikacjami.
Zespół pozakrzepowy w żyle nie ma sensu, aby uważać go za niezależną chorobę, ponieważ nie powstaje sam, ale jest konsekwencją ostrej ostrej zakrzepicy naczyniowej. Ale już zakrzepica jest niczym innym, jak konsekwencją złego sposobu życia człowieka. Patologia, której wystąpienie w większości przypadków można było uniknąć. Ale my w naszym życiu najczęściej zwracamy uwagę na nasze zdrowie tylko wtedy, gdy pojawiają się objawy choroby i zapobieganie staje się nieistotne, ustępując miejsca procedurom terapeutycznym.
Prognoza
Pomimo wielu istniejących metod zachowawczego i chirurgicznego leczenia zespołu pozakrzepowego, korzystanie z różnych nietradycyjnych sposobów leczenia tej choroby, rokowanie jest nadal niekorzystna. Nawet skuteczne metody leczenia chirurgicznego dają dobre wyniki tylko wtedy, gdy pacjent jest młody i choroba się nie rozpoczyna. Po zniszczeniu aparatu zastawkowego żył nadzieja na pozytywny wynik jest niewielka, ponieważ wymiana zastawek jest nadal w fazie rozwoju.
PTF są postępującą chorobą żył, a jedyną rzeczą, którą można dziś osiągnąć, jest długotrwała remisja, co jest możliwe, gdy proces niszczenia naczyń żylnych i ich zastawek może zostać zatrzymany. Silna remisja w tym przypadku jest możliwa do osiągnięcia tylko wtedy, gdy pacjent będzie konsekwentnie i regularnie wykonywać wszystkie zalecenia i zalecenia lekarza.
Nawet jeśli nieprzyjemne objawy zespołu pozakrzepowego kręgosłupa zniknęły, a pacjent odczuł zauważalną ulgę po przerwaniu leczenia, jest za wcześnie. Po tym wszystkim, ryzyko zakrzepicy nawracających nadal pozostaje, a aby zapobiec nawrotom choroby u pacjentów w określonym czasie będzie musiał brać leki przeciwzakrzepowe, promować rozrzedzenie krwi i anty-płytek przylegania.
Czas trwania leczenia przeciwzakrzepowego może być różny w zależności od stadium choroby i przyczyn, które ją powodują. Jak długo pacjent będzie musiał przyjmować powyższe leki i jak często konieczne będzie powtórzenie przebiegu leczenia, określa lekarza prowadzącego, na rachunek, którego pacjent będzie przez całe życie. Zazwyczaj leczenie trwa co najmniej sześć miesięcy, a w przypadku nawracającej zakrzepicy leki przeciwzakrzepowe przepisywane są na stałe na całe życie. Jeśli nic nie zrobisz, choroba będzie postępować i wkrótce osoba po prostu stanie się niepełnosprawna.
Najgorsze rokowanie u pacjentów z owrzodzeniami troficznymi, ponieważ długotrwałe gojenie się ran powoduje infekcję bakteryjną, która powoduje procesy ropne i martwicę tkanek. W niektórych przypadkach rozwija się zgorzel, a noga musi zostać amputowana. I nawet jeśli nie osiągnie tego punktu, przewlekły proces zapalny w organizmie dostosowuje się do zdrowia i dobrego samopoczucia człowieka, powodując zakłócenia w funkcjonowaniu układu odpornościowego i rozwój alergii.


 [
[