Tętniak prawej komory
Ostatnia recenzja: 07.06.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
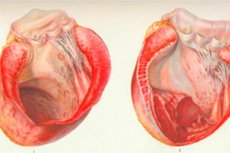
Niezwykle rzadka patologia, tętniak prawej komory, jest ograniczonym występem przerzedzającej i niekonaktylowej ściany prawej komory składającej się z tkanki martwej lub blizny. Częściej jest to powikłanie masywnego zawału lub konsekwencja wrodzonej choroby serca. [1]
Epidemiologia
Jedna z głównych przyczyn ekspertów tworzenia tętniaka prawej komory nazywa chorobę niedokrwienną serca, niedokrwieniem i zawałem mięśnia sercowego prawej komory. Ograniczony zawał mięśnia sercowego prawej komory jest rzadki, ponieważ diagnozuje się tylko u 4% pacjentów umierających z powodu zawału serca. Znacznie bardziej powszechne jest zawał prawej komory powstałej na tle zawału transmuralnego lewej komory o dolnej lokalizacji i tylnej części przegrody interwencyjnej. W przybliżeniu co trzeci pacjent z dolnym zawałem ma uszkodzenie prawej komory.
Często i rozległy zawał pociąga za sobą rozwój tętniaka prawej komory. Problem można wykryć u pacjentów z przewlekłą niewydolnością serca, a także u osób, które przeżyły po infakcie (około rok po ataku).
Tętniak prawej komory rozwija się częściej u mężczyzn niż u kobiet (około 6 razy). Patologię diagnozuje się zarówno u pacjentów w średnim wieku, jak i starszych. Wrodzone tętniaki prawej komory występują tylko w kilku przypadkach. [2]
Przyczyny tętniaki prawej komory
Przyczyny możliwego rozwoju tętniaka prawej komory obejmują przeciążenie objętości, narażenie na nadmierną oporność, trójstronną i niedomykalność płuc, kardiomiopatia itp.
W niektórych wrodzonych wadach serca występuje zmniejszenie jamy prawej komory, co wynika z niedorozwinięcia przedziałów napływowych lub beleczarnych lub procesów przerostowych w mięśniu serca w przedziale komorowym beleczkowym.
Tętniak prawej komory jako osobna patologia jest niezwykle rzadka. Problem jest częściej w połączeniu z innymi zaburzeniami, takimi jak ciężkie zwężenie lub atrezja tętnicy płucnej, tetrad Falllot, atrezja zastawki trójdzielnej i tak dalej.
Wśród możliwych przyczyn tętniaka prawej komory są:
- Zwiększone ciśnienie krwi;
- Przerostowa forma kardiomiopatii;
- Amyloidoza;
- Ostateczny etap zwężenia aorty;
- Zwężenie mitralne;
- Atrezja płuc lub zwężenie;
- „Blue” wada serca (Fallot's Tetrad ).
Wszystkie te warunki patologiczne mogą wystąpić w przypadku aktywności prawej komory lub z hipokinetycznym zmniejszeniem jej zdolności funkcjonalnych i rozwoju niewydolności serca. [3]
Czynniki ryzyka
Normalna funkcja skurczowa serca wiąże się z maksymalnie wydajnym wyrzuceniem na tle minimalnego wydatku energetycznego. Ten mechanizm kurczliwości mięśni sercowych nazywa się synergią. Tętniak prawej komory z powodu zastąpienia tkanki mięśniowej tkanką blizny lub z powodu upośledzonego dopływu krwi prowadzi do naruszenia tej synergii: występuje akinezja (brak uczestnictwa w skurczach części ściany komorowej) i dyskinezy (paradoksalne pulsacja). Jakość funkcji skurczowej zależy bezpośrednio od objętości i położenia patologicznego wybrzuszenia, a także od zachowanej funkcjonalności zdrowej części mięśnia sercowego.
Głównym czynnikiem rozwoju tętniaka prawej komory jest rozległy zawał, który towarzyszy powstawanie cienkiej blizny. Im większy obszar zmiany, tym większy staje się obszar z blizną. Pod wpływem nacisku wewnątrz komory blizna zaczyna się wybrzuszać i powstaje tętniak. Dodatkowe czynniki mogą stać się:
- Aktywność fizyczna w ostrej fazie zawału mięśnia sercowego, brak przestrzegania ścisłego spoczynku złoża w okresie poinfalizacji;
- Wysokie ciśnienie krwi;
- Wrodzone wady serca.
Tętniak prawej komory można utworzyć zarówno w ostrej fazie zawału, jak i na odległym etapie, kilka miesięcy, rok po ataku. Występowanie wybrzuszenia w ostrym okresie występuje na etapie myomalacji, a w okresie odległym wiąże się ze osłabieniem blizny włóknistej. [4]
Możliwe jest tworzenie tętniaka prawej komory po operacji serca. Możliwe przyczyny obejmują:
- Perikardektomia;
- Ogniskowy szok mięśnia sercowego;
- Uszkodzenie z późniejszym niedokrwieniem związanym z nieodpowiednią ochroną mięśnia sercowego prawej komory podczas operacji;
- Uraz mechaniczny tkanki serca.
Patogeneza
Przewlekły tętniak prawej komory rozwija się częściej niż ostra forma patologii. Zwykle jego rozwój jest spowodowany przewlekłym nadciśnieniem płucnym.
Tęśnikowi towarzyszy pogorszenie kurczliwości, co jest charakterystyczne dla uszkodzenia mięśni sercowych: takie jest możliwe w zawale mięśnia sercowego prawej komory, kardiomiopatii, a także po operacji serca.
Tętniaki lewej komory są znacznie bardziej powszechne, ze zwiększonym ciśnieniem w małym kręgu krążenia i wspólnymi mechanizmami międzykomorowymi, które mogą powodować problem po stronie prawej komory.
Tętniak prawej komory może rozwinąć się na tle objętości objętościowej, trójstronnej lub płucnej niedomykalności, wrodzonej choroby serca. Źródła niedomykalności trójstronnej to:
- Patologie zastawek trójkąty (reumatyzm, wrodzone defekty rozwojowe, rakowiak, degenerowanie myksomatyczne, dysplazja tkanki łącznej itp.);
- Warunki patologiczne prawej komory i małego okręgu krążenia.
Przyczyny niedomykalności płuc są głównie:
- Zwiększone ciśnienie w tętnicy płucnej;
- Interwencje chirurgiczne dotyczące wrodzonej choroby serca (w dłuższej perspektywie).
Makroskopia rozróżnia te odmiany tętniaka prawej komory:
- Rozproszony - reprezentowany przez wybrzuszenie ograniczonego obszaru tkanki blizny, ze stopniowym przepływem do obszaru normalnej tkanki mięśniowej.
- Krezkowy - charakteryzujący się obecnością „szyi” ze stopniowym ekspansją i tworzeniem się znacznej wielkości jamy krezkowej.
- Neuryzm wyróżniający się jest spowodowany pęknięciem wsierdzia i charakteryzuje się pojawieniem się wnęki w mięśniu pod epicardem. Kiedy taki tętniak pęknie, krew ucieka do jamy osierdziowej ograniczonej przez zrosty, powodując powstawanie fałszywego tętniaka.
U niektórych pacjentów zdiagnozowano wiele tętniaków serca, a także dodatkowe („córka”) wybrzuszone ze ściany tętniaka.
Około jednego na dwóch pacjentów ma zakrzepicę wnęki tętniczej, ale większość przypadków to zakrzep małe ściany. [5]
Objawy tętniaki prawej komory
Symptomatologia w tętniak prawej komory jest niespecyficzna i objawiana ogólnym zaburzeniem aktywności serca. W szczególności pacjent może zwrócić uwagę na następujące objawy:
- Serduszka, bóle w klatce piersiowej;
- Dyskomfort w obszarze serca po stresującej lub fizycznej aktywności;
- Trudność oddychania, tachycardia;
- Zawroty głowy, przerywane zaciemnienia;
- Obrzęk kończyn;
- Odczuwanie duszności (szczególnie często w postaci nocnych ataków).
Pierwsze oznaki uszkodzenia prawej komory mogą być bezpośrednio związane z zaburzeniem funkcji wielkiego kręgu krążenia krwi. Początkowo choroba jest bezobjawowa, ale wielu pacjentów ją rozwija:
- Wodobrzusze;
- Powiększenie wątroby;
- Sinica obszaru trójkąta nosowo-nosowego;
- Bladość skóry;
- Bezpodstawna duszność w postaci luźnych stolców, nudności, wzdęć itp.;
- Niestabilność w odczytach ciśnienia krwi.
Często tętniak prawej komory objawia się na tle choroby leżącej u podstaw, co pociąga za sobą przeplatanie objawów. W związku z tym możliwe jest dokonanie prawidłowej diagnozy dopiero po dokładnej i kompleksowej diagnozie, z udziałem specjalistów medycznych z różnych obszarów.
Tętniak prawej komory płucnej płucnej
Tęśnik tętnicy płucnej mówi się, gdy pacjent ma bolesną ograniczoną ekspansję pnia naczyniowego, który wychodzi z prawej komory. W większości przypadków patologii nie towarzyszy wyraźna symptomatologia, tylko niektórzy pacjenci odczuwają ból do śródocześnie, chrypkę, nocne i wysiłkowe duszność, krwiotwórczy. Choroba diagnozuje się na podstawie wskaźników badań funkcjonalnych i radiologicznych (prześwietlenie klatki piersiowej, angiopulmonografia), obrazowanie rezonansu komputerowego i magnetycznego naczyń płucnych.
Tęowiecz ten jest dość rzadki: występuje głównie u pacjentów w wieku powyżej 50 lat, a najczęściej przypadkowo, ponieważ w około 80% przypadków choroby nie towarzyszy żadnej odrębnej i specyficznej symptomatologii.
Domniemana przyczyna rozwoju procesu patologicznego jest wrodzona wada pewnej strefy w ścianie płucnego płucnego płuc. Wraz z rosnącym ciśnieniem w małym kręgu krążenia wada ta pogarsza się, a ściana naczyniowa rozciąga się i Thins. W jamie tętniaka występuje turbulencja przepływu krwi, zaburzone są procesy hemodynamiczne w dystalnej sieci naczyń. Następnie wzrasta ciśnienie na rozciągnięte tkanki, wzrasta procesy zwyrodnieniowe-dystroficzne, istnieje ryzyko pęknięcia ściany tętniaka. W wielu przypadkach odnotowano osadzanie i zwapnienie zakrzepów wewnątrz wnęki.
Leczenie patologii jest chirurgiczne: rozszerzenie jest wycinane lub segment naczynia jest wycięty za pomocą dalszej protezy lub ścianę tętniaka jest wzmacniana protezą Lavsan. Taktyka oczekiwania i zobaczenia (obserwacji) są odpowiednie tylko w odniesieniu do małych bezobjawowych tętniaków.
Komplikacje i konsekwencje
Z czasem może się rozwijać patologiczne rozszerzenie z wybrzuszeniem ściany prawej komory. Uszkodzona tkanka Thins, traci elastyczność i gęstość. Płaska tętniak pęka lub stratyfikuje, rozwija się masywne krwawienie lub krwotok miąższowy. Może rozwinąć się zapalenie płuc infarct.
Jeśli błony tętniaka pękają, które komunikuje się z światłem oskrzelowym, występuje krwawienie wewnątrzustonowe. Jeśli pęknięcie nastąpi w jamie osierdziowej, rozwija się tamponada serca.
Gdy pierwiastki zakrzepowe są oderwane i transportowane z krwią z jamy tętniaka, ryzyko zakrzepicy naczyniowej jest znacznie zwiększone.
Specjaliści wskazują na następujące warianty niepożądanych skutków tętniaka prawej komory:
- Powiększenie i zmiana kształtu prawej komory, ze zwiększonym napięciem domięśniowym nienaruszonego mięśnia sercowego, zwiększonym zapotrzebowaniem na tlen mięśni sercowych i rosnącym obrazem niewydolności serca;
- Zachwyt we krwi w małym krążeniu;
- Tworzenie skrzepów, powikłania zakrzepowo-zatorowe;
- Ciężkie arytmii;
- Zawał mięśnia sercowego (w tym powtarzający się), fatalny.
Diagnostyka tętniaki prawej komory
W większości przypadków, jeśli podejrzewa się tętniak prawej komory, środki diagnostyczne obejmują nie tylko kardiolog, ale także chirurg naczyniowy i pulmonolog. Podczas wstępnego badania, jeśli to możliwe, wykrywana jest patologia pierwotna i tła, wykonuje się osłuchiwanie i perkusja. Aby dokonać ostatecznej diagnozy, wyznacza się diagnostyka instrumentalna:
- Miary kardiodiagnostyczne: elektrokardiografia pozwala ujawnić obraz przeciążonego prawego serca, obecność wybrzuszonej prawej komory. Po wykonywaniu echokardiografii (ultradźwięki serca) odnotowano zaburzenia hemodynamiczne, niewydolność zastawki, rozszerzenia tętnic i ściany.
- Radiografia: pokazuje obecność zaokrąglonej masy w prawej komorze. Peryferyjne nieprawidłowości naczyniowe są reprezentowane przez wielokrotne lub pojedyncze zaokrąglone zaokrąglone cienie. Aby wyjaśnić poszczególne momenty patologii, przeprowadza się angiopulmonografia.
- Tomografia komputerowa, obrazowanie rezonansu magnetycznego służy do wyjaśnienia lokalizacji tętniaka prawej komory, jego wielkości i grubości ściany. Metody tomograficzne są uważane za dokładniejsze niż podobne procedury radiologiczne.
Testy mogą pomóc zdiagnozować niewydolność serca:
- Ogólne badanie krwi (niedokrwistość niedoboru żelaza można wykryć);
- Ogólna analiza moczu (możliwe wykrycie cylindrurii, białkomoczu, wskazujące na upośledzoną funkcję nerek na tle przewlekłej niewydolności serca);
- Badanie biochemiczne we krwi: AST, ALT, bilirubina i białko całkowite, dehydrogenaza mleczanowa z faknazą kreatynową i frakcje MB, mioglobinę i elektrolity, cholesterol i białko C-reaktywne, koagulogram i BNP - poziom peptydu mózgu.
Diagnostyka różnicowa
Tętniak prawej komory należy różnicować za pomocą tych patologii:
- Zaburzenia układu zaworów serca;
- Zapalenie mięśnia sercowego, kardiomiopatie;
- Przerost prawej komory;
- Zwężenie tętnicze z przerostem prawej komory;
- Przerost z powodu amyloidozy;
- Niedokręczna choroba serca z kompensacyjnym przerostem przegrody;
- Guzy serca i płuc;
- Przepuklina przeponowa;
- Torbiel echinokokowy, koelomiczna torbiel osierdziowy;
- Lipoma brzuszny.
Z kim się skontaktować?
Leczenie tętniaki prawej komory
Konserwatywne metody nie mogą pozbyć się tętniaka prawej komory, więc kiedy pojawiają się pierwsze objawy niewydolności serca, lekarz podnosi kwestię interwencji chirurgicznej. Tak więc główną metodą leczenia patologii jest chirurgiczne wycięcie obszaru problemowego z późniejszym zszywaniem wady ściany. Niektórzy pacjenci dodatkowo wzmacniają ścianę tętniaka za pomocą wkładek polimerowych.
Okres przedoperacyjny obejmuje przygotowanie medyczne: Jeśli wskazano, leki przeciwzakrzepowe, glikozydy sercowe, leki przeciwpotrzeniające, terapia tlenowa, tlenobaroterapia. Ściśle ograniczona aktywność motoryczna, wyklucz wpływ stresu.
Kardiolog może przepisać następujące leki w ramach zalecanego schematu leczenia:
- Magnicor -lek przeciwzakrzepowy-jest przyjmowany w ilości 75-150 mg dziennie, długoterminowo. W niektórych przypadkach zaburzenia trawienne, ból brzucha, krwawienie z nosa i dziąseł, możliwe są reakcje nadwrażliwości na tle podawania leku.
- Clopidogrel (Platogrel, Plavix), inhibitor agregacji płytek krwi, przyjmuje się 75 mg dziennie, niezależnie od posiłków. Lek jest przyjmowany tylko po przepisywaniu przez lekarza: najczęstszą niepożądaną reakcją na leczenie jest krwawienie (nosowe, żołądkowo-jelitowe, krwawienie po wstrzyknięciu, a także krwiaków).
- Verospiron (spironolakton)-moczopędny oszczędzanie potasu-jest przepisywany w dawce 100-200 mg dziennie w zastrzelonej niewydolności serca, ciąży nadciśnienie tętniczego, konssencji i obrzęku. Przyjęcie leku może spowodować tymczasowy wzrost azotu mocznika we krwi. Spironolakton jest podejmowany ze szczególną ostrożnością, jeśli leżąca u podstaw patologii może wywołać rozwój hiperkaliemii lub kwasicy.
- Rosuvastatyna (Crestor) - lek hipolipidemiczny - służy do obniżenia poziomu cholesterolu, 5-20 mg doustnie raz dziennie. Skutki uboczne na tło przyjmowania leku są rzadkie i mogą być wyrażane w bólach głowy lub zawroty głowy, ból brzucha, astenia.
- Diovan (Valsartan) jest lekiem przeciwnadciśnieniowym, stosowanym w indywidualnie wybranej dawce - w zależności od cech patologii, od 20 do 160 mg dwa razy dziennie. Lek jest przeciwwskazany u pacjentów z ciężką niewydolnością wątroby, cholestazą i marskością żółciową. W wysokich dawkach kalsartan może powodować poważne niedociśnienie, które należy wziąć pod uwagę przy obliczaniu dawek.
- Thorasemide jest wysoce aktywnym lecznictwa moczopędnego stosowanego w obrzęku wywołanym niewydolnością serca, a także w nadciśnieniu tętniczym. Dawkowanie jest określane indywidualnie, od 2,5 do 5-10 mg dziennie. Lek nie jest przepisywany na zaburzenia krwi (trombocytopenia, niedokrwistość), z problemami z oddawaniem moczu, nieprawidłowościami równowagi wodno-elektrolitu. Thorasemide może wykazywać ototoksyczność.
- Wlew glikozydów kordaronowych i sercowych, heparyny (Clexane) pod kontrolą aktywowanego częściowego czasu tromboplastyny (wewnętrzny szlak krzepnięcia krwi).
Leczenie chirurgiczne
Po odkryciu w procesie diagnozy wszystkie cechy tętniaka prawej komory u konkretnego pacjenta, lekarz może zalecić korekcję chirurgiczną obszaru problemowego. Wycięcie wybrzuszenia jest wykonywane, wielkość tętnicy jest zmniejszona lub resekcja z dalszą protezą. Kolejnym etapem operacji jest stentowanie naczyniowe. Jeśli nie jest możliwe resekcja tętniaka, przeprowadzana jest interwencja paliatywna, której istotą jest wzmocnienie osłabionej i rozciągniętej ściany implantem Lavsan.
Rzadko, stosunkowo małe i bezobjawowe tętniaki prawej komory są traktowane z podejściem do oczekiwania i zobaczenia. Pacjent jest zarejestrowany w kardiologie, który monitoruje dynamiczny obraz tętniaka. Jeśli pojawia się tendencja do zwiększania wybrzuszenia, pacjent jest skierowany do operacji.
Obowiązkowe wskazania do operacji to:
- Zwiększenie niepowodzenia funkcji serca;
- Zmiany patologiczne zaworów serca;
- Brak efektu z konserwatywnego leczenia;
- Wysokie ryzyko komplikacji.
Interwencja z otwartym sercem jest wykonywana w sztucznym krążeniu przez medianę sternotomii. Ta metoda jest wygodna do eliminacji patologii serca i połączenia sztucznego układu krążenia. Długość nacięcia tkanki miękkiej w przybliżeniu odpowiada długości mostka (do 20 cm).
Istnieją również minimalnie inwazyjne interwencje, w których serce jest dostępne poprzez małe nacięcia. Duże „plus” technik minimalnie inwazyjnych polega na tym, że brak nacięcia w obszarze mostkowym zapewnia dodatkową stabilność pooperacyjną: gojenie i odzyskiwanie są szybsze, a efekt kosmetyczny jest lepszy.
Po zabiegu tętniaka prawej komory pacjentowi przepisuje zindywidualizowany przebieg rehabilitacji, który pozwala na maksymalne powrót do zdrowia po operacji.
Zapobieganie
Podstawowe środki zapobiegawcze zapobiegające rozwojowi tętniaków prawej komory obejmują wczesną chirurgiczną korekcję wrodzonych wad serca (wady rozwojowe), eliminację najbardziej prawdopodobnych przyczyn rozwoju tętniaka. Zapobieganie wszelkim zaburzeniom układu sercowo-naczyniowego, w tym tętniaków prawej komory, powinno być zaangażowane w każdym wieku, nie przed pierwszymi „dzwonkami” w postaci wysokiego ciśnienia krwi lub objawów niewydolności serca.
- Codzienna i wystarczająca aktywność fizyczna powinna być priorytetem. Systematyczne ćwiczenia podawane pomagają wzmocnić ściany naczyniowe, osierdzia i mięśnie sercowe, zapewnić normalny rytm serca, a zwłaszcza komory. Ponadto trening fizyczny poprawia zdolność adaptacyjną narządów, zwiększa oporność na insulinę. Specjaliści doradzają praktykowanie gimnastyki do 200 minut w tygodniu. Optymalnie, jeśli codzienne ćwiczenia otrzymają około 25-30 minut. W priorytecie - jazda na rowerze, pływanie, jogging, chodzenie.
- Monitorowanie ciśnienia krwi jest obowiązkowe dla wszystkich dorosłych, niezależnie od wieku. Jeśli wskaźniki przekraczają 140/90, w narządach wewnętrznych występuje już naruszenie krążenia krwi, które mogą stopniowo wywołać rozwój niewydolności serca. Procesy te przyczyniają się do szybkiego pogorszenia serca i, między innymi, rozwoju tętniaków.
- Kontrola wagi jest szczególnie konieczna dla tych, którzy mają tendencję do przybierania na wadze. Otyłość zwielokrotnia ryzyko choroby sercowo-naczyniowej. Każdy stopień otyłości pogarsza miażdżycowe zmiany wewnątrznaczyniowe i zwiększa ryzyko zakrzepicy.
- Porzucenie złych nawyków jest niezbędnym elementem zdrowego stylu życia i zdrowia sercowo-naczyniowego. Palenie i nadużycie alkoholu zwiększają ryzyko śmiertelnego zawału serca o średnio 43%. Toksyczne smoły zawarte w tytoniu hamują naprawę mięśnia sercowego i poważnie ograniczają poziom tlenu w krwioobiegu.
- Kontrola cholesterolu krwi jest koniecznością dla wszystkich osób w wieku powyżej 40 lat. Konieczne jest przeprowadzanie testu co roku. Należy również pamiętać, że przyczyniają się do normalizacji poziomu poziomu cholesterolu takich czynników, jak prawidłowe odżywianie ze zmniejszeniem stosowania słodyczy i tłuszczów zwierzęcych, z wystarczającą obecnością w diecie żywności roślinnej, orzechów, fasoli.
- Poziomy cukru we krwi to kolejny wskaźnik, który wymaga szczególnej uwagi. Stany przedcukrzycowe są często bezobjawowe: tymczasem podwyższone zmiany glukozy składu krwi przyczynia się do zniszczenia naczyń krwionośnych i miocytów. Aby uniknąć pojawienia się problemów, konieczne jest regularne badanie przez endokrynologa.
- Stres jest jedną z najczęstszych przyczyn zawału mięśnia sercowego. Aby zapobiec rozwojowi choroby, każdy powinien nauczyć się kontrolować swój stan psycho-emocjonalny, wzmocnić układ nerwowy poprzez pozytywną komunikację, sport. W razie potrzeby należy skonsultować się z lekarzem, który przepisuje odpowiednie środki uspokajające.
- Owoce morza i olej rybne są doskonałymi źródłami kwasów tłuszczowych omega-3, które są niezbędne do wspierania elastyczności mięśnia sercowego, ochrony przed negatywnymi skutkami wolnych rodników i zapobiegania procesom oksydacyjnym. Dietetycy zalecają spożywanie ryb morskich 2-3 razy w tygodniu, a także okresowe przyjmowanie przygotowań oleju rybnego.
Patologie sercowo-naczyniowe, w tym tętniak prawej komory - są to niebezpieczne choroby wymagające złożonego złożonego leczenia. Tylko przy odpowiednim odżywianiu, kontrola glukozy we krwi i cholesterolu oraz aktywny styl życia można zachować zdrowie serca przez wiele dziesięcioleci.
Prognoza
Cechy i stopień powiększenia tętniaka znajdują odzwierciedlenie nie tylko w klinicznej symptomatologii patologii, ale także w taktyce leczenia pacjentów. W wielu przypadkach wiedza i doświadczenie lekarzy pozwalają różnicować i jakościowo wpływać na chorobę. W tętniak prawej komory na początkowym etapie rozwoju mogą towarzyszyć reakcje kompensacyjne ciała, ale ostatecznie wcześniej czy później nastąpi niepowodzenie adaptacji.
Pod warunkiem terminowej interwencji chirurgicznej prognozy można nazwać korzystnym, występowanie nawrotów jest uważane za niezwykle rzadkie. Jeśli nie jest zgodne z niezbędnym leczeniem, ryzyko pęknięcia ściany naczyniowej znacznie wzrasta, co stanowi absolutne zagrożenie dla życia pacjenta. Bez odpowiedniej korekcji chirurgicznej tętniak prawej komory często kończy się śmiercią z powodu ostrej niewydolności prawej komory lub masywnego krwawienia wewnętrznego.

