Ekspert medyczny artykułu
Nowe publikacje
Dysplazja szyjki macicy
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
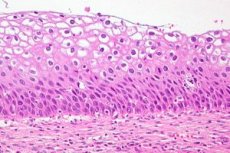
Dysplazja szyjki macicy to wyraźna zmiana liczby i struktury morfologicznej komórek w poszczególnych sektorach błony śluzowej szyjki macicy. Ten stan nabłonka jest uważany za niebezpieczny ze względu na wysokie ryzyko rozwoju procesu onkologicznego, ale przy terminowej diagnozie i leczeniu patologia jest odwracalna. Rak szyjki macicy zajmuje trzecie miejsce wśród najczęstszych chorób u kobiet. Według statystyk zebranych przez WHO, dysplazję szyjki macicy jako patologię przedrakową rozpoznaje się corocznie u ponad 40 milionów przedstawicielek płci pięknej. We współczesnej praktyce ginekologicznej dysplazję szyjki macicy jako diagnozę zastępuje definicja - CIN (Cervical intraepithelial neoplasia), lub cervical intraepithelial neoplasia.
 [ 1 ]
[ 1 ]
Przyczyny dysplazja szyjki macicy
Według najnowszych danych WHO 90% przyczyn dysplazji szyjki macicy wiąże się z infekcją wirusową. Najczęściej jest to HPV - wirus brodawczaka ludzkiego, DNA tego wirusa wykrywa się w niemal każdym badaniu, niezależnie od stopnia zaawansowania dysplazji szyjki macicy. Jednak etiologicznie CIN może być również wywołana przez inne czynniki, w tym następujące choroby, stany i okoliczności:
- Wirus brodawczaka ludzkiego (HPV)
- HSV-2 (HSV2) - wirus opryszczki pospolitej, typ 2
- Cytomegalovirus (CMV) - cytomegalowirus
- Gardinella, zakażenie bakteriami beztlenowymi (Gardnerella vaginalis)
- Grzybica pochwy (Candida spp.)
- Zakażenie układu moczowo-płciowego - mykoplazmoza (Mycoplasma hominis)
- Chlamydia (Chlamydia trachomatis)
- Długotrwałe stosowanie hormonalnych środków antykoncepcyjnych
- Rozwiązłe stosunki seksualne, nieograniczony wybór partnerów seksualnych
- Rozpoczęcie aktywności seksualnej przed osiągnięciem odpowiedniej dojrzałości płciowej (12-14 lat)
- Historia onkofaktora genetycznego
- Niedobór odporności, w tym HIV
- Chemoterapia
- Patologie żywieniowe związane z niedożywieniem, niedoborem mikroelementów i niezbędnych witamin
- Częste porody lub wręcz przeciwnie, aborcje
- Niezdrowe nawyki - palenie, uzależnienie od alkoholu
- Antyspołeczny styl życia, niewystarczający poziom podstawowej higieny
Należy zauważyć, że dysplazja szyjki macicy najczęściej jest związana z STD - chorobami przenoszonymi drogą płciową, wśród których prym wiedzie wirus brodawczaka ludzkiego - papillomavirus. Jest to najczęstsza przyczyna chorób przednowotworowych u kobiet, dlatego warto się nad nią głębiej zastanowić.
Wirus HPV dzieli się na następujące kategorie ze względu na stopień ryzyka zachorowania na raka:
- Kłykciny kończyste, brodawki, charakter nieonkogenny
- Niskie ryzyko onkogenne (gatunek onkogenny serotyp 14)
- Wysokie ryzyko zachorowania na raka
Niebezpieczeństwo takich czynników etiologicznych tkwi w bezobjawowym przebiegu choroby. Bez regularnych badań ginekologicznych niemal niemożliwe jest zauważenie początku rozwijającej się patologii. Od początku zakażenia do etapu oczywistego procesu onkologicznego może minąć ponad 10 lat. Zakażenie zagraża wielu kobietom, ale najbardziej podatne są na nie te, które znajdują się w grupie ryzyka. Są to panie prowadzące swobodny tryb życia w sensie seksualnym, a także te, które nie stosują antykoncepcji przy zmianie partnerów seksualnych. Ponadto kobiety, które zaniedbują wszelkie procesy zapalne w sferze moczowo-płciowej, są narażone na zakażenie wirusem HPV. Niewielki odsetek zakażeń występuje w przypadkach urazowych uszkodzeń szyjki macicy podczas przerywania ciąży.
Ciekawą wersję przyczyn, które przyczyniają się do rozwoju dysplazji szyjki macicy, przedstawił amerykański ginekolog Polikar. „Teoria chwastów” wyjaśnia CIN w następujący sposób:
- Pokrycie nabłonkowe szyjki macicy jest rodzajem gleby
- Wirusy i bakterie mogą przedostać się do „gleby”, powodując zmiany w komórkach tkanek
- Aby „nasiona” mogły zacząć rosnąć i wywoływać patologię, potrzebne są im pewne warunki
- Warunki sprzyjające rozwojowi patologicznemu „nasion” to ciepło, wilgotne środowisko, brud, światło
- Na warunki rozwoju patologii wpływają następujące czynniki:
- niedobór odpornościowy
- niedobór witamin i niedobór mikroelementów
- niestosowanie się do zasad higieny
- złe nawyki
- czynnik genetyczny
Hipoteza doktora z University of California nie została jeszcze odrzucona, ale nie jest też przyjęta jako aksjomat, jednak obserwacje kliniczne wskazują na pewną wiarygodność „teorii chwastów”. Kobiety, u których zdiagnozowano dysplazję szyjki macicy, były leczone w klinice doktora. U 45% z nich po rzuceniu palenia, przyjmowaniu normalnej diety bogatej w witaminy i immunomodulatorów wyniki badań PAP i zeskrobin histologicznych uległy poprawie. 25% pacjentek po roku zostało całkowicie wyleczonych z HPV.
Patogeneza
Dysplazja szyjki macicy jest patogenetycznie najczęściej związana z zakażeniem HumanPapillomavirus, wirusem brodawczaka ludzkiego. W praktyce onkologów ginekologicznych zwyczajowo bierze się pod uwagę dwa rodzaje rozwoju infekcji wirusowej:
- Pierwszy etap – DNA wirusa brodawczaka jest już w komórce, ale nie wnika do jej chromosomu (stan episomalny). Ten typ zakażenia jest uważany za odwracalny i łatwo wyleczalny pod względem leczenia
- Drugi etap, kiedy DNA wirusa brodawczaka jest już w genomie komórki. Tę odmianę zakażenia można nazwać pierwszym krokiem w kierunku rozwoju patologicznej transformacji komórek. Jednocześnie indukowane jest narodziny specyficznego estrogenu (16α-ONE1) o agresywnej formie rozwoju, który ma działanie rakotwórcze. Są to idealne warunki do powstania procesu nowotworowego.
Ogólnie rzecz biorąc, patogeneza dysplazji szyjki macicy wiąże się z transformacją struktury komórkowej tkanki. Tkanka nabłonkowa szyjki macicy ma pewne właściwości:
- Struktura (4 warstwy)
- Normy wielkości jąder komórkowych
- Tryb kontaktu komórkowego
Ponadto tkanka nabłonkowa może mieć różne struktury w zależności od jej lokalizacji. Endokrynologia znajduje się wewnątrz macicy, jest to tkanka gruczołowa (jednorzędowy nabłonek cylindryczny). Zewnętrzna warstwa nabłonka (pochwowa) jest płaskim nabłonkiem o wielu warstwach (SPE). Warstwy nabłonka wielowarstwowego dzielą się na następujące typy:
- Początkowe, germinalne (komórki podstawowe o niskim stopniu zróżnicowania)
- Warstwę zdolną do aktywnego podziału i rozmnażania nazywa się warstwą parabasalną.
- Pośrednia, kolczasta warstwa zróżnicowanych komórek z wyraźnie wyrażoną cytoplazmą. Jest to warstwa ochronna nabłonka.
- Warstwa, która może się złuszczyć, jest powierzchowna. Ta warstwa podlega keratynizacji.
Patogenetycznie dysplazja szyjki macicy najczęściej wiąże się z zaburzeniem struktury warstwy podstawnej i przypodstawnej (hiperplazja). Zmiany te dotyczą następujących procesów:
- Podział jąder, ich rozmiary i kontury ulegają zaburzeniu
- Komórki są słabo zróżnicowane.
- Normalna warstwowość nabłonka jest zaburzona
Patologia może rozwijać się przez lata, aż do momentu naruszenia integralności błony podstawnej, co z kolei prowadzi do raka szyjki macicy (postać inwazyjna).
Obecnie dzięki regularnym programom badań przesiewowych (badania ginekologiczne) większość kobiet ma możliwość zatrzymania rozwoju komórek atypowych na wczesnym etapie. Łagodna i umiarkowana dysplazja szyjki macicy jest skutecznie leczona i nie stanowi choroby zagrażającej życiu. Ciężka dysplazja najczęściej wiąże się z odmową pacjentek z grupy ryzyka przestrzegania zasad badań profilaktycznych i odpowiedniej terapii.
Objawy dysplazja szyjki macicy
Objawy CIN charakteryzują się swoją „tajemniczością”. Dysplazja szyjki macicy jest niebezpieczna, ponieważ występuje bez wyraźnych, zauważalnych objawów klinicznych. Niemal niemożliwe jest zobaczenie obrazu klinicznego na czas bez badania, zwłaszcza we wczesnych stadiach choroby. Patologia rozwija się całkowicie bezobjawowo u 10-15% kobiet, reszta kategorii pacjentek ma możliwość zatrzymania procesu dzięki regularnym badaniom przez prowadzącego ginekologa.
Należy pamiętać, że CIN rzadko występuje jako samodzielna choroba, zwykle towarzyszą jej zakażenia bakteryjne i wirusowe:
- HPV
- Zapalenie pochwy
- Chlamydia
- Zakażenie wirusem opryszczki
- Zapalenie szyjki macicy
- leukoplakia
- Zapalenie przydatków
- Kandydoza
Objawy dysplazji szyjki macicy niekoniecznie muszą być prawdziwą przyczyną samego procesu CIN; objawy są zwykle spowodowane przez choroby współistniejące i mogą być następujące:
- Świąd pochwy
- Uczucie pieczenia
- Wydzielina nietypowa dla zdrowego stanu, w tym krew
- Ból podczas stosunku
- Rozciągający ból w dolnej części brzucha
- Widoczne kłykciny, brodawczaki
Dysplazja szyjki macicy nie jest chorobą onkologiczną, ale ze względu na ukryty obraz kliniczny uważa się ją za dość niebezpieczną, podatną na progresję, a w ciężkiej postaci może prowadzić do raka szyjki macicy. Dlatego za główny sposób szybkiego wykrycia bezobjawowych zmian w osłonce nabłonkowej szyjki macicy uważa się badanie i diagnozę.

Pierwsze znaki
Utajony przebieg CIN jest charakterystycznym obrazem klinicznym wszystkich typów dysplazji szyjki macicy.
Pierwsze objawy mogące wskazywać na chorobę najprawdopodobniej wiążą się z obecnością objawów współistniejących patologii lub pierwotnych czynników ją prowokujących.
Najczęściej dysplazja szyjki macicy jest etiologicznie spowodowana zakażeniem wirusem HPV.
Według statystyk co dziewiąty mieszkaniec planety jest nosicielem jednego ze 100 rodzajów wirusa brodawczaka ludzkiego. Wiele typów HPV znika samoistnie dzięki aktywności układu odpornościowego, niektóre z nich są podatne na nawroty i mogą objawiać się następująco:
- Brodawki w okolicy narządów płciowych (wykrywane są podczas badania ginekologicznego)
- Kłykciny kończyste to widoczne narośla o poszarpanych krawędziach w okolicy pochwy i odbytu. Kłykciny wewnętrzne są widoczne tylko podczas badania w gabinecie lekarskim.
- Sporadyczne lekkie krwawienie po stosunku, szczególnie w środku cyklu miesięcznego
- Wydzielina o nietypowym kolorze, zapachu i konsystencji
- Nieregularny cykl miesięczny
Pierwsze objawy mogą być nieobecne, wszystko zależy od rodzaju HPV, właściwości ochronnych układu odpornościowego. To poważne zagrożenie, ponieważ dysplazja szyjki macicy może przebiegać jako ukryty proces przez wiele lat. Wymazanej klinice CIN jako czynnika ryzyka można zapobiec tylko za pomocą badań, badań przesiewowych. Lekarze zalecają, aby wszystkie kobiety po 18 roku życia odwiedziły ginekologa i poddały się diagnostyce - zarówno klinicznej, jak i instrumentalnej, laboratoryjnej.
 [ 15 ]
[ 15 ]
Wyciek w dysplazji szyjki macicy
Wydzieliny, które mogą wskazywać na dysplazję szyjki macicy, są najczęściej wykrywane podczas badania na fotelu ginekologicznym lub podczas pobierania materiału do cytologii. Pewna ilość płynu śluzowego może wydostać się z kanału szyjki macicy. Jego właściwości i cechy są determinowane nie przez sam CIN, ale raczej przez towarzyszące, skojarzone infekcje, najczęściej bakteryjne lub wirusowe. Ponadto wydzieliny z dysplazją szyjki macicy mogą być związane z procesami erozyjnymi. Trochę więcej szczegółów na temat konkretnych objawów wydzieliny:
- Obfita, biała i gęsta wydzielina przybiera formę płatków i ma charakterystyczny zapach. Są to objawy zapalenia pochwy, które może towarzyszyć dysplazji szyjki macicy
- Skąpe upławy zmieszane z krwią lub ropą mogą być oznaką procesów nadżerek, zwłaszcza jeśli pojawiają się po stosunku płciowym.
- Upławy z towarzyszącym świądem, bólem i pieczeniem są objawem infekcji wirusowej lub bakteryjnej, najczęściej związanej z chorobami przenoszonymi drogą płciową.
- Upławy, których ilość wzrasta w drugiej połowie cyklu, z ostrym świądem, pieczeniem - objaw opryszczki narządów płciowych. To z kolei czynnik wywołujący dysplazję szyjki macicy
- Krwawa wydzielina, obfita lub skąpa, jest niebezpiecznym objawem. CIN w trzecim stadium charakteryzuje się nie tyle bólem, co właściwościami płynu wydzielanego z pochwy.
Aby ustalić przyczynę upławów, w każdym przypadku nie wystarczy jedno badanie, konieczne są posiewy bakteriologiczne, cytologia i inne badania laboratoryjne. Jeśli przejdziesz wszystkie etapy diagnostyki na czas, proces może zostać zatrzymany na początkowym etapie i zapobiec rozwojowi przemian patologicznych w komórkach nabłonka szyjki macicy.
Ból w dysplazji szyjki macicy
Ból w śródnabłonkowej neoplazji szyjki macicy jest groźnym objawem, który może oznaczać, że dysplazja szyjki macicy rozwinęła się już do III stopnia. CIN pierwszych dwóch stadiów uważa się za chorobę tła i nie wiąże się z procesami onkologicznymi. Z reguły dysplazja przebiega bez zauważalnych objawów klinicznych, mogą występować drobne objawy (wydzielina, świąd) charakterystyczne dla chorób współistniejących.
W jakich przypadkach dysplazja szyjki macicy może powodować ból?
- Wszystkie procesy zapalne związane z narządami miednicy mniejszej - PID:
- Ostre zapalenie błony śluzowej macicy - bólowi towarzyszy gorączka i dreszcze
- Zapalenie jajników, jednostronne lub obustronne, często ma podłoże zakaźne (mykoza, candida, wszystko, co związane z chorobami przenoszonymi drogą płciową). Zapalenie jajników powoduje ból w dolnej części brzucha, często z upławami.
- Zapalenie błony śluzowej macicy w fazie ostrej - ból w podbrzuszu
- Zapalenie mięśnia macicy - ból, wzdęcia, gorączka
- Zapalenie jajowodów objawia się bolesnymi objawami występującymi pod koniec cyklu miesiączkowego
- Zapalenie przydatków w przebiegu podostrym lub ostrym przebiega z silnym bólem
PID - stany zapalne związane z narządami miednicy są etiologicznie powodowane przez infekcje, wirusy i zmiany bakteryjne. To właśnie ta „podstawa” jest uważana za sprzyjającą rozwojowi dysplazji szyjki macicy jako konsekwencji zaawansowanej choroby.
- Dysplazja szyjki macicy, przechodząca w stadium III, gdy zmianom ulegają dwie trzecie warstw nabłonka. Objaw bólowy utrzymuje się dość długo, ma charakter ściągający, często z upławami (krew, zapach, nietypowa konsystencja). Ból może pojawić się nawet bez czynnika stresującego, w spoczynku, rzadko jest tnący lub ostry. W takich przypadkach stawia się wstępną diagnozę - rak szyjki macicy, wymagającą sprecyzowania (lokalizacji procesu, stopnia uszkodzenia)
Najczęściej ból w CIN jest klinicznym objawem czynników wywołujących dysplazję. Należą do nich przede wszystkim infekcje wirusowe (HPV) i niemal cały wachlarz chorób przenoszonych drogą płciową (STD).
Gdzie boli?
Gradacja
Współcześni praktycy stosują nową klasyfikację opracowaną przez WHO. Dysplazja szyjki macicy jest definiowana jako CIN trzech stopni w zależności od ciężkości procesu:
- Zmiany w strukturze komórkowej są niewielkie. Jest to dysplazja niskiego stopnia lub CIN I. Diagnozę należy wyjaśnić za pomocą badań laboratoryjnych i badań przesiewowych.
- Struktura komórkowa nabłonka ulega wyraźnej transformacji. Jest to dysplazja szyjki macicy o umiarkowanym nasileniu lub CIN II.
- Typowy obraz CIN III to widoczne zmiany patologiczne w dwóch trzecich warstw nabłonka. Morfologia i funkcje komórek są wyraźnie upośledzone, ten etap diagnozuje się jako ciężki (ciężki CIN). To może jeszcze nie być rak, ale diagnoza jest definiowana jako granica między rakiem in situ a zaawansowaną postacią onkologii.
Dysplazji szyjki macicy nie należy mylić z inną nozologią – erozją. Według klasyfikacji ICD 10 erozja to wada osłonki nabłonkowej, rejestrowana w klasie XIV pod kodem N 86. Terminologiczna definicja „dysplazji szyjki macicy” została przyjęta już w 1953 r., następnie na I Kongresie Cytologii Złuszczającej w 1965 r. zatwierdzono ten termin. Dziesięć lat później, w 1975 r., odbyło się kolejne forum międzynarodowe (II Kongres na temat zmian patologicznych w chorobach szyjki macicy).
Dysplazję szyjki macicy postanowiono nazwać śródnabłonkową neoplazją szyjki macicy (CIN). lub CIN. Śródnabłonkowa neoplazja szyjki macicy jako rozpoznanie podzielona została na 3 stopnie:
- I stopień – łagodny.
- II stopień – umiarkowany.
- Stopień 3 – ciężki, dodano raka in situ (stadium początkowe, przedinwazyjne).
W powszechnie akceptowanej klasyfikacji ICD 10 rozpoznanie dysplazji szyjki macicy odnotowuje się w następujący sposób:
1. Klasa XIV, kod N87
- N87.0 – łagodna dysplazja szyjki macicy, CIN stopień I.
- N87.1 – umiarkowana dysplazja szyjki macicy, śródnabłonkowa neoplazja szyjki macicy (CIN) stopień II.
- N87.2 - jawna dysplazja szyjki macicy NOS (CIN nie określono gdzie indziej), nie sklasyfikowano gdzie indziej. Ten kod wyklucza CIN stopnia III.
- N87.9 – CIN – dysplazja szyjki macicy nieokreślona.
Rak in situ jest oznaczany kodem D06 lub jako śródnabłonkowa neoplazja szyjki macicy (CIN) stopnia III.
Komplikacje i konsekwencje
Konsekwencje CIN są bezpośrednio związane ze zdiagnozowanym stadium choroby. Generalnie większość kobiet dba o swoje zdrowie i regularnie odwiedza lekarza w celu przeprowadzenia badań profilaktycznych. Wpływa to znacząco na ryzyko złośliwości dysplazji. Według statystyk 95% płci pięknej pod opieką ginekologa radzi sobie z taką dolegliwością, jak dysplazja szyjki macicy.
Diagnostyka dysplazja szyjki macicy
Dysplazja jest charakterystyczną transformacją tkanki komórkowej nabłonka szyjki macicy. W związku z tym diagnostyka ma na celu określenie zmian w strukturze komórek endocerwikalnych.
Diagnozę CIN (dysplazji szyjki macicy) stawia się na podstawie 7 objawów, które określają morfologię struktury komórkowej:
- O ile zwiększa się rozmiar jądra komórkowego?
- Zmiany kształtu jądra komórkowego.
- Jak zwiększa się gęstość koloru jądra.
- Polimorfizm jądra.
- Charakterystyka mitoz.
- Obecność nietypowych mitoz.
- Brak lub stwierdzenie dojrzewania.
Diagnostyka różnicowa
Dysplazja szyjki macicy wymaga dokładnego badania i obowiązkowej diagnostyki różnicowej.
Diagnostyka różnicowa jest konieczna, ponieważ warstwa nabłonkowa szyjki macicy ma strukturę warstwową. Ponadto sama szyjka macicy składa się z niewielkiej warstwy tkanki mięśniowej, zawiera również tkankę łączną, naczynia krwionośne i limfatyczne, a nawet zakończenia nerwowe. Tak złożona struktura szyjki macicy wymaga wyjaśnienia, jeśli lekarz ma wątpliwości co do rozpoznania, zwłaszcza w procesach dysplastycznych.
Z czym można pomylić dysplazję szyjki macicy?
Diagnostyka różnicowa powinna wykluczać następujące choroby:
- Erozja szyjki macicy w czasie ciąży, spowodowana zmianą przewodnictwa hormonalnego i pewnym przesunięciem w pewnych warstwach komórkowych. W procesie noszenia płodu takie zmiany są uważane za normalne.
- Procesy erozyjne, ubytki tkanki nabłonkowej - prawdziwa erozja. Uraz błony śluzowej może być spowodowany przez wszystko - tampony, środki alkaliczne, farmakoterapię, antykoncepcję wewnątrzmaciczną, zabiegi instrumentalne bez odpowiedniego przeszkolenia i kwalifikacji lekarza. Zdarza się, że erozja występuje jako nieunikniona konsekwencja planowanej interwencji chirurgicznej. Pod mikroskopem mogą pojawić się limfocyty, komórki plazmatyczne i inne elementy komórkowe, co wskazuje na początek transformacji komórkowej. Jednak w połączeniu z innymi kryteriami badania, wszystko to może raczej wykluczyć dysplazję i potwierdzić uszkodzenie erozyjne.
- Zapalenie szyjki macicy o etiologii zakaźnej. Jest to proces zapalny w nabłonkowej osłonce szyjki macicy, który jest dość powszechny. Faktem jest, że nabłonek jest w zasadzie bardzo wrażliwy i podatny na wpływ wielu czynników. Czynnik zakaźny może wywołać stan zapalny w pierwszych dwóch warstwach tkanki. Chlamydia z reguły atakuje komórki walcowate, gonokoki również. Inne infekcje mogą powodować proces pseudotumorowy lub owrzodzenie. Diagnostyka różnicowa powinna wyjaśnić i rozdzielić nozologie, najlepiej określając rodzaj patogenu zapalenia zakaźnego.
- Choroby przenoszone drogą płciową bez zabezpieczenia. Rzęsistkowica daje obraz niemal pod każdym względem podobny do dysplazji szyjki macicy.
- Choroby weneryczne (kiła), Treponemapallidum powoduje obraz uszkodzeń nabłonka podobny do zmian dysplastycznych.
- Zakażenia opryszczkowe. Choroba wymaga określenia rodzaju i rodzaju opryszczki.
- Hiperplazja (rozrost przypominający polip).
- Polipy szyjki macicy – rodzaje i rodzaje (włókniste, zapalne, pseudomięsakowe, naczyniowe i inne).
- Leukoplakia.
- Pozostałości przewodu Wolffa.
- Zanik szyjki macicy spowodowany niskim poziomem estrogenu.
- Brodawczak płaskonabłonkowy jest nowotworem łagodnym.
- Hiperkeratoza.
- Endometrioza.
- Zakażenia pierwotniakowe (amebiaza).
- Dysplazja szyjki macicy jest w większości przypadków spowodowana wirusem HPV (brodawczaka), ale wymaga także określenia jego typu i rodzaju.
Badanie różnicowe jest klasycznym zestawem procedur w ginekologii:
- Zbieranie wywiadu i skarg pacjenta.
- Badanie, m.in. przy pomocy luster lekarskich.
- Cytologia.
- Kolposkopia, jeśli jest wskazana.
- Pobieranie materiału do badania histologicznego – biopsja.
- Dodatkowo możliwe jest wykonanie badania USG przezpochwowego, analizy PCR, ogólnych i szczegółowych badań krwi i moczu.
Z kim się skontaktować?
Leczenie dysplazja szyjki macicy
Leczenie dysplazji szyjki macicy rozpoczyna się po przejściu przez kobietę wszystkich etapów diagnostyki. Czynniki, które prowokują patologie dysplastyczne, są różnorodne, dlatego dokładna ocena patogenu - wirusa, zakażenia jest nie tylko ważna, ale czasami może uratować życie pacjentki. Rak szyjki macicy u kobiet pozostaje na liście najczęstszych chorób onkologicznych. Wykrycie go na czas, zatrzymanie na wczesnym etapie - to główne zadanie leczenia dysplazji szyjki macicy.
Leczenie polega na rozwiązaniu bardzo konkretnego problemu – wyeliminowaniu przyczyny, która spowodowała zmiany patologiczne w komórkach nabłonkowych. Najczęściej transformację tkanki komórkowej prowokują wirusy, pierwsze miejsce wśród nich zajmuje wirus brodawczaka ludzkiego. Ponadto zmiany hormonalne związane z wiekiem, przewlekłe choroby zapalne, zakażenia kokosowe i wiele innych przyczyn nie ustępują tak łatwo swoim stanowiskom. Kobieta, u której zdiagnozowano dysplazję szyjki macicy, powinna być przygotowana na dość długi okres leczenia, który naprawdę ją uzdrowi.
Rozważmy, jakie metody są stosowane w leczeniu dysplazji szyjki macicy:
- Konserwatywne (stosowanie leków według zaleceń lekarza).
- Chirurgiczne (miejscowa interwencja chirurgiczna, pełnoprofilowe leczenie operacyjne, w zależności od stopnia zaawansowania patologii).
- Dodatkowe metody leczenia (fizjoterapia, ziołolecznictwo).
- Alternatywne metody leczenia dysplazji szyjki macicy, które nie są potwierdzone klinicznie ani statystycznie. Dlatego zostaną omówione poniżej tylko jako opis przeglądowy.
Ogólnie rzecz biorąc, terapię można opisać następująco:
- Usunięcie przyczyny choroby i obowiązkowe usunięcie sektora dysplazji:
- Kauteryzacja okolicy zabiegowej (laseroterapia).
- Kriodestrukcja.
- Metoda elektrokoagulacji.
- Długotrwała terapia farmakologiczna (immunomodulatory, terapia witaminowa).
- Leczenie chirurgiczne (konizacja) czyli usunięcie uszkodzonego obszaru za pomocą noża radiochirurgicznego.
Taktyczne i strategiczne planowanie leczenia dysplazji szyjki macicy bezpośrednio zależy od stopnia zaawansowania patologii.
- Pierwszy stopień nasilenia to terapia lekowa, która aktywuje i wspomaga układ odpornościowy. Dysplazja często jest neutralizowana po leczeniu, szczególnie po wyeliminowaniu patogenu - HPV.
Plan leczenia:
- Ciągła obserwacja pacjenta przez okres od jednego do dwóch lat od momentu ustalenia diagnozy.
- Regularne badanie stanu nabłonka (cytologia).
- Immunomodulatory, przyjmowanie ważnych mikroelementów – selenu, kwasu foliowego, witamin z grupy B, witamin E, A, C.
- Równoległe leczenie współistniejących patologii układu moczowo-płciowego.
- Leczenie obszarów szyjki macicy uszkodzonych przez dysplazję za pomocą chemicznych środków koagulujących (wagotyl).
- Zalecenia dotyczące zdrowego odżywiania i stylu życia.
- Wybór adaptacyjnych metod antykoncepcji wykluczających stosowanie leków hormonalnych.
- Obserwacja endokrynologa.
- Drugi stopień ciężkości:
- Metody kauteryzacji.
- Metody krioterapii (kriodestrukcji).
- Leczenie laserowe.
- Leczenie za pomocą terapii falami radiowymi.
- Konizacja (wycięcie zmienionego chorobowo obszaru tkanki nabłonkowej).
Leczenie chirurgiczne dysplazji szyjki macicy wykonuje się drugiego dnia po zakończeniu cyklu menstruacyjnego, aby zapobiec patologicznemu rozrostowi endometrium. Ponadto małe rany pooperacyjne goją się łatwiej w tych dniach.
- Trzeci stopień zaawansowania to poważna diagnoza. Leczenie ustalane jest wspólnie z onkologiem.
Krótki przegląd metod leczenia, ich zalet i wad:
- Kauteryzacja.
- Zaletą jest dostępność, zarówno technologiczna jak i kosztowa.
- Wadą jest brak możliwości technicznych pozwalających na kontrolę jakości przyżegania i głębokości penetracji pętli elektrycznej.
- Kriometoda (niszczenie przy użyciu bardzo niskich temperatur):
- Po zabiegu nie pozostają głębokie blizny, metoda ta nadaje się dla młodych kobiet, które nie rodziły.
- Wadą są powikłania, przejściowe, ale nieprzyjemne, w postaci obfitych upławów po zabiegu. Należy również wziąć pod uwagę, że po kriozamrożeniu pacjent musi powstrzymać się od stosunków płciowych przez 1,5-2 miesiące.
- Leczenie laserowe:
- Specyficzne „odparowanie” zmienionego chorobowo obszaru nabłonka nie pozostawia praktycznie żadnych śladów, żadnych blizn, zabieg jest bardzo precyzyjny.
- Sąsiednie obszary szyjki macicy mogą zostać poddane działaniu lasera i ulec poparzeniom.
- Terapia falami radiowymi:
- Metoda ta jest uważana za mało traumatyczną, precyzyjną i bezbolesną. Po leczeniu falami radiowymi nie jest wymagana żadna rehabilitacja ani ograniczenia reżimu. Nawroty praktycznie nie występują.
- Wadą tej metody jest wysoki koszt komercyjny.
- Konizacja:
- Żadnego konkretnego kryterium stożkowego wycięcia tkanki nie można uznać za zaletę lub wadę. We wszystkich przypadkach użycia skalpela rany pozostaną, metoda jest traumatyczna, ale we współczesnej praktyce ginekolodzy wykonują konizację laserem. Wycięcie laserowe jest znacznie skuteczniejsze, nie powoduje przedłużonego krwawienia. Konizacja jako leczenie dysplazji szyjki macicy jest przepisywana tylko w razie konieczności i nie można zastosować łagodniejszej metody.
Ogólnie rzecz biorąc, leczenie dysplazji szyjki macicy dzieli się na kilka etapów:
- Ogólne – leki normalizujące stan tkanki nabłonkowej (terapia ortomolekularna) – witaminy niezbędne (beta-karoten, witaminy z grupy B, kwas askorbinowy, kwas foliowy, oligomeryczne proatocyjanidyny, PUFA – wielonienasycone kwasy tłuszczowe, selen, terapia enzymatyczna. Do tej kategorii zalicza się również specjalną dietę.
- Leczenie farmakologiczne - immunomodulatory i cytokiny w celu neutralizacji wirusów i czynników zakaźnych.
- Terapia miejscowa – chemiczna kauteryzacja (koagulacja).
- Leczenie chirurgiczne.
- Fitoterapia
Leki
Dysplazja szyjki macicy jest skutecznie leczona w większości przypadków, pod warunkiem, że środki diagnostyczne zostaną przeprowadzone na czas. Leki mogą być przepisywane jako pomocniczy etap terapii; podstawowe leczenie CIN uważa się za metody usuwania tkanki nabłonkowej, obszaru i warstwy, w której rozwija się proces patologiczny. Jednak leczenie zachowawcze za pomocą leków jest również zawarte w kompleksie środków terapeutycznych. Przede wszystkim leki są potrzebne do neutralizacji aktywności najczęstszego czynnika sprawczego zmian dysplastycznych - HPV. Ponadto ważnym kryterium doboru leków może być wiek kobiety i jej chęć utrzymania płodności.
Leki stosowane w leczeniu CIN mają na celu osiągnięcie następujących celów:
- Leki przeciwzapalne (terapia etiotropowa). Schemat leczenia dobiera się w zależności od etiologii i stadium choroby.
- Leki z kategorii leków hormonalnych, służące do przywrócenia prawidłowego funkcjonowania układu hormonalnego.
- Immunomodulatory.
- Leki i środki pomagające w normalizacji mikrobiocenozy pochwy (mikroflory).
Tak więc lekami, które można przepisać na etapie leczenia zachowawczego, są wszelkiego rodzaju immunomodulatory, starannie wyselekcjonowany kompleks witamin i mikroelementów. Wiodącą rolę ginekolodzy przypisują kwasowi foliowemu, grupie witamin - A, E, C, selenowi.
Więcej szczegółów na temat leków, które można przepisać na dysplazję szyjki macicy:
Leki stymulujące układ odpornościowy |
Interferon alfa 2 Izoprynozyna Prodigiosan |
Aktywuje produkcję komórek odpornościowych zdolnych do zwalczania infekcji wirusowych. Chroni komórki przed wnikaniem bakterii i wirusów Wzmacnia wszystkie funkcje ochronne organizmu jako całości |
Preparaty witaminowe, mikroelementy |
Kwas foliowy Retinol (witamina A) Witaminy C, E Selen |
Kwas foliowy jest przepisywany jako środek zapobiegający niszczeniu komórek tkanki nabłonkowej. Witamina A pomaga komórkom nabłonkowym w prawidłowym przebiegu procesu podziału. Witamina E działa jako silny przeciwutleniacz. Witamina C jest uważana za klasyczny środek wzmacniający odporność organizmu. Selen działa również jako przeciwutleniacz i wspomaga regenerację komórek tkanki szyjki macicy oraz ich regenerację po konizacji, kauteryzacji i innych zabiegach terapeutycznych. |
Podobne schematy leczenia dysplazji szyjki macicy są stosowane w niemal wszystkich krajach, które uważają się za rozwinięte. Ginekolodzy starają się unikać poważnych interwencji chirurgicznych tak długo, jak to możliwe, diagnozując CIN, jednak leki nie zawsze są w stanie skutecznie wpłynąć na patologiczny proces degeneracji komórek. Dlatego w 65-70% przypadków konieczne jest usunięcie fragmentu tkanki szyjki macicy, a następnie przepisanie kuracji podtrzymującej.
Należy zauważyć, że lekarz może również prowadzić terapię antybakteryjną, antywirusową, z reguły dzieje się tak, gdy dysplazja szyjki macicy rozwinęła się już do cięższych stadiów. Generalnie leki jako odrębna strategia leczenia CIN nie są stosowane.
Leczenie operacyjne dysplazji szyjki macicy
Leczenie chirurgiczne dysplazji szyjki macicy jest najczęściej stosowaną metodą. Wybór terapii CIN zależy od wielu czynników - wieku pacjenta, stopnia zaawansowania dysplazji, współistniejących patologii, wielkości uszkodzonego nabłonka. Strategia leczenia typu „poczekaj i zobacz” jest właściwa tylko wtedy, gdy dysplazja szyjki macicy zostanie zdiagnozowana jako umiarkowana, tj. w stadium I.
Nowoczesne leczenie chirurgiczne obejmuje kilka podstawowych technik:
- Wycięcie i jego odmiany: elektrokoagulacja pętlowa, radioekscyzja, diatermoelektryczna metoda usuwania tkanki, elektrokonizacja.
- Zniszczenie nietypowego obszaru nabłonka poprzez narażenie na zimno – kriokonizacja, kriodestrukcja.
- Waporyzacja laserowa (znana również jako konizacja laserowa lub kauteryzacja).
- Wycięcie strefy nietypowej transformacji komórek nabłonkowych – konizacja nożem.
- Usunięcie szyjki macicy - amputacja.
W jakich sytuacjach wskazane jest przeprowadzenie operacyjnego leczenia dysplazji szyjki macicy?
- Najlepszym okresem na usunięcie patologicznie zmienionego obszaru nabłonka jest faza folikularna cyklu miesięcznego (faza I). W tym czasie po zabiegu regeneracja tkanek poprawia się ze względu na zwiększoną zawartość estrogenów.
- Jeśli zabieg jest wykonywany pilnie, konieczne jest określenie poziomu gonadotropiny kosmówkowej (hCG), aby wykluczyć ewentualną ciążę. Jest to szczególnie ważne, gdy zabieg jest zaplanowany na drugą fazę cyklu menstruacyjnego.
- Interwencja chirurgiczna jest nieunikniona, gdy dysplazja szyjki macicy zostanie zdiagnozowana w stadium III. W ten sposób ryzyko złośliwości – rozwoju onkopatologii – może zostać zminimalizowane.
- W przypadku wykrycia wirusa brodawczaka ludzkiego (HPV) najskuteczniejszymi metodami są laserowe usuwanie zmienionych komórek lub diatermokoagulacja.
Więcej o metodach leczenia operacyjnego CIN:
- Zniszczenie. Z reguły ginekolodzy stosują metodę zimną - kriodestrukcję przy użyciu kriogenu (ciekłego azotu). Technologia ta została po raz pierwszy przetestowana w 1971 roku i od tego czasu jej skuteczność została potwierdzona klinicznie i statystycznie przez niemal wszystkich lekarzy na świecie. Kriometodę stosuje się w 7-10 dniu cyklu miesięcznego, nie wymaga ona specjalnego przygotowania. Istnieją jednak pewne przeciwwskazania do jej stosowania:
- choroby zakaźne w ostrej fazie.
- widoczne obszary tkanki bliznowatej na szyjce macicy.
- ostry proces zapalny w pochwie.
- dysplazja szyjki macicy postępując do stopnia III.
- przewlekła endometrioza.
- proces nowotworowy w jajnikach.
- niejasne granice patologicznie zmienionego obszaru szyjki macicy.
- ciąża.
- początek miesiączki.
Po kriodestrukcji u wielu pacjentów stwierdza się krwawą, dość obfitą wydzielinę, co jest uważane za dopuszczalną normę dla pewnego okresu pooperacyjnego. Skuteczność techniki jest bliska 95%, w zależności od wstępnej diagnostyki i indywidualnych cech pacjenta. Nawrót choroby jest możliwy w przypadkach błędnie określonego stopnia dysplazji szyjki macicy.
- Diatermokoagulacja jest jedną z najczęstszych metod chirurgicznego leczenia dysplazji szyjki macicy. W istocie jest to metoda kauteryzacji z wykorzystaniem dwóch rodzajów elektrod - dużej i małej (w formie pętli). Prąd jest podawany punktowo i przy niskim napięciu, co pozwala na dość ukierunkowany zabieg. Niuanse techniki polegają na tym, że nie ma możliwości regulacji głębokości kauteryzacji, ale przy kompleksowej szczegółowej diagnostyce można pokonać to zadanie. Powikłania - blizny, martwica tkanek, możliwy rozwój endometriozy. Według statystyk około 12% pacjentów może należeć do kategorii osób cierpiących na takie konsekwencje.
- Waporyzacja laserowa i konizacja laserowa. Waporyzacja jest znana ginekologom od lat 80. ubiegłego wieku, metoda była bardzo popularna, ale nadal pozostaje dość droga. Metoda radiacyjna, CO 2 to ukierunkowane niszczenie atypowych komórek. Technologia jest skuteczna, niemal bezkrwawa, ale podobnie jak inne metody chirurgiczne ma swoje skutki uboczne:
- Możliwe jest oparzenie pobliskich tkanek.
- brak możliwości wykonania badania histologicznego po zabiegu operacyjnym.
- konieczność całkowitego unieruchomienia pacjenta (unieruchomienie przy pomocy znieczulenia ogólnego).
- ryzyko bólu po zabiegu.
- Ginekolodzy stosują metodę fal radiowych jako alternatywę dla innych metod. Technologia ta nie uzyskała jeszcze oficjalnej akceptacji światowej społeczności medycznej, ponieważ nie ma wystarczających danych klinicznych i statystycznych. Podobnie jak leczenie ultradźwiękami, RVT (terapia falami radiowymi) była mało badana pod kątem powikłań i skuteczności.
- Konizacja szyjki macicy skalpelem (konizacja nożem). Pomimo pojawienia się nowocześniejszych technik, konizacja skalpelem pozostaje jedną z najczęstszych metod leczenia CIN. Ginekolodzy wycinają fragment atypowych komórek metodą zimnego noża, jednocześnie pobierając tkankę do biopsji. Powikłania i wady technologii - możliwe krwawienie, ryzyko urazu otaczających tkanek, długotrwała regeneracja.
- Usunięcie szyjki macicy lub jej części (amputacja) przeprowadza się ściśle według wskazań, gdy dysplazja szyjki macicy jest zdiagnozowana jako wyraźna (stopień III). Operacja jest wykonywana w warunkach szpitalnych, wskazane jest znieczulenie ogólne. Tak radykalna metoda jest konieczna, aby zminimalizować ryzyko rozwoju raka szyjki macicy.
Seks z dysplazją szyjki macicy
Dysplazja szyjki macicy nie jest przeciwwskazaniem do intymnych związków. Seks z dysplazją szyjki macicy jest możliwy, ale istnieją pewne warunki i zasady.
Wstrzemięźliwość jest wskazana po zabiegu operacyjnym (operacyjnym leczeniu dysplazji szyjki macicy):
- Kauteryzacja laserowa (lub metoda fal radiowych).
- Wszelkiego rodzaju konizacja (kriodestrukcja, z użyciem lasera lub pętli elektrycznej).
- Usunięcie części lub całej szyjki macicy (amputacja).
Dlaczego warto ograniczyć kontakty seksualne?
- 1-2 miesiące po kauteryzacji tkanka nabłonkowa ulega regeneracji, regeneracja wymaga czasu. W tym okresie kobieta potrzebuje specjalnych warunków - specjalnej diety, codziennej rutyny, zabronione jest również stosowanie tamponów dopochwowych. Okres abstynencji ustala się metodą, stanem pacjentki i stopniem zaawansowania dysplazji szyjki macicy.
- Wycięcie części szyjki macicy jest dość poważnym zabiegiem. Po nim należy wykluczyć stosunki intymne na co najmniej 4-5 tygodni. Konizacja jest uważana za poważniejszy zabieg chirurgiczny w porównaniu do waporyzacji lub kauteryzacji, dlatego abstynencja od seksu może trwać nawet do dwóch miesięcy.
- Usunięcie (amputacja) szyjki macicy wymaga co najmniej 2 miesięcy abstynencji od stosunków płciowych. Okres abstynencji ustalany jest indywidualnie, należy jednak pamiętać o poważnych konsekwencjach zdrowotnych w przypadku naruszenia reżimu abstynencji.
Powody, dla których seks jest wykluczony po operacji, są zrozumiałe:
- Powierzchnia rany jest bardzo podatna, w tym na infekcje. Ponadto stosunek płciowy znacznie spowalnia proces regeneracji tkanek.
- Życie intymne w okresie, gdy po zabiegu możliwe jest krwawienie, jest samo w sobie wątpliwe.
- Kontakt seksualny po zabiegu chirurgicznym może spowodować dalszy uraz nabłonka szyjki macicy i nawrót dysplazji.
- Istnieje ryzyko ponownego zakażenia czynnikami zakaźnymi, jeśli partner nie poddał się leczeniu razem z kobietą.
- Seks w okresie pooperacyjnym może spowodować uszkodzenie obszaru gojenia, co może skutkować krwawieniem.
- Dla kobiety stosunki intymne po usunięciu uszkodzonego odcinka szyjki macicy są bardzo bolesne i powodują dyskomfort.
Jeśli dysplazja szyjki macicy jest leczona zachowawczo, seks z partnerem nie jest zabroniony, ale trzeba będzie skonsultować się z ginekologiem. Nie zaleca się wchodzenia w związki z nieznanymi partnerami, oczywiście wyklucza się częste zmiany. Kobieta musi również zachować szczególną ostrożność w dbaniu o własne zdrowie, zwłaszcza jeśli po stosunku płciowym pojawi się nietypowa wydzielina lub ból. Może to być pierwszy objaw przyspieszającego procesu patologicznego.
Oparzenie słoneczne w dysplazji szyjki macicy
Opalenizna i choroba ginekologiczna są niekompatybilne. Dysplazja szyjki macicy jest uważana za chorobę przedonkologiczną. Jednak nie będąc wyrokiem śmierci, taka diagnoza sugeruje środki zapobiegawcze i ochronne
Jednym z czynników wywołujących raka, w tym raka szyjki macicy, może być nadmierne opalanie. Dysplazję w początkowym stadium można skutecznie leczyć, ale jej rozwój mogą sprowokować promienie słoneczne, solarium. Wynika to z faktu, że wirusy, bakterie, czynniki zakaźne, które często są przyczyną CIN, dobrze reagują na ciepło, jest to dla nich niemal idealne środowisko. Ponadto wiele godzin spędzonych na plaży nie tyle nada skórze piękny odcień, ile obniży funkcje ochronne organizmu, nie wspominając o udarze słonecznym czy cieplnym. Osłabienie układu odpornościowego to pewny sposób na rozpoczęcie rozwoju infekcji i powiązanych z nimi patologii. Promienie UV są przydatne tylko w określonym czasie, w normalnej dawce i tylko dla osób absolutnie zdrowych. Ich nadmiar ma negatywny wpływ na strukturę komórkową, a dysplazja szyjki macicy to po prostu nietypowy podział komórek nabłonkowych. Ponadto promieniowanie ultrafioletowe może wnikać wystarczająco głęboko w warstwy skóry i aktywować „uśpione” procesy onkologiczne, powodując niewydolność genetyczną.
Opalanie się przy dysplazji szyjki macicy może mieć miejsce tylko wtedy, gdy lekarz prowadzący wyrazi na to zgodę i zaleci konkretny schemat opalania. Zasada ta dotyczy również korzystania z solarium. Nawet przy CIN w łagodnym, początkowym stadium nie należy eksperymentować i ryzykować własnym zdrowiem. Pamiętaj, że według statystyk rak szyjki macicy zajmuje trzecie miejsce wśród wszystkich najczęstszych onkopatologii u kobiet. Słońce poczeka, możesz się opalać, gdy choroba zostanie już za Tobą. Ten czas zwykle następuje 12-16 miesięcy po skutecznym leczeniu i regularnym badaniu przez lekarza.
Więcej informacji o leczeniu
Zapobieganie
Dysplazja szyjki macicy jest poważną diagnozą, stan tkanki nabłonkowej zagrażająco zmierza do onkopatologii. Dlatego profilaktyka powinna być kompleksowa i regularna. Rak szyjki macicy jako jedno z zagrożeń rozwoju CIN rozpoczyna się od przedrakowych chorób ginekologicznych. Jedną z najskuteczniejszych metod profilaktyki w tym obszarze uważa się za systematyczne badania przesiewowe. Już w 2004 roku międzynarodowa społeczność ginekologów zatwierdziła rezolucję w sprawie kompleksowego badania przesiewowego wszystkich kobiet, począwszy od wieku 20-25 lat. Badania zaleca się przeprowadzać co najmniej raz na 2 lata do osiągnięcia okresu klimakterium (50-55 lat). Następnie profilaktyczne badania przesiewowe przepisuje się co 3-5 lat, chociaż pacjentki mogą poddawać się im częściej na własne życzenie.
Program profilaktyki dysplazji szyjki macicy pozwala na wczesne wykrycie obszarów patologicznie zmienionego nabłonka i podjęcie w porę działań w celu ich zatrzymania. Warto zauważyć, że badania przesiewowe nie są 100% sposobem zapobiegania rozwojowi HPV (wirusa brodawczaka), można go zatrzymać jedynie poprzez szczepienie.
Szczepionki są skuteczne przeciwko wszystkim onkogennym czynnikom zakaźnym i wirusowym i są zalecane kobietom w wieku rozrodczym. Takie środki, wraz z regularną cytologią, znacznie zmniejszają liczbę przypadków raka szyjki macicy i ratują tysiące istnień ludzkich.
Zapobieganie dysplazji szyjki macicy, a raczej jej transformacji do stadium III, polega zatem na następujących działaniach:
- Regularne wizyty u ginekologa, co najmniej raz w roku.
- Kompleksowe leczenie wszelkich patogenów zakaźnych i wirusowych.
- Zdrowa dieta i styl życia w ogóle. Porzucenie szkodliwych nawyków - palenia, nadużywania alkoholu, rozwiązłych stosunków seksualnych.
- Przestrzeganie podstawowych zasad higieny osobistej.
- Noszenie bawełnianej bielizny, rezygnacja z modnych eksperymentów ze stringami syntetycznymi i innymi „rozkoszami”, które często prowadzą do procesów zapalnych.
- Antykoncepcja jako bariera przed zakażeniami, zwłaszcza chorobami przenoszonymi drogą płciową.
- Szczepienie przeciwko wirusowi brodawczaka.
- Regularne badania przesiewowe macicy, szyjki macicy i narządów miednicy mniejszej (badanie PAP, cytologia, biopsja, jeśli wskazane).
Zalecenia dotyczące profilaktyki rozwoju patologii dysplastycznych dla kobiet w różnych grupach wiekowych:
- Pierwsze badanie profilaktyczne powinno odbyć się nie później niż w wieku 20-21 lat (lub w pierwszym roku po rozpoczęciu współżycia).
- Jeśli wynik badania cytologicznego jest negatywny, należy przynajmniej raz na 2 lata zgłosić się na profilaktyczną wizytę do ginekologa.
- Nawet jeśli u kobiety po 30. roku życia wyniki badania cytologicznego są prawidłowe, powinna ona zgłaszać się na wizytę do lekarza co najmniej raz na 3 lata.
- Kobiety po 65-70 roku życia mogą zaprzestać wizyt u ginekologa i badań, jeśli cytologia jest prawidłowa. Badania profilaktyczne należy kontynuować w przypadku częstych pozytywnych testów Pap do 50-55 roku życia.
W wielu krajach rozwiniętych istnieją programy edukacyjne dla ludności, które prowadzą prace wyjaśniające na temat zagrożenia rakiem i jego profilaktyki. Jednak ani programy, ani zarządzenia na szczeblu rządowym nie zastąpią zdrowego rozsądku i chęci zachowania własnego zdrowia. Dlatego profilaktyka raka szyjki macicy i zmian dysplastycznych powinna być sprawą świadomą i dobrowolną, każda rozsądna kobieta powinna zrozumieć znaczenie badań profilaktycznych i poddawać się im regularnie, aby uniknąć poważnych konsekwencji.
Prognoza
Dysplazja szyjki macicy to jeszcze nie nowotwór, taka diagnoza wskazuje jedynie na ryzyko złośliwości procesu patologicznego. Według statystyk, około 25-30% pacjentów, którzy odmówili złożonego leczenia i regularnych badań, trafia do onkologii. Są też inne liczby, bardziej optymistyczne. 70-75% (czasem więcej) przy pomocy diagnostyki, starannie dobranego toku leczenia, w tym metod radykalnych, zostaje całkowicie wyleczonych i przechodzi jedynie badania profilaktyczne. Oczywiste jest, że zdecydowana większość kobiet nadal bardziej dba o własne zdrowie i skutecznie pokonuje chorobę.
Aby informacja była bardziej przekonująca, sformułujemy prognozę dysplazji szyjki macicy w następujący sposób:
- Co trzeci pacjent, u którego zdiagnozowano CIN, nie miał objawów choroby. Dysplazję wykryto przypadkowo podczas rutynowego badania lekarskiego.
- Współczesna medycyna jest w stanie skutecznie zwalczać raka szyjki macicy, pod warunkiem, że patologia nabłonka wyściełającego szyjkę macicy zostanie wykryta w odpowiednim czasie.
- Leczenie operacyjne w celu rozpoznania dysplazji szyjki macicy wskazane jest w 80-85% przypadków.
- Nawroty procesów dysplastycznych są możliwe w 10-15% przypadków nawet po skutecznym leczeniu. Zazwyczaj są wykrywane podczas badań profilaktycznych 1,5-2 lata po zabiegu.
- Nawrót rozwoju patologii można tłumaczyć nieprawidłowym wycięciem obszaru z komórkami atypowymi lub przetrwaniem wirusa brodawczaka.
- W czasie ciąży dysplazję I stopnia można zneutralizować poprzez znaczącą przebudowę układu hormonalnego, odpornościowego i innych układów kobiety.
- Dysplazja szyjki macicy nie utrudnia porodu naturalnego i nie jest ścisłym wskazaniem do cesarskiego cięcia.
- W przypadku CIN w stadium umiarkowanym rokowanie jest więcej niż korzystne. Tylko 1% pacjentów kontynuuje leczenie z powodu przekształcenia się patologii w stadium II i III.
- U 10-15% kobiet z dysplazją szyjki macicy stopnia II leczenie złożone jest kontynuowane ze względu na rozwinięcie się procesu do stopnia III (następuje to w ciągu 2-3 lat).
- Przejście dysplazji do stopnia III i raka szyjki macicy obserwuje się u 25-30% kobiet, które nie były leczone, i u 10-12% pacjentek, które przeszły pełny cykl leczenia.
- U ponad 75–80% kobiet, u których wcześnie zdiagnozowano CIN, całkowite zdrowienie następuje w ciągu 3–5 lat.
Dysplazja szyjki macicy jako proces bezobjawowy, rozwijający się raczej powoli, pozostaje trudnym, ale możliwym do pokonania zadaniem dla ginekologów. Problem ten jest rozwiązywany szczególnie skutecznie pod warunkiem, że kobieta rozumie powagę choroby i świadomie poddaje się terminowym badaniom profilaktycznym, obejmującym cały niezbędny zestaw badań diagnostycznych. CIN nie jest onkologią, ale nadal pierwszym sygnałem alarmowym o zagrożeniu. Ryzyko jest łatwiejsze do zapobiegania i neutralizowania na samym początku rozwoju.

