Ekspert medyczny artykułu
Nowe publikacje
Enteropatie
Ostatnia recenzja: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
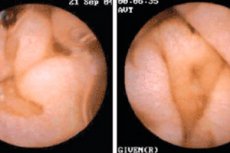
Enteropatia to ogólne określenie używane do opisu różnych chorób i zaburzeń związanych ze zmianami patologicznymi w błonie śluzowej przewodu pokarmowego (GI). Enteropatie mogą mieć różne przyczyny i objawiać się różnymi objawami. Niektóre z najbardziej znanych form enteropatii obejmują:
- Celiakia (coliacia): choroba autoimmunologiczna, w której błona śluzowa jelita cienkiego jest uszkodzona przez reakcję na białko gluten. Celiakia może prowadzić do upośledzonego wchłaniania składników odżywczych i ma różne objawy, w tym biegunkę, wzdęcia brzucha, zmęczenie i utratę wagi.
- Choroba Leśniowskiego-Crohna i wrzodziejące zapalenie jelita grubego: Są to przewlekłe choroby zapalne przewodu pokarmowego, które mogą wpływać na różne części przewodu pokarmowego. Obejmują one zapalenie błon śluzowych i mogą powodować ból brzucha, biegunkę, krwawienie i inne objawy.
- Niedobór laktazy: W tym stanie organizm nie produkuje wystarczającej ilości laktazy, enzymu potrzebnego do trawienia mleka i produktów mlecznych. Niedobór laktazy może powodować wzdęcia, gazy i biegunkę po spożyciu produktów mlecznych.
- Zapalenie jelit eozynofilowe: Jest to rzadkie schorzenie, w przebiegu którego błona śluzowa przewodu pokarmowego ulega zmianom wywołanym przez reakcje alergiczne, co może prowadzić do stanu zapalnego oraz innych objawów, takich jak ból brzucha i biegunka.
- Mikroskopowe zapalenie jelita grubego: Jest to grupa chorób, która obejmuje kolagenowe zapalenie jelita grubego i limfocytowe zapalenie jelita grubego. Charakteryzują się przewlekłymi zmianami zapalnymi w błonie śluzowej, które mogą powodować biegunkę i ból brzucha.
Leczenie enteropatii zależy od rodzaju i przyczyny. Może obejmować zmiany w diecie, leki, kontrolę objawów, a w niektórych przypadkach operację. Enteropatie są zazwyczaj diagnozowane i leczone przez gastroenterologa.
Przyczyny enteropatie
Przyczyny i czynniki ryzyka różnych form enteropatii mogą być różne i zależą od konkretnego rodzaju enteropatii. Poniżej przedstawiono niektóre z najczęstszych przyczyn i czynników ryzyka związanych z różnymi rodzajami enteropatii:
Celiakia:
- Genetyka: W rozwoju celiakii istotną rolę odgrywa dziedziczna predyspozycja do jej występowania.
- Spożycie glutenu: Celiakia jest związana z nietolerancją glutenu, białka występującego w pszenicy, jęczmieniu i życie.
- Czynniki środowiskowe: Niektóre czynniki środowiskowe mogą przyczyniać się do rozwoju celiakii.
Choroba Leśniowskiego-Crohna:
- Genetyka: Czynnik genetyczny odgrywa rolę w występowaniu choroby Leśniowskiego-Crohna.
- Zapalenie i aspekty immunologiczne: W tej chorobie kluczowe znaczenie mają stan zapalny i aspekty immunologiczne.
Wrzodziejące zapalenie okrężnicy:
- Genetyka: W rozwoju wrzodziejącego zapalenia jelita grubego istotną rolę odgrywają również predyspozycje genetyczne.
- Czynniki immunologiczne: Zaburzenia immunologiczne mogą przyczyniać się do zapalenia błony śluzowej.
Choroba zapalna jelit (IBD):
- Genetyka: Czynnikiem ryzyka mogą być predyspozycje genetyczne.
- Czynniki środowiskowe: Czynniki środowiskowe, takie jak infekcje i odżywianie, mogą mieć wpływ na rozwój NZJ.
Zakażenia jelitowe:
- Patogeny: Różne bakterie, wirusy i pasożyty mogą być przyczyną zakażeń jelitowych.
Leki i suplementy:
- Niektóre leki i suplementy mogą powodować podrażnienia i uszkodzenia błony śluzowej przewodu pokarmowego.
Alergie i nietolerancje pokarmowe:
- Nietolerancja laktozy, glutenu lub innych pokarmów może powodować stany zapalne i dyskomfort.
- Choroby genetyczne i rzadkie choroby: Niektóre rzadkie choroby genetyczne mogą wiązać się z enteropatiami.
- Choroby autoimmunologiczne: Niektóre choroby autoimmunologiczne mogą wpływać na błonę śluzową przewodu pokarmowego.
- Czynniki psychospołeczne: Stres i czynniki psychospołeczne mogą również wpływać na rozwój niektórych form enteropatii.
Patogeneza
Patogeneza enteropatii może być zróżnicowana i zależy od konkretnego rodzaju enteropatii i jej choroby podstawowej. Oto kilka ogólnych punktów dotyczących patogenezy enteropatii:
- Zapalenie: Wiele enteropatii jest związanych ze stanem zapalnym błony śluzowej przewodu pokarmowego. Zapalenie może wystąpić z różnych przyczyn, takich jak zaburzenia odporności, infekcje, reakcje alergiczne lub choroby autoimmunologiczne.
- Mechanizmy immunologiczne: Niektóre enteropatie, takie jak celiakia, są związane z zaburzeniami immunologicznymi. W przypadku celiakii układ odpornościowy wywiera agresywny wpływ na własne tkanki, szczególnie na błonę śluzową jelita cienkiego, co prowadzi do stanu zapalnego i uszkodzeń.
- Reakcje alergiczne: W niektórych przypadkach enteropatie mogą rozwinąć się w wyniku reakcji alergicznych na niektóre pokarmy lub inne alergeny. Może to powodować stany zapalne i uszkodzenia błon śluzowych.
- Czynniki genetyczne: Niektóre enteropatie mogą mieć predyspozycje genetyczne. Na przykład niektóre formy celiakii są związane z dziedzicznymi mutacjami genetycznymi.
- Zakażenia: Niektóre zakażenia, takie jak zakażenie Helicobacter pylori, mogą powodować przewlekłe zapalenie błony śluzowej żołądka i inne enteropatie poprzez mechanizmy stanu zapalnego i działania toksyczne.
- Uszkodzenie błony śluzowej: Mechaniczne uszkodzenie błony śluzowej przewodu pokarmowego, np. spowodowane długotrwałym stosowaniem niektórych leków, może prowadzić do rozwoju enteropatii.
Patogeneza enteropatii może być złożona i wieloczynnikowa, a także może się różnić w zależności od choroby. Aby dokładnie zidentyfikować i leczyć enteropatie, ważne jest, aby zdiagnozować i skonsultować się z lekarzem, który może zasugerować najlepszy plan leczenia dla Twojej konkretnej sytuacji.
Objawy enteropatie
Objawy enteropatii mogą się różnić w zależności od konkretnego rodzaju enteropatii i jej przyczyny. Jednak niektóre typowe objawy, które można zaobserwować w różnych formach enteropatii, obejmują:
- Biegunka: Jest to jeden z najczęstszych objawów enteropatii. Biegunka może być płynna, częsta lub przedłużająca się.
- Ból brzucha: Ból brzucha może być ostry, tępy, spazmatyczny lub uporczywy. Mogą występować w różnych obszarach brzucha i mogą im towarzyszyć wzdęcia lub dyskomfort.
- Wzdęcia brzucha: Pacjenci cierpiący na enteropatie często doświadczają wzdęć brzucha i dyskomfortu.
- Krew w stolcu: Niektóre enteropatie mogą powodować krwawienie z przewodu pokarmowego, które może objawiać się obecnością krwi w stolcu lub krwawieniem z odbytu.
- Zmęczenie: U pacjentów z enteropatiami może wystąpić ogólne osłabienie, zmęczenie i utrata energii.
- Utrata masy ciała: Utrata masy ciała może być wynikiem zaburzeń trawienia i wchłaniania składników odżywczych.
- Zmiany apetytu: Enteropatie mogą wpływać na apetyt, powodując jego zwiększenie lub zmniejszenie.
- Zmiany w nawykach jelitowych: Mogą wystąpić zmiany w regularności i schemacie wypróżnień, w tym zaparcia lub biegunka.
- Objawy alergii: Niektóre formy enteropatii mogą mieć objawy alergiczne, takie jak swędzenie, wysypka i obrzęk naczynioruchowy.
Objawy mogą mieć różny stopień nasilenia i trwać dłużej, a także różnić się w zależności od przypadku.
Zespoły enteropatii
Istnieje kilka różnych zespołów enteropatii, każdy z własnymi charakterystycznymi objawami i cechami. Oto niektóre z najbardziej znanych zespołów enteropatii:
- Zespół jelita drażliwego (IBS): Zespół ten charakteryzuje się przewlekłym bólem brzucha, biegunką, zaparciami i/lub naprzemiennymi zmianami stolca. Objawy mogą być nasilone przez stres i mogą utrzymywać się przez długi czas.
- Zespół słabo wyjaśnionych objawów gastroenterologicznych (SMGEC): Zespół ten opisuje sytuację, w której u pacjentów występują przewlekłe objawy żołądkowo-jelitowe, ale badania nie wykazują żadnych oczywistych nieprawidłowości strukturalnych lub biochemicznych.
- Enteropatia poinfekcyjna: Zespół ten może rozwinąć się po zakażeniu przewodu pokarmowego i charakteryzuje się przedłużającą się biegunką i innymi objawami.
- Enteropatia eozynofilowa: Granulocyty eozynofilowe gromadzą się w błonie śluzowej przewodu pokarmowego, powodując stan zapalny oraz objawy takie jak ból brzucha i biegunka.
- Zespół powolnego trawienia: Zespół ten charakteryzuje się powolnym przechodzeniem pokarmu przez przewód pokarmowy, co może prowadzić do zaparć, wzdęć i dyskomfortu.
- Zespół częstej biegunki: Pacjenci z tym zespołem często doświadczają nadmiernej częstotliwości wypróżnień i biegunki.
- Zespół niedoskonałego wchłaniania: Zespół ten jest związany z upośledzonym wchłanianiem niektórych składników odżywczych w przewodzie pokarmowym, co może prowadzić do niedoborów żywieniowych.
- Enteropatia pooperacyjna: Zespół ten może rozwinąć się po operacji przewodu pokarmowego i charakteryzuje się zmianami w stolcu, bólem brzucha i innymi objawami.
Ważne jest, aby zauważyć, że każdy z tych zespołów ma swoje własne unikalne cechy i wymaga indywidualnego podejścia do diagnozy i leczenia. Zaleca się, aby pacjenci z objawami enteropatii skonsultowali się z lekarzem w celu ustalenia konkretnej diagnozy i opracowania odpowiedniego planu leczenia.
Enteropatia u dzieci
Jest to grupa różnych chorób i stanów związanych ze zmianami patologicznymi w przewodzie pokarmowym (GI) u dzieci. Stany te mogą mieć różne przyczyny i objawy. Ważne jest, aby zdać sobie sprawę, że enteropatia u dzieci może być spowodowana przez wiele czynników i wymaga starannej diagnozy i leczenia. Oto niektóre z najczęstszych typów enteropatii u dzieci:
- Celiakia: Celiakia jest jednym z najbardziej znanych typów enteropatii u dzieci. Jest to choroba autoimmunologiczna spowodowana nietolerancją glutenu, białka występującego w pszenicy, jęczmieniu i życie. Dzieci z celiakią mogą doświadczać takich objawów, jak biegunka, wzdęcia brzucha, słabe wchłanianie składników odżywczych i zahamowanie wzrostu.
- Niedobór laktazy: Ten stan występuje, gdy dzieci nie produkują wystarczającej ilości laktazy, enzymu potrzebnego do trawienia mleka i produktów mlecznych. Objawy mogą obejmować biegunkę, ból brzucha i gazy po spożyciu produktów mlecznych.
- Zakaźne enteropatie: Różne infekcje, takie jak wirusy, bakterie i pasożyty, mogą powodować enteropatie u dzieci. Objawy zależą od rodzaju infekcji, ale mogą obejmować biegunkę, wymioty, ból brzucha i gorączkę.
- Enteropatia eozynofilowa: Jest to stan, w którym błona śluzowa przewodu pokarmowego ulega zapaleniu spowodowanemu gromadzeniem się eozynofilów. Dzieci z tą enteropatią mogą odczuwać ból brzucha, biegunkę i wymioty.
- Inne enteropatie: U dzieci występują inne formy enteropatii, w tym reakcje alergiczne na niektóre pokarmy, zaburzenia genetyczne, choroby zapalne przewodu pokarmowego i inne schorzenia.
Leczenie enteropatii u dzieci będzie zależeć od rodzaju enteropatii i jej przyczyny. Może obejmować zmiany w diecie, leki, kontrolę objawów, a w rzadkich przypadkach operację. Aby zdiagnozować i leczyć dzieci z enteropatią, ważne jest, aby udać się do lekarza, zwykle pediatry lub gastroenterologa dziecięcego, aby wykonać odpowiednie badania i opracować plan leczenia.
Enteropatia u dzieci ma swoje własne cechy, które należy wziąć pod uwagę przy diagnozowaniu, leczeniu i zarządzaniu tymi schorzeniami. Oto niektóre z głównych cech enteropatii u dzieci:
- Różnorodność przyczyn: Enteropatia u dzieci może być spowodowana różnymi czynnikami, takimi jak infekcje, alergie, zaburzenia genetyczne, choroby autoimmunologiczne, nietolerancja pokarmowa i inne schorzenia. Ważne jest przeprowadzenie diagnozy w celu ustalenia przyczyny leżącej u jej podłoża.
- Rozwój i wzrost: Dzieci znajdują się w fazie aktywnego rozwoju fizycznego i psychicznego. Oznacza to, że enteropatia może mieć negatywny wpływ na normalny wzrost i rozwój dziecka, dlatego wczesne wykrycie i leczenie są bardzo ważne.
- Objawy i manifestacje: Objawy enteropatii mogą się różnić u dzieci w zależności od wieku i rodzaju enteropatii. U niemowląt i małych dzieci mogą obejmować bóle brzucha, biegunkę, wymioty, słaby przyrost masy ciała i drażliwość. U starszych dzieci mogą występować podobne objawy, a także zmęczenie, problemy z koncentracją oraz opóźniony wzrost i rozwój.
- Diagnoza: Diagnoza enteropatii u dzieci wymaga specjalnego podejścia. Może ono obejmować badania krwi, biopsje błony śluzowej przewodu pokarmowego, badania immunologiczne i inne metody.
- Leczenie i dieta: Dzieci z enteropatią mogą wymagać specjalnej diety, w tym ograniczenia niektórych pokarmów lub wprowadzenia specjalnych formuł żywieniowych. Leki, w tym antybiotyki, leki przeciwzapalne i inne leki, mogą być również przepisywane w zależności od rodzaju enteropatii.
- Wsparcie i edukacja: Rodzice dzieci z enteropatią mogą wymagać edukacji i wsparcia w zakresie diety, opieki i zarządzania objawami. Konsultacje z lekarzami, dietetykami i innymi specjalistami mogą pomóc w radzeniu sobie z tymi wyzwaniami.
Formularze
Enteropatie mogą przybierać różne formy w zależności od przyczyny, cech i objawów. Oto niektóre z najczęstszych form enteropatii:
- Celiakia (nietolerancja glutenu): Jest to przewlekła choroba autoimmunologiczna, w której układ odpornościowy jest sparaliżowany przez spożycie glutenu, białka występującego w pszenicy, jęczmieniu i życie. Może to prowadzić do uszkodzenia błony śluzowej jelita cienkiego i upośledzenia wchłaniania składników odżywczych.
- Choroba Leśniowskiego-Crohna i wrzodziejące zapalenie jelita grubego: Są to przewlekłe choroby zapalne jelit, które mogą wpływać na różne części układu trawiennego. Mogą powodować stany zapalne, wrzody i inne powikłania.
- Nieswoista choroba wrzodowa jelita grubego: Jest to kolejna zapalna choroba jelit, która może powodować stany zapalne i owrzodzenia w jelicie grubym.
- Mikroskopowe zapalenie jelita grubego: jest to stan, w którym stan zapalny jelita nie jest widoczny podczas rutynowego badania endoskopowego, ale można go wykryć podczas mikroskopowej analizy próbek pobranych w trakcie biopsji.
- Alergie pokarmowe: U niektórych osób mogą wystąpić reakcje alergiczne na niektóre pokarmy, co może powodować objawy enteropatyczne, takie jak biegunka i bóle brzucha.
- Enteropatie zakaźne: Enteropatie mogą być spowodowane infekcją, taką jak bakteryjne lub wirusowe zapalenie jelit.
- Rzekomobłoniaste zapalenie jelit: Jest to ostra zapalna choroba jelit, która często wiąże się ze stosowaniem antybiotyków i może prowadzić do powstawania rzekomobłoniastych rozrostów na błonie śluzowej jelita grubego.
Różne rodzaje enteropatii mogą mieć różne przyczyny i objawy. Oto krótki opis każdej z tych enteropatii:
- Enteropatia glutenowa (celiakia): Znana również jako celiakia, jest przewlekłą chorobą autoimmunologiczną, w której u pacjentów rozwija się nietolerancja białka glutenu, który występuje w pszenicy, jęczmieniu i życie. Objawy obejmują biegunkę, wzdęcia brzucha, zmęczenie i utratę wagi. Choroba może również powodować uszkodzenie błony śluzowej jelita cienkiego.
- Enteropatia białkowa: Termin ten może odnosić się do różnych form enteropatii związanych z białkami w żywności. Często może obejmować reakcję alergiczną na białka w żywności, takie jak mleko krowie, białka sojowe i inne. Objawy mogą być różne, ale zwykle obejmują biegunkę, ból brzucha i inne reakcje alergiczne na żywność.
- Enteropatia wysiękowa: Jest to stan, w którym błona śluzowa przewodu pokarmowego wydziela wysięk (osocze lub inne płyny) do żołądka lub jelit. Może to być spowodowane różnymi przyczynami, w tym chorobami zapalnymi, infekcjami lub działaniem leków.
- Chronicenteropatia: Termin „przewlekła enteropatia” opisuje każdą długotrwałą lub przedłużającą się enteropatię, która trwa przez długi czas. Przyczyny mogą być różne i obejmować przewlekłe choroby zapalne, choroby autoimmunologiczne i inne czynniki.
- Alergiczna enteropatia: Jest to stan, w którym błona śluzowa przewodu pokarmowego jest dotknięta reakcją alergiczną na pewne alergeny w żywności lub innych substancjach. Objawy mogą obejmować biegunkę, ból brzucha, wymioty i inne objawy alergiczne.
- Enteropatia cukrzycowa: Jest to powikłanie cukrzycy, w którym wysoki poziom cukru we krwi może uszkodzić nerwy i naczynia krwionośne, w tym te w przewodzie pokarmowym. Enteropatia cukrzycowa może prowadzić do problemów trawiennych i objawów, takich jak biegunka, zaparcia i ból brzucha.
- Enteropatia autoimmunologiczna: Jest to stan, w którym układ odpornościowy organizmu zaczyna atakować własną błonę śluzową w przewodzie pokarmowym. Przykładem takiej enteropatii jest celiakia.
- Wtórne enteropatie: Te enteropatie rozwijają się w wyniku innych stanów lub chorób. Na przykład infekcje wirusowe lub niedobory odporności mogą prowadzić do enteropatii.
- Enteropatia wywołana białkami pokarmowymi: Ta forma enteropatii może rozwinąć się w odpowiedzi na alergię pokarmową lub nietolerancję niektórych białek lub składników pokarmowych. Przykładem jest enteropatia wywołana laktozą w nietolerancji laktozy.
- Enteropatia czynnościowa: Jest to stan, w którym pacjenci doświadczają objawów związanych z przewodem pokarmowym, ale nie wykrywa się żadnych strukturalnych ani biochemicznych nieprawidłowości. Przykładem jest zespół jelita drażliwego (IBS).
- Enteropatia alkoholowa: Ten rodzaj enteropatii jest związany z długotrwałym i nadmiernym spożyciem alkoholu. Alkohol może uszkodzić błonę śluzową przewodu pokarmowego, prowadząc do stanów zapalnych, owrzodzeń i innych zmian. Może to powodować takie objawy, jak ból brzucha, biegunka i zaburzenia trawienia.
- Enteropatia enzymatyczna: Ten typ enteropatii jest związany z niedoborem enzymów niezbędnych do prawidłowego trawienia. Na przykład, celiakia jest formą enteropatii enzymatycznej, w której układ odpornościowy agresywnie atakuje błonę śluzową jelita cienkiego, gdy spożywany jest gluten, białko występujące w pszenicy, jęczmieniu i życie.
- Enteropatia zależna od steroidów: Schorzenie to jest związane z długotrwałym stosowaniem glikokortykosteroidów (steroidów), które mogą powodować różnorodne skutki uboczne ze strony przewodu pokarmowego, w tym owrzodzenia, krwawienia i nieprawidłowości błon śluzowych.
- Enteropatia mocznicowa: Ten rodzaj enteropatii jest związany z przewlekłą niewydolnością nerek i gromadzeniem się produktów przemiany materii w organizmie. Może to prowadzić do różnych zaburzeń żołądkowo-jelitowych i objawów, takich jak nudności, wymioty i biegunka.
- Błoniasta enteropatia trawienna: Termin ten może opisywać enteropatie związane z zaburzeniami trawienia w błonie śluzowej przewodu pokarmowego, co może obejmować zaburzenia wchłaniania składników odżywczych.
- Enteropatia proliferacyjna: Jest to stan, w którym błona śluzowa przewodu pokarmowego ulega nieprawidłowej lub nadmiernej proliferacji komórek. Może to prowadzić do powstawania polipów lub innych nowotworów. Zmiany proliferacyjne mogą być związane z różnymi chorobami i mogą wymagać interwencji chirurgicznej.
- Wrodzona enteropatia wiązkowa: Ta rzadka genetyczna enteropatia charakteryzuje się nietolerancją laktozy (cukru występującego w mleku i produktach mlecznych) od urodzenia. Pacjenci z tą enteropatią nie mogą trawić laktozy, co może powodować biegunkę, wzdęcia brzucha i inne objawy.
- Martwicza enteropatia: jest to stan, w którym błona śluzowa przewodu pokarmowego ulega martwicy (śmierci komórek) z powodu różnych czynników, takich jak infekcje, krwotok lub niedokrwienie (zaburzenia dopływu krwi).
- Enteropatia glicynowa: Jest to dziedziczne zaburzenie związane z nieprawidłowym metabolizmem aminokwasu glicyny. Może prowadzić do różnych zaburzeń neurologicznych i psychomotorycznych, a także innych problemów, w tym enteropatii glicynuronuropatycznej, która może wpływać na układ trawienny.
- Enteropatia limfoidalna: Jest to stan, w którym błona śluzowa jelita zawiera nadmierną ilość tkanki limfoidalnej. Może być związana z różnymi schorzeniami, w tym chorobą Leśniowskiego-Crohna, wrzodziejącym zapaleniem jelita grubego i innymi chorobami zapalnymi przewodu pokarmowego.
- Reaktywna enteropatia: Jest to stan, w którym błona śluzowa przewodu pokarmowego ulega zapaleniu lub podrażnieniu w odpowiedzi na pewne czynniki. Może to obejmować infekcję (np. wirusową lub bakteryjną), reakcję alergiczną na żywność lub leki i inne drażniące wpływy. Reaktywna enteropatia może objawiać się objawami podobnymi do zapalenia jelit lub zapalenia żołądka i jelit.
- Toksyczna enteropatia: Jest to stan, w którym błona śluzowa przewodu pokarmowego jest uszkodzona lub zniszczona przez narażenie na toksyny lub trucizny, takie jak niektóre leki, substancje chemiczne lub infekcje. Przykłady obejmują toksyczne zapalenie żołądka i jelit, wywołane przez bakterię Clostridium difficile lub toksyczną enteropatię spowodowaną niewłaściwym stosowaniem niektórych leków.
- Enteropatia zanikowa: Jest to stan, w którym błona śluzowa przewodu pokarmowego ulega zanikowi, czyli zmniejszeniu rozmiaru i zmianom czynnościowym. Przykładami takich stanów są celiakia i zanikowe zapalenie błony śluzowej żołądka, które mogą prowadzić do upośledzonego wchłaniania składników odżywczych i innych problemów trawiennych.
- Enteropatie niedoboru enzymów: Te enteropatie są związane z niedoborem niektórych enzymów niezbędnych do prawidłowego funkcjonowania układu trawiennego. Przykładami takich stanów są niedobór laktazy (nietolerancja laktozy), w którym organizm nie może prawidłowo trawić cukru mlecznego laktozy, oraz inne stany niedoboru enzymów.
Komplikacje i konsekwencje
Powikłania i konsekwencje enteropatii mogą się różnić w zależności od przyczyny i nasilenia. Niektóre z powszechnych powikłań i konsekwencji enteropatii obejmują:
- Biegunka: Jednym z najczęstszych objawów enteropatii jest biegunka, która może mieć charakter przewlekły lub utrzymywać się przez długi czas.
- Niedobory składników odżywczych: Z powodu upośledzonej funkcji jelitowej, wchłanianie składników odżywczych, takich jak witaminy, minerały i białka, może być upośledzone. Może to prowadzić do braku ważnych elementów i rozwoju niedoborów składników odżywczych.
- Utrata masy ciała: Uporczywa biegunka i niedobory składników odżywczych mogą prowadzić do utraty masy ciała i osłabienia.
- Niedokrwistość: Niektóre enteropatie mogą prowadzić do niedoboru żelaza i niedokrwistości z powodu braku czerwonych krwinek.
- Opóźnienie wzrostu u dzieci: U dzieci z przewlekłymi enteropatiami może wystąpić opóźnienie wzrostu i rozwoju.
- Powikłania związane ze stosowaniem leków: Leczenie enteropatii może wiązać się ze stosowaniem leków, które mogą również powodować różne skutki uboczne i powikłania.
- Powikłania autoimmunologiczne: Niektóre formy enteropatii mogą być związane z procesami autoimmunologicznymi, które mogą wpływać na inne narządy i układy w organizmie.
- Powikłania w przypadku nieprawidłowego leczenia: Błędna diagnoza lub leczenie enteropatii może prowadzić do pogorszenia stanu zdrowia i rozwoju poważniejszych powikłań.
Diagnostyka enteropatie
Diagnoza enteropatii obejmuje szereg metod i testów, które pozwalają lekarzowi określić rodzaj i przyczynę enteropatii. Podejście do diagnozy będzie zależeć od konkretnych objawów i podejrzenia choroby. Oto kilka powszechnych metod diagnostycznych:
- Wywiad lekarski: Lekarz przeprowadza wywiad z pacjentem, aby dowiedzieć się o objawach, czasie trwania i charakterze choroby, a także o obecności innych schorzeń, czynników dziedzicznych i czynników ryzyka.
- Badanie fizykalne: Lekarz przeprowadza badanie fizykalne pacjenta, obejmujące ocenę jamy brzusznej i innych narządów w celu sprawdzenia, czy nie występują objawy mogące wskazywać na enteropatię.
- Badania laboratoryjne krwi: Wykonuje się różne badania laboratoryjne krwi, w tym testy stanu zapalnego (np. białko C-reaktywne i liczba czerwonych krwinek), testy przeciwciał, badania biochemiczne (np. stężenie glukozy, białka i innych markerów) oraz inne testy, które mogą wskazywać na obecność enteropatii.
- Badania instrumentalne:
- Gastroenteroskopia: Zabieg polegający na wprowadzeniu przez usta lub nos cienkiej, elastycznej rurki z kamerą (endoskopem) w celu obejrzenia błony śluzowej przewodu pokarmowego i pobrania wycinków do badań laboratoryjnych.
- Badania radiologiczne: Jeżeli gastroenteroskopia nie jest wskazana, można zastosować techniki radiologiczne, takie jak badania baru, w celu oceny struktury i funkcji przewodu pokarmowego.
- Tomografia komputerowa (TK) lub obrazowanie metodą rezonansu magnetycznego (MRI): Czasami techniki te są wykorzystywane w celu dokładniejszego obejrzenia narządów jamy brzusznej i otaczających je tkanek.
- Biopsje endoskopowe: Podczas gastroenteroskopii lub kolonoskopii może zostać pobrana tkanka (biopsja) ze śluzówki do analizy laboratoryjnej w celu wykrycia nieprawidłowych zmian, stanów zapalnych lub obecności określonych chorób.
- Testy na alergie lub nietolerancje pokarmowe: W niektórych przypadkach wykonuje się specjalne testy w celu wykrycia reakcji alergicznych na konkretne pokarmy.
- Testy genetyczne: Testy genetyczne można wykonać w celu zdiagnozowania dziedzicznych form enteropatii, takich jak celiakia.
Diagnostyka enteropatii wymaga współpracy lekarzy różnych specjalności, w tym gastroenterologów, alergologów-immunologów, chirurgów i patologów.
Różne testy laboratoryjne i analizy są wykonywane w celu zdiagnozowania enteropatii glutenowej. Oto główne testy i badania, które można wykorzystać do zdiagnozowania celiakii:
- Przeciwciała przeciwko transglutaminazie (przeciwciała tTG): Ten test przeciwciał jest jednym z najczęściej stosowanych testów do diagnozowania celiakii. Wysokie poziomy przeciwciał tTG mogą wskazywać na obecność reakcji autoimmunologicznej na gluten. Ten test jest zwykle wykonywany na krwi.
- Immunoglobulina A (IgA): Można również zmierzyć poziom IgA we krwi, ponieważ niski poziom IgA może wpłynąć na dokładność wyników testu przeciwciał. Jeśli poziom IgA jest niski, lekarz może zasugerować zastosowanie innych metod diagnostycznych.
- Przeciwciała przeciwko endomysium (przeciwciała EMA): Ten test przeciwciał można wykonać w celu potwierdzenia diagnozy celiakii. Pozytywny wynik testu EMA wskazuje na zwiększone prawdopodobieństwo celiakii.
- Gastroskopia (endoskopia): Gastroskopia pozwala lekarzowi wizualnie ocenić stan błony śluzowej jelita cienkiego i pobrać biopsję do analizy laboratoryjnej. W przypadku celiakii na błonie śluzowej mogą być widoczne stany zapalne i zmiany.
- Biopsja błony śluzowej jelita cienkiego: To złoty standard w diagnozowaniu celiakii. Podczas gastroenteroskopii pobiera się niewielką próbkę tkanki z jelita cienkiego w celu analizy charakterystycznych zmian, takich jak stan zapalny i uszkodzenie kosmków.
- Inne badania: Dodatkowe badania mogą obejmować testy genetyczne mające na celu wykrycie dziedzicznej predyspozycji do celiakii oraz badania poziomu żelaza i ferrytyny w surowicy w celu oceny niedoboru żelaza, który może być wynikiem słabego wchłaniania w jelicie cienkim.
Diagnostyka różnicowa
Diagnostyka różnicowa enteropatii obejmuje proces identyfikacji i rozróżniania różnych form enteropatii, ponieważ mogą one mieć podobne objawy. Jest to ważne dla ustalenia prawidłowej diagnozy i przepisania odpowiedniego leczenia. Oto kilka kroków w diagnostyce różnicowej enteropatii:
- Zebranie wywiadu medycznego: Lekarz zaczyna od zebrania szczegółowych informacji medycznych i historii choroby, obejmujących objawy, czas trwania objawów, nawyki żywieniowe, historię choroby i przyjmowane leki.
- Badanie fizykalne: Lekarz przeprowadza badanie fizykalne pacjenta, aby zwrócić uwagę na takie objawy jak ból brzucha, wzdęcia brzucha, wysypki skórne i inne objawy fizyczne.
- Badania laboratoryjne: Różne badania laboratoryjne są wykonywane w celu oceny stanu jelit i całego organizmu. Mogą to być badania krwi, badania kału, badania moczu i inne.
- Badania instrumentalne: Badania endoskopowe, takie jak gastrofibroskopia lub kolonoskopia, mogą być stosowane w celu wizualnej kontroli wewnętrznych struktur jelita i pobrania próbek biopsji.
- Badania immunologiczne: Badania immunologiczne, takie jak badania na obecność przeciwciał, można wykonać w celu wykrycia enteropatii autoimmunologicznych.
- Badania genetyczne: Aby zdiagnozować celiakię, wykonuje się badania genetyczne mające na celu znalezienie genów związanych z chorobą.
- Wykluczenie innych chorób: Diagnostyka różnicowa obejmuje również wykluczenie innych chorób, które mogą przypominać objawy enteropatii, takich jak zespół jelita drażliwego (IBS), zapalenie błony śluzowej żołądka, choroba wrzodowa żołądka, choroby zakaźne i inne.
- Monitorowanie reakcji na leczenie: Po postawieniu diagnozy i rozpoczęciu leczenia ważne jest monitorowanie reakcji pacjenta na terapię, aby upewnić się, że jest ona skuteczna.
Leczenie enteropatie
Leczenie enteropatii zależy od jej rodzaju, przyczyny i objawów. Enteropatie mogą być spowodowane przez różne czynniki, w tym infekcje, stany zapalne, alergie, zaburzenia genetyczne i inne schorzenia. Leczenie jest zazwyczaj przepisywane przez lekarza i może obejmować następujące czynności:
Leczenie farmakologiczne:
- Antybiotyki: Jeśli enteropatia jest wywołana przez czynniki bakteryjne lub zakaźne, mogą zostać przepisane antybiotyki.
- Leki przeciwzapalne: Leki przeciwzapalne, takie jak mesalamina lub sterydy, mogą być stosowane w leczeniu zapalnych postaci enteropatii, takich jak choroba Leśniowskiego-Crohna lub wrzodziejące zapalenie jelita grubego.
- Leki immunomodulacyjne i biologiczne: W przypadku przewlekłej choroby zapalnej przewodu pokarmowego lekarz może przepisać leki immunomodulacyjne lub biologiczne w celu stłumienia stanu zapalnego i kontrolowania objawów.
Terapia żywieniowa:
- W przypadku alergii pokarmowych lub nietolerancji niektórych pokarmów może być konieczne wyeliminowanie tych pokarmów z diety. Na przykład w przypadku celiakii gluten powinien zostać całkowicie wyeliminowany z diety.
- U pacjentów z niedoborem laktazy może być konieczne ograniczenie spożycia laktozy.
Leczenie objawowe:
- W celu poprawy komfortu pacjenta można zastosować leki łagodzące objawy, np. leki przeciwbólowe, rozkurczowe lub przeciwwymiotne.
Leczenie przyczyny leżącej u podstaw:
- Jeśli enteropatia jest spowodowana chorobą podstawową, np. chorobą autoimmunologiczną lub zaburzeniem genetycznym, ważne jest leczenie i kontrolowanie tej choroby podstawowej.
Interwencja chirurgiczna:
- W niektórych przypadkach, np. w przypadku guzów zewnętrznych, polipów lub pewnych powikłań, konieczne może być przeprowadzenie zabiegu chirurgicznego w celu usunięcia dotkniętych chorobą obszarów przewodu pokarmowego.
Dieta na enteropatię
Zależy od konkretnego typu i przyczyny schorzenia. Aby uzyskać skuteczną terapię żywieniową, należy ustalić konkretną diagnozę i opracować plan diety na podstawie tej diagnozy. Oto kilka ogólnych zaleceń dotyczących diety w różnych typach enteropatii:
Enteropatia glutenowa (celiakia):
- Najważniejszą rzeczą w tym przypadku jest całkowite wyeliminowanie glutenu z diety. Gluten występuje w pszenicy, jęczmieniu i życie.
- Produkty, które możesz spożywać: kukurydzę, ryż, ziemniaki, grykę, owies (jeśli oznaczone są jako bezglutenowe), mięso, ryby, owoce, warzywa, mleko i produkty mleczne (jeśli nie zawierają dodatków glutenu).
- Unikaj produktów spożywczych i potraw zawierających mąkę pszenną, jęczmienną, żytnią, maltodekstrynę i inne składniki zawierające gluten.
Enteropatia enzymatyczna:
- Aby wspomóc trawienie, można stosować suplementy zawierające enzymy (np. laktozę lub bromelainę), które wspomagają trawienie pokarmu.
- Unikaj produktów mogących wywołać silną fermentację w żołądku, takich jak rośliny strączkowe, kapusta, napoje gazowane i napoje gazowane.
Enteropatia alkoholowa:
- Ważne jest, aby całkowicie unikać alkoholu.
- Zwróć uwagę na stan wątroby i układu pokarmowego.
Enteropatia mocznicowa:
- Dieta w przypadku przewlekłej niewydolności nerek może polegać na ograniczeniu spożycia białka, fosforu i potasu.
- W zależności od stadium choroby można ograniczyć spożycie sodu i płynów.
Enteropatia z zaburzeniami trawienia błonowego:
- W celu poprawy trawienia można stosować suplementy enzymatyczne.
- Unikaj pokarmów mogących podrażniać błony śluzowe, takich jak ostre przyprawy i kwaśne potrawy.
Ważne jest, aby pamiętać, że zalecenia dietetyczne mogą się znacznie różnić w zależności od konkretnej diagnozy i stadium choroby. Przed wprowadzeniem jakichkolwiek zmian w diecie, koniecznie skonsultuj się z lekarzem lub dietetykiem, aby uzyskać spersonalizowane zalecenia i postępuj zgodnie z zaleceniami, które są dla Ciebie odpowiednie.
Wytyczne kliniczne
Wytyczne kliniczne dotyczące leczenia enteropatii zależą od konkretnej postaci tej choroby i mogą obejmować różne metody diagnozy, leczenia i opieki. Oto ogólne wytyczne kliniczne, które mogą mieć zastosowanie w kontekście enteropatii:
Diagnoza i ocena:
- Ocena historii medycznej i rodzinnej pacjenta.
- Zbiór szczegółowych objawów i skarg.
- Przeprowadzenie badania fizykalnego.
- Badania laboratoryjne krwi, kału, moczu i innych próbek mające na celu ocenę funkcjonowania jelit i wykrycie procesów zapalnych lub autoimmunologicznych.
- Badania instrumentalne, takie jak endoskopia z biopsją, mające na celu wizualizację i ocenę zdrowia jelit.
Leczenie:
- Leczenie zależy od konkretnej postaci enteropatii i może obejmować:
- Stosowanie terapii farmakologicznej, np. antybiotyków, leków przeciwzapalnych, leków immunosupresyjnych i innych, w zależności od diagnozy.
- Zalecenia dietetyczne i zmiany w diecie. Na przykład w przypadku celiakii ważne jest wyeliminowanie glutenu z pożywienia.
- Kontrola objawów takich jak biegunka lub ból brzucha.
- W niektórych przypadkach konieczna może być interwencja chirurgiczna, zwłaszcza jeśli występują powikłania lub uszkodzenie jelit.
Monitorowanie i leczenie następcze:
- Regularne kontrole i badania lekarskie mające na celu ocenę skuteczności leczenia i zmian w stanie pacjenta.
- W razie potrzeby modyfikuj leczenie na podstawie wyników monitorowania.
Styl życia i wsparcie:
- Pacjenci cierpiący na enteropatie mogą otrzymać porady dotyczące utrzymania zdrowego stylu życia, obejmujące odpowiednie odżywianie, odpowiedni poziom aktywności fizycznej i radzenie sobie ze stresem.
- Pomoc psychologa lub psychiatry może okazać się pomocna, zwłaszcza w przypadku przewlekłych postaci enteropatii, takich jak choroba Leśniowskiego-Crohna.
Badanie przyczyn i zapobieganie: W niektórych przypadkach, takich jak celiakia, ważne jest ustalenie przyczyn choroby i podjęcie kroków zapobiegawczych u krewnych pacjenta.
Edukacja pacjenta: Edukowanie pacjenta na temat jego choroby, ograniczeń dietetycznych i właściwych praktyk opieki może być kluczowym aspektem skutecznego leczenia enteropatii.
Wytyczne kliniczne mogą się różnić w zależności od konkretnej diagnozy i stanu pacjenta, dlatego ważne jest, aby uzyskać poradę medyczną od specjalistów, takich jak gastroenterolog lub alergolog, w celu uzyskania indywidualnego podejścia do diagnozy i leczenia enteropatii.

