Rumień guzowaty
Ostatnia recenzja: 23.04.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Rumień guzowaty (synonim: rumień guzowaty) to zespół oparty na alergicznym lub ziarniniakowym zapaleniu tkanki podskórnej. Choroba należy do grupy zapalenia naczyń. Rumień guzowaty jest polietiologiczną postacią głębokiego zapalenia naczyń.
Rumień guzowaty jest niezależną postacią zapalenia tkanki podskórnej, która charakteryzuje się powstawaniem czerwonych lub purpurowych wyczuwalnych podskórnych węzłów na nogach, a czasem w innych obszarach. Często rozwija się w obecności choroby ogólnoustrojowej, zwłaszcza z zakażeniami paciorkowcowymi, sarkoidozą i gruźlicą.
Co powoduje rumień guzowaty?
Rumień guzowaty najczęściej rozwija się u kobiet w wieku 20-30 lat, ale jest również możliwy w każdym wieku. Etiologia jest nieznana, ale podejrzewa się związek z innymi chorobami: zakażenie paciorkowcami (zwłaszcza u dzieci), sarkoidoza i gruźlica. Innymi możliwymi mechanizmami spustowymi są infekcje bakteryjne (Yersinia, Salmonella, mykoplazma, chlamydia, trąd, chłoniaki weneryczne), zakażenia grzybicze (kokcydioidoza, blastomikoza, histoplazmoza) i infekcje wirusowe (Epstein-Barr, zapalenie wątroby typu B); stosowanie leków (sulfonamidy, jodki, bromki, doustne środki antykoncepcyjne); nieswoiste zapalenie jelit; nowotwory złośliwe, ciąża. 1/3 przypadków jest idiopatyczna.
Przyczyną rumienia guzowatego jest pierwotna gruźlica, trąd, jersinioza, gruczolak nerkowy i inne infekcje. Opisano występowanie choroby po zażyciu leków zawierających grupę sulfonamidową, środki antykoncepcyjne. U połowy pacjentów nie można zidentyfikować przyczyny choroby. W patogenezie choroby hiperegiczna reakcja organizmu jest zaznaczona w czynnikach zakaźnych i lekach. Rozwija się w wielu ostrych i przewlekłych, głównie zakaźnych chorobach (zapalenie migdałków, wirusowe, infekcje jersiniozy, gruźlica, trąd, reumatyzm, sarkoidoza itp.), Nietolerancja leku (preparaty jodu, brom, sulfonamidy), niektóre układowe choroby limfoproliferacyjne (białaczka, Choroba Hodgkina itp.), Nowotwory złośliwe narządów wewnętrznych (rak hiperfroidalny).
Patomorfologia rumienia guzowatego
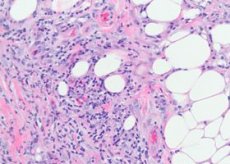
Naczynia tkanki podskórnej są głównie dotknięte - małe tętnice, tętniczki, żyły i naczynia włosowate. W skórze właściwej zmiany są mniej wyraźne, przejawiają się jedynie małymi naciekami okołonaczyniowymi. W świeżych zmianach między segmentami komórek tłuszczowych występują nagromadzenia limfocytów i różna liczba granulocytów obojętnochłonnych. Miejsca można zobaczyć bardziej masywne nacieki charakter limfohistiocytowy zmieszane z granulocytami eozynofilowymi. Zauważono kapilarne, niszczące proliferacyjne zapalenie tętnic i zapalenie żył. W większych naczyniach, wraz z dystroficznymi zmianami śródbłonka, są one infiltrowane przez elementy zapalne, a zatem niektórzy autorzy uważają, że zapalenie naczyń z pierwotnymi zmianami w naczyniach leży u podstawy zmiany skórnej w tej chorobie. W starych komórkach granulocyty obojętnochłonne z reguły nie występują, przeważają zmiany granulacji z obecnością obcych komórek. Obecność małych guzków histiocytarnych zlokalizowanych promieniowo wokół centralnego pęknięcia jest charakterystyczna dla tej choroby. Czasami te guzki są oblepione granulocytami neutrofilowymi.
Histogeneza rumienia guzowatego jest mało badana. Pomimo niewątpliwego związku choroby z dużą różnorodnością procesów zakaźnych, zapalnych i nowotworowych, w wielu przypadkach nie można zidentyfikować czynnika etiologicznego. U niektórych pacjentów krążące kompleksy immunologiczne wykrywają we krwi zwiększoną zawartość składnika IgG, IgM i dopełniacza C3.
 [5], [6], [7], [8], [9], [10], [11]
[5], [6], [7], [8], [9], [10], [11]
Gistopatologia
Pod względem histologicznym podłożem rumienia guzowatego jest naciek okołonaczyniowy składający się z limfocytów, neutrofili, dużej liczby histiocytów, proliferacji żył odpiszczelowych śródbłonka, tętniczek włośniczkowych, obrzęku skóry właściwej ze względu na zwiększoną przepuszczalność błony naczyniowej, ostrego zapalenia skóropodobnego guzkowego.
Objawy rumienia guzowatego
Rumień guzowaty charakteryzuje się tworzeniem się rumieniowych miękkich blaszek i węzłów, którym towarzyszy gorączka, ogólne złe samopoczucie i bóle stawów.
Wysypka typu rumień guzowaty jest jednym z głównych objawów zespołu słodkiego (ostra gorączka neutrofilowa z gorączką), charakteryzująca się ponadto wysoką temperaturą, leukocytozą neutrofilową, bólem stawów, obecnością innych wykwitów polimorficznych (pęcherzykowo-krostkowe, pęcherzykowe, wielopostaciowe rumieniowe rumieniowate wykwity, wykwity polimorficzne (pęcherzykowo-krostkowe, pęcherzowe, wielopostaciowe rumieniowate rumieniowate). Płytka nazębna, wrzody), zlokalizowane głównie na twarzy, szyi, kończynach, których rozwój przywiązuje wagę do immunokompleksowego zapalenia naczyń. Występuje ostry i przewlekły rumień guzowaty. Ostry guzkowy rumień występuje zwykle na tle gorączki, złego samopoczucia, objawia się szybko rozwijającymi się, często wieloma, dość dużymi węzłami skórno-podskórnymi o owalnym kształcie, półkulistym, lekko uniesionym powyżej otaczającej skóry, bolesnym w dotyku. Ich granice są niewyraźne. Preferencyjna lokalizacja - przednia powierzchnia nóg, stawów kolanowych i skokowych, wysypki mogą być częste, Skóra nad węzłami jest najpierw jasnoróżowa, potem kolor staje się niebieskawy. Charakteryzuje się zmianą koloru w ciągu kilku dni w zależności od rodzaju „wykwitu” siniaka - od jasnoczerwonego do żółto-zielonego. Resorpcja węzłów następuje w ciągu 2-3 tygodni, rzadziej później; możliwe nawroty.
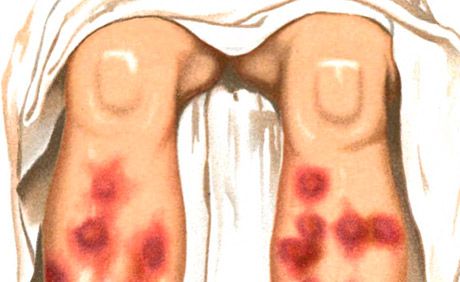
Ostry proces charakteryzuje się guzowatym, gęstym, bolesnym na dotykaniu półkulistym lub spłaszczonym uszkodzeniem. Wysypki często wydają się faliste, zlokalizowane symetrycznie na powierzchniach prostowników nóg, rzadziej na udach, pośladkach, przedramionach. Kilka dni po wystąpieniu ogniska zaczynają się cofać z charakterystyczną zmianą różowawo-siwej barwy na sine-brązowawy i zielonkawo-żółty typ „siniaka”. Ewolucja elementu - 1 -2 tygodnie. Węzły nie łączą się ze sobą i nie powodują owrzodzeń. Wybuch wysypki jest zwykle oznaczany wiosną i jesienią. Towarzyszą im powszechne zjawiska: gorączka, dreszcze, bóle stawów. Rumień guzowaty może nabrać przewlekłego charakteru migrującego (guzkowy rumień wędrujący Befverstedta).
Diagnoza rumienia guzowatego
Rozpoznanie rumienia guzowatego określa się na podstawie objawów klinicznych, ale należy przeprowadzić inne badania w celu określenia czynników sprawczych rozwoju choroby, takich jak biopsja, testy skórne (oczyszczona pochodna białka), morfologia, prześwietlenie klatki piersiowej, analiza wymazu z gardła. Szybkość sedymentacji erytrocytów jest zwykle zwiększona.
Różnicowanie choroby powinno być skompaktowane rumieniem Bazena, Montgomery-O'Leary-Barker węzłowym zapaleniem naczyń, podostrym migracją zakrzepowego zapalenia żył w kiły, pierwotną gruźlicą współzależną od skóry, sarkoidą Darje Russi, nowotworami skóry.
Co trzeba zbadać?
Jak zbadać?
Jakie testy są potrzebne?
Z kim się skontaktować?
Leczenie rumienia guzowatego
Rumień guzowaty prawie zawsze przechodzi spontanicznie. Leczenie obejmuje odpoczynek w łóżku, podniesioną pozycję kończyny, zimne kompresy i niesteroidowe leki przeciwzapalne. Jodek potasu, 300-500 mg doustnie, 3 razy dziennie, jest stosowany w celu zmniejszenia stanu zapalnego. Glikokortykosteroidy ogólnoustrojowe są skuteczne, ale powinny być stosowane jako ostatnie, ponieważ mogą pogorszyć stan choroby podstawowej. Jeśli rozpoznana zostanie choroba podstawowa, należy rozpocząć leczenie.
Przepisuj antybiotyki (erytromycyna, doksycyklina, penicylina, ceporyna, kefzol); środki odczulające; salicylany (aspiryna, askofen); witaminy C, B, PP, ascorutin, rutyna, flugalina, syncumar, delagil, plaquenil; angioprotectors - komplamin, eskuzan, diprofen, trental; antykoagulanty (heparyna); niesteroidowe leki przeciwzapalne (indometacyna, 0,05 g, 3 razy dziennie, woltaren, 0,05 g, 3 razy dziennie, meditol, 0,075 g, 3 razy dziennie, opcjonalnie); nikotynian ksantinolu, 0,15 g, 3 razy dziennie (0,3 g teonicolu, 2 razy dziennie); Prednizon 15-30 mg na dobę (w przypadkach niewystarczającej skuteczności terapii, wraz z postępem procesu). Przeprowadzić rehabilitację ognisk infekcji. Lokalnie zalecane suche ciepło, UHF, UV, kompresuje z 10% roztworem ichtiolu.

