HPV typu 18: struktura, patogeneza, rokowanie
Ostatnia recenzja: 23.04.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Pojawienie się na ciele brodawek i brodawczaków jest związane z przenikaniem wirusa brodawkowatego do ciała. To prawda, że nie wszyscy wiedzą, że stosunkowo nieszkodliwe nowotwory skóry nie są jedynym objawem tego odległego od bezpiecznego wirusa. W końcu to, co łączy się pod nazwą wirusa brodawczaka ludzkiego (HPV), to wiele różnych rodzajów infekcji powodujących różne choroby, w tym raka, z ich charakterystycznymi objawami. Szczególnie niebezpieczne są typy HPV 18 i 16. I możemy tylko żałować, że nasi czytelnicy nigdy się z nimi nie zapoznają.
Struktura HPV typ 18
Kiedy naukowcy po długich poszukiwaniach prawdy nadal zdołali zidentyfikować taką formę życia jak wirusy, nie byli zaskoczeni, że mikrocząstki te pozostały niezauważone przez tak długi czas. Małe rozmiary (do 500 nm) pozwoliły na przejście przez różne filtry. Nawet siew w żyznym środowisku nie przyniósł rezultatów, ponieważ stwierdzono, że wirusy znajdujące się poza żywą komórką nie mogą się rozmnażać.
Wirusy są bezkomórkową formą żywej materii. Chociaż jak bardzo ta żywa materia jest bardzo trudna do osądzenia. Z mikroskopowej wielkości i zdolność penetrowania do komórek żywych wirusów wykazują aktywność tylko w organizmie człowieka lub innych organizmów żywych, w tym bakterie (bakterie mają własnych wirusów powodujących choroby i śmierci mikroorganizmów, są one nazywane bakteriaofagami i wykorzystywane do celów leczniczych). W otaczającym nas środowisku wirusy są nieaktywne i nie wykazują oznak życia.
Wirus brodawczaka atakuje głównie ssaki, które są czymś więcej niż inne żywe stworzenia nadające się do wprowadzenia i życia wirusowych cząstek zwanych wirionami. Skóra i delikatniejsza błona śluzowa osoby były łatwo przepuszczalne dla wirionów HPV, stąd wysoki odsetek nosicieli wirusa wśród ludzi. I to właśnie ludzie w każdym wieku, nawet noworodek może dostać zakażenia wirusem brodawczaka, przy jednoczesnym wspieraniu matki sposobów seksualnych, gdy błona śluzowa macicy lub pochwy miał brodawki narządów płciowych.
HPV 18 jest jednym z 18 rodzajów wirusa brodawczaka z wysokim ryzykiem onkologii. Jej wiriony są zaokrąglone i bardzo małe (nie więcej niż 30 nanometrów). Ze względu na ich wielkość zbliżają się do dużych cząsteczek białka.
Zazwyczaj żywe komórki, w tym komórki bakteryjne, mają w swojej strukturze 2 rodzaje kwasów nukleinowych (DNA i RNA), które niosą informację genetyczną o dziedzicznych właściwościach. Wirusy zawierają tylko jeden gatunek ND. Papillomavirus należy do kategorii wirusów zawierających DNA.
Genom HPV jest reprezentowany jako kolista cząsteczka DNA składająca się z 2 łańcuchów otoczonych płaszczem białkowym (kapsydem). Jest to najprostsza cząstka, która nie ma własnej wymiany energii i nie jest zdolna do syntezy białek. Jedyne, co może, to przeniknąć do ciała żywej istoty przypadkowym kontaktem ze skórą i zdobyć przyczółek w klatce żywiciela, karmiąc się energią i stopniowo ją niszcząc.
Genom wirusa brodawczaka koduje dwa rodzaje białek:
- wczesne (charakteryzują się funkcjami regulacyjnymi i rozrodczymi, w HPV 18 te same białka mają działanie rakotwórcze i powodują złośliwe zwyrodnienie komórek gospodarza)
- późno (to właśnie te białka tworzą otoczkę wirionu).
Ciało ludzkie jest złożoną strukturą, która zapewnia ochronę przed różnymi procesami patologicznymi. Tak więc wzrost i namnażanie komórek jest kontrolowane przez pewne geny. Wczesne białka E6 i E7 wirusa HPV 18 niszczy geny, które zakłócają rozwój procesu nowotworowego w żywym organizmie.
Wiry nie idą daleko. Pasożytują w wewnętrznych warstwach skóry i błony śluzowej, wpływając na młode i dojrzałe keranocyty naskórka. Podczas gdy cząsteczka wirusa nie wnika do komórki, nie może się rozmnażać, jej zachowanie jest identyczne z obserwowanym podczas wirionu poza żywym organizmem. Ale przeniknięcie do żywej komórki, która staje się źródłem odżywiania i energii dla wirionu, resetuje jej otoczkę białkową i integruje się z genomem komórki, zmieniając jej właściwości. Tj. Informacje zakodowane w NC wirionu stają się jego własnymi informacjami genetycznymi komórki. Informacje te są wysoce niszczące w wysoko rakowatych typach HPV, stymulują stały podział komórek, których układ odpornościowy nie jest już w stanie kontrolować.
W komórce zainfekowanej wirusem syntetyzowane są nowe DNA i kapsydy i są one łączone w nowe w pełni utworzone wiriony o tych samych właściwościach. Nowe wiriony wychwytują inne komórki, zmieniając swoje informacje genetyczne, takie jak ich przodkowie.
Cykl życia HPV typ 18
Cykl życia wirusa brodawczaka jest związany z etapami rozwoju głównych komórek naskórka - keranocytów. Najłatwiej jest wniknąć do młodej komórki podczas jej aktywnego podziału. Takie komórki znajdują się w pobliżu błony podstawnej znajdującej się poniżej naskórka (pod jego górnymi warstwami). Ale gdy dojrzewają, młode zakażone wirusem keratocyty rosną wyżej, gdzie powstają nowe wiriony.
Okres inkubacji HPV 18, który powoduje pojawianie się brodawek odbytowo-płciowych, może trwać od 1 do 4 miesięcy lub dłużej. Sugeruje to, że osoba zakażona wirusem nie podejrzewa o przenoszenie wirusa przez kilka tygodni i miesięcy przed pojawieniem się pierwszych objawów choroby. Ale nawet pojawienie się brodawki narządów płciowych nie będzie wskazywało na raka. Minie jeszcze kilka lat, zanim złośliwy guz, wywołany przez wirus, stanie się złośliwy.
Przewidywanie, jak szybko to się stanie, jest bardzo trudne, ponieważ wszystko zależy od ludzkiego układu odpornościowego i jego zdolności do hamowania wzrostu komórek. U niektórych pacjentów ozlokachestvlivanie komórki mogą pojawić się po zaledwie 5 lat po zakażeniu, inne będą musiały 25-30 lat, a trzecie ciało w tym czasie będzie w stanie poradzić sobie z wirusem i usunąć ją, jak to jest w przypadku nizkoonkogennymi wirusów (zazwyczaj w ciągu roku istnieje naturalna śmierć prawie wszystkie takie wirions).
Patogeneza
Obecnie znanych jest ponad sto rodzajów infekcji wirusem brodawczaka. Około 80 z nich powoduje u człowieka różne choroby. Ale nie wszystkie z nich są równie niebezpieczne, dlatego w wirusologii istnieje rozdział typów HPV na typy wysokiego i niskiego onkogenu. Przed HPV typu 16 wszystko było mniej lub bardziej spokojne, ponieważ od 1 do 15 typów wirusów powodowało jedynie pojawienie się brodawek na ciele. Prawda, 6, 11 i 13 są również odpowiedzialne za pojawienie się brodawek narządów płciowych na śluzowych wewnętrznych narządach płciowych u kobiet, ale nie niosą one ze sobą szczególnego zagrożenia.
I już począwszy od 16. Typu wirusa HPV problematyczne wirusy zaczynają się od wysokiego ryzyka rozwoju patologii onkologicznych. Wszystkie kolejne wirusy są zagrożone onkologią. Oprócz 16-tego typu, 18, 31, 33, 39, 45 i niektóre inne typy (łącznie 18 typów) są wysoce koenogenne.
Jak widać, na naszej liście znajduje się rodzaj wirusa brodawczaka ludzkiego, który nas interesuje. Co więcej, jest to HPV o wysokim ryzyku onkogennym 18, wraz z HPV 16, który najczęściej pojawia się w wykresach ginekologicznych jako czynnik sprawczy raka szyjki macicy.
HPV 18 i rak
Istnieje około 40 rodzajów infekcji wirusem brodawczaka, które wpływają na narządy układu moczowo-płciowego, powodując pojawienie się na błonie śluzowej ostrych i płaskich brodawek. Ale w zależności od rodzaju patogenu, takie nowotwory mogą być prostym defektem kosmetycznym lub nowotworem złośliwym.
Wskazane kłykciny to wypukłe wyrostki na skórze w postaci brodawek, które trudno odróżnić od skóry lub być nieco jaśniejsze od nich. Kiedy wirus jest zakażony błonami śluzowymi, można zobaczyć zarówno pojedyncze kłykcinaki, jak i liczne kłykliczki, składające się z kilku blisko położonych wyrostków. Takie nowotwory można znaleźć w obszarze odbytu i krocza, a także na błonie śluzowej wewnętrznych narządów płciowych u kobiet.
Te wzrosty są bardzo zaraźliwe. W obecności takich "brodawek" ryzyko przeniesienia wirusa jest blisko sto procent. W jaki sposób transmitowany jest HPV? Wirus brodawczaka ludzkiego jest uważany za jeden z najbardziej popularnych zakażeń układu moczowo-płciowego. Zwykle infekcja występuje podczas stosunku płciowego, ale droga kontaktu z kontaktem jest również możliwa podczas kontaktu z dotkniętym obszarem.
Obecność brodawek narządów płciowych nie oznacza, że u człowieka może rozwinąć się rak. Są to nowotwory o średnim stopniu onkogenezy, które często nie prowadzą do onkologii. Ale pojawienie się płaskich brodawek, które są w jednej linii z otaczającą powierzchnią błony śluzowej, już stanowi realne ryzyko śmiertelnej choroby.
Płaskie brodawki są rzadkim zjawiskiem, które występuje głównie u kobiet w pochwie i szyjce macicy. W wyglądzie takich nowotworów lekarze obwiniają właśnie wysoce onkogenne typy wirusa, w tym HPV 18.
Pojawienie się brodawek narządów płciowych u kobiet i mężczyzn nadal nie mówi o raku. Nawet predyspozycje do onkologii ujawniają się na drodze laboratoryjnej, kiedy zostanie określony rodzaj wirusa. Na przykład, wykrycie HPV typu 6, 43 lub 11 nie spowoduje, że lekarz będzie miał szczególne obawy dotyczące zdrowia pacjenta, chociaż na wszelki wypadek zaproponuje usunięcie zmian na błonie śluzowej. Inną rzeczą, jeśli analiza pokazuje obecność HPV typu 18.
Co jest tak niebezpiecznego dla HPV 18? Powiedzieliśmy już, że ten rodzaj wirusa brodawczaka ludzkiego należy do kategorii wysoce onkogennych. Co więcej, jest to dość powszechna infekcja, która przez długi czas może ukrywać się w ciele, niszcząc zdrowe komórki, zmieniając ich informacje genetyczne i popychając je do niekontrolowanego rozmnażania.
Według różnych danych od 70 do 90% mieszkańców świata to nosiciele różnego rodzaju infekcji wirusem brodawczaków. Wśród kobiet, u których zdiagnozowano raka macicy, 2/3 było nosicielami wirusów typu 18 i 16, co wskazuje, że te typy wirusa HPV są najbardziej niebezpieczne.
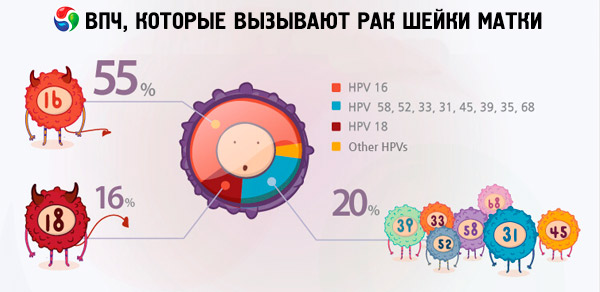
To właśnie typy HPV typu 18 i 16 często prowadzą do rozwoju nowotworów złośliwych na tle takich chorób, których ludzie bez wirusa nie powodują takich powikłań. Na przykład erozja lub dysplazja szyjki macicy jest spowodowana przez typy HPV 16 i 18, które mogą nagle przejść do raka szyjki macicy. Kobiety, które mają wysoce rakowe typy wirusa brodawczaka, nie są identyfikowane, mogą żyć z tymi patologiami przez wiele lat bez większego ryzyka dla życia.
Ale jakie pasożyty to te, które nie tylko żyją kosztem człowieka, ale także stopniowo go zabijają? Spójrzmy na wirusa brodawczaka z punktu widzenia biologii.
Komplikacje i konsekwencje
Wirus brodawczaka ludzkiego jest jednym z najczęstszych zakażeń układu moczowo-płciowego. Ale chociaż choroba nie ma zewnętrznych objawów, nie można jej wykryć bez specjalnych badań. Stwierdzenie, że jest to złe, jest niemożliwe, ponieważ nie ma jeszcze żadnych przejawów, jest zbyt wcześnie, aby wyciągać wnioski na temat możliwych konsekwencji. Istnieje możliwość, że choroba w ogóle się nie ujawni, co oznacza, że jej leczenie nie będzie miało sensu, ponieważ nawet brodawki, które pojawiły się na ciele i śluzówce, mogą z czasem zniknąć.
Czytaj także:
Diagnostyka
Gdy objawy pojawiły się już, a pacjent idzie do lekarza o nich lub w połączeniu z innym problemem, ginekologa lub urologa podczas badania fizykalnego jest wymagane, aby zwrócić uwagę na pojawienie się wzrostów w takich nietypowych miejscach jak genitaliów i odbytu. Jeśli takie nowotwory pojawiają się w jamie ustnej (krtań i strun głosowych), ich pojawienie się może być interesujące zarówno dla terapeuty, jak i laryngologa.
Kobiet, badanie podejrzewa wirusa brodawczaka mogą wchodzić w identyfikacji nadżerek (zwłaszcza jego przedłużona brak leczenia) rozrostowych procesy wchodzące do kanału szyjki, torbielowate formacji aktywność jest zwiększona wielkość. U mężczyzn urolog lub androlog będzie zwracał uwagę na pojawianie się plam i płytek w obszarze głowy i ciała członka.
Fizyczne badanie miejsca uszkodzenia pozwala podejrzewać (z wystarczającą dokładnością) infekcję wirusa brodawczaka. Ale lekarz nie jest w stanie określić, jaki szczep wirusa spowodował pojawienie się określonych zewnętrznych objawów. Zazwyczaj, gdy HPV 18 lub 16 typu śluzowej pojawiają się brodawki płaskie, lecz faktycznie w większości przypadków, jeden pacjent ujawniła kilka szczepów wirusa, i w związku z tym może pojawić się na błonach śluzowych i narządów kłykcin (jeden lub wiele), oraz brodawki odbytu i narządów płciowych.
W takich okolicznościach bardzo trudno jest ustalić, które typy wirusa ma dany pacjent. Trzeba to jednak zrobić, ponieważ oprócz bezpiecznych szczepów o niskiej rakowatości można wykryć typy o średniej lub wysokiej onkogenności, które mogą przekształcić nieszkodliwy nowotwór w guz nowotworowy.
Rozpoznanie HPV to nie tylko zewnętrzne badanie. Aby zidentyfikować wirusa w ciele i określić jego typ, należy:
- Badanie tkanek błony śluzowej wewnętrznych narządów płciowych za pomocą specjalnego mikroskopu (kolposkopia). Ta metoda pozwala dokładnie rozważyć uszkodzenia i zidentyfikować nie tylko brodawki narządów płciowych (są one zwykle postrzegane gołym okiem), ale także płaskie. Podczas kolposkopii lekarze mogą dokładnie badać tkanki w procesach dysplastycznych i ich reakcji na specjalne odczynniki (test Schillera): roztwór Lugola lub ocet (3% roztwór wodny). Jeśli istnieją złośliwe komórki, dotknięty obszar zyskuje białawy odcień.
- Mikroskopia smugi (badanie cytologiczne biomateriału pobranego z powierzchni błony śluzowej pochwy, kanału szyjki macicy lub cewki moczowej). Cytologia w przypadku infekcji wirusem brodawczaka nie odgrywa decydującej roli w diagnozowaniu choroby. Niemniej jednak pozwala nam zidentyfikować zmodyfikowane komórki (koylocyty i diskuratyki) oraz ich liczbę, aby ocenić stopień rozwoju złośliwego procesu.
- Badanie histologiczne - jest to również mikroskopia tkanek, ale nie ma biomateriału śluzu i kawałek dotkniętych naskórek oraz głębsze tkanki pobrane podczas ginekologicznej lub urologicznej egzaminu (biopsja). Taka analiza jest przeprowadzana, jeśli cytologia wykazuje wątpliwy lub pozytywny wynik. Jest to najdokładniejsza metoda wykrywania raka.
- Badanie krwi na obecność przeciwciał. Badanie to ma charakter orientacyjny nawet w przypadku, gdy nie ma jeszcze zewnętrznych objawów infekcji wirusowej, ale wirus wszedł już do organizmu człowieka i może krążyć hematogennie (przez krew). Badanie pozwala zidentyfikować wirusa brodawczaka ludzkiego, ale nie jest w stanie określić stopnia infekcji (ilościowe wskaźniki wirionów) i rodzaju samego wirusa z absolutną dokładnością.
- Test PAP. Badanie to dotyczy nie tylko kobiet z podejrzeniem raka szyjki macicy, ale także wykrywających HPV 18 u mężczyzn. Podobnie jak zmiany dysplazji, nowotwory na penisie są smarowane 3% r-rumem kwasu octowego. Pozytywny wynik testu z HPV 18 będzie wskazywał prawidłową retikulum naczyniowe w obszarze stosowania odczynnika.
- Test HPV Digene lub metoda hybrydowa. Innowacyjna technika pozwalająca odróżnić wysoce skrzepnięte szczepy wirusa brodawczaka od niskogenogennych. Są 2 testy. Jeden (395) identyfikuje typy HPV o niskiej onkogenności, a drugi (394) - o wysokiej onkogenności, w tym HPV 18 i 16.
Zazwyczaj badania te prowadzone są w połączeniu z analizą cytologiczną rozmazu.
- PCR (reakcja łańcuchowa polimerazy, PCR-test) - Nie jest to nowe, wiele razy okazały metoda identyfikowania wysokie ryzyko typów wirusa brodawczaka ludzkiego z: HPV 18, 16, 31, 33, 56, itd., Co pozwala na identyfikację już niebezpiecznych chorób wczesne etapy. Jako biomateriał użyj rozmazu z błoną śluzową, rzadziej krwi lub moczu.
Do tej pory testowanie PCR jest najbardziej popularną i dokładną analizą, która pozwala izolować DNA wirusa. Określa nie tylko rodzaj i typ wirusa, ale także jego ilość.
Struktura testu PCR wyróżnia:
- PCR jakości HPV 16 i 18 (definicja wysoce onkogennych szczepów wirusa)
- PCR wirusa HPV z genotypowaniem (określenie genotypu wirusa, który jest niezbędny do skutecznego leczenia, biorąc pod uwagę odporność wykrytego szczepu na produkty lecznicze),
- PCR HPV 18 jest ilościowy (określający stopień zakażenia lub liczbę wirionów) i niektóre inne warianty badania, w tym połączone.
Jakościowy rodzaj badań pozwala nam określić jedynie obecność określonego szczepu wirusa w ciele. Wyniki dekodowania dla wirusa HPV 18 lub innego typu zawierają jedno ze słów: "pozytywny" lub "negatywny". Na przykład, HPV 16 18 dodatni (+), jeśli fragmenty DNA wirusa zostały wykryte w biomaterze lub ujemny (-) HPV 16 18, jeśli żaden nie został znaleziony.
Aby dowiedzieć się, jak poważna jest sytuacja w wykrywaniu wysoce genogennych szczepów wirusa, potrzebna jest dodatkowa analiza ilościowa. Tutaj wszystko będzie zależeć od odporności człowieka (zarówno ogólnej, jak i lokalnej). Im słabszy układ odpornościowy, tym więcej wirionów w biomaterianie zostanie wykryte.
Analizator testu PCR umożliwia wykrywanie ponad 0,3 kopii DNA HPV na ml, co jest uważane za normę dla HPV 18, ponieważ mniej kopii nie ma już znaczenia klinicznego i nie może powodować poważnej patologii.
Samo wykrycie minimalnej liczby DNA z wirusa brodawczaka wskazuje na dobrą odporność. Nie można jednak wykluczyć, że infekcja mogła pojawić się całkiem niedawno (w tym przypadku wynik PCR zostanie ogłoszony wątpliwym), dlatego po pewnym czasie, na zalecenie lekarza, konieczne jest przeprowadzenie drugiej analizy.
Jeśli chodzi o raka szyjki macicy, 16 i 18 rodzajów infekcji wirusem brodawczaka najczęściej pojawiają się w wynikach badań. Jaka jest różnica między HPV 16 i HPV 18, ponieważ oba typy wirusów są uważane za wysoce koenotyczne i są oskarżane o rozwój raka macicy? Trzeba powiedzieć, że stopień onkogenności u tych szczepów wirusa nie jest taki sam. Według niektórych źródeł internetowych, wirus HPV 16 jest najbardziej niebezpieczny, nie uwzględnia 50% przypadków wykrycia onkologii, podczas gdy HPV 18 staje się winowajcą tej niebezpiecznej choroby tylko w 10% przypadków.
Jednak zagraniczni naukowcy, szereg badań doszli do wniosku, że winowajcą inwazyjnych raków gruczołowych (czyli ten rodzaj raka szyjki macicy zidentyfikować lekarzom większość pacjentów), w większości przypadków staje się taka sama HPV-18, oraz w tych przypadkach, gdy wykryte oba szczepy Wirus, 18 rodzaj przyczynia się do szybkiego postępu choroby. W przypadku nieinwazyjnych rodzajów raka gruczołowego wpływa nie tylko na układ rozrodczy, ale także inne narządy, prowadząc rolę HPV-16.
Pojawienie się pierwszych procesów dysplastycznych w macicy w czasie badań w niektórych przypadkach obserwuje się przed wprowadzeniem do genomu HPV 16 w komórce, co wskazuje na to, że połączenie tego typu wirusa komórek żywego organizmu nie jest warunkiem koniecznym dla rozwoju choroby. Proces patologiczny rozpoczyna się jeszcze przed pojawieniem się pierwszych znaków.
Jednak rozwój ciężkiego klasy 3 dysplazji szyjki macicy często przechodzi w inwazyjnym rakiem, w większości przypadków, rozumie się integracji HPV 18 i innych typów wirusa brodawczaka ludzkiego z zakażenia powodującego procesy patologiczne w macicy (HPV wysokiego ryzyka, 31, 33, 52b, 58 i nizkoonkogennye HPV 6 i 11 ) wewnątrz komórki. Jest to konieczne, aby przenieść ją do swojej informacji genetycznej, informacje, które później zmienia swoje właściwości i zamieniają się w raka.
Ale nawet wprowadzenie wysoce jonogennego wirusa do komórki nie zawsze powoduje raka. Tylko u 1 na 100 kobiet z dysplazją rozpoznano raka szyjki macicy. Wszystko zależy od długości pobytu wirusa w organizmie i jego zdolność do prowadzenia ekspresji E6 rakotwórczego genu i E7 (wprowadzenie do genomu komórki gospodarza i transmitowania informacji do powodowania mutacji) mechanizm aktywacji transformacji żeński hormon płciowy estradiolu 16α OH steron, obecność lub nieobecność wielokrotnego mutacyjne uszkodzenie chromosomów żywej komórki. Tak więc, rak chorobą, przed zakażeniem wirusem brodawczaka powstać tylko w interakcji kilku czynników jednocześnie tworząc podatny grunt dla rozpoczęciem procesu transformacji złośliwej komórek.
Zapobieganie HPV typ 18
Infekcja palillovirusem jest problemem bliskim wielu osobom. I powiedzieć, że odpowiednie zasoby internetowe, gdzie ci, którzy ujawniają High- typy wirusa dzielące ich nieszczęście i zapytać o radę, w jaki sposób stać się, jak radzić sobie z tych małych pasożytów, które mogą spowodować straszliwe choroby.
Nie mniej zainteresowani są ci ludzie z rodziny lub bliscy przyjaciele, których zidentyfikowano nosicieli wirusa. Na ich stanowiskach panuje troska o życie krewnych i przyjaciół, ale jednocześnie martwią się o swoje zdrowie, rozumiejąc, że wirus jest dość zaraźliwy. Chociaż głównym sposobem przekazywania uważany jest za seksualne (oprócz obecności objawów zewnętrznych), a co za tym idzie, istnieje niebezpieczeństwo, głównie dla partnerów seksualnych, ludzie rozumieją, że wiriony HPV można wykryć we krwi lub innych płynów ustrojowych i uwalniają pacjenta. To właśnie przeraża wielu, zmuszając ich do ograniczenia komunikacji z nosicielem wirusa.
W rzeczywistości ryzyko przeniesienia infekcji przez kontakt jest minimalne. Nie ma dokładnych dowodów na to, że sposób kontaktowania się z domem jest na ogół istotny w tym przypadku, dlatego lekarze na ogół nie biorą tego pod uwagę. W pocałunkach wirus można przenosić tylko pod warunkiem, że jeden z partnerów ma nowotwory brodawczaka w gardle, ale także tam zazwyczaj dzieje się w wyniku seksu oralnego. Oznacza to, że wszystko ponownie redukuje się do kontaktów seksualnych: doustnych, dopochwowych i doodbytniczych, które mogą osadzać wirusa w odbytnicy.
I znowu, obecność wirusa w ciele nie świadczy o tym, że dana osoba zostanie później klientem kliniki onkologicznej. Wystarczy przypomnieć fakt, że tylko wśród kobiet z HPV 16 lub 18 tylko 1% rozwija się z rakiem szyjki macicy, więc nie należy specjalnie zabijać się z powodu zarażenia wirusem i z góry ukrócić życie. Depresja i niepotrzebne zmartwienia mogą tylko zaostrzyć sytuację.
O wiele bardziej logiczne jest regularne odwiedzanie ginekologa lub dermatologa, poddanie się zaleconemu leczeniu i bardziej selektywne wybieranie partnera seksualnego.
Jakie środki zapobiegawcze można zalecić tym, którzy nie mają zakażenia wirusem brodawczaka, aby nie znaleziono go w przyszłości:
- Raz w roku lub lepiej w ciągu pół roku, musisz przejść badanie u ginekologa (kobiety) lub urologa / androloga (mężczyzn), nawet jeśli nie ma żadnych objawów choroby. Szczególnie ważne jest badanie tych, którzy już mieli przypadki raka w rodzinie, co wskazuje na predyspozycje do nich.
- Zalecamy ostrożniejsze wybieranie partnera seksualnego. Niech to będzie jeden, ale niezawodny partner, który nie popadnie w bok, niż wiele wątpliwych. Należy pamiętać, że osoba może nawet nie podejrzewać o swoją chorobę, ale już jest źródłem niebezpieczeństwa, będąc nosicielem wirusa. Na przykład kobiety nie mogą zwizualizować stanu błony śluzowej wewnętrznych narządów płciowych, co oznacza, że nawet pojawienie się wewnętrznych kłykcin może pozostać niezauważone przez długi czas. Człowiek, nawet w przypadku braku zewnętrznych objawów, powinien zrozumieć, że dla partnera o osłabionej odporności nadal jest czynnikiem ryzyka infekcji, ponieważ nawet 1 wirion jest w stanie następnie odtworzyć ogromną liczbę klonów.
- Jeśli u jednego z partnerów seksualnych zdiagnozowano HPV 18 lub 16, ale podczas zaostrzenia infekcji, powinien ograniczyć kontakt seksualny do momentu ustąpienia objawów. W przyszłości zaleca się stosowanie tak niezawodnej ochrony przed różnymi infekcjami, takimi jak prezerwatywa. Pozostaje pytanie, czy prezerwatywa może całkowicie opóźnić rozprzestrzenianie się infekcji, ale ryzyko infekcji jest znacznie mniejsze, co również jest ważne.
- Higiena intymna przed i po stosunku jest również uważana za środek zapobiegawczy infekcji. Dotyczy to nie tylko wirusów, ale także nie mniej groźnych infekcji, które powodują choroby przenoszone drogą płciową.
- Silna odporność jest głównym warunkiem zdrowia organizmu, ponieważ nasz system odpornościowy, jeśli jest odpowiednio obsługiwany, może chronić nas przed różnymi przeciwnościami. Nawet jeśli wirus brodawczaka typu high-coagulant może przeniknąć do tkanek organizmu, układ odpornościowy nie pozwoli im się rozmnażać i wywoływać procesów patologicznych. Każda infekcja może wykazywać aktywność w ciele tylko na tle zmniejszonej odporności. Musimy więc najpierw zadbać o zdrowie układu odpornościowego.
Prawidłowe odżywianie, zdrowy i aktywny tryb życia, unikanie szkodliwych nawyków, procedur Hartowanie natychmiastowego leczenia jakiejkolwiek choroby, aby zapobiec ich przejście do przewlekłych kiepskie piwo upośledzenia układu odpornościowego - jest gwarancją silnego układu odpornościowego i profilaktyki chorób wirusowych dowolnej etiologii.
- Ponieważ stres jest uważany za silny czynnik osłabiający obronę organizmu, konieczne jest nauczenie się prawidłowego reagowania na stresujące sytuacje. Jeśli dana osoba nie poradzi sobie sama ze swoimi uczuciami i emocjami, nigdy nie jest to wstyd zwrócić się do specjalisty od pomocy psychologicznej, która od dawna praktykowana jest w innych krajach, ale wciąż nie będzie modna w naszej ojczyźnie.
- Szczepienie jest jednym z najbardziej niezawodnych sposobów zapobiegania różnym infekcjom. Obecnie wiele szczepionek wynaleziono z różnych chorób, a infekcja wirusem brodawczaka nie jest wyjątkiem. A jeśli przed szczepionką działały głównie HPV typu 6 i 11, dzisiaj istnieje już kilka szczepionek zdolnych do zapobiegania zakażeniu wysoce współistniejącymi typami 16 i 18 HPV.
Porozmawiajmy więcej o szczepieniach, które nie powinny być traktowane jako środek leczniczy, ale jako środek zapobiegawczy infekcji wirusowej. W innych krajach praktyka ta została już ustalona na szeroką skalę. Na przykład w Finlandii szczepionka przeciwko HPV jest obowiązkowa dla wszystkich dziewcząt, które mają 10 lat.
Szczepienia są dobrowolne w naszym kraju. Lekarze mogą zaoferować tylko taki środek zapobiegania, a osoba już obserwuje, czy może sobie pozwolić na zakup szczepionki, której koszt wynosi od 750 hrywien i więcej.
Do tej pory nasi rodacy lekarze oferują w zasadzie 2 rodzaje szczepionki, aby zapobiec infekcji papiloomavirusa główne rodzaje nowotworów, które powodują w błonie śluzowej narządów płciowych (6,11, 16 i 18). Ta szczepionka to "Gardasil" i jej tańszy odpowiednik "Cervarix".
Kurs zapobiegawczy składa się z 3 zastrzyków. Przerwa między pierwszym a drugim szczepieniem wynosi 1 miesiąc. Trzecie wstrzyknięcie wykonuje się sześć miesięcy po pierwszym. Czas trwania zabiegu wynosi około godziny, podczas której lekarze wykonują zastrzyk i obserwują reakcję ciała pacjenta. Szczepienia dzieci poniżej 18 roku życia odbywają się wyłącznie w obecności rodziców. Po pełnym przebiegu szczepienia pacjent pozostaje chroniony przez 3-6 lat, niezależnie od wieku.
Producenci szczepionek zalecają szczepienie w wieku 9-10 lat, zgodnie z instrukcją dla leków. Jednak lekarze uważają, że taki środek będzie odpowiedni dla wszystkich dziewcząt, dziewcząt i młodych kobiet w wieku od 9 do 26 lat, a także dla chłopców w wieku od 9 do 15-17 lat. W razie potrzeby mężczyźni, którzy dbają o swoje zdrowie, mogą również ubiegać się o szczepienie w młodym wieku (szczepionka "Gardasil"). Skuteczność obu szczepionek wynosi około 99%.
Trzeba powiedzieć, że jeśli infekcja jest już obecna w organizmie, szczepienie nie będzie użyteczne, ponieważ nie wpłynie to na przebieg choroby. Leczenie infekcji wirusowej powinno być już w tym celu wykonywane z innymi lekami. A szczepienie to skuteczny środek zapobiegawczy.
Ale ten środek ma swoje wady. Nastolatki, którzy przeszli szczepienia zaczynają czuć się nietykalny, zaniedbane podstawowe środki antykoncepcji (prezerwatywy, mówimy), naprawdę nie myśli o zdrowie swoich partnerów seksualnych, „zbierać” partnerów seksualnych, etc., wierząc, że nie byli w niebezpieczeństwie. Z czasem takie zachowanie może stać się nawykiem, ale szczepionka ma ograniczony czas trwania, a lekarze zwykle udzielają gwarancji na 99% przez 3 lata. Ponadto takie bezkrytyczne zachowania seksualne mogą prowadzić do zakażenia wirusem brodawczaka.
Prognoza
Prognozowanie chorób wywołanych zakażeniem wirusem brodawczaka zależy od wielu czynników, z których głównymi są predyspozycje dziedziczne i hormonalne. Jest to szczególnie ważne w przypadku kobiet, które straciły syntezę żeńskiego hormonu estrogenu i jego metabolizmu. Im wcześniej wykryje się infekcję, tym łatwiej jest zapobiec nieprzyjemnym i niebezpiecznym konsekwencjom jej reprodukcji.
Ale nawet jeśli pacjent ma już zewnętrzne objawy choroby, nie jest to powodem do paniki. Po pierwsze, w przypadku braku zakażenia wirusem HIV choroba ustępuje nawet po zastosowaniu immunomodulatorów, zwłaszcza jeśli jest ona wstępnie kondycjonowana za pomocą utworzonych kłykcin i brodawek odbytowo-płciowych. Najgorsze jest rokowanie u osób z niedoborem odporności, ponieważ ich organizm po prostu nie jest w stanie zwalczyć infekcji, więc wszelkie choroby zakaźne u takich pacjentów przebiegają z powikłaniami.
Po drugie, pojawienie się brodawki narządów płciowych lub rozwój procesów dysplastycznych w macicy jeszcze nie mówi o onkologii. Zwykle trwa to co najmniej 5 lat zanim złośliwy nowotwór zostanie złośliwy. W tym czasie można pomyślnie przejść więcej niż jeden cykl leczenia, co może zapobiec tak groźnym konsekwencjom.
Inną sprawą jest to, że kobieta po zakażeniu wirusem brodawczaka nie pokazuje się lekarzowi w ciągu tych 5-10 lat, a choroba postępuje. Ale nawet tutaj jest jeden punkt, niebezpieczeństwo raka szyjki macicy jest często zbyt przesadzone. Jeśli choroba zostanie wykryta w pierwszym etapie, współczynnik przeżycia w tym przypadku wynosi 90-92%, co jest znacznie wyższe niż w wielu innych nowotworach. Jednak na trzecim etapie prawdopodobieństwo skutecznego leczenia zostało już zmniejszone trzykrotnie.
Trzeba powiedzieć, że kobiety (nie wspominając już o mężczyznach) mają czas, aby zapobiec możliwym powikłaniom HPV 18. Proces ten nie rozwija się szybko, co oznacza, że zawsze istnieje szansa, aby go zatrzymać przed wystąpieniem smutnych konsekwencji. I chociaż usunięcie wirusa z organizmu jest bardzo problematyczne, zawsze istnieje możliwość zminimalizowania jego negatywnego wpływu.
Trochę historii
Do końca dziewiętnastego wieku ludzkość była zagubiona. Ludzie byli chorzy i umierający, ale lekarze nie mogli zrozumieć, co spowodowało coraz więcej nowych chorób, które nie reagowały na leczenie za pomocą leków w tym czasie. Niektórzy ludzie zmarli na grypę, dziwne nowe narośla pojawiły się na ciele innych. A lekarze nie mogli udzielić odpowiedzi, co spowodowało te patologie, ponieważ badania laboratoryjne z tego czasu nie były w stanie zidentyfikować patogenu.
A takim nieuchwytnym patogenem były wirusy. To słowo nazywane było mikroskopijnymi cząstkami, których rozmiar był sto razy mniejszy niż rozmiar komórki bakteryjnej. Znalazłem ich rosyjski uczony Dmitrij Iwanowski w 1892 roku, chociaż nazwa nowej formy życia nadano później.
Od tego czasu zaczął się aktywnie pojawiać rozwój nauki, który w XX wieku nazywano wirusologią. W tym stuleciu odkryto wiele wirusów, które okazały się czynnikiem wywołującym żółtą gorączkę, ospę wietrzną, chorobę Heinego-Medina, ARVI i grypę, zakażenie wirusem HIV, raka itp.
Trzeba powiedzieć, że ludzkość dowiedziała się o infekcji wirusem brodawczaka nie w XIX wieku. Wzmianki o kłykcinach i brodawki można znaleźć w pismach lekarzy starożytnej Grecji (I wpne). Zauważono również, że choroba ma seksualny sposób przenoszenia zakażenia. Ale sam agent nie wykrył kłykcin przez kolejne dwa tuziny stuleci.
Fakt, że przyczyną narośli brodawkami na skórę i błonę śluzową jest wirusem stało się znane tylko w połowie XX wieku, gdy mikroskopijne cząstki mogą być izolowane z brodawki, brodawczaków, a następnie tworzy się na śluzówce narządów płciowych. Ale po raz pierwszy wirus brodawczaka został wyizolowany w 1933 roku z powodu amerykańskiego wirusologa Richarda Schoupa.
Dalszy rozwój wirusologii jako nauki pokazał, że nie ma jednego, ale kilka rodzajów HPV. Nazywane są HRC 6, HPV 18, HPV 35, HPV 69 itd. Niektóre typy, uderzając w ludzkie ciało, zakorzeniają się, ale nie pokazują się. Są prawie nas wszystkich, ale nie podejrzewamy o przenoszenie wirusa. Inne typy można nazwać nie tylko pasożytami, ale ludzkimi wrogami, ponieważ mogą powodować niebezpieczne choroby.


 [
[