Osteochondropatia
Ostatnia recenzja: 23.04.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
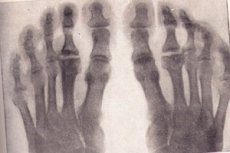
Grupa chorób o długim cyklicznym przebiegu, niedożywienia tkanki kostnej i jej dalszej aseptycznej martwicy to osteochondropatia.
Ta patologia ma charakter dystroficzny i jest ściśle związana z czynnikami genetycznymi. Według Międzynarodowej Klasyfikacji Chorób ICD 10 jest ona zaliczana do grupy XIII Choroby układu mięśniowo-szkieletowego i tkanki łącznej (M00-M99):
Osteopatia i Chondropati M80-M94:
- M80-M85 Naruszenie gęstości i struktury kości.
- M86-M90 Inne osteopatia.
- M91-M94 Chondropati.
Zgodnie z objawami radiologicznymi i wtórnymi objawami klinicznymi choroba wiąże się z resorpcją i wymianą zniszczonych obszarów kości. Aseptyczne osteochondroza charakteryzuje się cyklicznymi wymiennymi takimi procesami:
- Niezapalna (aseptyczna) martwica kości.
- Patologiczne złamanie w dotkniętym obszarze.
- Resorpcja i odrzucanie martwiczych części kości.
- Odzyskiwanie szkód.
Jeśli chora stawowa jest zaangażowana w proces patologiczny, wówczas istnieje wysokie ryzyko dysfunkcji jej funkcji. Choroba charakteryzuje się długim, przewlekłym przebiegiem. Dzięki terminowej i odpowiedniej obróbce ma korzystny wynik.
Epidemiologia
Według statystyk medycznych wiele chorób układu mięśniowo-szkieletowego wiąże się z upośledzoną strukturą i gęstością kości i najczęściej występuje u osób starszych. Ale z osteochondropatią dookoła przejawia się w okresie aktywnego wzrostu organizmu. Rozpoznano go głównie u pacjentów w wieku 10-18 lat o wysportowanej sylwetce. W tym samym czasie większość przypadków to chłopcy.
Głównym obszarem dotkniętym chorobą są kości stawów, które są narażone na zwiększone obciążenia mięśni i mikrourazy: kolana, staw biodrowy, stopy. Dorosłym pacjentom ze zwyrodnieniowymi zmianami stawów zdiagnozowano zapalenie kości i stawów, które ma kliniczny obraz podobny do aseptycznej martwicy.
Przyczyny osteochondropatia
Do chwili obecnej nie ustalono dokładnej przyczyny rozwoju zmian zwyrodnieniowych i nekrotycznych niektórych części kości. Badania wskazują, że osteochondropatia wiąże się z takimi czynnikami:
- Dziedziczna predyspozycja
- Hormonalna nierównowaga.
- Choroby endokrynologiczne.
- Wymień naruszenia.
- Częste zioła i mikrourazy.
- Choroby zakaźne.
- Niezrównoważone odżywianie.
- Upośledzona interakcja między tkanką kostną a naczyniami.
- Naruszenie układu nerwowego i regulacja przepływu krwi.
- Kończyny i kręgosłup znajdują się w nienaturalnej pozycji przez dłuższy czas.
- Zanik mięśni udowych.
- Długi odbiór niektórych grup leków.
W procesie diagnozy uwzględniane są wszystkie powyższe powody, a leczenie ma na celu zapobieganie im w przyszłości.
 [5],
[5],
Czynniki ryzyka
Istnieje wiele czynników, które znacznie zwiększają ryzyko niedożywienia tkanki kostnej:
- Dzieci i młodzież.
- Rozwinięta masa mięśniowa.
- Nadwaga.
- Płci męskiej.
- Czynnik genetyczny.
- Patologia endokrynologiczna.
- Niewłaściwe odżywianie.
- Zaburzenia metabolizmu witamin i wapnia.
- Nadmierny wysiłek fizyczny, obrażenia.
- Ogólnoustrojowa choroba tkanki łącznej.
- Zastosowanie kortykosteroidów.
- Zaburzenia neutroficzne.
- Zmiany wieku.
- Wrodzone wady narządów i układów.
- Złe buty.
Im więcej kombinacji powyższych czynników, tym większe ryzyko rozwoju osteochondropatii.
 [6],
[6],
Patogeneza
Mechanizm powstawania uszkodzeń kości i stawów nie jest w pełni zrozumiały. Patogeneza osteochondropatii wiąże się z nadmiernym wysiłkiem fizycznym i obrażeniami. Istnieje również wiele innych czynników predysponujących, które mogą być związane z rozwojem choroby:
- Zespół metaboliczny (niezmienne metaboliczne substancje).
- Hormonalna nierównowaga z powodu patologii endokrynologicznych.
- Choroby przysadki, tarczycy, jajników, nadnerczy.
- Różne choroby zakaźne.
- Niedobór magnezu, wapnia i innych korzystnych substancji w organizmie.
- Zaburzenie dopływu krwi do tkanki kostnej.
- Otyłość na każdym etapie.
- Profesjonalne sporty i częste mikrourazy.
Proces zwyrodnieniowy-dystroficzny w kościach jest ściśle związany z czynnikami dziedzicznymi. Jeśli jedno z rodziców cierpi z powodu uszkodzenia kości i stawów, wówczas pod wpływem powyższych czynników dziecko może odziedziczyć ten problem.
Objawy osteochondropatia
Istnieje kilka rodzajów osteochondropatii, z których każda ma swoje własne objawy.
Rozważ symptomy najczęstszych patologii:
- Uraz stawu biodrowego:
- Pacjenci 4-9 lat.
- Ograniczenie ruchów w stawie.
- Zanik mięśni w podudzie i udzie.
- Klęska głowy kości biodrowej.
- Silny ból w uszkodzonym miejscu.
- Ból w kolanie.
- Skrócenie obolałej kończyny o 1-2 cm.
- Bulwiaste piszczelowe:
- Pacjenci w wieku 12-15 lat, mężczyźni.
- Obrzęk w dotkniętym obszarze.
- Zwiększony ból przy intensywnych ruchach.
- Upośledzona funkcja stawu.
- Metatarsus:
- Wiek dzieci pacjentów.
- Systematyczny ból w uszkodzeniu.
- Obrzęk i zaczerwienienie skóry od tylnej części stopy.
- Ograniczenie funkcji motorycznych.
- Skrócenie drugiego i trzeciego palca dotkniętej kończyny.
- Uszkodzenie kręgów i kręgosłupa:
- Kifoza klatki piersiowej i dolnej części kręgosłupa piersiowego.
- Dyskomfort z tyłu.
- Neuralgia interpersonalna.
- Szybkie zmęczenie pleców.
- Odkształcenie danego segmentu.
Lokalizacja zespołu bólowego zależy całkowicie od obszaru uszkodzenia, a nasilenie bólu zależy od ciężkości procesu patologicznego. We wszystkich przypadkach dyskomfort zwiększa się wraz z wysiłkiem fizycznym, powodując szereg dodatkowych objawów.
Istnieje szereg objawów wskazujących na rozwój aseptycznej martwicy. Pierwsze objawy choroby obejmują:
- Aktywność fizyczna powoduje zaostrzenie bólu w dotkniętym obszarze.
- Obrzęk dotkniętych tkanek.
- Zgrzytanie stawów podczas ruchów.
- Ograniczone funkcje motoryczne i kulawość.
- Zmiany w strukturze i atrofii mięśni.
Zignorowanie powyższych znaków jest niedopuszczalne. Bez szybkiej opieki medycznej zaczynają szybko postępować, powodując ostry ból i komplikacje.
Gradacja
Choroba zwyrodnieniowa-martwicza niektórych części kości ma kilka etapów, z których każdy ma określone objawy:
- Martwica tkanki kostnej - w dotkniętym obszarze występuje łagodny ból z nieprawidłowym funkcjonowaniem kończyny. Regionalne węzły chłonne są normalne, badanie palpacyjne niczego nie ujawnia. Zmiany radiologiczne są nieobecne. Trwa od kilku miesięcy do sześciu miesięcy.
- Złamanie ściskające - kości zwisające i obszary uszkodzenia klinują się ze sobą. Występuje jednorodne zaciemnienie obszaru zmiany i brak wzoru strukturalnego na zdjęciu rentgenowskim. Ten etap trwa od 2 do 6 miesięcy lub dłużej.
- Fragmentacja - resorpcja martwych obszarów kostnych. Dotknięte obszary zostają zastąpione przez tkankę ziarninową i osteoklasty. Na zdjęciu rentgenowskim, zmniejszenie wysokości kości, a także fragmentacja dotkniętych obszarów z naprzemiennymi strefami ciemności i światła. Czas trwania od sześciu miesięcy do 2-4 lat.
- Odzyskiwanie - stopniowe przywracanie kształtu i struktury kości. Trwa od kilku miesięcy do kilku lat.
Czas trwania wszystkich etapów wynosi 2-4 lata. Jeśli zostawisz chorobę bez opieki medycznej, proces zdrowienia będzie postępował z resztkową deformacją, która prowadzi do rozwoju deformującej artrozy.
Formularze
Aseptyczna martwica może wystąpić w obszarach gąbczastych dowolnej kości. Stan patologiczny dzieli się na kilka typów, z których każdy ma swoją własną charakterystykę przebiegu i leczenia.
- Rurkowe kości (epifizie):
- Głowa kości udowej to choroba Legg-Calvet-Perthes.
- Głowa kości śródstopia I-III, mostkowy koniec obojczyka, palce rąk - choroba Kellera II.
- Krótkie rurowe kości:
- Łuska skokowa - choroba Koehry I.
- Kość obojga w dłoni - choroba Kinbek.
- Rzepak łuskowaty - choroba Pryzera.
- Ciało kręgosłupa - choroba Calvet.
- Apophyses:
- Guzowatość piszczeli - choroba Osgood-Schlatter.
- Hillock of calcaneus - choroba Haglunda-Shinza.
- Apophyseal kręgosłupy - Scheuermann-Mau choroba.
- Powierzchnia stawów - choroba Koeniga.
Aseptyczna osteochondronekroza jest podzielona na te, które są leczone lekami i wymagają interwencji chirurgicznej. Te ostatnie obejmują:
- Choroba Koeniga (kłykcia udowe).
- Choroba Diaz (kostka kostna).
- Choroba Legg-Calve-Perthesa (głowa kości udowej).
- Choroba Larsena (dolny biegun rzepki).
- Choroba Leuven'a (stawowa powierzchnia rzepki).
Sposób leczenia i rokowanie w celu odzyskania zależą od rodzaju stanu patologicznego.
Proces zwyrodnieniowy-dystroficzny w kościach ma kilka etapów. Każdy etap ma swoje własne odmiany i cechy charakterystyczne.
Rozważ bardziej szczegółowo klasyfikację osteochondropatii:
- Zaburzenia dystroficzne i martwicze w kościach rurkowych (epifizie). Ta kategoria obejmuje:
- Głowa kości śródstopia.
- Obojczyk (część kości w odcinku piersiowym kręgosłupa).
- Palce kończyn górnych.
- Uszkodzenie krótkich kości rurowych:
- Kości kostne kości łokciowej.
- Kość lunatyna dłoni.
- Rzepak łuskowaty.
- Ciało kręgów.
- Patologiczny proces w apofizach:
- Tawerna piszczeli.
- Pięta pięta
- Pierścienie apofizyczne kręgosłupa.
- Uszkodzenie powierzchni klinowatych i powierzchownych stawów:
- Stawu łokciowego
- Kostki
- Staw kolanowy
W większości przypadków choroba zwyrodnieniowa-nekrotyczna występuje u pacjentów w wieku dziecięcym i dojrzałym, wpływając na kości i stawy. Wszystkie formy choroby charakteryzują się łagodnym przewlekłym przebiegiem z dobrym wynikiem.
Osteochondropatia Leuven
Pokonanie powierzchni stawowej rzepki jest chorobą zwyrodnieniowo-nekrotyczną Leuven. Opiera się na aseptycznej martwicy rzepki i uszkodzeniu chrząstki. Patologia występuje u pacjentów w wieku 12-14 lat i jest jednostronna. Rozwija się z powodu przewlekłej mikrourazy w obszarze rzepki, z dyslokacjami, naruszeniem biomechaniki czworogłowej.
Objawy objawiają się przejściowym umiarkowanym bólem w okolicy stawu kolanowego. Ich występowanie nie zawsze wiąże się z wysiłkiem fizycznym. W tym samym czasie ruch w stawie jest bezbolesny i całkowicie zachowany.
Diagnoza polega na zebraniu anamnezy, kompleksie metod laboratoryjnych i instrumentalnych. Najbardziej przydatne informacje to CT, MRI i radiografia. Artroskopię wykonuje się w celu ostatecznej diagnozy. Leczenie jest zachowawcze. Lekarz przepisuje kurację, fizjoterapię, terapię ruchową. Dzięki szybkiemu leczeniu choroba ma korzystne rokowanie.

Komplikacje i konsekwencje
Wśród możliwych powikłań i następstw osteochondropatii pacjenci najczęściej stają przed następującymi problemami:
- Naruszenie funkcjonalności połączeń.
- Modyfikacja struktury kości.
- Ograniczenie w stawie zranionej kończyny.
- Procesy dystroficzne w stawach.
- Powolne niszczenie tkanki kostnej.
Aby zapobiec komplikacjom, należy niezwłocznie zwrócić się o pomoc lekarską i w pełni przeprowadzić wizyty lekarskie.
Diagnostyka osteochondropatia
Jeśli podejrzewa się chorobę zwyrodnieniowo-martwiczą w niektórych częściach kości, przeprowadza się kompleks laboratoryjny i instrumentalny, a także podejście różnicujące.
Rozpoznanie osteochondropatii rozpoczyna się od zebrania historii i zbadania obrazu klinicznego. Ponadto wymagane są badania krwi i testy reumatologiczne. Szczególną uwagę zwraca się na radiografię.
W początkowym stadium choroby zdjęcie rentgenowskie nie jest zbyt pouczające, dlatego wykonuje się MRI i CT w celu wykrycia najmniejszych zmian w strukturze kości. Badania diagnostyczne są również pokazywane podczas procesu leczenia w celu określenia jego skuteczności.
Analizy
Diagnostyka laboratoryjna aseptycznej martwicy jest niezbędna do określenia poziomu minerałów we krwi, markerów powstawania kości i resorpcji kości w płynach biologicznych. Ogólna analiza krwi i moczu nie ma charakteru informacyjnego podczas procesów degeneracyjnych w kościach, ale przeprowadzana jest w celu oceny ogólnego stanu organizmu i identyfikacji procesów zapalnych.
- Analiza oznaczania minerałów we krwi.
- Wapń - główny składnik kości, bierze udział w budowie szkieletu. Jego norma w krwi żylnej wynosi 2,15-2,65 mmol / l. Jeśli wartości są poniżej normy, niedobór minerałów jest kompensowany przez wymywanie z kości. Prowadzi to do stopniowego niszczenia kości i nie pojawia się na widocznym zdrowiu organizmu.
- Fosfor i magnez - oddziałują z wapniem, poprawiają jego penetrację w tkankę kostną. Przy zwiększonej wartości fosforu wapń wypłukuje się z organizmu. Normalny stosunek wapnia i fosforu wynosi 2: 1. Norma fosforu we krwi wynosi od 0,81 do 1,45 mmol / l, norma magnezu wynosi od 0,73 do 1,2 mmol / l. W przypadku naruszenia strefy wzrostu gąbczastych kości, ich wartości mogą spadać lub pozostawać w normalnym zakresie.
- Biochemiczne wskaźniki niszczenia tkanki kostnej
Białko kolagenowe, które zapewnia siłę i elastyczność tkanki kostnej, jest głównym materiałem międzykostnej substancji, która znajduje się pomiędzy płytkami kostnymi. Po pokonaniu kości białko, podobnie jak kolagen, ulega zniszczeniu, rozpadając się na kilka markerów. Substancje dostają się do krwi iw postaci niezmienionej wydalane są z moczem.
Głównymi markerami aseptycznej martwicy są: deoksypirydon (DPID), pirydynolina i Cross-Lap. Ta ostatnia to 8 aminokwasów, które tworzą kolagen zaangażowany w budowę białek.
Również podczas diagnozy analizowane są wskaźniki poprawy tworzenia kości. Najbardziej pouczający jest osteokalcyna. Substancja ta jest wytwarzana przez osteoblasty podczas tworzenia tkanki kostnej i częściowo przenika do krążenia ogólnoustrojowego. Po pokonaniu kości jego poziom wzrasta.
 [19]
[19]
Diagnostyka instrumentalna
Obowiązkowym elementem diagnostycznym w przypadkach podejrzenia osteochondropatii jest kompleks badań instrumentalnych. Techniki sprzętowe mają wiele wskazań dla:
- Ostatnio doznałem obrażeń.
- Ostry, przewlekły ból, promieniujący do innych części ciała.
- Monitorowanie skuteczności leczenia.
- Przygotowanie do operacji.
- Ocena kości i naczyń krwionośnych.
- Rentgen - podaje ogólny obraz stanu dotkniętej kości. Nie wykrywa zaburzeń krążenia. Z reguły obrazy są wykonywane w kilku rzutach w celu dokładniejszej analizy.
- Tomografia komputerowa - badanie warstwy kości i tkanek miękkich metodą "warstwa po warstwie". Określa strukturę dotkniętej kości i stan naczyń za pomocą środka kontrastowego.
- Rezonans magnetyczny - ujawnia zmiany patologiczne we wczesnych stadiach. Fale elektromagnetyczne służą do wizualizacji dotkniętego obszaru.
- Scyntygrafia - identyfikuje nieprawidłowe procesy kostne we wczesnych stadiach, zanim pojawią się na zdjęciu rentgenowskim. Najczęściej stosowany jako dodatkowa metoda do MRI lub CT. W praktyce pediatrycznej rzadko się stosuje.
- Artroskopia - pozwala dokładnie ocenić stan stawu kolanowego i wykonać dalsze taktyki leczenia. Łączy funkcje diagnostyczne i terapeutyczne. Najczęściej stosuje się go w diagnozowaniu choroby Koeniga, czyli zmian w kłykciach kości udowych.
Osteochondropatia na roentgen
Radiografia odnosi się do złotego standardu badań dla podejrzewanej zwyrodnieniowej-nekrotycznej choroby kości. Rozważ główne osteochondropatie dowolnej lokalizacji na zdjęciu rentgenowskim:
- Martwica gąbczastej kości i szpiku kostnego. Chrząstki stawowe nie są narażone na śmierć.
- Patologiczne złamanie - martwa tkanka kostna nie działa, beleczki gąbczastej substancji nie znoszą obciążenia wywieranego na nie. Istnieją oznaki deformacji kości, skrócenie i zagęszczanie na zdjęciu rentgenowskim. Ten etap trwa około sześciu miesięcy.
- Stopień resorpcji mas martwiczych za pomocą lizy. Na rentgenogramie znajdują się martwicze masy otoczone osteoklastami. Epifiza ma niejednorodną strukturę, mogą wystąpić oznaki krwotoku, a następnie zwapnienia, zmiany torbielowate.
- Na etapie naprawy, czyli przywrócenia struktury kości, radiografia pokazuje obszary oświecenia w nowo powstałej tkance kostnej spowodowane zmianami torbielowatymi.
Aby określić stadium choroby, wyniki radiografii są porównywane z klinicznymi objawami choroby.
Diagnostyka różnicowa
Przy ostatecznej diagnozie osteochondropatię odróżnia się od innych chorób objawowych. Zespół objawów choroby porównuje się z takimi patologiami:
- Deformacja artrozy.
- Gruźlica kości.
- Artretyzm.
- Miażdżyca.
- Zmiany zwyrodnieniowe-proliferacyjne kości.
- Nowotwór.
- Choroby zakaźne i zapalne.
- Zespoły kompresji i szczypania nerwów obwodowych.
Podczas przeprowadzania diagnostyki różnicowej analizowany jest zespół badań laboratoryjnych i instrumentalnych oraz określany jest etap aseptycznej martwicy.
Leczenie osteochondropatia
Zgodnie z wynikami diagnozy ortopeda opracowuje plan leczenia aseptycznej martwicy. Przede wszystkim pacjentom przepisuje się lekarstwa, które obejmują następujące leki:
- Środki przeciwbólowe
- Niesteroidowe środki przeciwzapalne.
- Aby poprawić krążenie krwi.
- Kompleksy witaminowe.
Zapobieganie
Zapobieganie naruszeniom w gąbczastej strefie wzrostu kości składa się z zestawu metod mających na celu ogólne wzmocnienie ciała, wzmocnienie ochronnych właściwości układu odpornościowego oraz dostarczenie przydatnych mikro i makroelementów.
Zapobieganie osteochondropatii składa się z następujących zaleceń:
- Zrównoważona aktywność fizyczna, aby stworzyć mięśniowy gorset i wzmocnić go.
- Ogranicz zwiększony wysiłek fizyczny.
- Unikanie obrażeń.
- Racjonalne żywienie.
- Odbiór kompleksów witaminowych i mineralnych.
- Terminowe leczenie wirusowych, zakaźnych i innych chorób organizmu.
- Noszenie odpowiednio dobranych butów z wkładkami ortopedycznymi.
- Regularne kontrole u lekarza.
Również środki zapobiegawcze obejmują regularny masaż kończyn i innych części ciała. Kiedy pierwszy ból w kościach i stawach powinien szukać pomocy medycznej w diagnozowaniu przyczyn stanu chorobowego i ich eliminacji.
Prognoza
Dzięki szybkiej diagnostyce i leczeniu osteochondropatia ma korzystne rokowanie. Ciężkie formy aseptycznej martwicy są trudne do skorygowania, a zatem mogą mieć niekorzystny wynik. Rokowanie pogarsza się znacznie wraz z rozwojem powikłań choroby.
Osteochondropatia i armia
Choroba zwyrodnieniowa-nekrotyczna niektórych części kości nie jest zwolnieniem od armii. Aby uniknąć służby wojskowej, konieczne jest przeprowadzenie badania wojskowo-medycznego, które potwierdzi obecność zaburzeń czynnościowych, które utrudniają świadczenie usług.
Lista patologii, które mogą zakazać wojsku, to choroby układu kostnego i ich komplikacje:
- Wrodzona skrzywienie kręgosłupa stałego typu.
- Ciężkie zniekształcenie klatki piersiowej z ciężką niewydolnością oddechową.
- Nabyte skrzywienie kręgosłupa z rotacją kręgosłupa.
- Niemożność utrzymania pozycji pionowej z powodu deformacji szkieletu.
- Niestabilność segmentów kręgosłupa.
- Mięśniowe osłabienie kończyn, niedowład mięśni z dekompensacją.
- Uszkodzenie silnika.
W obecności wyżej wymienionych chorób, rekrut zostaje wysłany na serię badań, które potwierdzają zmiany patologiczne: tomografia komputerowa, rezonans magnetyczny, radiografia, skanowanie radioizotopowe. Zgodnie z wynikami badań i na zakończenie komisji konsultacji lekarskich, poborowy otrzymuje zwolnienie ze służby z powodu osteochondropatii lub jej powikłań.

