Ekspert medyczny artykułu
Nowe publikacje
Mięczak zakaźny
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Przyczyny mięczak zakaźny
Czynnikiem wywołującym chorobę jest wirus mięczaka zakaźnego, który uważany jest za patogenny wyłącznie dla ludzi i przenosi się albo poprzez kontakt bezpośredni (u dorosłych - często podczas stosunku płciowego), albo pośrednio poprzez stosowanie powszechnie stosowanych środków higienicznych (myjek, gąbek, ręczników itp.).
Okres inkubacji waha się od kilku tygodni do kilku miesięcy. Czasami choroba występuje u osób z obniżoną odpornością, ciężkimi chorobami układowymi.
Wirus (MCV) jest niesklasyfikowanym typem wirusa ospy. Choroba jest szeroko rozpowszechniona i dotyka tylko ludzi. Dzieci poniżej pierwszego roku życia rzadko chorują, prawdopodobnie ze względu na odporność nabytą od matki i długi okres inkubacji.
Według licznych obserwacji, mięczak zakaźny częściej występuje u pacjentów cierpiących na atopowe zapalenie skóry i egzemę. Wynika to zarówno ze zmniejszonej reaktywności skóry, jak i długotrwałego stosowania miejscowych sterydów. Nietypowo rozległe wysypki obserwowano u pacjentów z sarkoidozą, u pacjentów otrzymujących leczenie immunosupresyjne i u pacjentów zakażonych wirusem HIV. Tak więc odporność komórkowa ma ogromne znaczenie w występowaniu i rozwoju procesu zakaźnego.
Patogeneza
Powiązania patogenetyczne nie zostały wystarczająco zbadane, ale decydującą rolę odgrywa zaburzenie czynnika wzrostu naskórka. Wirus wnika do keratynocytów warstwy podstawnej naskórka i znacznie zwiększa tempo podziału komórek. Następnie w warstwie kolczystej dochodzi do aktywnej akumulacji wirusowego DNA. W rezultacie powstaje guzek, w którego centrum następuje zniszczenie i rozpad komórek naskórka, podczas gdy komórki warstwy podstawnej nie są dotknięte. Tak więc centralna część guzka jest reprezentowana przez detrytus zawierający ciała szkliste (ciała mięczaków) o średnicy około 25 μm, które z kolei zawierają masy materiału wirusowego. Zmiany zapalne w skórze właściwej są nieznaczne lub nieobecne, ale w przypadku długotrwałych elementów mogą być reprezentowane przez przewlekły naciek ziarniniakowy.
W jaki sposób przenoszony jest mięczak zakaźny?
Molluscum contagiosum rozprzestrzenia się poprzez bezpośredni kontakt z uszkodzoną skórą lub skażonymi przedmiotami. Główne sposoby rozprzestrzeniania się molluscum contagiosum to:
- Głównym sposobem rozprzestrzeniania się mięczaka zakaźnego jest bezpośredni kontakt fizyczny z osobą zarażoną. Może to obejmować kontakt skóra do skóry z wysypką, kontakt ręka do ręki, całowanie lub kontakt seksualny.
- Wspólne przedmioty: Wirus mięczaka zakaźnego może być również rozprzestrzeniany poprzez wspólne przedmioty, takie jak ręczniki, ubrania, zabawki, baseny lub prysznice, z których korzystały osoby zakażone. Wirus może pozostać na tych przedmiotach i zostać przeniesiony na inne osoby, gdy są używane.
- Drapanie i urazy: Dotknięte obszary skóry mogą stać się źródłem wirusa poprzez działanie mechaniczne, takie jak drapanie, skrobanie lub usuwanie wysypki. Może to prowadzić do rozprzestrzeniania się wirusa na inne obszary skóry.
- Autoinfekcja: W rzadkich przypadkach mięczak zakaźny może zostać przeniesiony z jednej części ciała na drugą u tej samej osoby. Może się to zdarzyć, jeśli zakażona skóra wejdzie w kontakt ze zdrową skórą.
Ważne jest podkreślenie, że mięczak zakaźny może być łatwo przenoszony, szczególnie wśród dzieci i w sytuacjach, gdy ludzie są blisko siebie lub używają wspólnych artykułów higienicznych. Dlatego ważne jest przestrzeganie środków ostrożności higienicznych i unikanie bezpośredniego kontaktu z zainfekowaną skórą, aby zapobiec przenoszeniu wirusa.
Objawy mięczak zakaźny
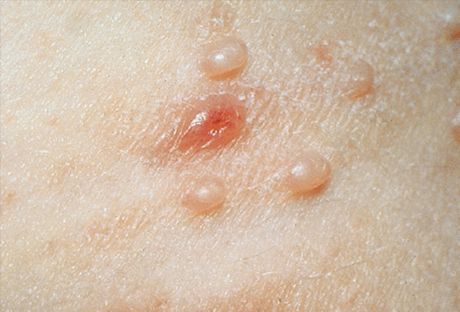
Mięczak zakaźny ma okres inkubacji od 14 dni do 6 miesięcy. Wysypka jest reprezentowana przez błyszczące perłowo-białe półkuliste grudki z pępkowym zagłębieniem w środku. Powoli zwiększając rozmiar, grudka może osiągnąć średnicę 5-10 mm w ciągu 6-12 tygodni. W pojedynczych zmianach średnica grudki osiąga znaczne rozmiary. Po urazie lub spontanicznie, po kilku miesiącach, grudki mogą ropieć i owrzodzieć. Zwykle po 6-9 miesiącach wysypka ustępuje samoistnie, ale niektóre utrzymują się do 3-4 lat. Wysypka jest najczęściej zlokalizowana na twarzy, szyi, tułowiu, szczególnie w pachach, z wyjątkiem infekcji przenoszonych drogą płciową, kiedy to zwykle dotknięta jest okolica anogenitalna. Elementy mogą być również zlokalizowane na skórze głowy, wargach, języku, błonie śluzowej policzków, na dowolnej części skóry, w tym nietypowej lokalizacji - skórze podeszew stóp. Grudki mogą pojawiać się na bliznach i tatuażach.
W miejscach wprowadzenia wirusa pojawiają się pojedyncze lub liczne, gęste, błyszczące, bezbolesne, różowe lub szarożółte guzki, których wielkość waha się od ziarna prosa do grochu. W środku elementu znajduje się charakterystyczne zagłębienie. U dzieci najczęściej występują na twarzy, szyi, grzbietach dłoni i mogą być rozrzucone losowo na całej skórze lub grupowane w oddzielne ogniska.
U dzieci poniżej 10 roku życia mięczak zakaźny najczęściej lokalizuje się na twarzy. Tutaj wysypki najczęściej lokalizują się na powiekach, w szczególności wzdłuż linii rzęs, wokół oczu, na nosie i wokół niego, na policzkach, brodzie. Oprócz twarzy często dotknięte są inne obszary - podżuchwowa, szyja, klatka piersiowa, kończyny górne, tułów, zewnętrzne narządy płciowe itp.
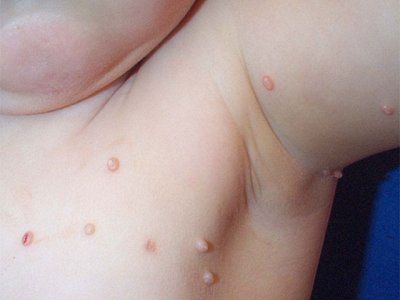
Jeśli u dzieci częsta lokalizacja na twarzy (około 1/2 wszystkich przypadków) jest wytłumaczalna i występuje powszechnie, to mięczak zakaźny u dorosłych rzadko lokalizuje się na twarzy i jest uważany za wynik osłabionej odporności (atopia, terapia immunosupresyjna, AIDS itp.). Dorośli są uważani za odpornych na wirusa, więc jego szybkie rozprzestrzenianie się na skórze, szczególnie na twarzy, a także pojawienie się form atypowych wskazują na nabyty niedobór odporności. W takich przypadkach konieczne jest wyjaśnienie wywiadu, przeprowadzenie niezbędnych badań (w tym zakażenia HIV) w celu wyjaśnienia patogenezy.
W typowych przypadkach podstawowymi elementami wysypki są niezapalne, półprzezroczyste guzki, białawo-matowe, cieliste lub żółto-różowe, wielkości główki szpilki lub ziarna prosa. Częściej takich elementów jest kilka, są one rozmieszczone w małych grupach, asymetrycznie i nie powodują subiektywnych odczuć. Małe elementy nie wykazują zagłębień pępkowych w środku i bardzo przypominają prosaki lub młode formy płaskich brodawek. Ich liczba i rozmiar powoli wzrastają i osiągają średnią wielkość grochu. Takie elementy mają półkulisty kształt, charakterystyczne zagłębienie w środku i gęstą konsystencję. Podczas ściskania guzka z boków pęsetą z zagłębienia pępkowego uwalnia się biaława, papkowata masa, składająca się z zrogowaciałych komórek naskórka, ciał mięczaków i tłuszczu. Pomaga to w diagnostyce klinicznej i mikroskopowej.
Objawy kliniczne na twarzy mogą być bardzo zróżnicowane i przypominać niektóre inne dermatozy o podobnych objawach. Oprócz typowych elementów opisanych powyżej, można również spotkać formy nietypowe. W przypadkach, gdy pojedynczy element osiąga rozmiar 1 cm lub więcej, zauważa się olbrzymią postać podobną do torbieli. Niektóre elementy (zwykle olbrzymie) owrzodziały i przypominają rogowiaka kolczystokomórkowego, owrzodziałego podstawnego lub płaskonabłonkowego raka skóry. Poszczególne elementy mogą stać się zapalne, ropne, dlatego zmieniają swój wygląd i stają się podobne do trądziku (trądzikowate), elementów ospy wietrznej (ospa wietrzna), zapalenia mieszków włosowych (podobne do zapalenia mieszków włosowych) lub czyraka (podobne do czyraka). Takie formy kliniczne stwarzają pewne trudności diagnostyczne. Jednoczesna obecność typowych guzków ułatwia diagnozę. Ropienie zwykle kończy się spontaniczną regresją tego elementu.
U osób zakażonych wirusem HIV wysypki są liczne, zlokalizowane głównie na twarzy i są oporne na tradycyjne leczenie.
U osób dorosłych, cierpiących na choroby przenoszone drogą płciową, wysypka może występować na narządach płciowych i w okolicy okołonarządowej.
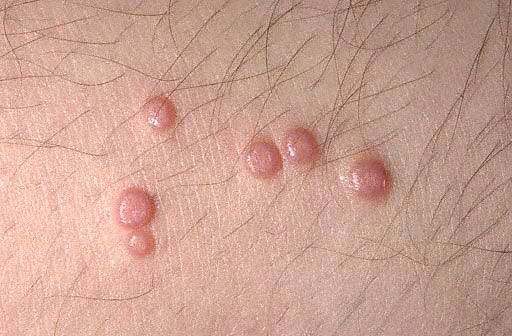
Charakterystyczną cechą guzków jest uwalnianie białej, papkowatej masy z centralnego zagłębienia grudek, gdy są ściskane pęsetą. Subiektywne odczucia są zazwyczaj nieobecne. Czasami wysypki mogą się łączyć w duże, nierówne formacje przypominające guzy („olbrzymie mięczaki”) lub znikać samoistnie.
Histopatologia
Obserwuje się charakterystyczną formację składającą się z gruszkowatych płatów. Komórki naskórka są powiększone, występuje wiele inkluzji wewnątrzplazmatycznych (ciał mięczaków), które zawierają cząsteczki wirusa. W skórze właściwej występuje niewielki naciek zapalny.
Diagnozę stawia się na podstawie charakterystycznego obrazu klinicznego. Diagnozę można potwierdzić, wykrywając charakterystyczne „ciała mięczaka” podczas mikroskopowego badania papkowatej masy wyciśniętej z mięczaka (błyszczące przy oglądaniu preparatu rodzimego w ciemnym polu mikroskopu lub barwione na ciemnoniebiesko głównymi wybawcami - błękitem metylenowym lub Romanovsky-Giemsa). W niektórych przypadkach przeprowadza się badanie histologiczne dotkniętej chorobą skóry w celu wyjaśnienia diagnozy.
Diagnostyka mięczak zakaźny
Na twarzy dzieci i młodzieży mięczaka zakaźnego różnicuje się przede wszystkim z brodawkami płaskimi, prosakami, naczyniakowłókniakami (izolowanymi i symetrycznymi), syringomą, epidermodysplazją brodawkowatą, chorobą Dariera, trichoepitheliomą, a także z postaciami atypowymi - od torbieli, trądziku, wysypki ospy wietrznej, zapalenia mieszków włosowych, czyraka, jęczmienia.
U osób w średnim i podeszłym wieku, oprócz wyżej wymienionych dermatoz, które w tej grupie wiekowej występują rzadziej, przeprowadza się diagnostykę różnicową mięczaka zakaźnego ze starczym rozrostem gruczołów łojowych, ksantelazą, ksantomą grudkową, elastoidozą guzkową z torbielami i zaskórnikami (choroba Favre'a-Racouchota), z wodobrzuszem (na powiekach), rogowiakiem kolczystokomórkowym, owrzodziałym podstawnokomórkowym lub rakiem płaskonabłonkowym skóry.
Co trzeba zbadać?
Z kim się skontaktować?
Leczenie mięczak zakaźny
Pacjenci powinni unikać odwiedzania basenów, łaźni publicznych i starannie przestrzegać zasad higieny osobistej. Wszelkie zabiegi kosmetyczne są niepożądane. Nie ma konkretnego leczenia mięczaka zakaźnego.
Leki
Leczenie mięczaka zakaźnego może obejmować stosowanie różnych leków. Oto niektóre z nich:
- Miejscowe retinoidy: Przykłady tych leków obejmują Tretinoinę (Retin-A) i Tazaroten (Tazorac). Leki te mogą pomóc przyspieszyć proces wysychania mięczaka.
- Kwas trichlorooctowy (TCA): Ten środek chemiczny można stosować bezpośrednio na mięczaki, aby je usunąć. Zabieg musi być wykonany przez lekarza.
- Imiquimod (Aldara): Ten krem można stosować w celu pobudzenia układu odpornościowego do zabijania komórek wirusa mięczaka zakaźnego.
- Imiquimod podskórny (Zyclara): Lek ten jest podobny do kremu Aldara, ale podaje się go w postaci zastrzyku podskórnego.
- Kantarydyna: Tę substancję chemiczną można stosować w leczeniu mięczaka zakaźnego, ale musi ją podać lekarz, ponieważ może powodować podrażnienie skóry.
Jak usunąć mięczak zakaźny?
Mięczaka zakaźnego można usunąć pęsetą depilacyjną i skrobaniem łyżeczką, a następnie smarować erozję 1% roztworem jodu w alkoholu. Przed usunięciem zaleca się znieczulenie miejscowe 10% sprayem lidokainy lub krótkotrwałe zamrożenie ciekłym azotem (szczególnie u dzieci). Takie leczenie nie pozostawia trwałych śladów. Najlepiej unikać diatermokoagulacji, kriodestrukcji lub laserowego niszczenia twarzy, ponieważ mogą one pozostawić zmiany bliznowate. U małych dzieci w niektórych przypadkach wskazane jest pozostawienie elementów bez leczenia lub ograniczenie się do długotrwałego zewnętrznego stosowania maści interferonowej.
Pacjenci (lub rodzice dzieci) powinni być świadomi możliwości nawrotu choroby, dlatego wszyscy członkowie rodziny, a także sam pacjent, powinni zostać zbadani 2-3 tygodnie po zakończeniu leczenia i należy wziąć pod uwagę zidentyfikowane czynniki predysponujące.
Konieczne jest usunięcie węzłów z łyżki Volkmana, diatermokoagulacja z następowym smarowaniem 2-5% roztworem jodu w alkoholu. Możliwa jest również diatermokoagulacja pierwiastków. W rozsianych postaciach choroby stosuje się leki przeciwwirusowe: proteflazyt (15-20 kropli 2 razy dziennie dla dorosłych), interferon (3-4 krople do nosa 4-5 razy dziennie) lub metisazon doustnie.
Wytyczne kliniczne
Mięczak zakaźny to choroba wirusowa wywoływana przez wirus mięczaka zakaźnego. Pojawia się jako małe, okrągłe, gładkie, grudkowe zmiany na skórze, które mogą być białe, różowe lub twarde. Wirus rozprzestrzenia się poprzez kontakt z zakażonymi pacjentami lub przedmiotami, takimi jak ręczniki lub ubrania.
Wytyczne kliniczne dotyczące leczenia mięczaka zakaźnego mogą obejmować:
- Obserwacja bez leczenia: U niektórych pacjentów mięczak może ustąpić samoistnie w ciągu kilku miesięcy do kilku lat. To podejście obserwacyjne może być sugerowane u dzieci i dorosłych z niewielką liczbą zmian.
- Ekstruzja (ekstrakcja): Jest to zabieg, w którym lekarz używa instrumentu, aby wycisnąć zawartość mięczaka. Ekstruzję wykonuje zazwyczaj lekarz lub dermatolog i może być bolesna. Może być skuteczna, ale mogą wystąpić oparzenia, blizny lub nawrót.
- Zabiegi chemiczne: Lekarz może przepisać środki chemiczne, takie jak kwas trichlorooctowy (TCA) lub podskórny imiquimod, aby pomóc w usunięciu mięczaka. Zabiegi te mogą również powodować zaczerwienienie, pieczenie i łuszczenie się.
- Leczenie chirurgiczne: W przypadku nieskuteczności innych metod można rozważyć chirurgiczne usunięcie mięczaka za pomocą nożyczek, lasera lub elektrokoagulacji.
- Zapobieganie rozprzestrzenianiu się: Ponieważ mięczak zakaźny łatwo się rozprzestrzenia, ważne jest, aby unikać kontaktu z zakażonymi obszarami skóry i przedmiotami, które mogą być skażone wirusem.
Leczenie mięczaka zakaźnego powinno być prowadzone pod nadzorem lekarza, a wybór metody zależy od liczby i umiejscowienia mięczaka, a także wieku i ogólnego stanu pacjenta. W celu uzyskania konkretnych zaleceń i recept należy zawsze skonsultować się ze specjalistą.
Lista niektórych książek i opracowań dotyczących badania mięczaka zakaźnego
- „Mięczak zakaźny: diagnoza i leczenie kliniczne” Autor: John Bordeau, MD Rok publikacji: 2012
- „Mięczak zakaźny: słownik medyczny, bibliografia i adnotowany przewodnik badawczy po odniesieniach internetowych” Autor: Health Publica Icon Health Publications Rok publikacji: 2004
- „Molluscum Contagiosum: The Complete Guide” Autor: Frederick Babinski, MD Rok publikacji: 2017
- „Epidemiologia mięczaka zakaźnego u dzieci: przegląd systematyczny” Autorzy: Seyed Alireza Abtahi-Naeini, Mahin Aflatoonian i inni Rok publikacji: 2015
- „Wirus mięczaka zakaźnego: aktualne trendy i przyszłe perspektywy” Autorzy: Anubhav Das, AK Singh i inni Rok publikacji: 2019
- „Wirus mięczaka zakaźnego: zaniedbany kuzyn wirusów ospy” Autorzy: SR Patel, G. Varveri i inni Rok publikacji: 2019
Literatura
Butov, Yu. S. Dermatovenereology. National leadership. Short edition / red. Yu. S. Butova, Yu. K. Skripkina, OL Ivanova. - Moskwa: GEOTAR-Media, 2020.


 [
[