Ekspert medyczny artykułu
Nowe publikacje
Niedrożność jelit
Ostatnia recenzja: 12.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Niedrożność jelit jest poważną patologią polegającą na całkowitym przerwaniu pasażu treści przez jelito. Objawy niedrożności jelit obejmują ból spastyczny, wymioty, wzdęcia i opóźniony pasaż gazów. Diagnoza jest kliniczna, potwierdzona radiografią narządów jamy brzusznej. Leczenie niedrożności jelit polega na intensywnej terapii infuzyjnej, aspiracji nosowo-żołądkowej i, w większości przypadków całkowitej niedrożności, interwencji chirurgicznej.
Przyczyny niedrożność jelit
| Lokalizacja | Powody |
| Okrężnica | Guzy (zwykle w zagięciu śledzionowym lub esicy), uchyłkowatość (zwykle w esicy), skręt esicy lub kątnicy, koprostaza, choroba Hirschsprunga |
| Dwunastnica | |
| Dorośli | Rak dwunastnicy lub głowy trzustki |
| Noworodki | Atrezja, skręt, pasma, trzustka pierścieniowata |
| Jelito czcze i jelito kręte | |
| Dorośli | Przepukliny, zrosty (częste), guzy, ciało obce, uchyłek Meckela, choroba Leśniowskiego-Crohna (rzadkie), zarażenie nicieniami, skręt jelita, intususcepcja spowodowana guzem (rzadkie) |
| Noworodki | Niedrożność jelit smółkowych, skręt lub nieprawidłowe zwichnięcie jelita, atrezja, intususcepcja |
Patogeneza
Ogólnie rzecz biorąc, głównymi przyczynami niedrożności mechanicznej są zrosty brzuszne, przepukliny i guzy. Inne przyczyny obejmują zapalenie uchyłków, ciała obce (w tym kamienie żółciowe), skręt jelita (obrót jelita wokół krezki), intuscepcję (włożenie jednego jelita do drugiego) i koprostazę. Niektóre obszary jelita są dotknięte w różny sposób.
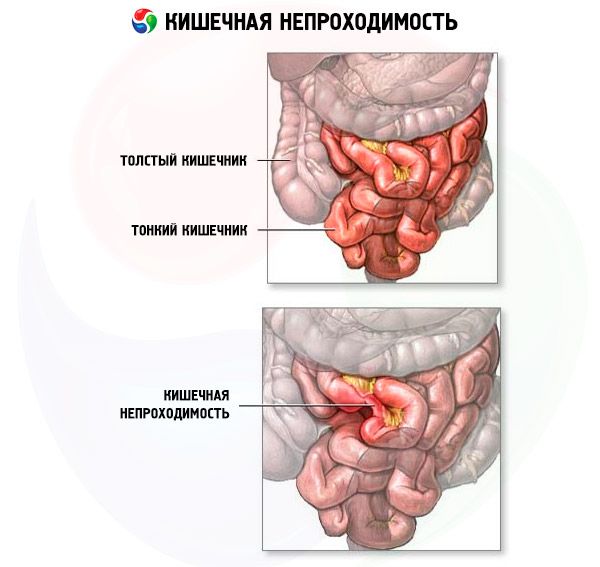
Ze względu na mechanizm powstawania niedrożność jelit dzieli się na dwa typy: dynamiczną (spastyczną i porażenną) i mechaniczną (obturacyjną - gdy światło jelita jest zablokowane przez guz, kał lub kamienie żółciowe, oraz uduszenie, ucisk naczyń, nerwów krezki jelitowej z powodu uduszenia, skrętu, guzkowania). Przy chorobie zrostowej i intususcepcji występuje niedrożność jelit typu mieszanego, ponieważ występuje zarówno niedrożność, jak i uduszenie. Według stopnia - całkowita i częściowa.
W przypadku prostej niedrożności mechanicznej niedrożność występuje bez komponentu naczyniowego. Płyn i pokarm przedostają się do jelita, wydzieliny trawienne i gaz gromadzą się powyżej niedrożności. Proksymalny odcinek jelita rozszerza się, a dystalny zapada. Funkcje wydzielnicze i absorpcyjne błony śluzowej zmniejszają się, a ściana jelita staje się obrzęknięta i przekrwiona. Znaczne rozdęcie jelita stale postępuje, zwiększając perystaltykę i zaburzenia wydzielania oraz zwiększając ryzyko odwodnienia i rozwoju niedrożności uduszenia.
Niedrożność jelit z zadławieniem jest niedrożnością z upośledzonym przepływem krwi; występuje u 25% pacjentów z niedrożnością jelita cienkiego. Zwykle jest związana z przepukliną, skrętem jelita i intususcepcją. Niedrożność jelit z zadławieniem może rozwinąć się w zawał i gangrenę w czasie krótszym niż 6 godzin. Początkowo upośledzony jest przepływ krwi żylnej, a następnie przepływ krwi tętniczej, co prowadzi do szybkiego niedokrwienia ściany jelita. Niedokrwione jelito staje się obrzęknięte i nasiąknięte krwią, co prowadzi do gangreny i perforacji. Uduszenie jest rzadkie w niedrożności jelita grubego (z wyjątkiem skrętu jelita).
Perforacja może wystąpić w niedokrwionym obszarze jelita (typowym dla jelita cienkiego) lub przy znacznym rozszerzeniu. Ryzyko perforacji jest bardzo wysokie, jeśli kątnica jest rozszerzona o średnicy >13 cm. Perforacja guza lub uchyłka może wystąpić w miejscu niedrożności.
Objawy niedrożność jelit
Objawy są wielopostaciowe, zależą od rodzaju i wysokości zmiany w jelicie (im wyżej, tym jaśniejszy obraz i szybsza zmiana stadiów), stopnia zaawansowania choroby.
Głównym objawem jest ból: skurcze, dość ostre, stale narastające, początkowo w okolicy niedrożności jelit, ale mogące nie mieć stałej lokalizacji, następnie obejmujące cały brzuch, stają się stałe i tępe, a w fazie końcowej praktycznie zanikają.
Wzdęcia (wzdęcia) są bardziej wyraźne w postaci obturacyjnej, chociaż występują we wszystkich typach, to determinują asymetrię brzucha podczas badania: w dynamicznej postaci jelita grubego - wzdęcia są równomierne w całym jamie brzusznej, w jelicie cienkim - częściej w jednym obszarze brzucha (w wysokim - w górnym piętrze, w przypadku skrętu - w środkowej części, w intususcepcji - w prawej połowie). Zatrzymanie stolca i gazów na początku choroby może nie objawiać się, szczególnie przy wysokiej niedrożności jelit, ponieważ stolec i gazy opuszczają dystalne części jelita, czasami nawet samodzielnie lub podczas wykonywania lewatyw. Przeciwnie, wymioty są bardziej charakterystyczne dla wysokiej niedrożności jelit, pojawiają się szybciej i są bardziej intensywne. Wymioty początkowo zawierają treść żołądkową zmieszaną z żółcią, następnie pojawia się treść, a na końcu wymioty nabierają kałowego zapachu. Pojawienie się ciągłych wymiotów, które nie przynoszą ulgi, jest bardziej charakterystyczne dla postaci obturacyjnej i klejącej.
Perystaltyka zależy od formy i stadium. W postaciach obturacyjnej i mieszanej początkowo obserwuje się hiperperystaltykę, czasami słyszalną z daleka i widoczną dla oka, której towarzyszy nasilony ból. Gdy proces jest zlokalizowany w jelicie cienkim, występuje wcześnie, jednocześnie z bólem, częsty, krótki, w jelicie grubym - perystaltyka nasila się później, czasami drugiego dnia, ataki są rzadkie, długie lub mają charakter falowy. Perystaltykę szczególnie wyraźnie określa się osłuchiwaniem brzucha. Stopniowo perystaltyka ustępuje, a wraz z nadejściem zatrucia zanika i nie określa się jej nawet osłuchiwaniem. Oznaką przejścia ze stadium neurorefleksyjnego do zatrucia jest pojawienie się suchego języka, czasami z „lakierowanym” jaskrawoczerwonym odcieniem z powodu odwodnienia i chloropenii.
Objawy niedrożności jelit pojawiają się wkrótce po wystąpieniu choroby: spazmatyczny ból w okolicy pępka lub nadbrzusza, wymioty, a w przypadku całkowitej niedrożności wzdęcia. U pacjentów z częściową niedrożnością może wystąpić biegunka. Silny, stały ból sugeruje rozwój zespołu uduszenia. W przypadku braku uduszenia zespół bólowy nie ujawnia się podczas palpacji. Charakterystyczna jest nadaktywna, wysokoczęstotliwościowa perystaltyka z okresami pokrywającymi się z atakami spazmatycznymi. Czasami palpacyjnie wyczuwalne są rozszerzone pętle jelitowe. Wraz z rozwojem zawału brzuch staje się bolesny, a dźwięki perystaltyczne nie są słyszalne podczas osłuchiwania lub są mocno osłabione. Rozwój wstrząsu i skąpomoczu jest niekorzystnym objawem wskazującym na zaawansowaną niedrożność obturacyjną lub uduszenie.
Objawy niedrożności jelitowej okrężnicy są mniej wyraźne i rozwijają się stopniowo w porównaniu z niedrożnością jelita cienkiego. Charakterystyczne jest stopniowe opóźnienie stolca, prowadzące do jego całkowitego opóźnienia i wzdęcia brzucha. Mogą wystąpić wymioty, ale nie są one typowe (zwykle kilka godzin po wystąpieniu innych objawów). Spazmatyczny ból w dolnej części brzucha jest odruchowy i jest spowodowany gromadzeniem się kału. Badanie fizykalne ujawnia charakterystycznie wzdęty brzuch z głośnym burczeniem. Nie ma bólu przy palpacji, a odbytnica jest zwykle pusta. W jamie brzusznej można wyczuć wolumetryczną formację odpowiadającą strefie niedrożności przez guz. Ogólne objawy są umiarkowane, a niedobór płynów i elektrolitów jest nieznaczny.
Volvulus często ma nagły początek. Ból jest ciągły, czasami kolkowy i falujący.
Gdzie boli?
Gradacja
W dynamice wyróżnia się trzy stadia: neurorefleksyjne, objawiające się zespołem „ostrego brzucha”; zatrucie, któremu towarzyszą zaburzenia gospodarki wodno-elektrolitowej, kwasowo-zasadowej, chloropenia, zaburzenie mikrokrążenia z powodu zagęszczenia krwi w większym stopniu w układzie wrotnym; zapalenie otrzewnej.
Formularze
Niedrożność jelitowa jest podzielona na niedrożność jelita cienkiego (w tym dwunastnicy) i niedrożność jelita grubego. Niedrożność może być częściowa lub całkowita. Około 85% przypadków częściowej niedrożności jelita cienkiego ustępuje po zastosowaniu środków zachowawczych, podczas gdy około 85% przypadków całkowitej niedrożności jelita cienkiego wymaga operacji.
Ze względu na przebieg kliniczny wyróżnia się postać ostrą, podostrą i przewlekłą.
Diagnostyka niedrożność jelit
Obowiązkowa radiografia u pacjenta w pozycji leżącej i stojącej zazwyczaj pozwala na rozpoznanie niedrożności. Jednak tylko laparotomia może ostatecznie zdiagnozować uduszenie; kompletne seryjne badanie kliniczne i laboratoryjne (np. pełna morfologia krwi i biochemia, w tym poziom mleczanu) zapewnia terminową diagnozę.
W rozpoznaniu choroby dużą rolę odgrywają specyficzne objawy.
- Objaw Matieu-Sklyarova - przy palpacji, przy lekkim potrząśnięciu ścianą brzucha, wyczuwalny jest hałas, rozbryzg płynu gromadzącego się w rozciągniętej pętli jelitowej - charakterystyczny dla niedrożności jelit.
- Objaw Shiman-Dansa jest charakterystyczny dla intususcepcji krętniczo-kątniczej: podczas palpacji prawy dół biodrowy staje się pusty.
- Objaw Czugajewa - przy leżeniu na plecach z nogami podciągniętymi do brzucha na brzuchu pojawia się głęboki poprzeczny pręga - charakterystyczny dla postaci uduszenia.
- Objaw Schlangego - przy palpacji brzucha w początkowym stadium postaci obturacyjnej i mieszanej obserwuje się gwałtowne zwiększenie perystaltyki jelit.
- Podczas osłuchiwania jamy brzusznej z jednoczesnym opukiwaniem można rozpoznać następujące objawy: Kivula (metaliczny dźwięk), Spasokukockiego (dźwięk spadającej kropli), Wilsa (dźwięk pękającego pęcherzyka powietrza).
Podczas badania odbytnicy, które jest obowiązkowe we wszystkich przypadkach patologii jamy brzusznej, można wykryć guz, obecność płynu w miednicy, objaw szpitala Obukhov (bańka odbytnicy jest rozszerzona, odbyt jest rozwarty - typowy dla postaci niedrożnościowej lub uduszenia), objaw Golda (palpacja rozdętej pętli jelita cienkiego). Podczas wykonywania lewatyw można wykryć objaw Zege-Manteuffla - przy niedrożności jelit esowatej nie można wprowadzić do odbytnicy więcej niż 500 ml wody; objaw Babuka jest typowy dla intususcepcji - przy pierwotnej lewatywie w wodzie do płukania nie ma krwi, po pięciominutowym palpowaniu brzucha z powtarzaną lewatywą syfonową woda do płukania ma wygląd „mięsnych resztek”.
W przypadku podejrzenia niedrożności jelit należy koniecznie sprawdzić stan wszystkich ujść przepuklinowych, aby wykluczyć uduszenie. Drugim obowiązkowym badaniem, jeszcze przed lewatywami, jest ogólne zdjęcie rentgenowskie jamy brzusznej. Patognomonicznymi objawami niedrożności jelit są: kielichy Kloibera, łuki, poprzeczne prążkowanie jelita cienkiego rozdęte gazami (najlepiej ujawnia się w pozycji leżącej w postaci objawu Caseya - rodzaju okrężnego żebrowania przypominającego "szkielet śledzia"). W niejasnych przypadkach wykonuje się kontrastowe badanie rentgenowskie jelit (pacjentowi podaje się 100 ml zawiesiny baru) z powtarzanymi badaniami przejścia kontrastu co 2 godziny. Objawami są: opóźnienie kontrastu w żołądku lub jelicie cienkim przez ponad 4 godziny. W przypadku niepełnej niedrożności jelit monitoruje się przejście kontrastu do momentu jego usunięcia do depozytu powyżej miejsca niedrożności - czasami trwa to do dwóch dni. W przypadku niedrożności jelitowej jelita grubego wskazane jest wykonanie kolonoskopii. Jeśli wystąpiła dynamiczna niedrożność jelit, konieczne jest ustalenie przyczyny, która spowodowała skurcz lub niedowład: zapalenie wyrostka robaczkowego, zapalenie trzustki, zapalenie krezki, zakrzepica lub zator naczyń krezkowych i inne ostre patologie jamy brzusznej.
Na zwykłym zdjęciu rentgenowskim seria rozdętych pętli jelita cienkiego przypominających drabinę jest charakterystyczna dla niedrożności jelita cienkiego, ale ten wzór może być również widoczny w przypadku niedrożności prawej okrężnicy. Poziome poziomy płynu w pętlach jelita można zobaczyć, gdy pacjent znajduje się w pozycji wyprostowanej. Podobne, ale mniej wyraźne wyniki radiograficzne można zobaczyć w niedrożności porażennej jelit ( niedowład jelit bez niedrożności); różnicowanie niedrożności jelit może być trudne. Rozdęte pętle jelitowe i poziomy płynu mogą być nieobecne w przypadku wysokiej niedrożności jelita czczego lub w przypadku zamkniętej niedrożności uduszenia (jak może wystąpić w przypadku skrętu jelita). Zawał jelita może powodować zmianę zajmującą przestrzeń na zdjęciu rentgenowskim. Gaz w ścianie jelita (pneumatoza ściany jelita) wskazuje na gangrenę.
W przypadku niedrożności jelita grubego, prześwietlenie jamy brzusznej pokazuje rozszerzenie jelita grubego w pobliżu niedrożności. W przypadku skrętu jelita ślepego, duży pęcherzyk gazu może być widoczny w środkowej części brzucha lub w lewym górnym kwadrancie. W przypadku skrętu jelita ślepego i esicy, lewatywa z kontrastem radioaktywnym może uwidocznić zniekształconą niedrożność jako skręt „ptasiego dzioba”; ta procedura może czasami faktycznie rozwiązać skręt esicy. Jeśli lewatywa z kontrastem nie jest możliwa, można zastosować kolonoskopię w celu dekompresji skrętu esicy, ale ta procedura jest rzadko skuteczna w przypadku skrętu jelita ślepego.
Co trzeba zbadać?
Z kim się skontaktować?
Leczenie niedrożność jelit
Pacjenci z podejrzeniem niedrożności jelit powinni być hospitalizowani. Leczenie niedrożności jelit powinno być prowadzone równocześnie z diagnostyką. W tym procesie zawsze powinien uczestniczyć chirurg.
Terapia metaboliczna jest obowiązkowa i jest podobna w przypadku niedrożności jelita cienkiego i grubego: aspiracja nosowo-żołądkowa, płyny dożylne (0,9% roztwór soli fizjologicznej lub mleczanowy roztwór Ringera w celu przywrócenia objętości wewnątrznaczyniowej) i cewnikowanie pęcherza moczowego w celu monitorowania produkcji moczu. Resuscytacja elektrolitowa powinna być prowadzona na podstawie badań laboratoryjnych, chociaż w przypadku powtarzających się wymiotów stężenie Na i K w surowicy prawdopodobnie będzie niskie. Jeśli podejrzewa się niedokrwienie lub zawał jelita, należy podać antybiotyki (np. cefalosporynę trzeciej generacji, taką jak cefotetan 2 g IV).
Wydarzenia specjalne
W przypadku niedrożności dwunastnicy u dorosłych wykonuje się jej resekcję lub, jeśli nie można usunąć zmienionego chorobowo miejsca, paliatywną gastrojejunostomię.
W przypadku całkowitej niedrożności jelita cienkiego preferowana jest wczesna laparotomia, chociaż w przypadkach odwodnienia i skąpomoczu operację można opóźnić o 2 lub 3 godziny, aby skorygować równowagę płynów i elektrolitów oraz diurezę. Należy usunąć obszary określonych zmian w jelicie.
Jeśli przyczyną niedrożności był kamień żółciowy, cholecystektomia może być wykonana jednocześnie lub później. Należy wykonać zabiegi chirurgiczne zapobiegające nawrotowi niedrożności, w tym naprawę przepukliny, usunięcie ciał obcych i usunięcie zrostów. U niektórych pacjentów z objawami wczesnej pooperacyjnej niedrożności lub nawrotu niedrożności z powodu zrostów, w przypadku braku objawów brzusznych, zamiast operacji można wykonać prostą intubację jelita długą rurką jelitową (wiele osób uważa intubację nosowo-żołądkową za standardową i najskuteczniejszą).
Rozsiany rak jamy brzusznej, który zamyka jelito cienkie, jest główną przyczyną śmierci u dorosłych pacjentów z nowotworami przewodu pokarmowego. Pomostowanie anastomoz, chirurgiczne lub endoskopowe stentowanie może zapewnić krótkotrwałą poprawę.
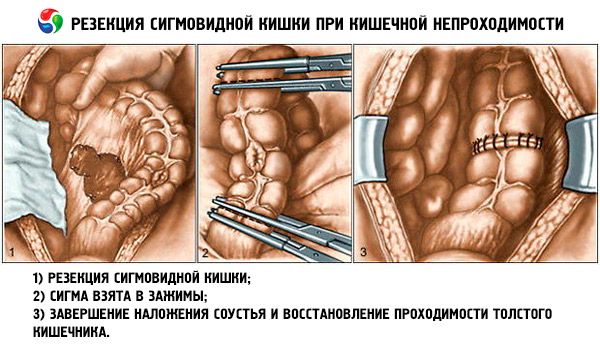
Niedrożne nowotwory jelita grubego są najczęściej leczone natychmiastową resekcją i pierwotnym zespoleniem. Inne opcje obejmują ileostomię rozładowczą i zespolenie dystalne. Czasami konieczne jest rozładowanie kolostomii z opóźnioną resekcją.
Jeśli niedrożność jest spowodowana uchyłkowatością, często dochodzi do perforacji. Usunięcie dotkniętego obszaru może być dość trudne, ale jest wskazane w przypadkach perforacji i ogólnego zapalenia otrzewnej. Wykonuje się resekcję jelita i kolostomię bez zespolenia.
Koprostaza zwykle występuje w odbytnicy i można ją rozwiązać za pomocą badania palpacyjnego i lewatywy. Jednak tworzenie się kamieni kałowych jedno- lub wieloskładnikowych (tj. z barem lub środkami zobojętniającymi kwasy) powodujących całkowitą niedrożność (zwykle w okrężnicy esowatej) wymaga laparotomii.
Leczenie skrętu jelita ślepego polega na resekcji zajętej części i zespoleniu lub unieruchomieniu kątnicy w jej normalnej pozycji z cecostomią u osłabionych pacjentów. W przypadku skrętu esicy endoskop lub długa rurka odbytnicza często mogą odbarczyć pętlę, a resekcję i zespolenie można opóźnić o kilka dni. Bez resekcji niedrożność jelit prawie nieuchronnie powraca.
Leki


 [
[