Ekspert medyczny artykułu
Nowe publikacje
Wysypka bez swędzenia
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
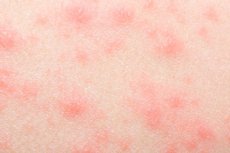
Skóra człowieka odzwierciedla wiele reakcji i procesów zachodzących wewnątrz organizmu. Nic więc dziwnego, że na skórze okresowo pojawiają się różnego rodzaju wysypki. I nie jest to tylko problem kosmetyczny: wysypka bez swędzenia może być „pierwszym dzwonkiem” rozwoju zakaźnej, toksycznej lub innej patologii. Dlatego nie można ignorować tego objawu: należy udać się do lekarza, przeprowadzić diagnostykę, znaleźć przyczynę zaburzenia i ją wyeliminować.
Przyczyny wysypka bez swędzenia
Wysypka bez swędzenia w postaci plam, pęcherzy, guzków, pryszczy itp. może wystąpić pod wpływem czynników fizycznych, chemicznych i innych. Bezpośrednimi przyczynami mogą być:
- proces zakaźny (bakteryjny, wirusowy, rzadziej grzybiczy);
- reakcja alergiczna (kontaktowa, na lek, pokarm itp.);
- choroby naczyniowe i krwi (zapalenie naczyń, białaczka itp.);
- patologie autoimmunologiczne (w szczególności toczeń rumieniowaty układowy);
- zatrucie, skutek uboczny terapii lekowej.
Przyjrzyjmy się najczęstszym przyczynom wysypek bez swędzenia.
- Odra jest chorobą zakaźną przenoszoną drogą kropelkową przez osobę chorą zakażoną wirusem odry. Wirus jest wysoce zaraźliwy, więc po kontakcie z infekcją wszystkie osoby niezaszczepione i wcześniej niezainfekowane zapadają na chorobę. [ 1 ]
- Różyczka jest wirusową chorobą zakaźną, która może być wrodzona lub nabyta. Choroba nabyta przenoszona jest drogą kropelkową, często towarzyszą jej umiarkowane objawy i rokowanie jest pomyślne. Różyczka wrodzona przenoszona jest z matki na nienarodzone dziecko przez warstwę łożyska i powoduje poważne wady rozwojowe. Różyczka jest najbardziej niebezpieczna dla kobiety w pierwszym trymestrze ciąży, w okresie układania się głównych narządów i układów dziecka. [ 2 ]
- Szkarlatyna jest chorobą zakaźną wywoływaną przez paciorkowce B-hemolizujące grupy A. Oprócz szkarlatyny bakteria ta powoduje rozwój takich patologii jak róża, streptodermia, paciorkowcowe zapalenie gardła. Droga przenoszenia zakażenia: drogą powietrzną i kontaktowo-domową. [ 3 ]
- Pseudotuberculosis (jersinioza) to bakteryjna infekcja wywoływana przez patogen Yersinia tuberculosis (prątek pseudo-tuberculosis). Objawami choroby są zwykle objawy toksyczno-alergiczne, wysypka przypominająca szkarlatynę oraz patologiczne objawy układu pokarmowego. Źródłem zakażenia są gryzonie: myszy, szczury. Zakażenie człowieka jest możliwe poprzez spożycie żywności zanieczyszczonej odchodami chorych zwierząt. [ 4 ]
- Jersinioza jelitowa to ostra infekcja wywołana przez Yersinia enterocolitica. Prawdopodobnym źródłem zakażenia jest osoba chora, gryzonie, gleba. Do zakażenia dochodzi podczas spożywania skażonego mięsa, ryb, mleka, warzyw i owoców, picia surowej wody, kontaktu z chorymi zwierzętami. Choroba atakuje układ pokarmowy, wątrobę, stawy i powoduje objawy ogólnego zatrucia. [ 5 ]
Istnieją również przyczyny niezakaźne:
- fizyczne (zimno, ciepło, promieniowanie ultrafioletowe, wibracje, ściskanie);
- kontakt (woda, kosmetyki i chemia gospodarcza, wyroby lateksowe itp.);
- żywność (nadwrażliwość na niektóre pokarmy);
- lecznicze (stosowanie antybiotyków, środków znieczulających miejscowo itp.);
- inhalacja;
- spowodowane ukąszeniami owadów;
- spowodowane procesami złośliwymi;
- spowodowane zmianami hormonalnymi (w szczególności w czasie ciąży);
- autoimmunologiczny;
- spowodowane patologiami genetycznymi.
Wysypka bez swędzenia może być również objawem zagrażającej życiu patologii, na przykład:
- meningokokemia – uogólniona postać zakażenia meningokokowego, charakteryzująca się krwotoczną wysypką, ciężkim zatruciem i szybkim rozwojem, wymagająca natychmiastowej interwencji lekarskiej; [ 6 ]
- ciężka reakcja alergiczna - wstrząs anafilaktyczny, któremu towarzyszy ostry obrzęk kończyn, gardła i języka, trudności w oddychaniu i spadek świadomości. [ 7 ]
W takich przypadkach należy natychmiast wezwać karetkę pogotowia.
Czynniki ryzyka
Do grup ryzyka wystąpienia różnych typów wysypki bez świądu zalicza się:
- osoby ze skłonnością do wzmożonego pocenia się i wydzielania sebum;
- osoby z osłabionym układem odpornościowym (np. pacjenci poddawani chemioterapii lub leczeniu glikokortykosteroidami);
- osoby często odwiedzające miejsca publiczne (siłownie, baseny itp.);
- osoby preferujące odzież i obuwie wykonane z materiałów syntetycznych, którym brakuje odpowiedniej wentylacji;
- zaniedbywanie zaleceń dotyczących higieny osobistej, korzystanie z cudzych ręczników, butów, pościeli i bielizny;
- pacjenci, u których niedawno wystąpiły procesy zakaźne i zapalne i którzy przeszli cykl terapii antybiotykowej;
- mieszkający na terenach endemicznie niebezpiecznych;
- praca w warunkach dużej wilgotności i temperatury;
- osoby cierpiące na otyłość, cukrzycę i osoby zakażone wirusem HIV.
Patogeneza
Skóra jest największym organem ludzkiego ciała. Pełni najważniejsze funkcje dla ciała: zapewnia metabolizm, termoregulację, ochronę i pojemność receptorową. Skóra składa się z następujących warstw:
- naskórek, warstwa zewnętrzna, która z kolei składa się z pięciu warstw, zapewniających głównie ochronę barierową;
- warstwa skóry właściwej składająca się z tkanki łącznej, znajdująca się pomiędzy naskórkiem a znajdującymi się pod nim narządami, od której skóra właściwa jest oddzielona tkanką podskórną;
- tkanka podskórna, reprezentowana przez luźną strukturę tkanki łącznej zawierającą wtrącenia tłuszczowe.
Warstwa rogowa zapewnia ochronę: jest pozbawiona żywych struktur i zawiera tylko martwe komórki. Jej grubość jest zmienna. Płaszcz hydrolipidowy pokrywa warstwę rogową, wzmacniając jej właściwości ochronne. Utrzymuje pewien poziom kwasowości, który normalnie wynosi 4,5-5,5. W przypadku wielu chorób skóry, takich jak wysypki bez swędzenia (grzybica, trądzik), wskaźnik kwasowości ulega zmianie.
Płaszcz hydrolipidowy ma własną mikroflorę. Może być reprezentowany przez wielokrotną symbiozę mikroorganizmów, w tym takich jak grzyby, gronkowce naskórkowe itp. Takie mikroorganizmy zapewniają stałość kwaśnego środowiska na skórze i zapobiegają zakażeniom. Jednak w pewnych okolicznościach równowaga zostaje zaburzona, a obraz bakteryjny może się przesunąć w jednym lub drugim kierunku. Ponadto funkcja bariery ochronnej może ulec pogorszeniu, co przyczynia się do zakażenia skóry. Wszystko to może wpłynąć na pojawienie się wysypki bez swędzenia.
W przypadku zmian zakaźnych mechanizm powstawania patologicznych wysypek jest nieco inny. W szczególności w szkarlatynie czynnik zakaźny wytwarza egzotoksynę, która determinuje rozwój toksycznych objawów w postaci wysypki bez świądu. W odrze powstają okołonaczyniowe ogniska zapalenia, spowodowane wirusowym uszkodzeniem śródbłonka naczyniowego, wysiękiem okołonaczyniowym i naciekiem komórkowym. Nawiasem mówiąc, patogen jest zawsze obecny w elementach wysypki w odrze.
W przypadkach niezakaźnych mówimy o innych mechanizmach patogenetycznych, w szczególności o wpływie histaminy, aktywacji układu dopełniacza, wpływie pasożytów i ich produktów. Nie wyklucza się również patologii autoimmunologicznej.
Epidemiologia
Wysypka bez świądu najczęściej dokucza osobom o nadmiernie suchej lub odwrotnie tłustej skórze, ze skłonnością do trądziku, defektów naczyniowych, przebarwień i innych zewnętrznych objawów. Pojawieniu się wysypek towarzyszą choroby ogólne, rozszerzone pory, trądzik itp. Nastolatki i pacjenci cierpiący na patologie endokrynologiczne lub trawienne często spotykają się z takimi objawami.
Nawet na pozornie idealnej skórze może pojawić się wysypka bez swędzenia, co jest związane ze zmianami hormonalnymi, stresem, niekorzystnymi warunkami środowiskowymi i innymi czynnikami, które negatywnie wpływają na organizm. Skóra problematyczna jest najbardziej podatna na wysypki.
Pojawienie się wysypki bez świądu może wystąpić w każdym wieku, ale najczęściej problem pojawia się we wczesnym dzieciństwie i okresie dojrzewania. Według statystyk objaw ten jest szczególnie często spotykany u niemowląt, a także w okresie od 12 do 25 lat, niezależnie od płci pacjenta.
Najwyższą częstotliwość patologii zakaźnych obserwuje się we wczesnym dzieciństwie. W związku z tym wysypka wywołana infekcją bez świądu jest częstsza u dzieci w wieku przedszkolnym.
Objawy
Wysypki bez swędzenia mogą się różnić w zależności od rodzaju zmiany:
- Plamki to elementy o średnicy mniejszej niż 1 cm, niewyczuwalne palpacyjnie. W istocie są to po prostu ograniczone obszary zmiany koloru, które nie unoszą się ani nie opadają w porównaniu z otaczającą tkanką.
- Grudki to wyczuwalne w dotyku, wypukłe elementy wysypki, których średnica może dochodzić do 1 cm.
- Blaszki to wysypki, które można wyczuć, ponieważ są uniesione lub zapadnięte w porównaniu do otaczającej skóry. Blaszki mogą być okrągłe lub płaskie.
- Guzki to twarde, niebolesne grudki lub wysypki, które rozprzestrzeniają się na warstwę skóry właściwej lub tkanki tłuszczowej podskórnej.
- Pęcherzyki to torbielowate wysypki zawierające przezroczysty płyn. Elementy są małe (mniej niż 1 cm) i przezroczyste. Jeśli ich rozmiar przekracza 1 cm, nazywane są pęcherzami.
- Krosty to te same pęcherzyki, ale z ropną zawartością. Ich pojawienie się jest często spowodowane infekcjami bakteryjnymi i chorobami zapalnymi.
- Pokrzywka to wypukłe wysypki ze świądem lub bez, które występują w wyniku miejscowego obrzęku. Są one również nazywane bąblami.
- Łuski to miejsca gromadzenia się cząstek nabłonka rogowego, co jest szczególnie charakterystyczne dla grzybic i łuszczycy.
- Petechie to małe krwotoki, które nie bledną ani nie znikają po naciśnięciu palcem. Takie wysypki są typowe dla meningokokcemii, patologii trombocytowych, zapalenia naczyń itp.
- Teleangiektazje to niewielkie obszary rozszerzonych naczyń krwionośnych, które pojawiają się w przebiegu chorób układowych, dziedzicznych lub w wyniku długotrwałego leczenia fluorowanymi glikokortykosteroidami.
Pierwsze znaki
Początkowy etap choroby charakteryzuje się występowaniem pewnych pierwszych objawów, na przykład:
- W przypadku odry objawy zatrucia są wyraźne: wzrasta temperatura, występują bóle głowy, stawów, mięśni. Następnie dołączają się objawy kataralne (kaszel, świąd nosa, katar, łzawienie, światłowstręt). Wysypka jest wykrywana trzeciego dnia: najpierw na twarzy i szyi, następnie na ramionach, klatce piersiowej, brzuchu, plecach, kończynach. Wysypka na twarzy bez świądu, z tendencją do rozprzestrzeniania się „od góry do dołu” jest charakterystycznym objawem odry. Wysypka może zostać zastąpiona plamami pigmentacyjnymi, które utrzymują się przez kilka tygodni. Błony śluzowe są również pokryte małymi białawymi plamami, które są szczególnie widoczne na wewnętrznej powierzchni policzków. [ 8 ], [ 9 ]
- Różyczka ma ostry początek: temperatura nieznacznie wzrasta, obserwuje się umiarkowane objawy nieżytowe, węzły chłonne powiększają się i stają się bolesne. Wysypka pojawia się również niemal natychmiast. Na początku jest to wysypka bez swędzenia na klatce piersiowej, następnie rozprzestrzenia się na brzuch i inne części ciała, w tym kończyny, twarz i plecy. Zdecydowana większość wysypki pozostaje zlokalizowana w okolicy klatki piersiowej. Elementy wysypki są matowe, bladoróżowe. [ 10 ]
- Szkarlatyna charakteryzuje się triadą objawów: wysypką skórną, gorączką i silnym zaczerwienieniem gardła z ropą pojawiającą się w szczelinach. Początek choroby jest ostry. Wysypka nie jest swędząca, ma delikatny punktowy kształt i pojawia się w ciągu kilku godzin od wystąpienia patologii i szybko (w ciągu kilku godzin) rozprzestrzenia się po całym ciele, zaczynając od twarzy, na szyi, klatce piersiowej, brzuchu i kończynach. Charakterystyczny objaw: przy lekkim przesuwaniu dłonią po powierzchni skóry odczuwa się wyraźną suchość i szorstkość, jakby ciało było pokryte „gęsią skórką”. Węzły chłonne podżuchwowe powiększają się, język najpierw staje się białawy (z nalotem), a następnie jasnoczerwony, wygładzony. [ 11 ]
- W przypadku pseudogruźlicy temperatura początkowo gwałtownie wzrasta, pojawiają się bóle brzucha i nudności, a temperatura wzrasta. Wątroba i śledziona mogą się powiększyć, mogą wystąpić bóle stawów i biegunka. Wysypka bez swędzenia występuje na całym ciele: jest czerwono-niebieskawa, drobno punktowana (przypominająca szkarlatynę), bardziej widoczna w obszarach naturalnych fałdów skórnych i ma tendencję do zlewania się. Inne charakterystyczne objawy: blady trójkąt nosowo-wargowy, objaw „rękawiczki” (wysypka na rękach bez swędzenia), „skarpetki” (wysypka na stopach) lub „kaptur” (wysypka na szyi, twarzy i obręczy barkowej). Skóra jest sucha i szorstka. Gardło jest zaczerwienione i zapalone, ale nie ma ropnego zapalenia migdałków. [ 12 ]
- Jersinioza jelitowa ma ostry początek: pacjent skarży się na ogólne osłabienie, ból brzucha, nudności i biegunkę. Wysypka bez świądu przypomina odrę. Jest zlokalizowana głównie w fałdach skórnych, po bokach ciała i w okolicy stawów. Ból głowy, ból gardła, ból mięśni i stawów oraz zatkany nos mogą również budzić obawy. Czasami powiększają się węzły chłonne i wątroba. [ 13 ]
- W chorobach niezakaźnych mogą pojawić się różne rodzaje wysypek na nogach bez świądu. Najczęściej są to białawe lub bladoróżowe pęcherze wystające ponad powierzchnię skóry. Zazwyczaj pojawiają się nagle i również znikają gwałtownie (w ciągu 24 godzin). Mają tendencję do łączenia się i tworzenia dużych zmian o nieregularnej konfiguracji.
Zanim udasz się do lekarza, ważne jest, aby zwrócić uwagę na następujące kwestie:
- jaki to rodzaj wysypki bez swędzenia (kolor, rozmiar);
- jego lokalizacja, liczebność;
- możliwy związek z jakimś wydarzeniem lub kontaktem;
- towarzyszące objawy.
Wysypka bez świądu może być różna, a sam pacjent nie zawsze będzie w stanie określić jej pochodzenie. Dlatego konieczna jest wizyta u lekarza specjalisty.
Czerwona wysypka bez świądu jest również typowa dla chorób wirusowych, w tym COVID-19. Takie wysypki nie zależą od ciężkości procesu zakaźnego i mogą pojawić się nawet u pacjentów z bezobjawowym przebiegiem choroby. Odnotowano następujące rodzaje wysypek u dorosłych bez świądu wywołanych zakażeniem koronawirusem:
- Asymetryczne plamy przypominające odmrożenia na rękach i nogach, niekiedy bolesne w dotyku. Taką wysypkę bez świądu i gorączki obserwowano głównie u chorych z łagodnym przebiegiem choroby i ustępowała ona samoistnie po około 12 dniach. Częstość występowania objawu wynosi około 19%.
- Ogniskowa, przejściowa wysypka bez świądu, w postaci małych pęcherzy zlokalizowanych na ciele i kończynach. Objaw pojawia się równocześnie z innymi objawami patologicznymi i utrzymuje się przez około 10 dni.
- Wysypka na brzuchu bez świądu, przypominająca pokrzywkę, o różowym lub białawym odcieniu. Rzadziej występuje na kończynach i dłoniach.
- Wysypki plamisto-grudkowe, które wyglądają jak spłaszczone lub wystające pęcherzyki, występują z częstością około 47%. Czas trwania występowania takich elementów wynosi około 7 dni, częściej na tle ciężkiego przebiegu zakażenia koronawirusem.
- Mała, nieswędząca wysypka w postaci niebieskawo-czerwonej sieci naczyniowej. Obserwuje się ją u 5-6% pacjentów z ciężkim COVID-19.
Lekarze zauważają, że wysypki mogą mieć zarówno podłoże zakaźne, jak i inne, dlatego objaw ten wymaga obowiązkowej diagnostyki różnicowej.
Nieswędząca wysypka u dziecka
Niewielka czerwona wysypka bez świądu to najczęstszy rodzaj wysypki, który występuje u dzieci w wieku wczesnoszkolnym, przedszkolnym i szkolnym. Małe punkciki bez treści ropnej czasami pojawiają się na głowie, pachach, pasie barkowym, brzuchu i plecach, kroczu. Taka wysypka jest typowa dla reakcji alergicznych, ale często pojawia się w wyniku przegrzania i niewłaściwej higieny. Zaniedbanie higieny skutkuje pieluszkowym zapaleniem skóry, potówką. U niemowląt wysypka bez świądu często pojawia się na głowie, ponieważ to właśnie przez skórę głowy niemowlęta regulują temperaturę.
Wysypka bez świądu występuje również przy niektórych chorobach pochodzenia wirusowego i bakteryjnego, przy szkarlatynie, odrze, białaczce. Wodnista wysypka w większości przypadków staje się objawem infekcji opryszczkowych i krostkowych, procesów alergicznych, ukąszeń owadów i ekspozycji na promieniowanie ultrafioletowe.
Pojawienie się wysypki pęcherzykowej w okolicy dłoni i stóp może wskazywać na dyshydrozę - zablokowanie gruczołów potowych lub zakażenie grzybicze.
Wysypki ropne są bardziej typowe dla chorób zakaźnych o etiologii bakteryjnej, w szczególności dla zmian wywołanych przez Staphylococcus aureus.
Co powinni zrobić rodzice, jeśli zobaczą wysypkę bez swędzenia na skórze swojego dziecka? Przede wszystkim należy dokładnie obejrzeć skórę dziecka, określić rodzaj wysypki, jej wielkość i inne cechy. Ważne jest, aby pamiętać i przeanalizować, co mogło być przyczyną problemu. Następnie należy zmierzyć temperaturę, zbadać gardło, migdałki, a następnie zabrać dziecko do kliniki lub w razie potrzeby wezwać lekarza do domu (np. jeśli istnieje podejrzenie, że dziecko jest zaraźliwe). Surowo zabrania się samodzielnego przepisywania leczenia dzieciom. [ 14 ]
Diagnostyka wysypka bez swędzenia
Leczenie wysypki bez świądu rozpoczyna się dopiero po ustaleniu faktycznej przyczyny jej pojawienia się. Nieprawidłowe podejście do leczenia może spowodować pogorszenie problemu. Rodzaj leczenia zależy całkowicie od tego, co było czynnikiem prowokującym pojawienie się wysypki.
Co można wykorzystać do diagnostyki:
- pobieranie zeskrobin ze skóry;
- pobranie próbek zawartości pęcherzyków i krost;
- pobieranie próbek krwi, moczu i kału.
W razie konieczności zalecana jest dodatkowa konsultacja u alergologa, specjalisty chorób zakaźnych, pediatry, gastroenterologa, endokrynologa i innych specjalistów.
W przypadku podejrzenia chorób zakaźnych i alergicznych zleca się odpowiednie badania:
- wykrycie immunoglobulin klasy M (przeciwciała przeciw wirusowi odry, IgM);
- oznaczenie markera pamięci immunologicznej różyczki, wykrycie pierwotnego zakażenia różyczką;
- oznaczenie markera uczulenia organizmu na antygeny paciorkowców, posiew bakteriologiczny i antybiogram biomateriału pobranego z migdałków w przypadku podejrzenia szkarlatyny;
- badania przesiewowe w kierunku alergii wziewnych, mieszanych, lekowych i pokarmowych;
- oznaczanie DNA czynnika wywołującego zakażenie grzybicze metodą PCR;
- oznaczanie przeciwciał klasy IgG dla patogenów zakażeń grzybiczych.
W zależności od wskazań konieczne może być przeprowadzenie analizy płynu mózgowo-rdzeniowego, ocena parametrów biochemicznych czynności organizmu (prób wątrobowych, wskaźników składu wodno-elektrolitowego krwi, gospodarki azotowej itp.).
Diagnostykę instrumentalną można przedstawić za pomocą następujących badań:
- radiografia (pomaga ocenić objętość dotkniętej chorobą tkanki – np. w przypadku infekcji dróg oddechowych);
- badanie ultrasonograficzne (pomaga uwidocznić narządy wewnętrzne, wykryć nowotwory patologiczne);
- tomografia komputerowa (pozwala na badanie warstwowo zmienionych chorobowo narządów wewnętrznych).
Diagnostyka różnicowa
Cechy wysypki bez świądu mają znaczenie diagnostyczne: należy zwrócić uwagę na okres występowania, dynamikę, kolejność pojawiania się, lokalizację, dystrybucję i czas trwania wysypki.
Główne różnice diagnostyczne przedstawiono w tabeli:
Odra |
Nieswędząca wysypka grudkowo-plamkowa, która ma tendencję do zlewania się i pojawia się etapami: pierwszego dnia – w okolicy twarzy, szyi, górnej części klatki piersiowej i obręczy barkowej; drugiego dnia – ciało jest całkowicie pokryte wysypką, rozprzestrzeniając się na kończyny górne; trzeciego lub czwartego dnia – rozprzestrzeniając się na kończyny dolne. Zlewanie się wysypek w okolicy twarzy prowadzi do jej obrzęku, pogrubienia powiek, zgrubienia rysów twarzy i wyraźnej zmiany wyglądu. |
Szkarlatyna |
Mała, nieswędząca, punktowa wysypka pojawia się pierwszego lub drugiego dnia choroby, zlokalizowana na zaczerwienionych obszarach szyi, górnej części klatki piersiowej i pleców. W ciągu 24 godzin rozprzestrzenia się na całe ciało. Skupisko wysypek jest obserwowane w okolicy fałdów skórnych (szyja, pachy, pachwiny, dół podkolanowy itp.). |
Różyczka |
Wysypka bez swędzenia pojawia się w ciągu 24-48 godzin od wystąpienia choroby. Szybko rozprzestrzenia się na twarz, klatkę piersiową, brzuch, plecy, ramiona i nogi. Wysypka jest drobno plamkowata, elementy mają równomierną konfigurację, bladoróżowe, obfite. Plamy nie wystają ponad powierzchnię skóry i bledną po naciśnięciu. Skupisko plam obserwuje się w okolicy wyprostu kończyn, a także na plecach i pośladkach. Tłem wysypki jest normalna skóra. Wysypka bez swędzenia nie pozostawia przebarwień i znika w ciągu 2-4 dni. |
Pseudogruźlica |
Wysypka bez świądu pojawia się pierwszego lub drugiego dnia choroby, nagle, częściej - jak szkarlatyna (mała kropka). Zakres kolorów jest od jasnoróżowego do jasnofioletowo-niebieskiego. Tło skóry również jest różne. Lokalizacja jest symetryczna. W niektórych przypadkach może występować świąd. Wysypka znika w ciągu 24 do 144 godzin. |
Zakażenie enterowirusem |
Wysypka bez świądu pojawia się nagle, na tle niezmienionej skóry. Głównymi elementami są plamy, grudki, małe punkty, krwotoki. Znikają bez śladu w ciągu 24-48 godzin. |
Meningokokemia |
Wysypka bez świądu pojawia się w ciągu pierwszych 24 godzin choroby. Jest ona różnorodna i różnej wielkości: elementy są reprezentowane przez plamy, grudki, krwotoki, „gwiazdy” o nieregularnej konfiguracji z zagęszczeniem w środku. Charakter wysypki jest stopniowy, ze wzrastającą dynamiką. Dominująca lokalizacja: pośladki, nogi. Tło skóry - niezmienione. W miarę zanikania intensywnej wysypki w niektórych miejscach tworzą się obszary martwicy. |
Dur brzuszny |
Roseolas występują jako różowe plamy o średnicy około 2-3 mm, które bledną po naciśnięciu. Pojawiają się w 8-10 dniu choroby i mają tendencję do okresowego pojawiania się. Znikają bez śladu po 24-120 godzinach. |
Zakażenie wirusem opryszczki |
Miejscowa wysypka jest obserwowana na ograniczonej powierzchni skóry, na której wcześniej pojawia się ból, pieczenie, zaczerwienienie, a dopiero potem – pęcherzyki z treścią surowiczą. Skóra jest obrzęknięta, zaczerwieniona. Po otwarciu znajdują się sączące nadżerki, pokryte strupami z następowym nabłonkowaniem. Preferowana lokalizacja: brzeg warg sromowych, nos, policzki lub czoło, pośladki i uda, przedramiona, dłonie. |
Leczenie wysypka bez swędzenia
Leczenie pacjentów z wysypką bez swędzenia jest różne i zależy od pochodzenia objawu i przyczyny jego pojawienia się.
Istnieje wiele różnych leków, które mogą skutecznie uwolnić osobę od wszelkich wysypek dermatologicznych, w tym alergicznych i zakaźnych. Wyboru odpowiedniego leku dokonuje wyłącznie lekarz, po wstępnym ustaleniu etiologii procesu patologicznego i diagnozie.
W przypadku procesu alergicznego, na przykład, leczenie rozpoczyna się od zatrzymania działania alergenu, po czym przeprowadza się eliminację objawów patologicznych za pomocą leków przeciwhistaminowych i innych leków. Zaleca się przyjmowanie takich leków jak Loratadyna, Desloratadyna, Diazolin, Suprastin. W przypadku złożonych wysypek bez świądu możliwe jest stosowanie leków hormonalnych - w szczególności maści z prednizolonem lub hydrokortyzonem.
Pacjentom z chorobami zakaźnymi przepisuje się odpowiednie leki w ramach złożonej terapii. Mogą to być antybiotyki, leki sorpcyjne i detoksykacyjne, leki przeciwwirusowe, immunoglobuliny itp. W szczególności pacjentom z bakteryjnym zapaleniem skóry o charakterze gronkowcowym lub paciorkowcowym przepisuje się antybiotyki o szerokim spektrum działania przeciwdrobnoustrojowego. Zalecane są leki makrolidowe (azytromycyna), często przepisywany jest ceftriakson. Większość pacjentów z ropnym zapaleniem skóry zauważa poprawę po regularnym leczeniu obszarów z wysypką bez swędzenia roztworami fukorcyny lub zieleni brylantowej.
Patologie wirusowe często nie wymagają specyficznej terapii. Lekarze przepisują kurację immunostymulantami, multiwitaminami, które poprawiają odpowiedź immunologiczną organizmu i sprzyjają szybkiej uldze w objawach klinicznych choroby.
Jeśli wysypka bez świądu jest spowodowana zaburzeniem pocenia, zaleca się ścisłe przestrzeganie zasad higieny osobistej, noszenie ubrań i butów wykonanych wyłącznie z naturalnych materiałów wysokiej jakości, a w razie potrzeby stosowanie pudru. Dobry efekt obserwuje się po zastosowaniu maści cynkowej, która ma działanie wysuszające.
W przypadku zakażeń grzybiczych przepisuje się odpowiednią terapię przeciwgrzybiczą lekami o ukierunkowanym działaniu przeciwgrzybiczym. Lekami z wyboru, w zależności od patogenu, mogą być Flukonazol, Ketokonazol, Klotrimazol, Terbinafina, Itrakonazol, Gryzeofulwina.
Leki
U większości pacjentów z wysypką wywołaną bakteriami bez świądu leki dobiera się empirycznie. Najczęściej wystarczy przyjmować Dicloxacillin w dawce 250 mg doustnie lub Cephalexin w dawce 500 g 4 razy dziennie. Lewofloksacyna w dawce 500 mg raz dziennie lub Moksyfloksacyna w dawce 400 mg raz dziennie doustnie nie są mniej skuteczne. Jeśli pacjent jest uczulony na penicyliny, można przepisać klindamycynę w dawce 300-450 mg doustnie trzy razy dziennie lub makrolidy:
- Klarytromycyna 250-500 mg doustnie dwa razy dziennie;
- Azytromycyna 500 mg pierwszego dnia, następnie 250 mg raz dziennie.
Leczenie nieswędzącej wysypki wywołanej zakażeniem grzybiczym polega na stosowaniu środków przeciwgrzybiczych, które są przepisywane w postaci tabletek, maści i kremów, roztworów do stosowania miejscowego. Czas trwania kuracji ustala lekarz.
Ogólnie rzecz biorąc, lekarz może przepisać następujące leki, w zależności od przyczyny wysypki nieswędzącej:
Leki hormonalne |
|
Triderm |
Mieszanina środka przeciwgrzybiczego klotrimazolu, kortykosteroidu betametazonu i antybiotyku gentamycyny. Jest przepisywany na dermatozy bakteryjne lub grzybicze, które są wrażliwe na działanie kortykosteroidów. Nie zaleca się stosowania u kobiet w ciąży. Nakładać na skórę ostrożnie, lekko wcierając, dwa razy dziennie. Możliwe działania niepożądane: suchość skóry, miejscowe zmiany skórne, zaburzenia układu hormonalnego (przy długotrwałym stosowaniu). |
Flucinar |
Maść z kortykosteroidem fluocynolonem i antybiotykiem aminoglikozydowym neomycyną. Stosowana w suchych dermatozach, zwłaszcza pochodzenia alergicznego z wtórnym zakażeniem. Stosowana na skórę dwa razy dziennie, bez bandażu. Optymalny czas stosowania nie dłuższy niż 2 tygodnie (na skórę twarzy - nie dłużej niż tydzień). Stosowana u dzieci od 2 roku życia, nie częściej niż raz dziennie, z wyłączeniem okolicy twarzy. |
Elokom |
Syntetyczny lek glikokortykoidowy mometazon. Jest przepisywany na dermatozy i atopowe zapalenie skóry u dorosłych i dzieci powyżej 2 roku życia. Maść lub krem stosuje się zazwyczaj raz dziennie. Przeciwwskazania: trądzik pospolity, ropne zapalenie skóry, pieluszkowe zapalenie skóry, zakażenia pasożytnicze i grzybicze, gruźlica, kiła, reakcje poszczepienne. |
Preparaty regenerujące, lecznicze |
|
Zastrzyki |
Stosowany w celu wyeliminowania wysypek bez swędzenia u pacjentów w każdym wieku, w tym u dzieci. Wskazania obejmują: wysypki spowodowane radioterapią, fototerapią, promieniowaniem ultrafioletowym i pieluszkowe zapalenie skóry. Maść można stosować jeden lub więcej razy dziennie pod nadzorem lekarza. Możliwe działania niepożądane: alergia. |
Zagubiony |
Kompleksowy krem przeznaczony do leczenia różnych form dermatoz i zapaleń skóry z towarzyszącą suchością skóry i wysypką. Krem jest dopuszczony do stosowania od 3 miesiąca życia, nakładany cienką warstwą na dotkniętą skórę 2-3 razy dziennie. Działania niepożądane w postaci lekkiego pieczenia występują w bardzo rzadkich przypadkach. |
Środki uspokajające na wysypkę stresową |
|
Osoby |
Ziołowy środek uspokajający, przepisywany dorosłym 2-3 tabletki trzy razy dziennie, niezależnie od spożycia pokarmu. Efekty uboczne: ogólne osłabienie, zawroty głowy, reakcje nadwrażliwości. |
Nowa Przełęcz |
Jest z powodzeniem stosowany w leczeniu dermatoz psychosomatycznych u pacjentów dorosłych i dzieci powyżej 12. roku życia. Zazwyczaj przyjmuje się 1 tabletkę trzy razy dziennie. Zalecany okres leczenia wynosi jeden miesiąc. Możliwe działania niepożądane to: senność, alergie, osłabienie mięśni, trudności w oddychaniu. |
Środki przeciwalergiczne |
|
Loratadyna |
Trójpierścieniowy lek przeciwhistaminowy przepisywany na wysypkę alergiczną bez świądu. Można go przyjmować od 2 roku życia (dawka zależy od wagi dziecka). Możliwe działania niepożądane: senność, ból głowy, zmiana apetytu, zmęczenie. |
Desloratadyna |
Lek przeciwhistaminowy drugiej generacji stosowany w przypadku wysypek alergicznych bez świądu. Dorośli i dzieci powyżej 12. roku życia przyjmują 5 mg desloratadyny raz dziennie. Zasadniczo lek w postaci syropu można stosować od szóstego miesiąca życia według indywidualnie obliczonych dawek. Działania niepożądane występują rzadko: suchość w ustach, ból głowy, zmęczenie. |
Maści przeciwgrzybicze |
|
Ketokonazol |
Nadaje się do usuwania wysypek bez swędzenia wywołanych przez dermatofity, kandydozę. Krem stosuje się na skórę 1-2 razy dziennie. Nie badano stosowania u dzieci. |
Klotrimazol |
Likwiduje wysypki wywołane przez patogeny grzybicze, takie jak dermatofity, pleśń, drożdże i grzyby dimorficzne. Krem stosuje się miejscowo 2 razy dziennie. Możliwe działania niepożądane: alergia. |
Leki przeciwwirusowe |
|
Acyklowir |
Maść przeciwwirusowa, aktywna przeciwko wirusowi opryszczki pospolitej typu 1 i 2. Stosowana w leczeniu dorosłych i dzieci powyżej 12 roku życia. Maść stosuje się co 4 godziny przez co najmniej 4 dni. Możliwe działania niepożądane: suchość i łuszczenie w miejscu aplikacji, świąd. |
Wiferon |
Maść zawiera rekombinowany ludzki interferon alfa-2b, który zapewnia immunomodulacyjne, przeciwwirusowe, antyproliferacyjne działanie leku. Dawkowanie, czas trwania i częstość stosowania są ustalane indywidualnie. Możliwe działania niepożądane: świąd, alergia. |
Zovirax |
Krem do leczenia infekcji wirusowych ust i twarzy wywołanych wirusem opryszczki pospolitej. Stosować około 5 razy dziennie, przez co najmniej 4 dni. Dzieciom wolno stosować lek od 12 roku życia. |
W przypadku patologii krwi i układu sercowo-naczyniowego możliwe jest przepisanie leków regulujących procesy krzepnięcia krwi, hematopoezę, przepuszczalność naczyń i pracę serca. W takich sytuacjach schemat leczenia jest ściśle indywidualny.
Leczenie fizjoterapeutyczne
Fizjoterapia jest aktywnie wykorzystywana w leczeniu takich patologii jak: łuszczyca, liszaj płaski, łojotokowe i atopowe zapalenie skóry, twardzina i atopowe zapalenie skóry, grzybice, opryszczka, trądzik itp. Może być stosowana zarówno w celu uzyskania efektów ogólnych, jak i miejscowych.
Aby ustabilizować stan psychoemocjonalny pacjenta, zaleca się stosowanie zabiegów uspokajających:
- elektrosen (stosowanie prądów pulsacyjnych poprzez przykładanie elektrod do obszaru głowy);
- centralna stymulacja elektryczna TES (łagodzi ból, stabilizuje procesy hemodynamiczne, poprawia regenerację tkanek);
- - hydroterapia (kąpiele z hydromasażem, masaż bąbelkowy).
Aby skorygować aktywność układu nerwowego przywspółczulnego, dochodzi do uszkodzenia zwojów przykręgosłupowych. W tym celu stosuje się terapię amplipulsową, UHF EP, induktoterapię, ultrafonoforezę prednizolonem lub hydrokortyzonem.
W celu stymulacji aktywności hormonalnej nadnerczy i produkcji kortykosteroidów, UHF EP stosuje się w strefie nadnerczy lub pośrednio przezczaszkowo. Pod wpływem pola elektrycznego o ultrawysokiej częstotliwości stymulowana jest funkcja hormonalna przysadki mózgowej, co prowadzi do stymulacji nadnerczy i uwalniania kortykosteroidów do krwi, zmniejszenia reakcji autoimmunologicznej organizmu i zahamowania procesów alergicznych.
Miejscowe procedury pomagają spowolnić reakcję zapalną, poprawić krążenie krwi, usunąć mediatory zapalne i zmniejszyć pobudzenie receptorów skórnych. W tym aspekcie istotne są następujące rodzaje fizjoterapii:
- Terapia TNC (ultratonoterapia) i darsonwalizacja;
- elektroforeza z substancjami przeciwalergicznymi, galwanizacja;
- miejscowa terapia magnetyczna;
- Naświetlanie promieniami UV obszaru objętego stanem zapalnym;
- terapia laserowa.
Wybór metody leczenia zależy od indywidualnych wskaźników. Większości pacjentów przepisuje się kombinację kilku zabiegów fizjoterapeutycznych o ogólnym i miejscowym oddziaływaniu.
Przeciwwskazaniami do fizjoterapii są:
- wszelkie nowe formacje w obszarze zastosowania;
- stany dekompensacji;
- ogólny stan pacjenta jest ciężki;
- okres gorączki;
- ostra postać gruźlicy;
- psychopatologie;
- dermatozy pęcherzowe;
- porfiria skórna;
- toczeń rumieniowaty układowy;
- nadwrażliwość na prąd elektryczny;
- okres ciąży.
Promieniowanie ultrafioletowe nie jest zalecane pacjentom z łuszczycą letnią.
Leczenie ziołowe
Tradycyjne metody terapii mogą również pomóc w pojawieniu się wysypki bez swędzenia. Jednak ich stosowanie zawsze powinno być uzgodnione z lekarzem, ponieważ niepiśmienne samoleczenie może pogorszyć problem, doprowadzić do rozprzestrzenienia się wysypki, co będzie wymagało bardziej złożonego i długotrwałego leczenia.
- Pojedynczą wysypkę na plecach bez swędzenia dobrze likwiduje się stosując napary ziołowe przygotowane z roślin o działaniu przeciwzapalnym i wysuszającym. Szczególnie popularne w tej sytuacji są nagietek i rumianek, co wynika z ich dostępności i skuteczności. Aby przygotować leczniczy napar, weź 1 łyżkę rozgniecionych kwiatów, zalej 200 ml wrzącej wody i odstaw pod przykryciem do ostygnięcia. Następnie przecedź płyn i używaj do płukania i balsamów trzy razy dziennie.
- Jeśli wysypka bez świądu jest spowodowana procesami zakaźnymi, eksperci radzą przyjmować napary z ziół leczniczych wewnętrznie. Wśród zalecanych roślin jest oregano, które jest parowane wrzącą wodą w emaliowanym kubku i zaparzane przez pół godziny. Ciepły napar przyjmuje się 20 minut przed posiłkiem, 1 łyżkę stołową do pięciu razy dziennie. Szałwia, którą przygotowuje się według tej samej zasady, ma również dobre działanie przeciwzapalne. Ważne: preparatów ziołowych nie powinny przyjmować kobiety w ciąży i karmiące piersią.
- Sok z glistnika lub aloesu ma działanie wysuszające. Aby uzyskać środek leczniczy, jedną z tych roślin miażdży się, a powstałą papkę wyciska się do uzyskania soku, który następnie nakłada się na miejsca pokryte wysypką bez swędzenia.
Ogólnie rzecz biorąc, istnieje wiele przepisów i sposobów wykorzystania ziół. Każda apteka ma szeroki wybór naparów ziołowych, herbat ziołowych, nalewek itp. Należy jednak wziąć pod uwagę, że samoleczenie może spowodować znaczne szkody, dlatego każdy rodzaj leczenia należy uzgodnić z lekarzem.
Leczenie chirurgiczne
Taktykę chirurgiczną można stosować w przypadku następujących patologii:
- czyraki, zapalenie naczyń chłonnych, róża, róża peloidalna;
- czyraki, ropnie, ropowica, zapalenie gruczołów potowych;
- martwicze zapalenie powięzi;
- ropne zapalenie mięśni, infekcyjne uszkodzenia pochewek mięśniowych, martwica mięśni wywołana przez Clostridium i nie-Clostridium.
Konkretne opcje leczenia dla konkretnego pacjenta są ustalane podczas badania przez chirurga. Aby wyjaśnić diagnozę, może zostać zalecona diagnostyka ultrasonograficzna, prześwietlenie rentgenowskie, dermatoskopia, biopsja tkanki i badania laboratoryjne.
Interwencje dermatologiczne mogą obejmować chirurgiczne, falę radiową, elektrochirurgiczne usuwanie różnych nowotworów. Bezkontaktowa technika nacinania tkanek zapewnia optymalne i szybkie gojenie się operowanego obszaru.
W dermatologii często stosuje się urządzenie radiochirurgiczne Surgitron, które ma szereg zalet: powoduje minimalne uszkodzenie tkanek, ma działanie sterylizujące i przyspiesza regenerację tkanek.
Komplikacje i konsekwencje
Aby uniknąć rozwoju nieprzyjemnych skutków powikłań wysypki bez swędzenia, należy pamiętać i stosować się do następujących zaleceń:
- w żadnym wypadku nie należy drapać ani wyciskać elementów wysypki, ani próbować oddziaływać na nie w żaden inny sposób (mechanicznie, chemicznie itp.);
- nie lecz się sam;
- nie otwierać pęcherzy i krost;
- Nie należy stosować agresywnych środków zewnętrznych, nie nanosić na obszar wysypki roztworów barwiących (zieleń brylantowa, fukorcyna), aby nie zniekształcić obrazu, jaki później zobaczy lekarz.
Niestety, wysypka bez świądu nie zawsze jest zauważana w odpowiednim czasie, zwłaszcza jeśli nie towarzyszą jej inne objawy kliniczne. Tymczasem objaw ten nie zawsze jest nieszkodliwy: w zależności od przyczyny, wysypki mogą być jednym z objawów niebezpiecznych, a nawet poważnych chorób.
- Do powikłań odry należą: zapalenie płuc, zapalenie ucha, a czasem zapalenie mózgu.
- Do powikłań świnki zalicza się zapalenie narządów gruczołowych i rozwój wirusowego zapalenia opon mózgowych.
- Pokrzywka może być powikłana obrzękiem Quinckego, poważnym schorzeniem, któremu towarzyszą skurcze oskrzeli, duszność i inne szybko narastające objawy, które jeśli nie zostaną leczone, mogą doprowadzić do śmierci.
- Powikłania meningokokcemii to zakaźny wstrząs toksyczny i niewydolność wielonarządowa. W ciężkich przypadkach zawsze występuje wyraźny zespół DIC.
Generalnie wysypka bez świądu nie stanowi bezpośredniego zagrożenia dla życia pacjenta. Jednak rozwój powikłań o różnym nasileniu może być związany z chorobą podstawową.
Zapobieganie
Zapobieganie wystąpieniu wysypki bez swędzenia polega na wyeliminowaniu możliwych przyczyn tego zjawiska.
Jeżeli ktoś ma skłonności do alergii, to powinien:
- zawsze unikaj kontaktu z potencjalnymi alergenami i nieznanymi substancjami;
- stosuj się do zaleceń lekarza odnośnie spożywania określonych produktów spożywczych (w razie konieczności stosuj specjalną dietę);
- przyjmować przepisane leki przeciwalergiczne.
Można zapobiec nieswędzącej wysypce o podłożu zakaźnym, jeśli:
- regularnie przestrzegać wszystkich zasad sanitarno-higienicznych;
- unikaj kontaktu z osobami chorymi;
- unikać przebywania w miejscach, gdzie gromadzą się duże skupiska ludzi, co jest szczególnie ważne w okresach zaostrzenia chorób zakaźnych (epidemii);
- zaszczep się na czas;
- unikaj korzystania z cudzych środków higienicznych, odzieży itp.;
- regularnie przeprowadzać czyszczenie na mokro i wietrzyć pomieszczenia;
- odżywiaj się zdrowo, zadbaj o to, aby Twoja dieta zawierała niezbędne witaminy i minerały, a także o równowagę białek, tłuszczów i węglowodanów.
Ważne jest, aby regularnie odwiedzać lekarza, zarówno w celu przeprowadzenia badań profilaktycznych, jak i w celu leczenia chorób, gdy tylko pojawią się pierwsze objawy.
Prognoza
Ustalenie przyczyny i dalsze leczenie wysypki bez świądu zawsze zajmuje pewien czas. Dlatego pacjent musi być cierpliwy i dokładnie przestrzegać wszystkich zaleceń lekarza. Ponadto proces leczenia może przebiegać z naprzemiennymi nawrotami i remisjami, co wiąże się z pochodzeniem patologii i cechami jej przebiegu. Jednak w większości przypadków przyczyna problemu zostaje znaleziona i skutecznie wyeliminowana.
Procesy zakaźne i zapalne w obszarze skóry ustępują stosunkowo szybko na tle terminowej terapii antybakteryjnej. W przypadku braku leczenia mogą rozwinąć się martwicze procesy podskórne, bakteriemii z rozprzestrzenianiem się ognisk zakaźnych. Często występują zaostrzenia.
Bez szybkiego leczenia wysypka bez swędzenia może się pogorszyć i rozprzestrzenić.

