Ekspert medyczny artykułu
Nowe publikacje
Gastropatia erozyjna: antralna, ogniskowa, zanikowa
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
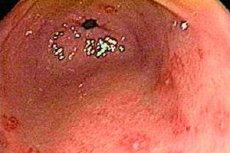
Ubytek błony śluzowej żołądka w postaci małych owrzodzeń o średnicy do 1,5 cm (nadżerki) może wystąpić zarówno na tle wyraźnego procesu zapalnego (erozyjne zapalenie błony śluzowej żołądka), jak i przy minimalnych objawach zapalenia lub bez nich wcale – gastropatia erozyjna. Na razie tę patologię rozpatruje się w ramach wniosku diagnosty na podstawie wyników endoskopii jako wtórne uszkodzenie, które pojawiło się w wyniku czynników zewnętrznych, złych nawyków lub chorób.
Epidemiologia
Wprowadzenie do praktyki diagnostycznej endoskopowych metod badania zwiększyło zainteresowanie tą patologią, którą wcześniej wykrywano tylko podczas sekcji zwłok. Obecnie badania wskazują, że znaczna część zmian erozyjnych nie jest wykrywana za życia: zmiany erozyjne obserwuje się w 6–28% próbek sekcyjnych tkanki żołądka i dwunastnicy. Podczas diagnozowania za pomocą ezofagogastroduodenoskopii ubytki erozyjne błony śluzowej przewodu pokarmowego można wykryć u 10–25% pacjentów poddanych badaniu. W ostatnich latach obserwuje się tendencję do wzrostu częstości wykrywania gastropatii erozyjnej. Obecnie patologia ta zajmuje drugie miejsce wśród przyczyn krwawienia z przewodu pokarmowego po wrzodach dwunastnicy.
Czynniki ryzyka
Nadżerki na powierzchni błony śluzowej żołądka powstają w wyniku jej przerwania pod wpływem różnych okoliczności. Zasadniczo głównymi przyczynami gastropatii erozyjnej są czynniki ryzyka zewnętrznego i wewnętrznego lub ich połączenie:
- długotrwała terapia niesteroidowymi lekami przeciwzapalnymi (NLPZ), lekami nasercowymi, przeciwbólowymi, przeciwbakteryjnymi, hormonalnymi i innymi (gastropatia polekowa);
- urazowe uszkodzenie błony śluzowej żołądka, m.in. wskutek niedostatecznego przeżucia grubego pokarmu;
- nadmierne spożywanie alkoholu, palenie tytoniu;
- zakażenie Helicobacter pylori;
- długotrwały stres nawykowy lub bardzo silny wstrząs nerwowy, uraz wielonarządowy;
- zapalenie żołądka, wrzód dwunastnicy, przewlekłe zapalenie pęcherzyka żółciowego;
- hiperkinezja żołądka, nadciśnienie wewnątrzjamowe;
- okresowy refluks dwunastniczo-żołądkowy;
- sepsa, zespół Zollingera-Ellisona, nowotwory złośliwe jelita grubego i odbytnicy, niewyrównana postać niewydolności krążenia, ciężkie przewlekłe choroby nerek, wątroby, krwi, płuc, cukrzyca, zaburzenia immunologiczne i hormonalne (podwyższone stężenie gastryny, hormonu tyreotropowego, kortyzolu), poważne interwencje chirurgiczne;
- Przepuklina otworu przełykowego przepony często powikłana jest gastropatią erozjno-krwotoczną.
Za czynnik etiologiczny uważa się także dziedziczną niską odporność błony śluzowej żołądka na czynniki drażniące.
Patogeneza
Patogeneza tego zjawiska nie została jeszcze wystarczająco zbadana. Przyjmuje się, że pod wpływem jednego lub kilku z powyższych czynników dochodzi do zaburzenia tworzenia śluzu i mikrokrążenia krwi w tętnicach żołądkowych, a zatem komórki błony śluzowej doświadczają niedotlenienia. Rozwija się niedokrwienie poszczególnych obszarów (ogniskowe) lub całego narządu (rozległe), warstwa ochronna powierzchni nabłonka żołądka staje się cieńsza, a w niej tworzą się „luki”. Według niektórych danych pod wpływem nadmiaru kwasu solnego na nabłonku tworzą się owrzodzenia - niewielkie obszary powierzchniowej martwicy, które nie wykraczają poza granice warstwy mięśniowej żołądka, gojące się bez blizn. Jednak rola nadmiaru kwasowości pozostaje kontrowersyjna. Istnieją dane, że zmiany erozyjne znajdowano głównie u osób o prawidłowej i niskiej kwasowości.
Pod względem etiologicznym erozje dzielą się na pierwotne i wtórne. Pierwotne obserwuje się głównie pod wpływem czynników zewnętrznych u pacjentów w dość młodym wieku i bez współistniejących patologii. Ustępują one dosłownie w ciągu tygodnia po wyeliminowaniu czynnika drażniącego.
Wtórne postacie rozwijają się głównie u pacjentów w podeszłym wieku, na tle ciężkich przewlekłych chorób wątroby i układu sercowo-naczyniowego, powikłanych niedotlenieniem tkanek, zaburzeniami metabolicznymi i obniżoną odpornością.
Gastropatia erozyjna jest obecnie jedną z najbardziej niedostatecznie zbadanych patologii narządów trawiennych. Wiele pytań dotyczących etiologii i patogenezy erozji żołądka pozostaje otwartych do dziś. Brak jasnych koncepcji na temat roli i miejsca ubytków erozyjnych żołądka i dwunastnicy w strukturze patologii żołądka i dwunastnicy potwierdza również ich brak w najnowszym, dziesiątym, przedruku Międzynarodowej Klasyfikacji Chorób.
Objawy gastropatia erozyjna
U wielu młodych pacjentów ostra gastropatia erozyjna bez zapalenia błony śluzowej żołądka lub z minimalnymi objawami tego stanu może przebiegać niezauważalnie, bez wyraźnych objawów. Często jednak przebiega z wyraźnymi objawami. Pierwszymi objawami są zgaga, kwaśne odbijanie, a czasami łagodny zespół bólowy na czczo w górnej części brzucha. Ostre nadżerki żołądka są dość często (do 4,5% przypadków) połączone z krwawieniem do żołądka. Z reguły powstawaniu ostrych postaci gastropatii erozyjnej poprzedza obecność podnabłonkowych punktowych krwotoków, które są interpretowane jako nadżerki krwotoczne. Histologia wykazuje niewielką głębokość uszkodzenia błony śluzowej żołądka. Po wyeliminowaniu czynnika drażniącego uszkodzona błona śluzowa szybko ulega epitelializacji - od dwóch do dziesięciu dni. Ostre (płaskie) nadżerki o średnicy nie większej niż dwa milimetry lokalizują się z reguły w części podwpustowej i/lub trzonie żołądka.
Objawy przewlekłej gastropatii erozyjnej wyrażają się w dyspeptycznym i znacznym zespole bólowym. Trzy czwarte pacjentów skarży się na zgagę i odbijanie, często w połączeniu z wzdęciami i uczuciem ciężkości po prawej stronie pod żebrami. Silny ból na czczo w górnej części brzucha przy przewlekłej gastropatii erozyjnej może często promieniować do kręgosłupa: młodsi pacjenci skarżą się na tępy i pulsujący ból, starsi pacjenci - na ból napadowy, z rozwojem nudności w momencie ataku bólu, a także zaparcia. Na tym tle zauważa się nasilenie objawów głównych patologii: sercowo-naczyniowej, takiej jak wysokie ciśnienie krwi, uciskający ból za mostkiem, nasilający się podczas chodzenia, zwłaszcza po jedzeniu; wątroby - ból w prawym podżebrzu, ból głowy, gorycz w ustach, zażółcenie skóry, zwiększone zmęczenie. Nie można jednak ustalić dokładnej diagnozy i postaci gastropatii erozyjnej na podstawie samych objawów klinicznych; konieczne jest wykonanie badania FGDS wraz z pobraniem materiału do badania histologicznego.
Przewlekłe nadżerki zlokalizowane są w części odźwiernikowej żołądka, ich nitki są zorientowane w kierunku odźwiernika - gastropatia erozyjna odźwiernikowa. Wyglądają jak krostki z kraterem, ich średnica wynosi zwykle do siedmiu milimetrów. W postaci przewlekłej błona śluzowa jest dotknięta niemal taką samą głębokością jak w postaci ostrej, dno nadżerki często tworzą gruczoły żołądkowe, sporadycznie dochodzi do warstwy mięśniowej. Przebieg przewlekłej erozji jest dość długi - od kilku miesięcy do kilku lat. Ze względu na charakter zachodzących przemian histologicznych nadżerki klasyfikuje się jako niedojrzałe (szybko gojące się) i dojrzałe - po przejściu wszystkich stadiów formowania się grudek.
Przewlekła gastropatia erozyjna przebiega falami, z naprzemiennymi remisjami i zaostrzeniami spowodowanymi niezdrową dietą, alkoholem i zaostrzeniem chorób pierwotnych. Dynamika obserwacji endoskopowych pacjentów z nadżerami sugeruje, że ostre i przewlekłe nadżerki są etapami tego samego procesu.
Jeśli raport z esophagogastroduodenoskopii wskazuje na ogniskową (rozlaną) gastropatię rumieniową, oznacza to po prostu przekrwienie wewnętrznej powierzchni żołądka, zlokalizowane w oddzielnym obszarze lub na całej jego powierzchni. Można to zaobserwować przy powierzchownym zapaleniu żołądka, ale w celu wyjaśnienia diagnozy i leczenia konieczne są dodatkowe środki diagnostyczne. Zaczerwienienie zwykle wskazuje na stan zapalny, najczęściej diagnozuje się powierzchowne zapalenie żołądka. Szybko podjęte środki pomagają całkowicie przywrócić normalny stan żołądka.
Gdzie boli?
Formularze
Wyróżnia się następujące rodzaje gastropatii:
- ogniskowy - zlokalizowany w ograniczonym obszarze nabłonka;
- rozproszone – rozprzestrzeniają się po całej błonie śluzowej.
Gastropatia rumieniowata jest wywoływana w większości przypadków przez niezdrową żywność, nieprzestrzeganie diety, sytuacje stresowe, zakażenie błony śluzowej żołądka drobnoustrojami chorobotwórczymi. Do jej pojawienia się mogą przyczyniać się choroby ginekologiczne, patologie narządów trawiennych, złe nawyki. Prawie wszystkie rodzaje gastropatii występują na tle szeregu tych samych przyczyn, a ich objawy są podobne. Stopień i rodzaj uszkodzenia powierzchni żołądka zależy od czasu trwania i siły czynnika drażniącego oraz predyspozycji dziedzicznych. Podrażnieniu całej lub części powierzchni żołądka mogą towarzyszyć nadżerki - gastropatia rumieniowata.
Gastropatia erozjno-krwotoczna wskazuje na obecność krwawienia z nadżerek i to, że ich głębokość dotarła do naczyń krwionośnych. Zmiany erozyjne dna żołądka, a także przedniej i tylnej ściany żołądka są dość bezpieczne pod względem objawów krwotocznych, ale przy nadżerkach w okolicy mniejszej krzywizny żołądka, zwłaszcza mnogich i głębokich, ryzyko krwawienia wzrasta wielokrotnie, ponieważ znajdują się tam duże tętnice. Czynnikami ryzyka krwawienia wewnątrzżołądkowego są nadciśnienie tętnicze, zaburzenia krzepnięcia krwi, leczenie trombolityczne, NLPZ. Objawy przejścia nadżerek w stadium krwotoczne zmniejszają się do zmniejszenia nasilenia bólu. Ponadto im więcej nadżerek krwawi, tym słabszy jest ból. Wyjaśnia się to tym, że nerwy współczulne zbliżają się do żołądka przez tętnice, a nadżerki, pogłębiając się, najpierw niszczą włókna nerwowe, a następnie ściany naczyń.
Wymioty z cząstkami krwi i smugami prawie zawsze towarzyszą gastropatii erozjno-krwotocznej. Ilość i kolor krwawej wydzieliny w wymiocinach zależy od intensywności krwawienia. Brązowy kolor wymiocin wskazuje na niewielkie krwawienie, np. punktowe przenikanie krwi (pot) przez ściany naczyń krwionośnych do jamy żołądka.
Krwawieniu wewnątrzżołądkowemu towarzyszą nasilające się objawy niedokrwistości: zmęczenie, zawroty głowy, niedociśnienie, duszność, przyspieszone bicie serca i bladość skóry.
Są tak niewielkie straty krwi, że nie powodują wymiotów. Jednak cząsteczki krwi zniszczone przez sok żołądkowy barwią kał na ciemnobrązowo, prawie na czarno, to również jest coś, na co należy zwrócić uwagę.
Gastropatia erozjno-grudkowa jest zazwyczaj wynikiem uszkodzenia wyściółki żołądka z powodu nadmiernej produkcji kwasu siarkowego, zmniejszonych właściwości ochronnych śluzu żołądkowego i zakażenia Helicobacter pylori. Ten typ gastropatii jest określany przez tworzenie się wielu grudek z nadżerami na szczycie (grudki aftowe).
Przy zaniku gruczołów żołądkowych zmniejsza się wytwarzanie śluzu, który chroni nabłonek żołądka. Nadżerki mogą pojawić się jako reakcja na czynnik drażniący (leki, napoje alkoholowe) lub pod wpływem czynnika autoimmunologicznego. Zanikowa gastropatia erozyjna wymaga również dodatkowej diagnostyki. Aby ustalić, czy pacjent ma zanikowe zapalenie żołądka, konieczna jest analiza histologiczna biopsji pobranych podczas badania endoskopowego.
Objawy kliniczne wszystkich odmian gastropatii erozyjnej wyróżniają się brakiem swoistości, z wyjątkiem wyraźnej postaci krwotocznej choroby. Przypominają objawy wrzodowe, a erozje żołądka można określić wyłącznie za pomocą gastroskopii.
Komplikacje i konsekwencje
Ostra gastropatia erozyjna z reguły kończy się szybkim wyleczeniem po usunięciu czynnika drażniącego, po czym na błonie śluzowej żołądka nie pozostają żadne ślady.
Proces przewlekły może trwać kilka lat, z reguły nadżerki mogą z czasem zanikać. Dojrzałe, długotrwałe nawracające nadżerki mogą stać się bodźcem do rozwoju polipowatego lub brodawkowatego zapalenia żołądka.
Najgroźniejszym powikłaniem gastropatii erozyjnej jest utajone krwawienie, które przez długi czas pozostaje bezobjawowe i prowadzi do znacznej utraty krwi.
Głębokie, liczne nadżerki mogą być przyczyną silnego krwawienia, wymagającego natychmiastowej interwencji lekarskiej.
Prawdopodobieństwo wystąpienia wrzodu lub raka żołądka z powodu erozji jest niskie i nie zostało potwierdzone badaniami, chociaż nie ma 100% gwarancji na to. Raczej pierwotna jest obecność procesu złośliwego. Długotrwałe niegojące się erozje, zwłaszcza te występujące u pacjentów w podeszłym wieku, dają podstawy do podejrzenia u nich patologii onkologicznej z esicy lub odbytnicy, trzustki lub wątroby.
 [ 26 ]
[ 26 ]
Diagnostyka gastropatia erozyjna
Ostre i przewlekłe nadżerki identyfikuje się za pomocą diagnostyki instrumentalnej z użyciem endoskopu, która umożliwia wizualne wykrycie uszkodzeń błony śluzowej żołądka oraz pobranie wycinków zmienionej chorobowo tkanki do badania histologicznego, na podstawie którego można wyrobić sobie pogląd na temat charakteru nadżerki.
Sama gastropatia jest konsekwencją jakiegoś zaburzenia w organizmie, a najważniejsze w diagnostyce jest ustalenie tej przyczyny. Najczęściej gastropatia erozyjna towarzyszy zapaleniu żołądka. Jednak onkopatologia czasami objawia się takimi zmianami, dlatego dopiero po ponownym badaniu biopsji można być pewnym łagodnego charakteru nadżerek.
Pacjenci muszą przejść badania: kliniczne badanie krwi w celu ustalenia obecności anemii, badanie kału w celu wykrycia śladów krwi. Nowoczesną metodą diagnostyczną jest badanie krwi „gastropanel”, które pozwala na identyfikację helikobakteriozy (poprzez obecność przeciwciał przeciwko Helicobacter pylori), poziom pesinogenu I (proenzymu wydzielanego przez gruczoły dna żołądka, prekursora pepsyny), poziom gastryny (hormonu trawiennego, który pozwala na identyfikację nieprawidłowości w tworzeniu kwasu solnego). Nie wystarczy ograniczyć się do badania tylko funkcjonowania i morfologii żołądka. Intubacja dwunastnicy, prześwietlenie i badanie endoskopowe jelita grubego wykonuje się zgodnie ze wskazaniami, zaleca się badanie ultrasonograficzne lub rezonans magnetyczny narządów jamy brzusznej. Zgodnie z zaleceniem lekarza prowadzącego, zleca się dodatkowe badania diagnostyczne i konsultacje u specjalistów (endokrynologa, reumatologa, kardiologa), gdyż gastropatia erozyjna może mieć wiele przyczyn i często konieczne jest leczenie choroby podstawowej, np. patologii układu sercowo-naczyniowego lub cukrzycy.
 [ 27 ]
[ 27 ]
Co trzeba zbadać?
Jakie testy są potrzebne?
Diagnostyka różnicowa
Diagnostyka różnicowa pozwala odróżnić gastropatię erozyjną jako pierwotne uszkodzenie błony śluzowej żołądka i wtórne, spowodowane innymi przewlekłymi chorobami. Na przykład związane z cukrzycą dekompensacyjną, w której obserwuje się zaburzenie funkcji motoryczno-ewakuacyjnej.
Gastropatia wrotna związana z marskością wątroby na tle nadciśnienia wrotnego, która charakteryzuje się żylakami przełyku, bardzo częsta gastropatia po NLPZ spowodowana przyjmowaniem tych leków.
Różnicuje się ją także od choroby wrzodowej i nowotworów złośliwych żołądka i dwunastnicy.
Z kim się skontaktować?
Leczenie gastropatia erozyjna
Schematy leczenia przewlekłej gastropatii erozyjnej dobierane są indywidualnie dla każdego pacjenta. Przy przepisywaniu leków brane są pod uwagę czynniki, które wpłynęły na mechanizm rozwoju choroby. Leczenie polega przede wszystkim na wyeliminowaniu zewnętrznych i wewnętrznych przyczyn erozji: zaprzestaniu terapii lekami wrzodziejącymi, stworzeniu bardziej sprzyjającego klimatu neuropsychicznego, rezygnacji ze złych nawyków, ustaleniu normalnego trybu i diety. W przypadku gastropatii erozyjnej spowodowanej przewlekłymi patologiami innych narządów leczy się chorobę podstawową.
Osoby z gastropatią erozjno-krwotoczną, z klinicznymi objawami krwotoku, są hospitalizowane w szpitalu chirurgicznym. Krwawienie spowodowane ostrymi erozjami błony śluzowej żołądka jest zwykle włośniczkowe. W większości przypadków (90%) są to krwawienia łagodne.
Leczenie gastropatii erozyjnej, zwłaszcza przypadków zwiększonej kwasowości soku żołądkowego i objawów wrzodowych, odbywa się za pomocą leków przeciwwydzielniczych. Przepisywane są inhibitory pompy protonowej - Zerocid, Promezol, Nolpaza, Omeprazol w dawce dobowej 40 mg jednorazowo.
Omeprazol - hamuje końcowy etap produkcji kwasu solnego w żołądku, promując inaktywację enzymu, który przyspiesza wymianę jonów wodorowych w błonach komórkowych gruczołów żołądkowych, niezależnie od rodzaju czynnika drażniącego. Efekt występuje szybko, jego czas trwania zależy od dawki przyjmowanego leku. Przeciwwskazane u kobiet w ciąży i karmiących piersią. Bardzo rzadko może powodować działania niepożądane ze strony układu neuropsychicznego, pokarmowego, mięśniowo-szkieletowego, moczowo-płciowego i krwiotwórczego.
Czas trwania terapii Omeprazolem wynosi około miesiąca, w zespole Zollingera-Ellisona leczenie rozpoczyna się od dawki dziennej 60 mg jednorazowo, w trakcie leczenia można ją zwiększyć o 1,5-2 razy i podzielić na dwie dawki. Czas trwania kuracji jest indywidualny.
Famotydyna, która selektywnie blokuje receptory histaminowe H2, jest stosowana jako lek zmniejszający wydzielanie kwasu siarkowego. Zazwyczaj przyjmuje się ją raz przed snem w dawce 40 mg przez półtora miesiąca. Lek ten uzależnia, dlatego należy go odstawić, stopniowo zmniejszając dawkę.
Ponieważ zakażenie Helicobacter pylori często wykrywane jest w nadżerkach, eradykację tej bakterii przeprowadza się, stosując standardowe międzynarodowe metody oddziaływania na źródło zakażenia.
Terapia anty-Helicobacter jest przepisywana przy użyciu De-nolu, który pomaga usunąć Helicobacter z organizmu, a także łagodzi stany zapalne i chroni komórki przed ich patogennymi skutkami. Aktywny składnik De-nolu, podcytrynian bizmutu, wyróżnia się wszechstronną skutecznością. Jego właściwości ściągające wynikają ze zdolności do wytrącania białek, tworząc z nimi związki chelatowe, które pełnią funkcję ochronną i oczyszczającą. Na dotkniętych obszarach błony śluzowej selektywnie tworzy się film ochronny, wspomagający ich odbudowę.
Cytrynian bizmutu działa przeciwko Helicobacter pylori, hamując aktywność enzymów w jej komórkach. Przerywając rozwój reakcji życiowych i niszcząc strukturę błon komórkowych bakterii, prowadzi do ich śmierci. Substancja czynna leku, dzięki dobrej rozpuszczalności, głęboko wnika w warstwy śluzowe, niszcząc znajdujące się pod nimi mikroorganizmy. Na chwilę obecną nie zidentyfikowano szczepów Helicobacter pylori opornych na cytrynian bizmutu. Lek jest w stanie zmniejszyć kwasowość żołądka i inaktywować pepsynę.
W przypadku potwierdzenia zakażenia bakterią Helicobacter stosuje się kompleksowe leczenie według następujących schematów:
- Schemat terapii potrójnej pierwszego rzutu: De-Nol – jedna tabletka pół godziny przed posiłkiem; Klarytromycyna – 0,5 g; Amoksycylina – 1 g. Wszystkie leki przyjmuje się dwa razy dziennie, czas trwania terapii wynosi od jednego do dwóch tygodni.
- Alternatywnie stosuje się terapię poczwórną: De-Nol - jedna tabletka pół godziny przed posiłkiem cztery razy dziennie; Tetracyklina - 0,5 g cztery razy dziennie; Metronidazol - 0,5 g trzy razy dziennie, Omez (omeprazol, nolpaza) według standardowego międzynarodowego protokołu eradykacji Helicobacter pylori dwa razy dziennie.
Antybiotyki przepisuje się również w celu zniszczenia źródła zakażenia.
Amoksycylina jest półsyntetyczną penicyliną, ma wyraźne działanie bakteriobójcze. Mechanizm działania opiera się na przerwaniu produkcji budulca ściany komórkowej - peptydoglikanu, powoduje rozkład bakterii. Jak wszystkie antybiotyki, może powodować reakcje alergiczne i skutki uboczne.
Dopuszcza się zastąpienie go w schemacie leczenia Metronidazolem w dawce 0,5 g trzy razy na dobę. Substancja czynna leku w procesie przemian w organizmie wchodzi w interakcję z DNA bakterii i niszczy je, hamując biosyntezę kwasów nukleinowych drobnoustroju. Metronidazol wzajemnie wzmacnia działanie leków przeciwbakteryjnych. Lek ten jest przeciwwskazany w przypadku uczulenia i niedoboru leukocytów (w tym w wywiadzie), u osób cierpiących na padaczkę, u kobiet w ciąży (pierwszy trymestr - kategorycznie, drugi i trzeci - ze szczególną ostrożnością) i u kobiet karmiących piersią. Osoby z dysfunkcją wątroby i nerek, zwłaszcza jeśli konieczne są duże dawki, powinny ocenić stosunek korzyści do ryzyka.
W szczególnych przypadkach schemat leczenia może zostać dostosowany przez lekarza, który bierze pod uwagę wyniki badań diagnostycznych, posiewy bakterii w celu wykrycia wrażliwości oraz ogólny stan pacjenta.
Jeżeli powyższe schematy leczenia okażą się nieskuteczne, można zastosować dalszą terapię dużymi dawkami amoksycyliny (75 mg cztery razy na dobę przez dwa tygodnie) w połączeniu z dużymi dawkami omeprazolu, podawanymi cztery razy na dobę.
Inną możliwą opcją jest zastąpienie Metronidazolu w schemacie terapii poczwórnej Furazolidonem (0,1-0,2 g dwa razy dziennie). Właściwości farmakodynamiczne tego leku są wprost proporcjonalne do przepisanej dawki, małe działają bakteriostatycznie, zwiększenie dawki zwiększa aktywność bakteriobójczą. Ponadto ma umiarkowane właściwości immunostymulujące. Działanie przeciwbakteryjne polega na tym, że 5-nitrofuranol (składnik aktywny) jest przywracany do grupy aminowej pod wpływem enzymów mikroorganizmów, co jest toksyczne dla szerokiego spektrum bakterii. Hamuje ważne dla bakterii reakcje biochemiczne komórek, co prowadzi do zniszczenia błon komórkowych, niedotlenienia komórek i śmierci patogennych mikroorganizmów. Składnik aktywny leku zakłóca proces syntezy struktur białkowych bakterii, tym samym hamując ich rozmnażanie. Oprócz powyższego, immunostymulacja zapewnia szybką poprawę terapeutyczną.
Furazrlidon ma lekkie działanie pobudzające i jest absolutnie niezgodny ze spożyciem alkoholu. Może powodować alergie i wywoływać niestrawność. Przenika do mleka matki. Kobietom w ciąży przepisuje się go tylko w przypadku ścisłych wskazań. Aby zminimalizować jego skutki uboczne, zaleca się picie znacznej ilości wody podczas jego przyjmowania, a także - jednocześnie przepisuje się witaminy z grupy B i leki przeciwhistaminowe.
W leczeniu Helicobacter pylori możliwe jest zastosowanie terapii złożonej: inhibitorów pompy protonowej, amoksycyliny i ryfabutyny (0,3 g na dobę) lub lewofloksacyny (0,5 g). Określenie gatunku szczepu bakteryjnego i jego wrażliwości na określony rodzaj leków przeciwbakteryjnych pozwoli na optymalizację schematu leczenia.
Według danych badawczych, gastropatia erozyjna pod wpływem leków wrzodowych rozwija się znacznie częściej u pacjentów z Helicobacter pylori niż u pacjentów Hp-ujemnych. Dlatego zaleca się przeprowadzenie badania w celu wykrycia helikobakteriozy przed przepisaniem tych leków, a pacjentom Hp-dodatnim przepisanie leczenia eradykacyjnego, które nie eliminuje całkowicie, ale znacznie zmniejsza prawdopodobieństwo wystąpienia erozji.
Różni autorzy wskazują, że refluks dwunastniczo-żołądkowy jest wykrywany w 22,9–85% przypadków podczas kompleksowego badania pacjentów z erozją żołądka. Erozja przewodu żołądkowo-dwunastniczego wywołuje zaburzenia w czynności motoryczno-ewakuacyjnej żołądka, co prowadzi do nadciśnienia wewnątrzjamowego i poważnych zaburzeń funkcji odźwiernika. Refluks dwunastniczo-żołądkowy powoduje wzrost stężenia żółci w żołądku, co z kolei zaburza ochronną powierzchnię śluzową, co ułatwia wprowadzenie Helicobacter pylori do wyściółki nabłonkowej żołądka. Stanowi to podstawę przepisywania regulatorów funkcji motorycznej przewodu pokarmowego (metoklopramid, domperidon) i leków zobojętniających (Maalox) pacjentom z erozją błony śluzowej żołądka.
Metoklopramid hamuje wrażliwość receptorów dopaminy i serotoniny. Lek zatrzymuje wymioty, czkawkę i aktywuje aktywność motoryczną narządów trawiennych, nie zmieniając funkcji wydzielniczej gruczołów żołądkowych. Według obserwacji sprzyja regeneracji zmian erozyjnych i wrzodziejących żołądka i dwunastnicy. Nie eliminuje odruchów wymiotnych pochodzenia przedsionkowego.
Przyjmować doustnie jedną tabletkę trzy razy dziennie przed posiłkami, w całości, popijając wodą. W ciężkich przypadkach mogą być przepisane zastrzyki.
Regulatory funkcji motorycznej przewodu pokarmowego tonizują mięśnie żołądka, zwieracze serca i odźwiernika, pobudzają ich motorykę i normalizują ewakuację kęsa pokarmu z żołądka.
Leki zobojętniające, w szczególności Maalox, skutecznie eliminują objawy refluksu. Mają one na celu nie tyle neutralizację kwasu solnego (z utworzeniem związków buforowych), ile adsorbcję pepsyny, lizolecytyny i kwasów żółciowych, a także zwiększenie odporności błony śluzowej żołądka na agresywne działanie tych substancji. Lek pochłania agresywne substancje w 60-95%, działając długotrwale (do sześciu godzin).
Maalox ma również działanie cytoprotekcyjne, co jest ważne w leczeniu gastropatii erozyjnej. Dzieje się to w procesie tworzenia ochronnego filmu leku na nabłonku i w wyniku zwiększenia syntezy własnych prostaglandyn w błonie śluzowej żołądka, chroniąc w ten sposób ochronne powierzchnie śluzowe i nabłonkowe żołądka.
Trzecim etapem ochrony żołądka jest prawidłowa mikrokrążenie krwi w tętnicach żołądkowych, co dostarcza energii dla procesów metabolicznych, podtrzymuje prawidłowe funkcjonowanie pierwszego (śluzowego) i drugiego (nabłonkowego) etapu ochrony oraz reguluje terminową odnowę komórek błony śluzowej żołądka.
Przywrócenie właściwości ochronnych błony śluzowej żołądka odbywa się poprzez przepisywanie cytoprotektorów. Oprócz Maaloxu, który można stosować w celu przywrócenia wszystkich trzech etapów ochrony, stosuje się również Enprostil lub Misoprostol (syntetyczne prostaglandyny), które poprawiają regionalne krążenie krwi, aktywując tworzenie śluzu. Podobne działanie ma De-nol.
Pochodne prostaglandyn są z powodzeniem stosowane w leczeniu nadżerek i owrzodzeń, szczególnie u pacjentów nadużywających alkoholu i palących tytoń, gdy nie jest możliwe stosowanie blokerów receptorów histaminowych H2 lub długotrwałe leczenie lekami powodującymi owrzodzenia.
Regionalne krążenie krwi jest poprawiane przez Trental, który normalizuje właściwości reologiczne krwi i oddychanie komórkowe. Czasami stosuje się immunostymulanty:
- Taktivin to lek polipeptydowy, który przywraca aktywność interferonu α i γ, limfocytów T, normalizuje hematopoezę i inne wskaźniki funkcji cytokin;
- ß-leukina – zapewnia przyspieszenie naprawy komórek macierzystych i hematopoezy;
- Galavit jest lekiem immunomodulującym o wyraźnych właściwościach przeciwzapalnych.
W niektórych przypadkach w przypadku przewlekłych nadżerek żołądka skutecznie stosowano zastrzyki z preparatów Solcoseryl (normalizujących procesy metabolizmu tkankowego) i Dalargin (lek zobojętniający kwas żołądkowy w leczeniu wrzodów), w połączeniu z lekami zmniejszającymi produkcję kwasu solnego.
Przy długotrwałej nawracającej gastropatii erozyjnej rozwija się stan niedoboru witamin. W celu rekompensaty przepisuje się preparaty złożone multiwitaminowe (Undevit, Dekamevit), multiwitaminy z mikroelementami (Oligovit, Duovit).
Ciężkie stany niedoboru z rozwojem niedokrwistości wieloczynnikowej wymagają pozajelitowego podawania witamin B1, B6, B9, B12, C, PP, białek i preparatów żelaza.
Jeśli zakażenie Helicobacter nie zostanie wykryte, wystarczająca jest terapia aktywnymi lekami antysekrecyjnymi. W połączeniu z nimi przepisuje się cytoprotektory (tworzące warstwę ochronną nad erozją), reparanty (stymulujące procesy odbudowy błony śluzowej) i przeciwutleniacze (kompleksy witaminowe).
Leczenie fizjoterapeutyczne gastropatii erozyjnej jest zalecane w przypadku braku krwawienia. W fazie ostrej można zalecić sinusoidalne prądy modulowane, prądy diadynamiczne Bernarda, terapię mikrofalową i ultradźwiękową, elektroforezę leczniczą (szczególnie w przypadku silnego zespołu bólowego), hiperbaryczne natlenienie, magnetoterapię, galwanizację. Te same procedury stosuje się w okresie remisji, aby zapobiec zaostrzeniom. W fazie ustępowania zaostrzeń można zalecić miejscowe zabiegi termiczne, aplikacje borowinowe, kąpiele mineralne, sosnowe, radonowe, tlenowe. Z powodzeniem stosuje się akupunkturę.
Leczenie alternatywne
Stosowanie środków ludowych zaleca się wyłącznie po konsultacji z lekarzem, ponieważ mogą one wywoływać alergie i nie można ich łączyć z trwającą terapią farmakologiczną.
Propolis, który ma dobre właściwości regeneracyjne, jest stosowany w leczeniu erozji. Propolis (20 g) należy przechowywać w zamrażarce, zmielić na proszek i zalać szklanką mleka, rozpuścić w kąpieli wodnej, wypić rano na pusty żołądek.
W przypadku gastropatii erozjno-krwotocznej z jakąkolwiek wydzieliną żołądkową stosuje się mleko orzechowe z propolisem: zagotować 15 ziaren rozgniecionych orzechów włoskich w 1/4 litra mleka, dodać kilka kropli wyciągu z propolisu do mieszanki.
Możesz przyjąć dziesięć kropli świeżo wyciśniętego soku z aloesu na pół godziny przed każdym posiłkiem lub wymieszać pół łyżeczki miąższu aloesu z taką samą ilością miodu kwiatowego (przyjmować świeżo przygotowany napar przed każdym posiłkiem).
Leczenie ziołowe opiera się na ich zdolności do łagodzenia stanów zapalnych, alergii, skurczów oraz łagodzenia i eliminowania bólu. Rośliny o właściwościach ściągających, otulających i hemostatycznych, wzmacniające naczynia krwionośne i wspomagające odnowę komórek są stosowane w leczeniu nadżerek. W ziołolecznictwie zmian nadżerek stosuje się babkę lancetowatą, rumianek, pokrzywę, nagietek, korę dębu i kruszyny, korzeń tataraku i siemię lniane.
Napar z siemienia lnianego: zalać siemię lniane (łyżka stołowa) ciepłą wodą (50°C, 200ml) na noc. Wypić razem z nasionami na pusty żołądek rano. Przyjmować do momentu wygojenia się nadżerek. Błona śluzowa żołądka powinna zostać całkowicie odbudowana.
Wywar z kory dębu: garść kory zalać litrem wrzącej wody, gotować przez dziesięć minut. Odcedzić, ostudzić, pić ½ szklanki pół godziny przed posiłkiem.
Weź łyżkę oleju rokitnikowego rano na pusty żołądek.
Świeży sok z liści białej kapusty – ½ szklanki przed każdym posiłkiem na 1/3 godziny (obniżona kwasowość).
Na zwiększoną kwasowość - świeży sok ziemniaczany: ½ szklanki przed każdym posiłkiem na 1/3 godziny.
Czas trwania kuracji sokami wynosi od półtora do dwóch miesięcy.
W sezonie zaleca się spożywanie świeżych truskawek i jagód.
Gdy zaostrzenie zacznie ustępować, można wykonać aplikacje ziołowe i kąpiele. Stosuje się je głównie w okolicy nadbrzusza. Mieszankę ziołową do aplikacji przygotowuje się w ilości 50 g mieszanki ziołowej na 1 cm² powierzchni ciała. Otrzymasz warstwę ≈5 cm. Obliczoną ilość mieszanki wlać do ½ l wrzącej wody i gotować na wolnym ogniu w łaźni wodnej pod przykryciem przez kwadrans lub trochę dłużej. Odcedzić i wycisnąć napar (można go użyć do przygotowania kąpieli), ciepły (≈40°C) miąższ owinąć w kawałek gazy złożony kilka razy lub w naturalną serwetkę. Rozprowadzić po powierzchni ciała w okolicy nadbrzusza, przykryć folią spożywczą (ceratą), a na wierzchu - wełnianym kocem. Otrzymasz kompres ziołowy, połóż się z nim na około dwadzieścia minut.
Do kąpieli można użyć przecedzonego naparu, można przygotować go inaczej: zalać 200 g mieszanki ziołowej dwoma litrami wrzącej wody, pozostawić na około dwie godziny, w ciepłym miejscu, owijając naczynia ciepłą ściereczką. Temperatura wody w wannie wynosi 36-37 °C, czas pobytu 15 minut, kąpiele wykonywać nie częściej niż trzy razy w tygodniu.
Zbiór ziół: jedna łyżka ziela jaskółczego ziela, dwie łyżki miodunki plamistej, omanu wielkiego, podbiału pospolitego, korzenia lukrecji; cztery łyżki kwiatów rumianku i nagietka, ziele szarotki błotnej.
Zabiegi te są przeciwwskazane w przypadku gorączki, upału, ciężkich zaburzeń układu krążenia, gruźlicy, krwawień, chorób krwiotwórczych, ciężkich zaburzeń psychoneurologicznych, a także u kobiet w ciąży.
Homeopatia może dać trwały i dobry efekt, jednak lek homeopatyczny powinien być przepisywany przez lekarza homeopatę, indywidualnie, ponieważ przy indywidualnym przepisywaniu leku bierze się pod uwagę wiele czynników, które pozornie nie mają nic wspólnego z chorobą - od stanu pamięci po kolor włosów.
Na przykład Anacardium stosuje się w przypadkach zwiększonej kwasowości żołądka, bólów głodowych promieniujących do pleców; pacjenci są drażliwi, mają sprzeczne pragnienia i nigdy nie są zadowoleni.
Argentum nitricum (Argentum nitricum) – zespół bólowy, krwawienie utajone, wzdęcia i zgaga.
Arnika, Lachesis, Ferrum aceticum i Ferrum phoriucum – krwawienie utajone.
Wśród złożonych preparatów homeopatycznych marki Heel znajduje się kilka przeznaczonych do leczenia przewlekłych uszkodzeń błon śluzowych przewodu pokarmowego:
- Gastricumel, tabletki podjęzykowe, zawierające często stosowane preparaty homeopatyczne przepisywane na różne objawy przewlekłych chorób przewodu pokarmowego o różnym nasileniu i lokalizacji (Argentum nitricum, Arsenicum album, Pulsatilla, Nux vomica, Carbo vegetabilis, Antimonium crudum). Jedną tabletkę należy trzymać pod językiem aż do jej rozpuszczenia. Lek przyjmuje się 30 minut przed posiłkiem lub godzinę po nim. W stanach ostrych można rozpuszczać jedną tabletkę co kwadrans, ale dawka dobowa nie powinna przekraczać 12 tabletek. Czas trwania leczenia wynosi dwa lub trzy tygodnie. Lekarz zaleca powtarzanie kuracji. Mogą go stosować dzieci od trzeciego roku życia, w okresie ciąży i karmienia piersią - pod nadzorem lekarza. Możliwe jest uczulenie. Dopuszczalne jest łączenie z innymi lekami.
- Nux vomica-Homaccord to krople homeopatyczne zawierające następujące składniki:
Nux vomica (orzech wymiotny) wskazany jest w przypadkach procesów zapalnych nabłonka śluzowego wszystkich narządów układu pokarmowego od góry do dołu, a także w celu usunięcia skutków nadużywania substancji psychoaktywnych;
Bryonia (bryonia biała) jest wskazana w przewlekłym zapaleniu żołądka, któremu towarzyszy nadmierne wytwarzanie gazów, biegunka, ból;
Widłak (zanokcica) jest środkiem wspomagającym leczenie dróg żółciowych i wątroby, przywracającym napięcie mięśniowe jelit i likwidującym zaparcia, a także normalizującym stan neuropsychiczny;
Colocynthus (gorzka tykwa) to środek łagodzący skurcze układu trawiennego, stany zapalne i zatrucia, mający działanie przeczyszczające.
Jednorazowa dawka dla dorosłych to 10 kropli rozcieńczonych w 0,1 g wody. Pić, trzymając w ustach, trzy razy dziennie. Dzieci poniżej dwóch lat - trzy krople na dawkę; od dwóch do sześciu lat - pięć. Przyjmować kwadrans przed posiłkiem lub godzinę po. Nie zaleca się stosowania kobietom w ciąży i karmiącym piersią. Możliwe są reakcje alergiczne.
Leczenie chirurgiczne
Leczenie chirurgiczne gastropatii erozyjnej wykonuje się w przypadku wystąpienia nasilonych objawów krwawienia z żołądka, których nie można zatrzymać i których przyczyny nie można wyeliminować.
Czynnikiem ryzyka krwawienia z żołądka jest gastropatia erozjno-krwotoczna, gdy nadżerki są już wystarczająco głębokie i dotarły do warstwy naczyń krwionośnych. Interwencja chirurgiczna jest wskazana u pacjentów z zespołem bólu nieuleczalnego i krwawieniem. Jej zakres jest determinowany stanem narządu i może polegać na zszyciu miejsc z krwawieniem, czasami - usunięciu części żołądka.
W niektórych przypadkach możliwe jest uniknięcie interwencji chirurgicznej poprzez zastosowanie metody leczenia endoskopowego. Jest to nowoczesna metoda, przepisywana indywidualnie, wykonywana w szpitalach chirurgicznych. Metoda ta pozwala na leczenie nadżerek bezpośrednio przez endoskop za pomocą leków lub wiązki laserowej. Jest przepisywana pacjentom w przypadkach, gdy nie występują żadne powikłania (np. niedrożność), a leczenie zachowawcze jest nieskuteczne. Efektem leczenia jest szybkie gojenie się nadżerek, a początek długotrwałej remisji, pacjent pozbywa się możliwości wystąpienia powikłań (krwawienia, nowotwory złośliwe).
Dieta w gastropatii erozyjnej
Skuteczne leczenie zmian erozyjnych żołądka jest niemożliwe bez przestrzegania pewnych zasad dietetycznych. Po pierwsze, otrzymanie opinii doradczej: „gastropatia erozyjna” jest powodem, dla którego każda rozsądna osoba powinna całkowicie zrezygnować z alkoholu i wyrobów tytoniowych. Aby erozje goiły się szybko, a błona śluzowa żołądka mogła się jak najbardziej zregenerować, należy ją chronić.
Musisz jeść małe porcje kilka razy dziennie, najlepiej pięć lub sześć. Jedzenie nie powinno być zbyt gorące ani zbyt zimne (≈45°C).
Dieta nie powinna zawierać produktów, które podrażniają błonę śluzową żołądka. Wykluczone są tłuste, wędzone, słone, pikantne potrawy, mocne wywary mięsne i rybne, grzyby, świeże wyroby cukiernicze, treściwe ciasteczka, biszkopty. W fazie ostrej zabrania się spożywania surowych owoców, warzyw, czekolady, picia mocnej herbaty, kawy i napojów gazowanych. W tym czasie żywność powinna być tłuczona, gotowana na parze lub gotowana. Tę dietę należy stosować przez około trzy dni, następnie żywność nie jest tłuczona, ale zasady żywienia frakcyjnego pozostają, stopniowo wprowadzane są świeże warzywa i owoce, duszone i pieczone dania mięsne i warzywne, ale bez chrupiącej skórki. Obowiązkowymi produktami są sery o niskiej zawartości tłuszczu, masło, śmietana o niskiej zawartości tłuszczu, twaróg, mleko lub fermentowane napoje mleczne o niskiej zawartości tłuszczu. Stosowanie tych produktów stymuluje syntezę enzymów - katalizatorów odbudowy błony śluzowej żołądka. W przypadku gastropatii erozyjnej istotne są również typowe produkty spożywcze - gotowane na parze pulpety i kotlety, kruche i mleczne kaszki (owsiane, gryczane, kasza manna), jajka na miękko, gotowane na parze omlety, zupy galaretkowe i kremowe.
Są to podstawowe zasady, a konkretna dieta przepisywana jest na daną patologię w zależności od przyczyn, które ją wywołały.
Jeśli to Helicobacter pylori, to dieta powinna zawierać więcej jasnych warzyw i owoców zawierających flawonoidy, a także sulforafan (antagonista tej bakterii). Występuje w kalarepie, brokułach, kalafiorze i rzeżusze. Warzywa należy krótko gotować na parze. Jeśli kwasowość jest wysoka, można pić wywar z siemienia lnianego przed jedzeniem; jeśli jest niska, można jeść owoce cytrusowe, pić sok z marchwi i kapusty oraz napar z liści babki lancetowatej.
W przypadku nadżerek wywołanych wirusem opryszczki nie zaszkodzi odwar z siemienia lnianego lub łyżka oleju rokitnikowego przed posiłkiem.
W przypadku refluksu dwunastniczo-żołądkowego zwykle zaleca się tabelę nr 5, ponieważ wiąże się ona z patologią odpływu żółci. Dieta ta wyklucza „trzy F” – tłuste, smażone i żółtka jaj.
Ostre nadżerki wywołane zatruciem alkoholowym lub narkotykowym wymagają 24-godzinnego postu, picia dużej ilości płynów i stopniowego przejścia na normalną dietę.
Dieta w gastropatii erozyjnej jest dość indywidualna, tylko lekarz prowadzący może wziąć pod uwagę wszystkie niuanse i zasugerować, na czym się skupić. Najważniejsze jest, aby nie głodzić się ani nie przejadać, włączyć do diety różnorodne pokarmy i dostarczyć organizmowi niezbędny zestaw witamin, minerałów i składników odżywczych.
Więcej informacji o leczeniu
Zapobieganie
Najważniejszą rzeczą w zapobieganiu erozji żołądka, jak i większości innych chorób, jest preferowanie zdrowego stylu życia nad złe nawyki. Nie nadużywaj alkoholu, zwłaszcza na pusty żołądek, ponieważ takie napoje są agresywne dla błon śluzowych. Zaleca się również rzucenie palenia, ponieważ nikotyna ma działanie zwężające naczynia krwionośne, a narządy i tkanki palaczy stale doświadczają niedotlenienia.
Należy kontrolować swoją dietę, starać się jeść produkty wysokiej jakości, jeść regularnie, nie głodować przez długi czas i nie przejadać się. Nauczyć się nie spieszyć z jedzeniem i dokładnie przeżuwać pokarm.
Jeżeli zalecono terapię lekami powodującymi wrzody, dobrym środkiem zapobiegawczym będzie przyjmowanie ich po posiłkach, a przed jedzeniem, albo przynajmniej przed zażyciem leku, wypicie pół szklanki naparu lub wywaru z siemienia lnianego.
Według ekspertów, uszkodzenia erozyjne błony śluzowej żołądka najczęściej diagnozuje się u osób z ciężkimi chorobami przewlekłymi, pacjentów przyjmujących niesteroidowe leki przeciwzapalne oraz aktywnych alkoholików.
Prognoza
Terminowe leczenie i odpowiedzialne podejście do własnego zdrowia, w tym stosowanie się do zaleceń lekarza i rezygnacja ze złych nawyków, zwykle skutkują odbudową błony śluzowej. Według specjalistów, tylko niewielka część ubytków erozyjnych nawraca. U większości pacjentów nie występowały powtórne wystąpienia nadżerek. Nawet nadżerki powikłane naroślami polipowatymi po zabiegu chirurgicznym zwykle nie nawracają, a rokowanie jest w większości przypadków pomyślne.

