Ekspert medyczny artykułu
Nowe publikacje
Eustachyitis
Ostatnia recenzja: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
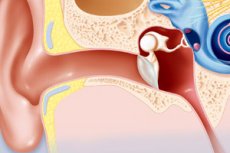
Jeśli chodzi o choroby narządu słuchu, jedną z diagnoz, która zwykle przychodzi na myśl, jest zapalenie ucha środkowego. W rzeczywistości aparat słuchowy jest dość złożonym systemem składającym się z kilku ważnych struktur. Uszkodzenie każdej z nich ma swoją nazwę. Tak więc zapalenie błędnika jest zapaleniem ucha wewnętrznego, a diagnoza „zapalenie ucha zewnętrznego” wskazuje na lokalizację stanu zapalnego w okolicy przewodu słuchowego od błony bębenkowej do błony bębenkowej. Ale czym jest eustachyitis ucha? W końcu ta choroba również należy do sfery działalności lekarzy laryngologów.
Jedną z przyczyn utraty słuchu
Eustachitis (inna nazwa turbo-otitis) jest jedną z chorób narządu słuchu o charakterze zapalnym. Choroba ma wyraźną lokalizację w trąbce Eustachiusza, która jest przedłużeniem zewnętrznego przewodu słuchowego i łączy jedną z ważnych struktur narządu słuchu (jamę bębenkową) z nosogardłem.
Trąbka Eustachiusza to przewód słuchowy znajdujący się w uchu środkowym, który pełni kilka funkcji jednocześnie:
- Drenaż błon śluzowych i usuwanie wysięku (błona śluzowa ucha produkuje wydzielinę, która pomaga nawilżać i usuwać kurz, substancje obce, obumierające komórki nabłonka z przewodu słuchowego),
- Wymiana powietrza pomiędzy jamą bębenkową a nosogardłem, która zachodzi podczas połykania (w tym momencie światło trąbki ulega rozszerzeniu),
- Utrzymanie równowagi pomiędzy ciśnieniem panującym w jamie bębenkowej a ciśnieniem atmosferycznym otoczenia (jest to konieczne dla prawidłowego przewodzenia drgań błony bębenkowej do błędnika ucha wewnętrznego),
- Produkcja wydzieliny o działaniu przeciwdrobnoustrojowym (liczne gruczoły nabłonkowe, których liczba zwiększa się w miarę zbliżania się do gardła, zapewniają obronę przeciwdrobnoustrojową ucha i nosogardła).
Każdemu naruszeniu funkcjonalności przewodu słuchowego towarzyszy proces zapalny. A uszkodzenie błony śluzowej trąbki Eustachiusza, znajdującej się w uchu środkowym, łatwo przeradza się w zapalenie ucha środkowego.
Zaburzenia równowagi ciśnienia zewnętrznego i wewnętrznego powodują zmiany w odbiorze wrażeń słuchowych, dlatego główną dolegliwością przy eustachytyzmie jest pogorszenie słuchu, uczucie głuchoty, dyskomfort wewnątrz ucha podczas mówienia.
Przyczyny eustachyita
Przyczyny mogą być różne, jednak mechanizm rozwoju choroby pozostaje niezmienny i składa się z kilku etapów:
- W wyniku całkowitego lub częściowego upośledzenia drożności trąbki słuchowej (a ma ona średnicę zaledwie 2 mm, więc nawet niewielki obrzęk staje się dużym problemem) dochodzi do pogorszenia lub ustania wentylacji jamy bębenkowej.
- Pozostałe w uchu powietrze zostaje zassane, ciśnienie wewnątrz spada, co powoduje cofanie się błony bębenkowej.
- Na skutek obniżonego ciśnienia w jamie bębenkowej dochodzi do wysięku przesięku, który zawiera włóknik, białko, a następnie komórki biorące udział w reakcjach zapalnych, rozwija się zapalenie nieżytowe.
- Zatkanie przygotowuje grunt pod rozmnażanie się drobnoustrojów warunkowo chorobotwórczych i patogennych, które zawsze są w naszym organizmie lub dostają się do niego z zewnątrz (w większości przypadków zakażenie z gardła i nosa rozprzestrzenia się na trąbkę Eustachiusza i ucho środkowe). Na tle niskiej odporności, nieżytowa postać choroby łatwo przechodzi w ropne zapalenie ucha środkowego, podczas gdy eustachiusz pozostaje jako choroba towarzysząca.
- Procesowi zapalnemu, wywołanemu przez drobnoustroje, towarzyszy obrzęk, który dodatkowo utrudnia wentylację, nie pozwala trąbce słuchowej na normalne wykonywanie funkcji utrzymywania równowagi ciśnień, a temu z kolei towarzyszy upośledzenie słuchu. Długotrwały stan zapalny staje się czynnikiem ryzyka rozwoju zrostów.
Ale dlaczego niektórzy ludzie rozwijają stan zapalny, gdy są narażeni na te same czynniki, a inni nie? I tutaj już dużą rolę odgrywają takie momenty jak:
- Osłabiona odporność (zwykle będąca konsekwencją przewlekłych chorób),
- Nieprawidłowa dieta,
- Niedobory odporności,
- Złe warunki socjalne, brak higieny ciała i rąk,
- Predyspozycje alergiczne,
- Częste dmuchanie obu nozdrzy jednocześnie przy długotrwałym katarze,
- Przewlekły kaszel, częste napady kichania,
- W dzieciństwie, gdy odporność nie jest jeszcze wystarczająco silna i często diagnozuje się przerost migdałka gardłowego.
Jak widać, eustachitis jest chorobą wieloczynnikową, choć według statystyk najczęściej choroba ta jest nadal powikłaniem infekcji narządów laryngologicznych. Choroba pierwotna w każdym przypadku obniża odporność organizmu na infekcję, a niewłaściwe leczenie jedynie otwiera jej drogę do głębszego zaawansowania.
Nie powinno dziwić, że dzieci chorują na zapalenie ucha środkowego (eustachyitis) częściej niż dorośli, a ich choroba ma bardziej ostry przebieg.
Czynniki ryzyka
Warto wspomnieć o następujących czynnikach zewnętrznych:
- Niewłaściwe leczenie chorób zapalnych gardła i nosa, zwłaszcza o charakterze zakaźnym (ból gardła, ostre infekcje wirusowe dróg oddechowych, grypa, odra, zapalenie gardła, krztusiec, nieżyt nosa, zapalenie zatok), można nazwać zapaleniem zatok przynosowych jednym z częstszych powikłań przeziębienia,
- Zabiegi medyczne (długotrwała tamponada nosa w celu zatrzymania krwawienia, leczenie chirurgiczne narządów laryngologicznych i opieka następcza),
- Spadek ciśnienia (gwałtowne zanurzenie lub wynurzenie z głębokiej wody, lot samolotem: wznoszenie się i lądowanie, katastrofy lotnicze, eksplozje i stłuczenia).
Każda z wyżej wymienionych przyczyn jest czynnikiem ryzyka rozwoju eustachyitis. Ich wpływ nie zawsze prowadzi do choroby ucha, ale zdecydowanie zwiększa ryzyko choroby.
Patogeneza
W patogenezie zapalenia trąbki słuchowej lekarze biorą pod uwagę kilka grup czynników, które mogą powodować zapalenie trąbki słuchowej. Do czynników wewnętrznych można zaliczyć:
- Nieprawidłowości ucha i nosogardła (skrzywiona przegroda nosowa, przerost dolnych kości nosowych, nieregularny kształt lub zwężenie trąbki słuchowej itp.),
- Nowotwory (przerost migdałków gardłowych, polipowatość nosa),
- Reakcje alergiczne (przewlekłe zapalenie błon śluzowych nosa - nieżyt naczynioruchowy nosa),
- Wyrastaniu zębów mądrości towarzyszy silny stan zapalny.
Objawy eustachyita
Ponieważ choroba może być spowodowana różnymi przyczynami, obraz kliniczny eustachyitis różnych typów może się nieco różnić. Jest to szczególnie zauważalne w początkowej fazie choroby. Pierwsze objawy zakaźnego turbotitis można uznać za objawy choroby podstawowej, które są zlokalizowane w okolicy zmiany chorobowej: katar, kaszel, ból gardła.
Pierwotne (nieżytowe) zapalenie ucha ma zupełnie inny początek, choć w większości przypadków początkowo wszystko ogranicza się do lekkiego dyskomfortu w chorym uchu, uczucia jego zatkania, obcych szumów.
Do typowych objawów ostrego zapalenia ucha środkowego u dorosłych należą:
- Zmiany słuchu (upośledzenie słuchu, zwłaszcza percepcja niskich częstotliwości, szumów i dzwonienia w uszach),
- Bóle głowy, rzadziej ból ucha,
- Zniekształcone postrzeganie dźwięku własnej mowy (autofonia), dźwięk wydaje się odbijać echem w uchu, powodując ból,
- Uczucie zbierania się i przelewania wody w uchu.
Rzadziej pacjenci skarżą się na uczucie ciężkości w okolicy oczu, trudności w oddychaniu, zawroty głowy.
Pacjenci twierdzą, że odczuwają pewną ulgę podczas żucia, ziewania, połykania śliny, jedzenia lub przechylania głowy. Jest to spowodowane krótkotrwałym otwarciem światła trąbki Eustachiusza i zmianą poziomu płynu. Krople zwężające naczynia krwionośne również mogą pomóc.
Ostre niezakaźne zapalenie ucha środkowego może ustąpić samoistnie, ale nie oznacza to, że należy ignorować chorobę. Wszak infekcja może dołączyć później, ponieważ często czynnikami wywołującymi ropne zapalenie są oportunistyczne patogeny (paciorkowce, gronkowce itp.) żyjące na powierzchni skóry i błon śluzowych.
Eustachioza u dziecka
Występuje zwykle w ostrej formie z wyraźnymi objawami:
- Zatkane ucho/ucho (stałe lub okresowe),
- Łagodny, tępy ból w uszach,
- Ból podczas mówienia, spowodowany wzmocnieniem dźwięku własnej mowy, „echem” własnego głosu,
- Uczucie przelewania się wody w uchu, które stale powraca,
- Dzieci i dorośli mogą również uskarżać się na gulę w gardle.
Bóle głowy, nudności, problemy z równowagą i zawroty głowy są częstsze u dzieci niż u dorosłych z zapaleniem eustachy. Temperatura wzrasta rzadko i do wartości podgorączkowych.
Niemowlęta częściej mają stan podgorączkowy, dziecko czuje się źle, płacze, jest marudne, może odmawiać jedzenia. Dziecko nie śpi dobrze, wygląda na ospałe, często zwraca po jedzeniu.
W przewlekłej postaci choroby objawy są mniej nasilone. Nasilają się wraz z zaostrzeniem. Obraz kliniczny rozszerza się, jeśli eustachitis jest powikłane zapaleniem ucha środkowego. W takim przypadku mogą pojawić się inne objawy:
- Wzrost temperatury,
- Zawroty głowy i bóle głowy,
- Nasilony ból ucha,
Obniżona ostrość słuchu jest dość specyficznym objawem przedłużającego się zapalenia ucha środkowego. Jednak pacjenci przyzwyczajają się do niego i nie szukają pomocy, dopóki nie pojawią się inne nieprzyjemne objawy choroby.
Formularze
Proces zapalny w zapaleniu ucha środkowego najczęściej dotyczy tylko jednej strony parzystego narządu słuchu. Jeśli dotknięta jest prawa strona, rozwija się prawostronne zapalenie ucha środkowego, natomiast lewostronne zapalenie ucha środkowego diagnozuje się, gdy zapaleniu ulega trąbka Eustachiusza w lewym uchu. Zdarzają się jednak przypadki, gdy zapalenie rozprzestrzenia się na oba uszy jednocześnie. W takim przypadku mówimy o obustronnym zapaleniu ucha środkowego.
Zatem według lokalizacji stanu zapalnego eustachyitis można podzielić na jedno- i obustronne. Istnieją jednak inne objawy, według których choroba jest klasyfikowana:
Forma przepływu (etapy):
- Ostre zapalenie ucha środkowego (do 3 tygodni)
- Podostre zapalenie ucha środkowego (do 3 miesięcy),
- Postać przewlekła (w wyniku znacznego osłabienia odporności, niewłaściwego leczenia lub jego braku)
Etiologia (przyczyny):
- Zakaźny,
- Uczulony,
- Urazy urazowe, w tym barotraumatyczne: powietrzne (aerotitis) i podwodne (mareotitis).
Ostra postać choroby charakteryzuje się nasileniem objawów, więc po prostu nie sposób jej nie zauważyć. Stanowi ona aktywny proces zapalny, najczęściej przenoszony z gardła lub nosa. Zawsze towarzyszy jej silny obrzęk, ale przy odpowiednim podejściu do leczenia mija w ciągu tygodnia.
Przewlekłe zapalenie ucha środkowego może przebiegać bezobjawowo, ale jego powikłania są bardziej niebezpieczne. Jeśli ostre turbo-otitis nie zostanie leczone, może łatwo przekształcić się w przewlekłe turbo-otitis i spowodować utratę słuchu.
Eustachyitis związana z barotraumą to zmora nurków, nurków, pilotów i osób korzystających z usług transportu lotniczego. Różnica ciśnień może spowodować obniżenie błony bębenkowej. Jeśli nic nie zostanie zrobione, rozwija się niezakaźny proces zapalny.
Komplikacje i konsekwencje
Ostre zapalenie ucha środkowego jest nieprzyjemną chorobą, której terminowe leczenie pozwala przywrócić funkcjonalność trąbki słuchowej w ciągu zaledwie tygodnia. Jeśli choroba ma postać nieżytową, uważa się, że może ona przejść sama, gdy stan zapalny, niepodparty drobnoustrojami, ustąpi. Jednak samo upośledzenie wentylacji i zastój wysięku i przesięku w uchu może spowodować powikłanie bakteryjne zapalenia ucha środkowego, które bez leczenia może rozprzestrzenić się dalej do ucha środkowego i wewnętrznego. A uszkodzenie ucha wewnętrznego może prowadzić do trwałej utraty słuchu, a nawet głuchoty.
Zakaźne zapalenie ucha środkowego musi być leczone, zwłaszcza jeśli jest następstwem nieleczonego przeziębienia o charakterze bakteryjnym, takiego jak ból gardła, krztusiec lub zapalenie migdałków gardłowych. Wzrost migdałków gardłowych jest związany ze stanem zapalnym tkanki limfatycznej, w której gromadzi się wiele patogenów. Powiększone migdałki gardłowe same w sobie mogą blokować ujście trąbki słuchowej, zakłócając jej drenaż i funkcjonalność, powodując upośledzenie słuchu. Mogą również stać się źródłem infekcji dla całego ciała, która może rozprzestrzeniać się nie tylko do nosogardła, ale także do wnętrza narządu słuchu.
Wszystko to jest bardzo nieprzyjemne, ale lekarze opracowali skuteczne leczenie turbootitis o dowolnej etiologii. Jeśli nic się nie zrobi lub nie zastosuje się nieodpowiedniego leczenia, choroba może się przedłużyć. Skargi, że eustachyitis nie przechodzi, w większości przypadków są związane z niewłaściwym leczeniem. Nie dość, że człowiek przez długi czas ma natrętne objawy szumu i bulgotania w uszach, to jeszcze jego własna rozmowa powoduje dyskomfort i ból wewnątrz narządu słuchu, więc długotrwały proces zapalny staje się dodatkowo przyczyną powstawania zrostów.
Biorąc pod uwagę niezwykle małą średnicę trąbki Eustachiusza, jest oczywiste, że nawet małe pasma tkanki włóknistej w jej obrębie będą przeszkodą dla normalnej wentylacji i wydzielania. Nie „rozpuszczą się” same z siebie, trzeba będzie je usunąć chirurgicznie, w przeciwnym razie nastąpi stopniowe pogorszenie słuchu aż do głuchoty.
To samo dzieje się, gdy stan zapalny rozprzestrzenia się na struktury ucha wewnętrznego i rozwija się zapalenie błędnika.
Uczucie zatkanych uszu i upośledzenia słuchu w zespole Eustachiusza może utrzymywać się przez dłuższy czas, nawet po pomyślnym zakończeniu leczenia. Zrozumiałe jest, że wiele osób martwi się, kiedy ich słuch powróci?
Lekarze nie potrafią udzielić jednoznacznej odpowiedzi na to pytanie. U niektórych pacjentów utrata słuchu jest zauważalna w ciągu 1-3 tygodni w ostrej, odpowiednio leczonej postaci turbo-zapalenia ucha. W skomplikowanym przebiegu może to trwać miesiące: w większości przypadków do 3, ale zdarza się, że głuchota nie mija nawet w ciągu sześciu miesięcy. Przewlekła postać powoduje stopniowe zrosty ścian trąbki słuchowej z powodu zrostów, słuch pogarsza się i nie można samodzielnie wrócić do normy. Każde zaostrzenie tylko pogarsza sytuację. Tak więc stan zapalny jest niebezpieczny nawet w przypadku ściśle zlokalizowanego procesu w kanale słuchowym.
Diagnostyka eustachyita
Większość pacjentów ze zdiagnozowanym zapaleniem zatok przynosowych zgłasza się do lekarza ze skargami na ból gardła, katar i inne objawy przeziębienia lub leczyła się na nie dzień wcześniej. Dopiero gdy występuje wyraźna blokada uszu, dyskomfort i zniekształcone postrzeganie dźwięku swojego głosu, człowiek zaczyna myśleć, że choroba nie dotyczy nosogardła, a narządu słuchu. A ponieważ jest to złożony narząd, a proces patologiczny może być zlokalizowany w różnych jego częściach, nie da się postawić dokładnej diagnozy bez pomocy specjalistów.
Diagnostyką i leczeniem narządów laryngologicznych zajmuje się laryngolog. Przeprowadza on badanie fizykalne pacjenta, osłuchuje dolegliwości, bada stan zatok, gardła, migdałków (ryno-, laryngo- i faryngoskopia). Zebranie wywiadu w dużej mierze pomaga wyjaśnić etiologię eustachyitis, ponieważ leczenie infekcyjnego, alergicznego i pourazowego turbo-otitis ma swoje własne cechy.
Standardowe testy nie dają pełnego obrazu choroby. Badanie krwi może jedynie wskazać stan zapalny, ale jego lokalizacja pozostanie tajemnicą. Jednak badanie immunoglobulin może dostarczyć wystarczających informacji o charakterze stanu zapalnego i czasie jego wystąpienia.
Bardziej szczegółowe będzie wymaz z gardła lub badanie laboratoryjne oddzielenia od nosa i gardła, gdzie zwykle znajduje się patogen. Objawy w różnych typach turbo-otitis są podobne, ale obecność patogennej mikroflory w rozmazie pozwala stwierdzić, że choroba ma charakter zakaźny i zidentyfikować czynnik sprawczy w celu prawidłowego doboru leków. W przypadku podejrzenia alergicznego turbo-otitis wykonuje się testy alergiczne.
Otoskopia, podczas której wykrywane są tego typu zmiany, pozwala na rozpoznanie zaburzeń czynności trąbki słuchowej:
- Cofnięcie błony bębenkowej,
- Jego zmętnienie i zaczerwienienie,
- Deformacja stożka świetlnego,
- Zwężenie kanału słuchowego.
Następnym krokiem jest zbadanie funkcjonalności trąbki słuchowej:
- Do sprawdzenia drożności trąbki słuchowej stosuje się: próbę Valsavy, czyli przedmuchanie trąbki słuchowej balonikiem Politzera (przedmuchanie jamy bębenkowej pod dużym ciśnieniem), próbę Levy'ego, próbę przy pustym gardle i zaciśniętych nozdrzach (próbę Toynbeego).
- Manometria ucha (tympanomanometria) polega na badaniu funkcji wentylacyjnej trąbki słuchowej i pomiarze ciśnienia w jamie bębenkowej za pomocą specjalnego manometru umieszczanego w uchu.
- Audiometria bada zmiany w funkcji słuchowej (utrata słuchu występuje zwykle w niskich częstotliwościach do 25-30 dB). Stosuje się testy mowy i pomiary ostrości słuchu za pomocą audiometru elektroakustycznego.
- Impedancja jest instrumentalną metodą diagnostyczną, która dostarcza informacji o wewnętrznych strukturach ucha: uchu środkowym, trąbce słuchowej, ślimaku, nerwach słuchowych i twarzowych. Pozwala na określenie lokalizacji stanu zapalnego z dużą dokładnością.
Ponieważ upośledzona drożność trąbki słuchowej może być związana z procesami nowotworowymi, pacjentom przepisuje się dodatkowe badania, jeśli takie podejrzenie powstaje. TK i MRI w zapaleniu trąbki słuchowej pozwalają stwierdzić obecność i określić lokalizację guza, bez którego usunięcia nie można przywrócić funkcjonalności trąbki słuchowej. Biopsja odpowie na pytanie: czy jest to łagodny nowotwór, czy guz nowotworowy.
Diagnostyka różnicowa
Eustachitis jest chorobą ucha, najczęściej powikłaniem innych patologii, dlatego jej obraz kliniczny, zwłaszcza na początku choroby, może być niewyraźny, niejasny, z nietypowymi objawami. Diagnostyka różnicowa pozwala na postawienie trafnej i ostatecznej diagnozy, różnicując turbo-otitis od podobnych chorób pod względem objawów.
Tak więc, zapalenie zatok szczękowych (zapalenie zatok szczękowych) może być połączone z bólami głowy, zatkanym nosem i uszami po dmuchaniu, uczuciem wzdęcia, szumem usznym, rozprzestrzeniającym się z zatok do oczu i wewnętrznych struktur ucha. Identyczne objawy występują w przypadku zapalenia zatoki szczękowej, ale rinoskopia ujawni nagromadzenie się wysięku zapalnego w zatokach szczękowych, podczas gdy błona bębenkowa pozostaje nienaruszona.
Uczucie ucisku w głowie, zatkany nos i uszy, zwłaszcza podczas dmuchania, są charakterystyczne dla różnych typów zapalenia zatok, gdy jedna z zatok jest zapalona. Podobnie jak zapalenie zatok przynosowych, choroba rozwija się najczęściej jako powikłanie patologii układu oddechowego o charakterze zakaźnym. Badanie endoskopowe przewodów nosowych i otoskopia pozwalają dokładnie określić lokalizację stanu zapalnego i wykluczyć zapalenie bulw.
W zapaleniu krtani występuje uczucie guli w gardle, co ma miejsce również w zapaleniu eustachyitis, ale nie ma zatkanego ucha, nie ma uczucia przepełnienia płynem, zmienia się sam głos (staje się chrapliwy lub zachrypnięty), ale nie jego percepcja. Laryngoskopia ujawnia zaczerwienienie błony śluzowej krtani i strun głosowych, ich obrzęk.
Zapalenie ucha środkowego jest częstym powikłaniem zapalenia ucha środkowego, gdy stan zapalny z trąbki Eustachiusza rozprzestrzenia się na struktury ucha środkowego, które mają z nią kontakt. Jest to charakterystyczne dla zakaźnego typu choroby. Nic dziwnego, że rozpoznanie zapalenia ucha środkowego często stawia się w połączeniu z zapaleniem ucha środkowego. To ostatnie charakteryzuje się dość silnym bólem ucha (przy turbo-otitis ból jest zwykle nieznaczny), utratą słuchu, nudnościami (u dzieci), podwyższoną temperaturą ciała z powikłaniami wewnątrzczaszkowymi. Otoskopia wykazuje wypukłą, zaczerwienioną błonę bębenkową i przemieszczenie odruchu świetlnego.
Jeśli zaangażowany jest wyrostek sutkowaty, diagnoza brzmi „ zapalenie wyrostka sutkowatego ”, którego objawy są podobne do zapalenia ucha środkowego. Utrata słuchu w tej chorobie nie zawsze jest zauważana, a otoskopia nie pokazuje obrazu charakterystycznego dla eustachyitis. Radiografia i tomografia okolicy skroniowej pomagają wyjaśnić diagnozę, jeśli istnieją wątpliwości.
Podczas diagnozowania eustachitis bardzo ważne jest nie tylko potwierdzenie diagnozy, ale także zidentyfikowanie możliwych powikłań (zapalenie ucha środkowego, zapalenie wyrostka sutkowatego, rozwój niedosłuchu). Jeśli w nosogardzieli występuje proces zapalny, należy go leczyć jednocześnie z uszami.
Z kim się skontaktować?
Leczenie eustachyita
Leczenie zapalenia ucha środkowego można rozpocząć dopiero po ustaleniu charakteru stanu zapalnego. Zapalenie bakteryjne wymaga stosowania środków przeciwdrobnoustrojowych, zapalenie grzybicze wymaga środków przeciwgrzybiczych, zapalenie wirusowe wymaga wzmocnienia odporności ogólnej i miejscowej. Konsekwencje barotraum sugerują poprawę drenażu (dmuchania), wyeliminowanie skutków krwotoków i zapobieganie tworzeniu się ropy w trąbce słuchowej. Ale leczenie alergicznego turbo-zapalenia ucha środkowego jest niemożliwe bez przyjmowania leków przeciwhistaminowych, które zmniejszają nasilenie stanu zapalnego niezakaźnego.
Przeczytaj także:
- Leczenie zapalenia ucha środkowego za pomocą tabletek, kropli, fizjoterapii
- Leczenie zapalenia eustachy w domu
Przeczytaj więcej o leczeniu różnych typów eustachyitis. Cele leczenia terapeutycznego tej choroby to:
- Poprawa wentylacji trąbki słuchowej,
- Kontrola zakażeń i zapobieganie powikłaniom,
- Przywrócenie słuchu i opanowanie nieprzyjemnych objawów choroby.
Eustachitis, którego czynnikami sprawczymi są wirusy, wiąże się ze stosowaniem immunostymulatorów i leków przeciwwirusowych (Ingavirin, Ergoferon, Viferon). Wirusowe turbo-zapalenie ucha przebiega w postaci nieżytowej i często mija samoistnie. Jednak bez lekarza nie da się ustalić, kto wywołał chorobę: wirusy czy bakterie. Ponadto osobom o osłabionej odporności (np. przeziębionym lub dzieciom) trudno jest samodzielnie walczyć z chorobą, a to otwiera drogę do przyłączenia się infekcji bakteryjnej, którą należy leczyć antybiotykami.
Bakteryjne (ropne) zapalenie zatok nie może być leczone bez antybiotyków. Jego przyczyną mogą być paciorkowce, gronkowce, pneumokoki i inne patogeny, z którymi układ odpornościowy nie potrafi sobie poradzić. Można to zrozumieć już z faktu, że bakteryjne zapalenie zatok jest wtórne do infekcji dróg oddechowych. Jeśli infekcja przeszła z gardła lub nosa dalej do wnętrza ciała, wskazuje to na brak obrony.
Antybiotyki przepisuje się po ustaleniu czynnika wywołującego chorobę, ale najczęściej preferuje się leki o szerokim spektrum działania. Miejscowo przepisuje się środki złożone w postaci kropli zawierających zarówno składniki przeciwdrobnoustrojowe, jak i leki przeciwzapalne (GCS).
W leczeniu grzybiczych postaci choroby stosuje się preparaty wieloskładnikowe, w skład których wchodzi środek przeciwgrzybiczy (np. „Candibiotic”).
W przypadku wszystkich rodzajów zapalenia eustachytalnego, w tym tych wywołanych przez barotraumę, w celu zmniejszenia stanu zapalnego i bólu stosuje się miejscowe środki przeciwzapalne i przeciwbólowe:
- GCS w połączeniu z lekami znieczulającymi (krople "Otipax"),
- Leki przeciwhistaminowe („ Tavegil ”, „Loratadyna”, „ Suprastin ”, „Claritin”, „Diazolin”), które można przepisać zarówno w przypadku alergicznego zapalenia eustachyitis, jak i innych rodzajów zapalenia eustachyitis, w celu złagodzenia stanu zapalnego i obrzęku.
- Krople zwężające naczynia krwionośne („ Naftisin ”, Vibrocil, Sanorin i Nazonex ”) pomagają kontrolować obrzęk.
Nie ma jednoznacznej odpowiedzi na pytanie, jak długo leczy się eustachioza. Zazwyczaj choroba mija w ciągu tygodnia. Ale jeśli mówimy o zakażeniu bakteryjnym, to trzeba wziąć pod uwagę, że przebieg terapii antybiotykowej może być różny. Leki przeciwdrobnoustrojowe przepisuje się zazwyczaj na kurs 5-7 dni, ale pytanie brzmi, kiedy pacjent zaczął je przyjmować, ponieważ nie każdy spieszy się do lekarza przy pojawieniu się pierwszych objawów.
Walka z chorobą może być również przedłużona w przypadku infekcji wirusowych, gdy istnieje ryzyko powikłań bakteryjnych (np. w przypadku niewłaściwego leczenia lub osłabionej odporności). Dłuższy przebieg choroby jest również charakterystyczny dla osób, których organizm jest osłabiony przez długotrwałe, nawracające choroby.
Jeśli eustachitis stało się przewlekłe, leczenie przeprowadza się w cyklach w przypadku zaostrzeń. W okresie remisji konieczne jest prowadzenie działań profilaktycznych mających na celu wzmocnienie układu odpornościowego.
Zapobieganie
Eustachitis jest chorobą, którą trudniej leczyć niż zapobiegać jej rozwojowi. Dlatego lekarze zalecają przestrzeganie powszechnie uznanych środków zapobiegawczych:
- Hartowanie jako podstawa zdrowia i odporności organizmu na infekcje.
- Zdrowy styl życia: umiarkowana aktywność fizyczna, unikanie złych nawyków.
- Wzmocnienie ciała poprzez zestaw ćwiczeń fizycznych, regularne spacery na świeżym powietrzu, odpowiednią dietę bogatą w witaminy i minerały.
- Poprawa odporności i zapobieganie infekcjom dróg oddechowych: immunostymulatory i kompleksy witaminowe w czasie epidemii, spożywanie jagód i owoców bogatych w witaminy C, A, E i inne,
- Płukanie nosa bezpośrednio po kontakcie z osobami chorymi lub po przebywaniu w zatłoczonym pomieszczeniu w okresie zwiększonej zachorowalności na ostre infekcje dróg oddechowych.
- Wczesne i skuteczne leczenie wszelkich chorób zakaźnych, zwłaszcza tych obejmujących układ oddechowy. Zapalenie zatok, nieżyt nosa, zapalenie zatok szczękowych, zapalenie gardła, zapalenie migdałków i inne choroby mogą powodować zapalenie zatok przynosowych i utratę słuchu. W każdym przypadku nie należy ignorować zatkanego nosa.
- Leczenie alergii, tj. Identyfikacja alergenu i ograniczenie kontaktu z nim. Profilaktyczne wizyty u lekarza laryngologa, zwłaszcza w czasie epidemii. Pomoże to wykryć chorobę we wczesnym stadium, gdy objawy jeszcze nie występują, i rozpocząć jej skuteczne leczenie.
- Piloci i załoga, a także nurkowie, nurkowie i inne osoby, których działalność odbywa się w warunkach wahań ciśnienia atmosferycznego, powinny podjąć środki w celu ochrony narządu słuchu przed nagłymi zmianami ciśnienia. Chroń uszy przed przedostaniem się wody do trąbki słuchowej podczas pływania w basenie.
Eustachioza często rozwija się w dzieciństwie. Rodzicom można zalecić podjęcie następujących środków zapobiegawczych w celu zapobiegania chorobie u ich dzieci:
- Należy zadbać o terminowe leczenie chorób układu oddechowego i układu oddechowego.
- Ubieraj dziecko stosownie do pogody, aby nie dopuścić do przegrzania i hipotermii.
- Regularnie szczep swoje dziecko zgodnie z kalendarzem szczepień.
- Zwróć uwagę na dietę swojego dziecka. Powinna być ona odżywcza, bogata w witaminy i minerały.
- Nie zapomnij o regularnych spacerach. Wietrz pokój zarówno latem, jak i zimą, gdy dziecka nie ma w pokoju.
- Karm dziecko piersią w pozycji pionowej (zmniejszy to ryzyko przedostania się mleka do uszu).
- Dokładnie płucz nos dziecka, gdy jest przeziębione. Używaj aspiratora, aby usunąć śluz z nosa u dzieci, które nie potrafią wydmuchać nosa. Starsze dzieci należy nauczyć, jak prawidłowo wydmuchać nos, używając kolejno każdej dziurki nosowej.
- Chroń uszy dziecka przed wodą podczas kąpieli w wannie, basenie lub otwartym zbiorniku wodnym. Wyjaśnij, że podczas nurkowania należy zakrywać nos i unikać wciągania wody do obu nozdrzy.
- Usuń migdałki gardłowe w odpowiednim czasie i unikaj długotrwałego przewlekłego zapalenia migdałków. Lepiej jest je usunąć i chronić dziecko przed przewlekłymi infekcjami.
- Małe dzieci są lepiej chronione przed wahaniami ciśnienia (staraj się oszczędzić dziecku lotów, uderzania się w uszy podczas rozpieszczania itp.).
Zarówno dzieci, jak i dorośli powinni być leczeni z powodu eustachitis dopiero po postawieniu diagnozy lekarskiej. Badanie lekarskie pomoże ustalić przyczynę choroby, stopień nasilenia, możliwe powikłania. Pomoże to nie tylko wybrać właściwe skuteczne leczenie, ale także uniknąć błędów w wyborze metod i środków.
Prognoza
Lekarze uważają eustachyitis za skomplikowaną chorobę. Jednak przy odpowiednim leczeniu można ją wyleczyć w ciągu tygodnia. Jednak przywrócenie słuchu może potrwać dłużej. Ponadto im wcześniej rozpocznie się leczenie, tym mniejsze jest ryzyko pogorszenia słuchu, którego normalizacja w ciężkich przypadkach opóźnia się nawet o sześć miesięcy, chociaż w większości przypadków nie trwa dłużej niż 3 tygodnie.
Jeśli choroba nie zostanie wyleczona lub będzie leczona nieprawidłowo (np. poprzez ogrzewanie ucha w przypadku ropnego wysięku lub odmowę podawania antybiotyków w przypadku bakteryjnego zapalenia ucha środkowego), istnieje duże prawdopodobieństwo, że choroba przekształci się w chorobę przewlekłą, a normą stanie się utrata słuchu.
Inną opcją jest rozwój adhezyjnego zapalenia ucha środkowego, któremu towarzyszy utrata słuchu, przekrwienie i stały szum uszny. W wyniku tego wewnątrz ucha tworzy się gęsta tkanka łączna, zrosty i fuzje, które ograniczają ruchomość kosteczek słuchowych i wrażliwość ucha na dźwięk (postępuje utrata słuchu). Leczenie choroby jest długotrwałe, a jeśli jest nieskuteczne, stosuje się aparaty słuchowe, interwencję chirurgiczną w celu rozcięcia zrostów lub ich rozciągnięcia.
Niebezpieczeństwo zakaźnego zapalenia ucha środkowego wynika również z umiejscowienia narządu słuchu w czaszce. Zakażenie może rozprzestrzenić się głęboko w sam narząd, a nawet dotrzeć do błon mózgowych, powodując ich zapalenie. Tego wyniku można spodziewać się w dzieciństwie.

