Ekspert medyczny artykułu
Nowe publikacje
Rak pancosty
Ostatnia recenzja: 12.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
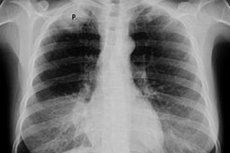
Onkolodzy diagnozują raka Pancoasta, gdy złośliwy guz – pierwotny rak płuc – rozwija się w górnej części płuca (w szczycie płuca) i nacieka lub uciska pobliskie struktury.
Profesor radiologii na Uniwersytecie Pensylwanii (USA) Henry Pancoast, który opisał ten nowotwór w pierwszej tercji ubiegłego stulecia, określił go jako guz szczytowy płuca.
Inną nazwą tej patologii jest rak szczytu płuca z zespołem Pancoasta.
Epidemiologia
Spośród wszystkich onkologicznych chorób płuc, rak Pancoasta stanowi nie więcej niż 5%. Rzadko występuje u młodych ludzi, a większość pacjentów jest w wieku 40+. I zasadniczo są to palący mężczyźni i kobiety.
Na przykład w Wielkiej Brytanii rak płuc diagnozuje się u około 44 500 osób rocznie, podczas gdy w USA (według National Institutes of Health) diagnozuje się go u ponad 200 000 osób. Najczęstszym rodzajem nowotworu jest rak niedrobnokomórkowy, który stanowi ponad 80% przypadków.
Przyczyny raka Pancoast
Choć rak płuc może wystąpić również u osób, które nigdy nie paliły, onkolodzy wiążą kluczowe przyczyny jego rozwoju – w co najmniej 85% przypadków – z paleniem. I tłumaczą to tym, że palacze regularnie wdychają z dymem prawie dwieście toksycznych i ponad cztery tuziny rakotwórczych substancji. Płuca cierpią nie mniej z powodu tzw. biernego palenia, czyli gdy ktoś pali, a osoby wokół niego wdychają dym papierosowy zawierający substancje rakotwórcze – wielopierścieniowe węglowodory aromatyczne.
Czynniki ryzyka
Pulmonolodzy biorą pod uwagę takie czynniki ryzyka rozwoju złośliwych nowotworów płuc, jak agresywne działanie na tkankę płucną formaldehydu, radonu, pyłu azbestowego w powietrzu, emisji gazów przemysłowych, spalin samochodowych itp.
Ponadto nowotwory złośliwe płuc, w tym rak szczytu płuca w zespole Pancoasta, mogą rozwinąć się w przypadku predyspozycji genetycznych (nieprawidłowości chromosomalne).
Patogeneza
Patogeneza guza Pancoasta zależy zarówno od jego lokalizacji, jak i zajętych struktur sąsiednich.
Powstające na szczycie płuca – w górnym otworze klatki piersiowej i w okolicy górnej bruzdy płucnej (bruzdy górnej) utworzonej przez tętnicę podobojczykową, te guzy oskrzelowo-płucne stopniowo rozprzestrzeniają się na górne żebra, okostną, trzony kręgów kręgosłupa piersiowego, powodując ucisk nerwów współczulnych piersiowych, zwoju gwiaździstego szyi, pni i korzeni nerwowych splotu ramiennego (plexus brachialis).
Pod wpływem nowotworu światła naczyń podobojczykowych i naczyń limfatycznych ulegają zwężeniu.
Guzy Pancoasta według histologii dzielą się na raka płaskonabłonkowego (do 45-50% przypadków), gruczolakoraka (36-38%), niezróżnicowanego raka wielkokomórkowego (11-13%) i raka drobnokomórkowego (2-8%).
Objawy raka Pancoast
Takie objawy typowe dla zwykłego raka płuc, jak kaszel z krwawą plwociną i trudności w oddychaniu (duszność) zwykle nie są obserwowane w raku Pancoasta na początkowych etapach choroby ze względu na obwodowe umiejscowienie tych guzów. A sekwencja objawów w raku Pancoasta często prowadzi do błędów diagnostycznych.
Faktem jest, że pierwsze objawy guza Pancoasta, który rozprzestrzenia się na ścianę klatki piersiowej i splot ramienny, objawiają się bólem w ramieniu i łokciu, promieniującym do przedramienia, szyi, mostka, pachy i łopatki po stronie guza. A wkrótce pojawiające się parestezje połowy czwartego i piątego palca ręki, osłabienie mięśni (zanik) po wewnętrznej stronie ręki wskazują na ucisk nerwów przez guz. W rzeczywistości ten zestaw objawów klinicznych to zespół Pancoasta w raku płuc lub zespół Pancoasta-Tobiasa.
W miarę postępu choroby i zmian nowotworowych w pniach współczulnych nerwów piersiowych i zwoju gwiaździstego szyi pojawia się zespół Bernarda-Hornera - z częściowym opadnięciem górnej powieki (ptoza), zwężeniem źrenicy tego samego oka (mioza), zagłębieniem gałki ocznej w oczodół (enophthalmos) i prawie całkowitym ustaniem pocenia się (anhidrosis) po tej samej stronie twarzy.
Nawiasem mówiąc, zespół ten obserwuje się u 25% pacjentów z guzem płuca zlokalizowanym w śródpiersiu, który jest diagnozowany jako śródpiersiowa postać raka płuca. Jednak badanie rentgenowskie wyraźnie pokazuje, że guz ten znajduje się w drzewie tchawiczo-oskrzelowym, które zwykle jako pierwsze jest zaangażowane w proces patologiczny.
Komplikacje i konsekwencje
Z uwagi na fakt, że rak Pancoasta często diagnozowany jest zbyt późno, a aktywność proliferacyjna takiego guza jest duża, zapobieganie jego skutkom i powikłaniom – przerzutom – jest po prostu niemożliwe.
Jak zauważają eksperci, tego typu nowotwory wykrywa się w stopniach zaawansowania T3 – IIIa lub IIIb (według klasyfikacji nowotworów złośliwych TNM), a jeśli w proces patologiczny zaangażowane są trzony kręgów, pnie nerwowe lub naczynia krwionośne, guz kwalifikuje się do stopnia T4.
Przede wszystkim przerzuty dotyczą sąsiednich struktur, regionalnych węzłów chłonnych (nadobojczykowych, piersiowych i śródpiersia), kości i mózgu. Według niektórych danych przerzuty do mózgu rozwijają się w 24-55% przypadków; w 36% - odległe.
Kiedy guz rozrośnie się do trzonów kręgowych (co zdarza się u 10-15% pacjentów), może dojść do ucisku rdzenia kręgowego i paraplegii – porażenia dolnej części ciała i obu nóg.
Diagnostyka raka Pancoast
Wczesna diagnoza raka Pancoasta jest wyjątkowo trudna: obraz kliniczny i skargi pacjentów nie są typowe dla złośliwych chorób płuc.
Diagnostyka instrumentalna pomaga w:
- prześwietlenie klatki piersiowej;
- tomografia komputerowa klatki piersiowej (TK);
- obrazowanie metodą rezonansu magnetycznego (MRI):
- całej ciała pozytonowa tomografia komputerowa (PET-CT).
Wczesne stadia raka Pancoasta są trudne do wykrycia na zdjęciu rentgenowskim ze względu na brak wyraźnej wizualizacji i dużą liczbę cieni pobliskich struktur. Zdjęcie rentgenowskie klatki piersiowej może ujawnić asymetrię wierzchołka płuc (niewielki obszar zgrubienia opłucnej w strefie wierzchołkowej jednego płuca); zwiększenie masy tkanki; uszkodzenie 1-3 żeber lub części kręgów.
Rak Pancoasta rozpoznaje się na podstawie tomografii komputerowej klatki piersiowej, stwierdzając obecność patologicznej tkanki w okolicy górnego ujścia klatki piersiowej i górnej bruzdy płucnej oraz jej penetrację do ściany klatki piersiowej, kręgosłupa, naczyń krwionośnych, nerwów lub przestrzeni między płucami.
Natomiast w celu uzyskania pełniejszego obrazu lokalnego rozprzestrzenienia się komórek nowotworowych i stopnia zajęcia zakończeń nerwowych zaleca się wykonanie badania MRI.
Aby ustalić dokładną diagnozę, stosuje się również endoskopową mediastinoskopię, aby zbadać węzły chłonne. A jeśli występuje wyczuwalna adenopatia nadobojczykowych węzłów chłonnych, wykonuje się ich cienkoigłową aspirację przezskórną.
Badania potwierdzające rozpoznanie guza i pozwalające dokładnie ocenić jego stadium to biopsja (komórki guza) pobrana przez przezklatkową biopsję aspiracyjną cienkoigłową. W niektórych sytuacjach może być wymagana endoskopowa lub otwarta torakotomia w celu histologicznego badania nowotworu.
Diagnostyka różnicowa
Diagnostyka różnicowa powinna pozwalać na odróżnienie guza Pancoasta od: chłoniaka Hodgkina i chłoniaka, międzybłoniaka opłucnej, torbieli echinokokowej płuca, raka tarczycy i raka gruczołowo-torbielowatego, guzów desmoidalnych śródpiersia, raka piersi, a także zespołów mięśni pochyłych i żeber szyjnych.
Z kim się skontaktować?
Leczenie raka Pancoast
Pozytywny wynik – zahamowanie wzrostu guza i jego regresja, zmniejszenie nawrotów miejscowych i odległych oraz zwiększenie przeżycia – zapewnia leczenie z zastosowaniem chemioradioterapii indukcyjnej i następującego po niej leczenia operacyjnego – wykonania zabiegu operacyjnego polegającego na resekcji zmienionych chorobowo struktur.
Rodzaje chemioterapii w przypadku raka Pancoasta:
- przed operacją – połączenie niektórych leków chemioterapeutycznych z radioterapią przez 5-6 tygodni;
- po usunięciu części lub całości płuca, dotkniętych chorobą tkanek przyległych lub górnych żeber (co przeprowadza się po cyklu chemioradioterapii) – ostatnia chemioterapia pooperacyjna.
Schematy chemioterapii wykorzystują lek cytostatyczny Cisplatynę (Platinotin) w połączeniu z innymi lekami przeciwnowotworowymi, w szczególności etopozydem i windesyną (Eldisine).
Na przykład, dożylnie podawana Cisplatyna jest pochodną platyny; lek jest skuteczny, ale jak wszystkie cytostatyki przeciwnowotworowe, powoduje wiele skutków ubocznych i negatywnych konsekwencji. Najczęstsze konsekwencje chemioterapii w przypadku raka Pancoasta są szczegółowo opisane w publikacjach:
Schematy radioterapii stosowane w przypadku raka Pancoasta zazwyczaj obejmują frakcje 45 Gy/27 podawane przez 5–6 tygodni, po których następuje operacja (4–6 tygodni później).
W tym przypadku przeciwwskazaniem do leczenia operacyjnego są przerzuty, uszkodzenie węzłów chłonnych nadobojczykowych i śródpiersia, ponad połowa
Trzony kręgów, tchawica i przełyk.
U pacjentów z nieoperacyjnym guzem Pancoasta stosuje się leczenie paliatywne.
Prognoza
Podobnie jak w przypadku innych nowotworów złośliwych, rokowanie u pacjentów z rakiem Pancoasta zależy bezpośrednio od stadium choroby. Obecność objawów zespołu Bernarda-Hornera jest uważana za czynnik złej prognozy.
W ciągu ostatnich kilku dekad wskaźniki przeżywalności u pacjentów z rakiem szczytu płuca i zespołem Pancoasta uległy znacznej poprawie.
Po indukcyjnej chemioradioterapii i późniejszym leczeniu operacyjnym, w 33-40% przypadków (według innych danych 54-72%) średni czas przeżycia wynosi pięć lat, a częstość występowania powikłań waha się w granicach 10-28%.
Prawie 75% pacjentów przeżywa jeszcze dwa lata.


 [
[