Ekspert medyczny artykułu
Nowe publikacje
Zespół pustego siodła tureckiego.
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
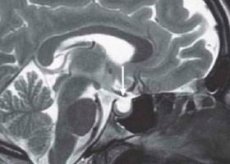
Określenie „puste siodło tureckie” (ETS) weszło do praktyki medycznej w 1951 roku. Po pracach anatomicznych zaproponował je S. Busch, który badał materiał z sekcji zwłok 788 pacjentów zmarłych na choroby niezwiązane z patologią przysadki. W 40 przypadkach (34 kobiety) stwierdzono połączenie prawie całkowitego braku przepony siodła tureckiego ze spłaszczeniem przysadki w postaci cienkiej warstwy tkanki na jej dnie. W tym przypadku siodło było puste. Podobną patologię opisali wcześniej inni anatomowie, ale Busch jako pierwszy powiązał częściowo puste siodło tureckie z niewydolnością przepony. Jego obserwacje zostały potwierdzone przez późniejsze badania. W literaturze określenie to oznacza różne formy nozologiczne, których wspólną cechą jest poszerzenie przestrzeni podpajęczynówkowej do obszaru wewnątrzsiodełkowego. Siodło tureckie jest zwykle powiększone.
Przyczyny Zespół pustego siodła tureckiego.
Przyczyna i patogeneza pustego siodła tureckiego nie są do końca jasne. Puste siodło tureckie, które rozwija się po radioterapii lub leczeniu chirurgicznym, jest wtórne, podczas gdy to, które występuje bez wcześniejszej interwencji w przysadce mózgowej, jest pierwotne. Objawy kliniczne wtórnego pustego siodła tureckiego są determinowane przez chorobę podstawową i powikłania zastosowanej terapii. Niniejszy rozdział poświęcony jest problemowi pierwotnego pustego siodła tureckiego. Uważa się, że do rozwoju „pustego siodła tureckiego” konieczna jest niewydolność jego przepony, tj. pogrubiony występ opony twardej, który tworzy dach siodła tureckiego i zamyka z niego wyjście. Przepona oddziela jamę siodła od przestrzeni podpajęczynówkowej, wyłączając jedynie otwór, przez który przechodzi szypuła przysadki mózgowej. Przyczep przepony, jej grubość i charakter otworu w niej podlegają znacznym zmianom anatomicznym.
Linia jej przyczepu do tylnej części siodła i jej guzka może być obniżona, powierzchnia całkowita jest równomiernie cieńsza, a otwór jest poszerzony z powodu prawie całkowitej redukcji przepony, która pozostaje jako cienka (2 mm) obwódka wzdłuż obwodu. Powstała niewydolność prowadzi do rozprzestrzeniania się przestrzeni podpajęczynówkowej do obszaru śródsiodłowego i pojawienia się zdolności pulsacji płynu mózgowo-rdzeniowego do bezpośredniego oddziaływania na przysadkę mózgową, co może prowadzić do zmniejszenia jej objętości.
Wszystkie warianty wrodzonej patologii struktury przepony powodują jej bezwzględną lub względną niewydolność, co jest niezbędnym warunkiem wstępnym do rozwoju zespołu pustego siodła. Pozostałe czynniki predysponują jedynie do następujących zmian:
- wzrost ciśnienia w przestrzeni podpajęczynówkowej nadsiodłowej, co poprzez niepełną przeponę zwiększa oddziaływanie na przysadkę mózgową (w przypadkach nadciśnienia wewnątrzczaszkowego, nadciśnienia, wodogłowia, guzów wewnątrzczaszkowych);
- zmniejszenie wielkości przysadki mózgowej i naruszenie stosunków objętościowych między nią a siodłem tureckim, z naruszeniem ukrwienia i zawałem przysadki lub gruczolakiem (w cukrzycy, urazach głowy, zapaleniu opon mózgowych, zakrzepicy zatok) w wyniku fizjologicznej inwolucji przysadki (w czasie ciąży - w tym okresie objętość przysadki mózgowej może się podwoić, a u kobiet, które urodziły wiele dzieci, staje się ona jeszcze większa, ponieważ po porodzie nie wraca do pierwotnej objętości po wystąpieniu menopauzy, gdy objętość przysadki mózgowej zmniejsza się - taką inwolucję można zaobserwować u pacjentów z pierwotną niedoczynnością obwodowych gruczołów dokrewnych, u których występuje wzrost wydzielania hormonów tropowych i przerost przysadki, a rozpoczęcie terapii zastępczej prowadzi do inwolucji przysadki mózgowej i rozwoju pustego siodła tureckiego; podobny mechanizm opisano po przyjmowanie doustnych środków antykoncepcyjnych);
- do jednego z rzadkich wariantów rozwoju pustego siodła tureckiego – pęknięcia zbiornika śródsiodłowego zawierającego płyn.
Puste siodło tureckie jest zatem zespołem polietiologicznym, którego główną przyczyną jest niekompletna przepona siodła tureckiego.
 [ 1 ]
[ 1 ]
Objawy Zespół pustego siodła tureckiego.
Puste siodło tureckie jest często bezobjawowe i jest przypadkowo wykrywane podczas badania rentgenowskiego. „Puste siodło tureckie” występuje głównie u kobiet (80%), częściej po 40 roku życia, wieloródek. Około 75% pacjentów jest otyłych. Objawy kliniczne są zróżnicowane. Ból głowy występuje u 70% pacjentów, co jest powodem wstępnego prześwietlenia czaszki, które w 39% przypadków wykazuje zmienione siodło tureckie i prowadzi do dalszego, bardziej szczegółowego badania. Ból głowy jest bardzo zróżnicowany pod względem lokalizacji i nasilenia - od łagodnego, okresowego, do nie do zniesienia, prawie stałego.
Możliwe jest pogorszenie ostrości wzroku, uogólnione zwężenie jego pól obwodowych i niedowidzenie dwuskroniowe. Obrzęk brodawki nerwu wzrokowego jest obserwowany rzadko, ale jego opisy można znaleźć w literaturze.
Rhinorrheae jest rzadkim powikłaniem związanym z pęknięciem dna siodła tureckiego przez pulsujący płyn mózgowo-rdzeniowy. Powstałe połączenie między przestrzenią podpajęczynówkową nadsiodłową a zatoką klinową zwiększa ryzyko zapalenia opon mózgowych. Wystąpienie Rhinorrheae wymaga interwencji chirurgicznej, takiej jak tamponada mięśnia siodła tureckiego.
Zaburzenia endokrynologiczne z pustym siodłem tureckim objawiają się zmianami w funkcjach zwrotnikowych przysadki mózgowej. Badania z wykorzystaniem czułych metod radioimmunologicznych i testów stymulacyjnych ujawniły wysoki odsetek zaburzeń wydzielania hormonów (postaci subkliniczne). Tak więc K. Brismer i in. stwierdzili, że 8 z 13 pacjentów miało zmniejszoną odpowiedź na wydzielanie hormonu somatotropowego na stymulację hipoglikemią insuliny, a badając oś przysadka-kora nadnerczy, wydzielanie kortyzolu po dożylnym podaniu ACTH zmieniło się nieodpowiednio u 2 z 16 pacjentów; odpowiedź na metyrapon była prawidłowa u wszystkich badanych pacjentów. W przeciwieństwie do tych danych, Faglia i in. (1973) zaobserwowali niewystarczające uwalnianie kortykotropiny na różne bodźce (hipoglikemia, wazopresyna lizynowa) u wszystkich badanych pacjentów. Rezerwy TSH i GT badano również przy użyciu odpowiednio TRH i RG. Testy wykazały szereg zmian. Natura tych zaburzeń nadal nie jest jasna.
Coraz więcej jest prac opisujących nadmierne wydzielanie hormonów tropowych w połączeniu z pustym siodłem tureckim. Pierwszą z nich była informacja o pacjencie z akromegalią i podwyższonym poziomem hormonu somatotropowego. JN Dominique i in. opisali pusty siodło tureckie u 10% pacjentów z akromegalią. Zwykle u tych pacjentów występuje również gruczolak przysadki. Pierwotne puste siodło tureckie rozwija się w wyniku martwicy i inwolucji gruczolaków, a gruczolakowate pozostałości nadal wydzielają nadmierny hormon somatotropowy.
Najczęstszym objawem zespołu „pustego siodła tureckiego” jest wzrost prolaktyny. Jej wzrost odnotowuje się u 12-17% pacjentów. Podobnie jak w przypadku hipersekrecji STH, hiperprolaktynemia i puste siodło tureckie często wiążą się z obecnością gruczolaków. Analiza obserwacji pokazuje, że gruczolaki są wykrywane podczas operacji u 73% pacjentów z pustym siodłem tureckim i hiperprolaktynemią.
Istnieje opis pierwotnego „pustego siodła tureckiego” u pacjentów z hipersekrecją ACTH. Najczęściej są to przypadki choroby Itsenko-Cushinga z mikrogruczolakiem przysadki. Znany jest jednak przypadek pacjenta z chorobą Addisona, u którego przedłużona stymulacja kortykotropów z powodu niewydolności nadnerczy doprowadziła do gruczolaka wydzielającego ACTH i pustego siodła tureckiego. Interesujący jest opis 2 pacjentów z pustym siodłem tureckim i hipersekrecją ACTH przy prawidłowym poziomie kortyzolu. Autorzy sugerują produkcję peptydu ACTH o niskiej aktywności biologicznej i późniejszy zawał hiperplastycznych kortykotropów z utworzeniem pustego siodła tureckiego. Wielu autorów podaje przykłady izolowanego niedoboru ACTH i pustego siodła tureckiego, połączenia pustego siodła tureckiego i raka nadnerczy.
Tak więc, zaburzenia endokrynologiczne w zespole pustego siodła są niezwykle różnorodne. Występuje zarówno hiper-, jak i hiposekrecja hormonów tropowych. Zaburzenia wahają się od postaci subklinicznych wykrywanych w testach stymulacyjnych do wyraźnego panhipopituitaryzmu. Zmienność zmian funkcji endokrynologicznych odpowiada szerokości czynników etiologicznych i patogenezie powstawania pierwotnego pustego siodła tureckiego.
Diagnostyka Zespół pustego siodła tureckiego.
Diagnozę zespołu pustego siodła ustala się zazwyczaj podczas badania guza przysadki. Należy podkreślić, że obecność danych neuroradiologicznych wskazujących na powiększenie i zniszczenie siodła tureckiego niekoniecznie wskazuje na guz przysadki. Częstość występowania pierwotnych wewnątrzsiodłowych guzów przysadki i zespołu pustego siodła w tych przypadkach była taka sama, odpowiednio 36 i 33%.
Najbardziej wiarygodnymi metodami diagnozowania pustego siodła tureckiego są pneumoencefalografia i tomografia komputerowa, zwłaszcza w połączeniu z dożylnym lub bezpośrednim podawaniem środków kontrastowych do płynu mózgowo-rdzeniowego. Jednak objawy charakterystyczne dla zespołu pustego siodła tureckiego można wykryć nawet na konwencjonalnych zdjęciach rentgenowskich i tomogramach. Są to lokalizacja zmian pod przeponą siodła tureckiego, symetryczne położenie jego dna w projekcji czołowej, „zamknięty” kształt siodła, zwiększenie głównie wymiarów pionowych, brak objawów ścieńczenia i erozji warstwy korowej, dno dwukonturowe na obrazie strzałkowym, przy czym dolna linia jest gruba i wyraźna, a górna rozmyta.
Tak więc obecność „pustego siodła tureckiego” z jego charakterystycznym powiększeniem należy założyć u pacjentów z minimalnymi objawami klinicznymi i niezmienioną funkcją endokrynologiczną. W takich przypadkach nie ma potrzeby wykonywania pneumoencefalografii; pacjenta należy po prostu obserwować. Należy podkreślić, że puste siodło tureckie, któremu towarzyszy zwiększenie jego rozmiaru, często obserwuje się przy błędnej diagnozie gruczolaka przysadki. Jednak obecność „pustego siodła tureckiego” nie wyklucza guza przysadki. W takim przypadku diagnostyka różnicowa ma na celu określenie hiperprodukcji hormonów.
Spośród metod radiologicznych służących do postawienia diagnozy, najbardziej przydatne jest połączenie pneumoencefalografii i badań politomograficznych.
Co trzeba zbadać?
Jak zbadać?
Z kim się skontaktować?
Leczenie Zespół pustego siodła tureckiego.
Nie ma konkretnej terapii na puste siodło tureckie. Chociaż połączenie z pustym siodłem tureckim nie wpływa na plan leczenia guza, ważne jest, aby neurochirurg był świadomy jego współistnienia, ponieważ w takich przypadkach wzrasta ryzyko wystąpienia pooperacyjnego zapalenia opon mózgowych.
Zapobieganie
Zapobieganie pustemu siodłu tureckiemu obejmuje profilaktykę urazów, chorób zapalnych, w tym wewnątrzmacicznych, a także zakrzepicy i nowotworów mózgu i przysadki mózgowej.
Prognoza
Zespół pustego siodła ma inną prognozę. Zależy ona od charakteru i przebiegu współistniejących chorób mózgu i przysadki mózgowej.

