Ekspert medyczny artykułu
Nowe publikacje
Twardziak nosa
Ostatnia recenzja: 12.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
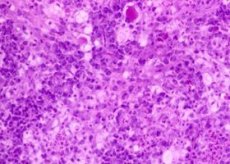
Scleroma jest przewlekłą chorobą zakaźną dróg oddechowych, charakteryzującą się występowaniem gęstych nacieków w błonie śluzowej, powolnym postępującym przebiegiem, pojawieniem się w końcowym stadium oszpecających blizn, które deformują i zwężają dotknięte formacje anatomiczne. Za czynnik sprawczy choroby uważa się pałeczkę Volkovicha-Frischa. Choroba jest lekko zaraźliwa, charakteryzuje się występowaniem w ogniskach epidemicznych Białorusi, Ukrainy, krajów Europy Wschodniej i Środkowej. Okres inkubacji rinoskleroma jest nieznany. Choroba zwykle rozwija się stopniowo, trwa latami, czasami dziesięcioleciami. Zaostrzenie procesu obserwuje się w czasie ciąży. Kobiety chorują nieco częściej niż mężczyźni i dzieci. Choroba często rozpoczyna się w wieku 11-30 lat. Większość osób z rinoskleroma mieszka na terenach wiejskich.
Skleroma jest znana od średniowiecza. Uważano ją za szczególną formę kiły, gruźlicy, znajdowano podobieństwa do mięsaków lub raka i dopiero w drugiej połowie XIX wieku zaczęto ją badać jako odrębną postać nozologiczną. Jednym z pierwszych, który opisał obraz kliniczny skleroma, był w 1858 roku VA Karavaev (1911-1892) - wybitny rosyjski i ukraiński chirurg, okulista i rynolog, jeden z twórców okulistyki i rynochirurgii. W 1870 roku F. Hebra - wybitny austriacki dermatolog, kierownik austriackiej szkoły dermatologicznej w XIX wieku - zaproponował nazwać tę chorobę rhinoscleroma, ponieważ 10 opisanych przez niego przypadków tej choroby dotyczyło zmian chorobowych nosa zewnętrznego. W 1888 roku N. M. Volkovich nadał tej chorobie nową nazwę – twardzina dróg oddechowych, ponieważ atakuje nie tylko nos, ale cały układ oddechowy, aż do poszczególnych oskrzeli. W 1876 roku J. Mikulicz znalazł w twardzinie nacieki i opisał osobliwe piankowate (jasne) komórki, zwane komórkami Mikulicza. W 1876 roku austriacki bakteriolog A. Frish odkrył czynnik wywołujący twardzinę – gram-ujemną otoczoną pałeczkę, której czystą kulturę wyizolowano kilka lat później, a jej cechy morfologiczne opisał N. M. Volkovich.
Anatomia patologiczna
W rozwoju nacieku skleromatycznego wyróżnia się cztery stadia.
- Stopień I charakteryzuje się pogrubieniem błony śluzowej nosa (lub innej lokalizacji w górnych drogach oddechowych) i powstawaniem brązowoczerwonych lub ciemnoczerwonych nacieków, które początkowo mają miękko-elastyczną konsystencję, następnie gęstą chrząstkową konsystencję i nie są podatne na rozkład. Na tym etapie naciek zawiera komórki zapalne (limfocyty, komórki plazmatyczne, histiocyty i neutrofile). Wśród tych uformowanych elementów zaczynają wyróżniać się większe (20-50 μm), wakuolizowane komórki z ekscentrycznie położonym jądrem i protoplazmą bogatą w chromatynę (komórki Mikulicza).
- W stadium II zaczyna dominować naciek histiocytarny i rozwija się proces przekształcania histiocytów w komórki Mikulicza. W obrębie i wokół tych komórek znajduje się ogromna liczba pałeczek Volkovicha-Frischa i osobliwych ciałek Russella, składających się z hialiny o wielkości 30-40 µm.
- W stadium III obserwuje się spadek liczby histiocytów, wzrost liczby komórek Mikulicza, elementów tkanki łącznej i tworzenie włókien kolagenowych.
- Na tym etapie rozpoczyna się proces bliznowacenia nacieków skleromatycznych, który osiąga apogeum w stadium IV, w trakcie którego komórki Mikulicza i histiocyty zanikają i są zastępowane włóknami kolagenowymi, których liczba wzrasta wraz z tworzeniem się gęstej tkanki bliznowatej. Proces ten prowadzi do trwałego zwężenia światła dróg oddechowych (częściowego lub całkowitego zamknięcia przewodów nosowych, przy innej lokalizacji w drogach oddechowych - do zwężenia krtani, tchawicy i oskrzeli).
Z reguły zmiany skleromatyczne zaczynają rozwijać się w błonie śluzowej nosa. Ich dalsze rozprzestrzenianie się może odbywać się zarówno w kierunku wstępującym, jak i zstępującym, obejmując nos, wargi, niekiedy kąciki ust, języczek, nosogardło, podniebienie miękkie i twarde, górne drogi oddechowe, rzadziej – kanały łzowe, trąbki słuchowe, ucho środkowe i spojówkę oka.
Objawy twardziny nosa
Na początkowym etapie nie ma znaczących dolegliwości. Zmiany patologiczne w błonie śluzowej nosa nie powodują bólu i przebiegają bez reakcji ogólnych. Błona śluzowa nosa przedstawia obraz banalnego przewlekłego zapalenia kataralnego. Rozwój procesu zapalnego powoduje świąd w nosie, częste kichanie, śluzową lub śluzowo-ropną wydzielinę. Błona śluzowa nosa ma jasnoróżowy kolor. Na tym etapie choroba jest często maskowana objawami alergicznymi, ale stosowane leki przeciwalergiczne nie zatrzymują rozwoju choroby, a po kilku latach rozwija się zanik błony śluzowej nosa i małżowin nosowych, w wyniku czego przewody nosowe rozszerzają się. Następnie w jamie nosowej pojawiają się strupy o nieprzyjemnym, specyficznym „słodkawym” zapachu, różnym od ozonowego i kiłowego. Krwawienia z nosa stają się częstsze, rozwija się hiposmia. Na tym etapie rhinoscleroma jest często mylona z ozeną, ale po dokładniejszym zbadaniu pod mikroskopem można zauważyć drobne brodawkowate zgrubienia błony śluzowej na błonie śluzowej nosa albo w przednich częściach nosa, albo w nozdrzach tylnych. Najczęściej zmiany te występują w miejscach fizjologicznego zwężenia górnych dróg oddechowych. Okres szczytowy choroby charakteryzuje się pojawieniem się i szybkim wzrostem nacieków skleroma, co prowadzi do utrudnienia, a następnie całkowitego zatrzymania oddychania nosowego, spadku ostrości węchu aż do całkowitej anosmii.
W zależności od lokalizacji procesu rhinoscleroma może nabyć różne aspekty wizualne. Galopujące formy skleroma są rzadkie, czasami z rozprzestrzenianiem się na kości nosowe, podniebienie twarde, wyrostek zębodołowy. Rozwój skleroma nacieka na poziomie zastawki nosowej prowadzi do niedrożności nosa, a uszkodzenie zewnętrznego nosa czasami występuje jako skleroma przypominająca rhinophyma. Inne formacje anatomiczne są rzadko dotknięte. Tworzenie się pasm przypominających kulisy w nosogardzieli czasami prowadzi do jej prawie całkowitego oddzielenia od gardła. Rozprzestrzeniając się na podniebienie miękkie, proces prowadzi do jego marszczenia i deformacji, co powoduje trudności w połykaniu, zwłaszcza płynnego pokarmu i zaburzenia fonacji.
Ogólny stan pacjenta ze skleromą pozostaje zadowalający i jest zaburzony jedynie przez trudności w oddychaniu z powodu rozwoju przewlekłego ogólnego niedotlenienia. W tym przypadku u pacjentów często występują zauważalne zaburzenia metabolizmu podstawowego i azotowego, niedokrwistość niedobarwliwa, rozwija się limfocytoza, eozynofilia, a w niektórych przypadkach obserwuje się monocytopenia. OB jest stale podwyższone.
Ewolucja i komplikacje
Choroba rozwija się bardzo powoli, przez wiele lat, a nawet dziesięcioleci. Nieznane są przypadki samoistnego wyzdrowienia, a stosowanie nawet najbardziej aktywnego i nowoczesnego leczenia nie gwarantuje całkowitego wyleczenia; możemy mówić jedynie o chwilowej remisji lub zawieszeniu choroby. Proces sklerotyczny może rozprzestrzeniać się wzdłuż lub „przeskakując” przez zdrowe obszary błony śluzowej, dotykając poszczególnych segmentów, zaczynając od nosa i docierając do nozdrzy tylnych, nosogardła, trąbek słuchowych, gardła, krtani, tchawicy i oskrzeli. Zatoki przynosowe są rzadko dotknięte.
Najczęstszymi powikłaniami są niedrożność dróg oddechowych, przewlekła hipoksja, zapalenie płuc i gruźlica płuc. W takich przypadkach pacjenci osiągają skrajny poziom wyczerpania i umierają albo z powodu nieodwracalnych zmian metabolicznych, albo z powodu uduszenia (nawet przy terminowej tracheotomii), jeśli proces ten spowodował niedrożność tchawicy i oskrzeli.
Diagnostyka skleroma nosa
W początkowym stadium choroby diagnoza jest trudna, ponieważ zjawiska zapalne w nosie są bardzo podobne do tych w banalnym nieżycie nosa. Jednak we wszystkich przypadkach przedłużającego się „kataru”, któremu towarzyszą nawet ledwo zauważalne procesy wytwórcze w błonie śluzowej nosa, specyficzny zapach z nosa, biorąc pod uwagę historię epidemiologiczną, należy podejrzewać obecność rinoskleromy. Dalsze badanie pacjenta powinno zmierzać do identyfikacji tej choroby. Należy jednak pamiętać, że badania laboratoryjne nie zawsze dają wynik pozytywny, ale nawet w przypadku braku tego ostatniego nie można wykluczyć twardziny. Diagnozę ułatwia etap wyraźnych objawów klinicznych i morfologicznych. Endoskopia górnych dróg oddechowych, biopsja, radiografia, reakcja aglutynacji nieotoczonych szczepów pałeczki Frisch-Volkovicha, reakcje alergiczne skóry, a być może nawet reakcja wiązania dopełniacza surowicy pacjenta i surowicy królików uodpornionych pałeczką Frisch-Volkovicha są ważne dla ustalenia diagnozy. Według wielu autorów dodatnia reakcja Bordeta-Zhangu jest najbardziej stała w przypadku twardziny, ale nie można jej uznać za specyficzną dla tej choroby. Wysiew materiału twardziny (wydzielina z nosa, rozdrobnione wycinki biopsyjne) na agar-agar pozwala na wyizolowanie hodowli pałeczki Frisch-Volkovicha w 80-90% przypadków. Chociaż rzadkie, mikroskopowe badanie tkanek twardziny może ujawnić olbrzymie wakuolizowane komórki Mikulicza, fuchsinofilne ciałka Russella i liczne komórki plazmatyczne.
Co trzeba zbadać?
Diagnostyka różnicowa
Rhinoscleroma, podobnie jak twardzina o dowolnej innej lokalizacji, na różnych etapach rozwoju może mieć pewne podobieństwo do różnych chorób. W stadium debiutu różnicuje się ją z nieżytem nosa lub prostym zanikowym zapaleniem błony śluzowej nosa, ozeną, zmianami kiłowymi. Opisano przypadki chorób łączonych ozeny i twardziny. W stadium dojrzałym nacieki skleromatyczne można uznać za objawy dowolnej choroby charakteryzującej się pojawieniem się nacieków i guzów, w tym gruźlicy, kiły, trądu, guzów łagodnych i złośliwych itp.
Leczenie skleroma nosa
Liczne metody leczenia zaproponowane w XIX i XX wieku nie przyniosły praktycznie żadnych pozytywnych rezultatów. Spośród tych metod należy wymienić następujące: biologiczne (terapia szczepionkowa, autoimplantacja tkanki skleromatycznej, transfuzje napromieniowanej krwi), chemiczne (preparaty jodu, kwas karbolowy i chromowy, chlorek cynku, neosalwarsan, preparaty chininy i bizmutu itp.), fizyczne (diatermokoagulacja, radioterapia), mechaniczne (bougienage), chirurgiczne (usuwanie zwężeń bliznowatych, chirurgia plastyczna, tracheotomia). Obecnie stosunkowo korzystne wyniki uzyskuje się przy leczeniu streptomycyną (miejscowo w postaci maści i aerozoli, pozajelitowo w długich cyklach 2-3 miesięcznych oraz przy terapii rentgenowskiej. Ponadto stosuje się auromycynę, terramycynę i dożylne wlewy 5% roztworu PAS z zachęcającymi wynikami. Działanie przeciwsklerotyczne kortyzonu w twardzinie nie jest widoczne.
W przypadku zaburzeń metabolicznych stosuje się leczenie ogólne: preparaty wapniowe, witaminoterapię, preparaty normalizujące równowagę kwasowo-zasadową, pełnowartościową dietę węglowodanowo-białkową.
Rokowanie co do całkowitego wyleczenia w zaawansowanych przypadkach jest niekorzystne.


 [
[