Ekspert medyczny artykułu
Nowe publikacje
Zwiększone ciśnienie wewnątrzczaszkowe (nadciśnienie wewnątrzczaszkowe)
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
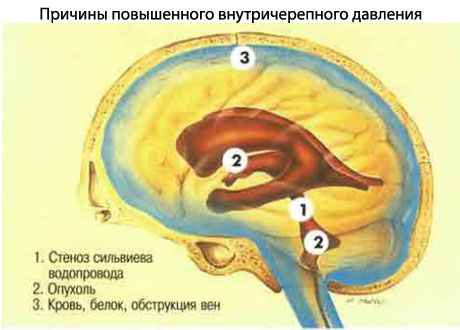
Przyczyny wzrostu ciśnienia śródczaszkowego
Przyczynami wzrostu ciśnienia śródczaszkowego mogą być:
- Zamknięcie układu komorowego spowodowane wadami wrodzonymi lub nabytymi.
- Procesy objętościowe wewnątrzczaszkowe, w tym krwotoki.
- Zaburzone wchłanianie płynu mózgowo-rdzeniowego przez ziarnistości pajęczynówki, które mogą ulec uszkodzeniu na skutek chorób takich jak zapalenie opon mózgowych, krwotok podpajęczynówkowy lub uraz mózgu.
- Idiopatyczne nadciśnienie wewnątrzczaszkowe (guz rzekomy mózgu).
- Rozlany obrzęk mózgu będący następstwem tępego urazu głowy.
- Ciężkie nadciśnienie tętnicze.
- Nadmierne wydzielanie płynu mózgowo-rdzeniowego spowodowane guzem splotu naczyniówkowego, co jest bardzo rzadkie.
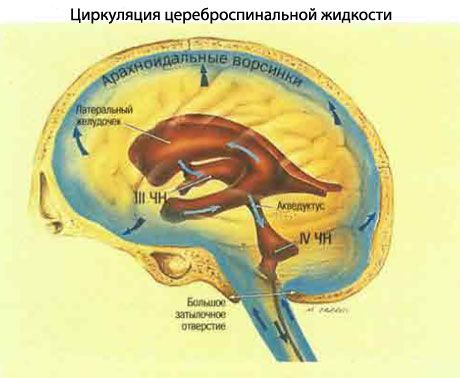
Krążenie płynu mózgowo-rdzeniowego
- Płyn mózgowo-rdzeniowy (PMR) powstaje w splotach naczyniówkowych w komorach mózgu.
- Opuszcza komory boczne i wchodzi do komory trzeciej przez otwór Monro.
- Z komory trzeciej, poprzez wodociąg Sylwiusza, uchodzi do komory czwartej.
- Z czwartej komory płyn mózgowo-rdzeniowy (PMR) przepływa przez otwory Luschki i Magendiego do przestrzeni podpajęczynówkowej, opływa rdzeń kręgowy, a następnie obmywa półkule mózgowe.
- Wchłania się do układu drenażu żylnego mózgu poprzez ziarnistości błony pajęczynówki.
Prawidłowe ciśnienie płynu mózgowo-rdzeniowego podczas nakłucia lędźwiowego wynosi <80 mm H2O u niemowląt, <% mm H2O u dzieci i <210 mm H2O u dorosłych.
Objawy zwiększonego ciśnienia śródczaszkowego
Objawami zwiększonego ciśnienia śródczaszkowego są: pulsujący ból głowy, wymioty i obrzęk brodawki nerwu wzrokowego.
Przy długotrwałym podwyższonym ciśnieniu śródczaszkowym następuje obniżenie poziomu świadomości, osłabiona lub asymetryczna reakcja źrenic stopniowo całkowicie zanika, obserwuje się nadciśnienie tętnicze i bradykardię, utratę przytomności i śmierć.
Objawy zwiększonego ciśnienia śródczaszkowego u dzieci
- Relatywnie duża objętość głowy i słabe mięśnie szyi sprawiają, że mózg dziecka jest bardziej podatny na urazy spowodowane przyspieszaniem i zwalnianiem.
- U dzieci poniżej 2 roku życia obrzęk mózgu może być kompensowany przez rozszerzenie kości czaszki i można go ocenić, obserwując ciemiączka i mierząc obwód głowy. Złamania czaszki są u nich rzadsze niż u dorosłych.
- Urazy tkanek miękkich głowy i krwiaki wewnątrzczaszkowe mogą powodować niedociśnienie ze względu na stosunkowo duże rozmiary głowy i małą objętość krwi mózgowej.
- Krwiaki wewnątrzczaszkowe wymagające leczenia operacyjnego zdarzają się rzadziej niż u dorosłych (20–30% urazów mózgu u dzieci i 50% u dorosłych).
- Przepływ krwi przez mózg jest u dzieci większy niż u dorosłych, co może zapewniać pewną „ochronę” przed uszkodzeniami niedokrwiennymi.
- Wyniki neurologiczne u dzieci są lepsze niż u dorosłych przy takim samym wyniku w skali GCS po resuscytacji.
Gdzie boli?
Co Cię dręczy?
Wodogłowie
Wodogłowie to poszerzenie komór mózgu.
Zwiększone ciśnienie śródczaszkowe może być związane z dwoma typami wodogłowia.
Wodogłowie komunikujące, w którym płyn mózgowo-rdzeniowy bez trudu przechodzi z układu komorowego do przestrzeni podpajęczynówkowej. Przeszkoda w przepływie płynu mózgowo-rdzeniowego znajduje się w zbiornikach podstawnych lub w przestrzeni podpajęczynówkowej, gdzie wchłanianie przez ziarnistości pachionowe może być upośledzone.
Wodogłowie niekomunikujące jest związane z zaburzeniem przepływu płynu mózgowo-rdzeniowego w układzie komorowym lub w otworach wylotowych czwartej komory. Z tego powodu płyn mózgowo-rdzeniowy nie dociera do przestrzeni podpajęczynówkowej.
 [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Objawy wodogłowia
Objawy systemowe wodogłowia
- Bóle głowy mogą wystąpić o każdej porze dnia, szczególnie rano, co może zaburzać sen. Z reguły ból, który nasila się przez 6 tygodni, skłania pacjenta do wizyty u lekarza. Bóle głowy mogą być uogólnione lub zlokalizowane i nasilać się podczas ruchów głowy, pochylania się lub kaszlu. Pacjenci, którzy wcześniej cierpieli na bóle głowy, mogą zgłaszać zmianę ich charakteru. Bardzo rzadko bóle głowy mogą nie występować.
- Nagłe nudności i wymioty, często silne, mogą przynieść pewną ulgę w bólu głowy. Wymioty mogą być niezależnym objawem lub mogą poprzedzać bóle głowy nawet o miesiąc, szczególnie u pacjentów z guzami czwartej komory.
- Upośledzenie świadomości może być łagodne, z ospałością i sennością. Nagłe znaczne upośledzenie wskazuje na uszkodzenie pnia mózgu z przepukliną namiotu móżdżku lub móżdżku i wymaga natychmiastowego działania.
Objawy wizualne wodogłowia
- U pacjentów z niedrożnością dysku często występują przejściowe zaburzenia widzenia trwające kilka sekund.
- Poziome podwójne widzenie jest spowodowane napięciem nerwu odwodzącego nad piramidą. Jest to fałszywy objaw miejscowy.
- Upośledzenie widzenia pojawia się później u chorych z wtórnym zanikiem nerwu wzrokowego, spowodowanym długotrwałym zastojem tarczy.
Idiopatyczne nadciśnienie śródczaszkowe
Idiopatyczne nadciśnienie wewnątrzczaszkowe zasługuje na szczególną uwagę, ponieważ może wymagać okulistyki. Idiopatyczne nadciśnienie wewnątrzczaszkowe jest definiowane jako podwyższone ciśnienie wewnątrzczaszkowe przy braku masy wewnątrzczaszkowej lub poszerzenia komór spowodowanego wodogłowiem. Chociaż idiopatyczne nadciśnienie wewnątrzczaszkowe nie zagraża życiu, może wystąpić trwałe upośledzenie wzroku z powodu przekrwienia dysku. Dziewięćdziesiąt procent pacjentów to otyłe kobiety w wieku rozrodczym, często z brakiem miesiączki. Nadciśnienie wewnątrzczaszkowe może być również spowodowane lekami, w tym tetracyklinami, kwasem nalidyksowym i suplementami żelaza.
 [ 24 ]
[ 24 ]
Cechy idiopatycznego wzrostu ciśnienia śródczaszkowego
- Skargi i objawy zwiększonego ciśnienia śródczaszkowego, jak opisano wcześniej.
- Nakłucie lędźwiowe ujawnia ciśnienie >210 mm H2O. Ciśnienie może być również podwyższone u pacjentów otyłych z prawidłowym ciśnieniem śródczaszkowym.
- Badania neurologiczne wykazują, że komory są prawidłowe lub małe i mają kształt szczelin.
 [ 25 ]
[ 25 ]
Przebieg idiopatycznego wzrostu ciśnienia śródczaszkowego
U większości pacjentów przebieg jest długi, z spontanicznymi nawrotami i remisjami, u niektórych może trwać tylko kilka miesięcy. Śmiertelność jest niska, upośledzenie wzroku jest częste i czasami poważne.
Jak rozpoznać wzrost ciśnienia śródczaszkowego?
- Ciśnienie wewnątrzczaszkowe większe niż 25 mmHg, mierzone mikroprzetwornikiem wewnątrzmiąższowym lub zewnętrznym drenażem komorowym – ciśnienie płynu mózgowo-rdzeniowego w komorze bocznej jest „złotym standardem” pomiaru ciśnienia wewnątrzczaszkowego.
- Możliwe do zidentyfikowania nieprawidłowości fal ciśnienia wewnątrzczaszkowego często powstają w wyniku fazowego rozszerzenia naczyń mózgowych w odpowiedzi na spadek ciśnienia perfuzji mózgowej (CPP) i ustępują wraz ze wzrostem ciśnienia krwi.
- plateau („A”) fal napadowo wzrasta do 50-100 mm Hg (zwykle na tle początkowo wysokiego ciśnienia) i trwa zwykle kilka minut (do 20 min);
- Fale „B” to znacznie krótsze wahania, trwające około minuty i osiągające szczyt na poziomie 30–35 mm Hg;
- Nieprawidłowe fale ciśnienia śródczaszkowego odzwierciedlają zmniejszoną podatność śródczaszkową.
Leczenie zwiększonego ciśnienia śródczaszkowego
Leczenie zwiększonego ciśnienia śródczaszkowego ma dwa cele: łagodzenie bólów głowy i zapobieganie ślepocie.
Regularne badanie perymetryczne jest istotne w celu wykrycia początkowych i postępujących zmian w polu widzenia.
Leczenie zwiększonego ciśnienia śródczaszkowego wymaga zastosowania następujących leków i metod:
- Leki moczopędne, takie jak acetazolamid lub tiazydy, zwykle łagodzą ból głowy, ale ich wpływ na zachowanie funkcji wzrokowej nie jest znany.
- Steroidy ogólnoustrojowe są często stosowane krótkoterminowo, a nie długoterminowo, ze względu na potencjalne powikłania, zwłaszcza u pacjentów otyłych.
- Fenestracja nerwu wzrokowego, która polega na przecięciu opon mózgowych, niezawodnie i skutecznie chroni wzrok, jeśli zostanie przeprowadzona w odpowiednim czasie. Jednak rzadko łagodzi bóle głowy.
- Można stosować zespolenia lędźwiowo-otrzewnowe, ale często wymagają one chirurgicznej korekty z powodu niepowodzenia.
Leczenie doraźne zwiększonego ciśnienia śródczaszkowego
- Uśpienie i analgezja mające na celu zmniejszenie aktywności metabolicznej mózgu i zminimalizowanie wahań ciśnienia krwi.
- Wentylacja mechaniczna w celu utrzymania PaO2 > 13,5 kPa (100 mmHg) i PaCO2 4,0-4,5 kPa (30-34 mmHg).
- Pozycja z wezgłowiem stołu uniesionym o 15-20°, pozycja neutralna szyi, wykluczenie niedrożności żył szyjnych.
- Utrzymuj odpowiednie ciśnienie krwi (>60 mmHg), ale skoryguj nadciśnienie, jeśli SBP >130 mmHg.
- Mannitol 20% (0,5 g/kg) lub inny diuretyk osmotyczny.
 [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ]
[ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ]
Dalsze zarządzanie
- Utrzymuj ciśnienie tętnicze krwi (IVPP) > 60 mmHg, aby zapewnić odpowiednie natlenienie mózgu dzięki terapii uzupełniania objętości oraz lekom inotropowym/wazopresyjnym.
- Jeśli ciśnienie krwi wzrośnie powyżej górnej granicy autoregulacji (SBP > 60 mmHg), należy je leczyć, aby zminimalizować obrzęk mózgu pochodzenia naczyniowego, stosując krótko działające leki, takie jak labetalol i esmolol.
- Umiarkowana hiperwentylacja do PaCO2 4,0-4,5 kPa (30-34 mmHg). Hiperwentylacja do PaCO2 <4,0 kPa (30 mmHg) jest dopuszczalna tylko w warunkach monitorowania natlenienia mózgu (np. za pomocą oksymetrii żyły szyjnej) - nadmierna hiperwentylacja może pogorszyć niedokrwienie mózgu poprzez dalsze zmniejszenie krytycznie niskiego przepływu krwi przez mózg.
- Leczenie hipertermii.
- Rozważ umiarkowaną hipotermię indukowaną (docelowo 34 CC). Chociaż prospektywne badania randomizowane nie wykazały lepszych wyników przy tym podejściu, umiarkowane obniżenie temperatury jest skuteczne w zmniejszaniu podwyższonego ciśnienia śródczaszkowego.
- Mannitol (0,5 g/kg), zwykle w postaci roztworu 20%.
- Drenaż płynu mózgowo-rdzeniowego przez cewnik komorowy jest skuteczną metodą obniżania podwyższonego ciśnienia śródczaszkowego, ale zabieg ten jest inwazyjny i nie pozbawiony ryzyka.
- Usunięcie płata kostnego (kraniektomia dekompresyjna) z rekonstrukcją opony twardej jest podejściem terapeutycznym w przypadku nadciśnienia wewnątrzczaszkowego opornego na konwencjonalne leczenie.
 [ 37 ]
[ 37 ]
Использованная литература

