Ekspert medyczny artykułu
Nowe publikacje
Badanie oka w oświetleniu bocznym (ogniskowym) i przechodzącym
Ostatnia recenzja: 06.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
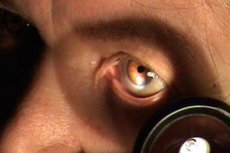
Metoda ta ma na celu wykrywanie subtelnych zmian w przedniej części gałki ocznej.
Badanie przeprowadza się w ciemnym pomieszczeniu przy użyciu lampy stołowej zainstalowanej po lewej stronie i przed pacjentem w odległości 40-50 cm na wysokości jego twarzy. Do badania używa się lup okulistycznych o mocy 13,0 lub 20,0 D. Lekarz staje naprzeciwko pacjenta, jego stopy znajdują się po lewej stronie stóp tego ostatniego. Następnie lekarz bierze lupę prawą ręką, lekko obraca głowę pacjenta w kierunku źródła światła i kieruje wiązkę światła na gałkę oczną. Lupa musi być umieszczona między źródłem światła a okiem pacjenta, biorąc pod uwagę jej ogniskową (7-8 lub 5-6 cm), tak aby promienie światła przechodzące przez szkło skupiały się na określonym obszarze przedniej części gałki ocznej, która ma być badana. Jasne oświetlenie tego obszaru w przeciwieństwie do sąsiednich umożliwia szczegółowe badanie poszczególnych struktur. Metodę tę nazywa się boczną, ponieważ lupa znajduje się z boku oka.
Podczas badania twardówki zwraca się uwagę na jej kolor i stan układu naczyniowego. Zazwyczaj twardówka jest biała, widoczne są tylko naczynia spojówki, brzeżna sieć pętli naczyń wokół rogówki nie jest widoczna.
Rogówka jest przezroczysta, błyszcząca, gładka, lustrzana, kulista. Zwykle rogówka nie ma własnych naczyń. Przednia komora oka jest widoczna przez rogówkę, której głębokość jest lepiej widoczna z boku. Odległość między refleksami światła na rogówce i tęczówce określa głębokość przedniej komory (zwykle jej głębokość w środku wynosi 3-3,5 mm). Wilgoć wypełniająca przednią komorę jest zwykle całkowicie przezroczysta. W niektórych chorobach może zawierać ropę, krew, płatki wysięku. Badając tęczówkę przez rogówkę, zwróć uwagę, czy występują jakieś zmiany w kolorze i wzorze, obecność grubych wtrąceń pigmentowych, oceń stan granicy pigmentu, szerokość i ruchomość źrenicy. Kolor tęczówki zależy od ilości zawartego w niej pigmentu i może być od jasnoniebieskiego do ciemnobrązowego. Zmianę koloru tęczówki można wykryć, porównując ją z kolorem tęczówki drugiego oka. W przypadku braku pigmentu tęczówka jest przezroczysta, ma kolor czerwony ze względu na przezierność błony naczyniowej (albinosy). Beleczkowa i lakunarna struktura tęczówki nadaje jej ażurowy wygląd. Strefy źreniczna i korzeniowa (rzęskowa) są w niej wyraźnie widoczne. Wzdłuż krawędzi źrenicznej, która jest częścią wewnętrznej warstwy pigmentowej tęczówki, wywiniętej na jej przednią powierzchnię, zauważalna jest brązowa obwódka. Z wiekiem obwódka ta ulega depigmentacji.
Przy oświetleniu bocznym źrenica jest definiowana jako czarny okrąg. Źrenicę można badać trzema metodami: pupilloskopią, pupillometrią i pupillografią, ale w praktyce klinicznej zwykle stosuje się dwie pierwsze.
Badanie mające na celu określenie rozmiaru (szerokości) źrenicy przeprowadza się zazwyczaj w jasnym pomieszczeniu, a pacjent patrzy w dal ponad głową lekarza. Zwraca się uwagę na kształt i położenie źrenicy. Zwykle źrenica jest okrągła, a w stanach patologicznych może być owalna, falista lub ekscentrycznie umiejscowiona. Jej rozmiar zmienia się w zależności od oświetlenia od 2,5 do 4 mm. W jasnym świetle źrenica zwęża się, a w ciemności rozszerza. Rozmiar źrenicy zależy od wieku pacjenta, refrakcji i akomodacji. Szerokość źrenicy można zmierzyć linijką milimetrową lub, co dokładniejsze, pupillometrem.

Ważną właściwością źrenicy jest reakcja na światło. Wyróżnia się trzy rodzaje reakcji: reakcję bezpośrednią, reakcję konsensualną, reakcję zbieżności oraz reakcję akomodacji.
Aby określić reakcję bezpośrednią: najpierw zakrywamy obydwa oczy dłońmi na 30-40 sekund, a następnie otwieramy je jedno po drugim. W tym przypadku źrenica otwartego oka zwęży się w odpowiedzi na wiązkę światła wpadającą do oka.
Reakcję konsensualną sprawdza się następująco: w momencie zamykania i otwierania jednego oka obserwuję reakcję drugiego. Badanie przeprowadza się w zaciemnionym pomieszczeniu, wykorzystując światło oftalmoskopu lub lampy szczelinowej. Podczas otwierania jednego oka źrenica drugiego oka rozszerza się, a podczas otwierania zwęża.
Reakcję źrenicy na konwergencję i akomodację ocenia się następująco. Pacjent najpierw patrzy w dal, a następnie przenosi wzrok na jakiś bliski przedmiot (końcówkę ołówka, trzonek oftalmoskopu itp.), znajdujący się w odległości 20-25 cm od niego. W takim przypadku źrenice obu oczu zwężają się.
Przezroczysta soczewka nie jest widoczna podczas badania metodą oświetlenia bocznego. Poszczególne obszary zmętnień są określane, jeśli znajdują się w warstwach powierzchniowych: Kiedy zaćma jest w pełni dojrzała, źrenica staje się biała.
Badanie światła przechodzącego
Metoda ta służy do badania optycznie przezroczystych ośrodków gałki ocznej (rogówki, płynu w komorze przedniej, soczewki, ciała szklistego ). Biorąc pod uwagę, że rogówka i komora przednia mogą być szczegółowo badane za pomocą oświetlenia bocznego (ogniskowego), metoda ta jest stosowana głównie do badania soczewki i ciała szklistego.
Źródło światła umieszcza się (w zaciemnionym pomieszczeniu) za pacjentem i po jego lewej stronie. Lekarz kieruje odbitą wiązkę światła do źrenicy pacjenta za pomocą lustrzanego oftalmoskopu umieszczonego przy jego prawym oku. W celu dokładniejszego badania źrenicę należy najpierw rozszerzyć za pomocą leków. Gdy wiązka światła trafia do źrenicy, zaczyna ona świecić na czerwono, co jest spowodowane odbiciem promieni od naczyniówki (odbicie od dna oka). Zgodnie z prawem ognisk sprzężonych, część odbitych promieni wpada do oka lekarza przez otwór w oftalmoskopie. Jeśli na drodze promieni odbitych od dna oka napotkane zostaną stałe lub ruchome zmętnienia, wówczas na tle jednolitej czerwonej poświaty dna oka pojawią się stałe lub ruchome ciemne formacje o różnych kształtach. Jeśli zmętnienia w rogówce i komorze przedniej nie zostaną wykryte za pomocą oświetlenia bocznego, wówczas formacje wykryte w świetle przechodzącym są zmętnieniami w soczewce lub ciele szklistym. Zmętnienia w ciele szklistym są ruchome, poruszają się nawet wtedy, gdy gałka oczna jest nieruchoma. Mętne obszary w soczewce są nieruchome i poruszają się tylko wtedy, gdy gałka oczna się porusza. Aby określić głębokość zmętnień w soczewce, pacjenta prosi się o spojrzenie w górę, a następnie w dół. Jeśli zmętnienia znajdują się w warstwach przednich, to w świetle przechodzącym będą się przemieszczać w tym samym kierunku. Jeśli zmętnienia znajdują się w warstwach tylnych, to będą się przesuwać w przeciwnym kierunku.

