Ekspert medyczny artykułu
Nowe publikacje
Objawy i choroby wywoływane przez wirusa brodawczaka ludzkiego
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
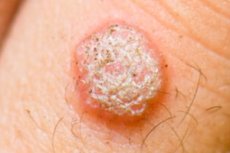
Objawy HPV zależą od czynników prowokujących, tzn. brodawczakowatość nie ma jednolitego obrazu klinicznego. U dzieci i osób z osłabionym układem odpornościowym występowanie objawów choroby jest znacznie częstsze niż u pozostałych.
Istnieje jednak szereg objawów, których doświadczają niemal wszystkie zarażone osoby:
- Powstawanie brodawek i narośli brodawkowatych na skórze i błonach śluzowych.
- Zaczerwienienie tkanek, pieczenie, podrażnienie i swędzenie.
- Dyskomfort podczas oddawania moczu i stosunków płciowych, któremu towarzyszą zmiany w narządach płciowych.
Najczęściej nowotwory występują w następującej lokalizacji:
- Skóra dłoni i stóp.
- Narządy płciowe i okolice odbytu.
- Jama ustna.
- Szyja i ramiona.
W szczególnie ciężkich przypadkach infekcja rozwija się w szyjce macicy, pęcherzu i pochwie. Postacie subkliniczne występują z pojawieniem się brodawczaków podatnych na wzrost endofityczny. Wielu pacjentów nie zwraca należytej uwagi na wczesne stadia choroby, co prowadzi do złośliwości nowotworów.
Psychosomatyka
Czynniki psychologiczne w połączeniu z osłabionym układem odpornościowym to psychosomatyka HPV. Według statystyk medycznych 80% populacji ma wirusa HPV. Jednocześnie zauważono, że okres inkubacji zakażenia różni się u różnych pacjentów. U niektórych nowotwory pojawiają się miesiąc po zakażeniu, podczas gdy inni mogą żyć z zakażeniem przez całe życie.
- Czasami brodawki nawracają po ich chirurgicznym usunięciu. W tym przypadku proces ich nawrotu ma charakter psychosomatyczny. Wskazuje to, że infekcja jest ściśle związana z problemami psychologicznymi, czyli organicznymi zaburzeniami organizmu.
- Innym przykładem psychosomatyki jest lokalizacja brodawczaka. Naukowcy tłumaczą to tym, że organizm ostrzega o pojawieniu się problemów, powodując deformację skóry i błon śluzowych.
- Psychologowie z kolei twierdzą, że HPV jest częstszy u osób, które niedawno doświadczyły silnego stresu lub urazy. Osoby, które mają dziedziczną predyspozycję do chorób psychicznych, są również podatne na infekcję.
Problem leczenia psychosomatyki brodawczaka wymaga kompleksowego podejścia. Terapia polega na komunikacji z psychoterapeutą i kursie farmakoterapii. Pacjentom przepisuje się leki przeciwdepresyjne i uspokajające, które pomagają zminimalizować lęk i depresję. W szczególnie ciężkich przypadkach stosuje się środki uspokajające, ponieważ eliminują one lęki, nie powodują senności i przywracają funkcjonowanie autonomicznego układu nerwowego.
Rokowanie co do powrotu do zdrowia zależy od odporności pacjenta na stres i inne negatywne czynniki psychologiczne.
Wirus brodawczaka ludzkiego u kobiet
Pojawienie się na ciele kobiet różnych narośli skórnych, takich jak brodawki i kurzajki, wskazuje na zakażenie wirusem brodawczaka. Zakażenie następuje na różne sposoby, główną drogą inwazji wirusa jest kontakt seksualny z osobą chorą. Możliwa jest również transmisja z matki na dziecko lub poprzez kontakt domowy.
Kiedy infekcja wnika do zdrowego organizmu, może pozostać uśpiona przez długi okres czasu. Kiedy jest wystawiona na działanie pewnych czynników, budzi się i atakuje układ odpornościowy. U kobiet identyfikuje się następujące czynniki ryzyka HPV:
- Wczesna aktywność seksualna.
- Częsta zmiana partnerów seksualnych.
- Częste aborcje.
- Złe nawyki.
- Osłabiony układ odpornościowy.
- Seks bez zabezpieczenia.
- Zaburzenia metaboliczne.
- Zapalenie błony śluzowej żołądka i inne choroby przewodu pokarmowego związane z zaburzeniem równowagi mikroflory.
- Problemy ginekologiczne.
- Częste korzystanie z basenów, saun, łaźni i innych miejsc publicznych o dużej wilgotności powietrza.
Objawy zakażenia, lokalizacja i forma defektów skóry zależą od genotypu brodawczaka. Najczęściej kobiety doświadczają następujących objawów choroby:
- Kłykciny kończyste (brodawki narządów płciowych) – pojawiają się na narządach płciowych, towarzyszy im świąd, pieczenie, podrażnienie zajętych tkanek i błon śluzowych.
- Dysplazja szyjki macicy to stan przedrakowy, wywołany przez wirus HPV wysokiego ryzyka.
- Kłykciny płaskie szyjki macicy są najgroźniejszą manifestacją wirusa, prowadzącą do zmian patologicznych w komórkach nabłonkowych narządu.
- Rak szyjki macicy to złośliwa przemiana zakażenia, najczęściej genotypów 16 i 18.
- Brodawki podeszwowe to bolesne narośla na stopach, które powstają w wyniku nadmiernego rozrostu naskórka.
Głównymi objawami uszkodzenia narządów płciowych są:
- Swędzenie i pieczenie.
- Nietypowa wydzielina.
- Bolesne oddawanie moczu.
- Dyskomfort podczas stosunku płciowego.
- Kłykciny kończyste.
Często zakażenie pozostaje niezauważone na tle zmian zapalnych układu rozrodczego: zapalenia sromu i pochwy, nadżerek itp. Bardzo często HPV współwystępuje z innymi chorobami przenoszonymi drogą płciową: opryszczką, kiłą, chlamydią.
Do diagnozy zakażenia stosuje się zestaw metod laboratoryjnych i instrumentalnych. Leczenie polega na miejscowej terapii, tj. usunięciu zmienionych tkanek i cyklu leków przeciwwirusowych. Szczególną uwagę zwraca się na wzmocnienie układu odpornościowego witaminami i immunomodulatorami.
Wirus brodawczaka ludzkiego i niepłodność
Według statystyk medycznych, wirus brodawczaka ludzkiego jest częściej diagnozowany u kobiet po 30 roku życia. W tym przypadku pacjent może nawet nie podejrzewać zakażenia, ponieważ wirus nie objawia się klinicznie. Wiele kobiet odkrywa ten problem podczas badania ginekologicznego z powodu niemożności zajścia w ciążę.
Niepłodność spowodowana wirusem HPV najczęściej wiąże się z atakiem wirusa na szyjkę macicy i inne narządy układu rozrodczego. Ze względu na bezobjawowy przebieg choroby, jej diagnostyka i leczenie przeprowadzane są w zaawansowanych stadiach, co zmniejsza zdolność do poczęcia do zera.
Regularne badania ginekologiczne, czyli wysokiej jakości i terminowa diagnostyka, pozwalają na wczesne rozpoznanie problemu. Dzięki temu przeprowadza się szereg działań leczniczych, które są wysoce skuteczne, pozwalając kobiecie zajść w ciążę i mieć zdrowe dzieci.
Wirus brodawczaka ludzkiego w czasie ciąży
Papillomatoza jest szczególnie niebezpieczna dla kobiet w ciąży. Powodem zagrożenia jest wysokie ryzyko przeniesienia zakażenia na nienarodzone dziecko podczas rozwoju wewnątrzmacicznego lub podczas porodu. Badania wskazują, że około 25% kobiet spotyka się z HPV w czasie ciąży. W tym przypadku aktywacja wirusa jest bezpośrednio związana z przebudową organizmu spowodowaną ciążą.
Osłabiony układ odpornościowy w połączeniu z zaburzeniem procesów fizjologicznych i fizyko-chemicznych w organizmie prowadzi do tego, że wirus zaczyna się ujawniać. Czyli ciąża jest optymalnym stanem do rozwoju problemu. Choroba objawia się brodawczakowatymi i kłykcinowymi naroślami na skórze i błonach śluzowych. Jednocześnie lokalizacja nowotworów jest bardzo różna, występują na narządach płciowych, w okolicy odbytu i oczodołu, na twarzy, szyi, stopach i innych częściach ciała.
Na etapie planowania ciąży wszystkie kobiety powinny przejść badanie na obecność wirusa brodawczaka ludzkiego. Jeśli zostanie on wykryty, lekarze zalecają, aby nie spieszyć się z posiadaniem dziecka i najpierw wyleczyć infekcję. Leczenie w czasie ciąży przeprowadza się po 28 tygodniu, kiedy wszystkie narządy dziecka są już ukształtowane i nie mogą zostać uszkodzone przez działanie stosowanych leków. Kobietom z kłykcinami pochwy nie zaleca się naturalnego porodu, ponieważ istnieje ryzyko zakażenia dziecka podczas przechodzenia przez drogi rodne.
Wirus brodawczaka ludzkiego u mężczyzn
Mężczyźni są głównymi nosicielami HPV, a infekcja jest dla nich mniej niebezpieczna niż dla kobiet. Jednak niektóre genotypy mogą powodować złośliwe procesy w organizmie, jeśli nie zostaną zdiagnozowane i leczone w odpowiednim czasie.
Cechą szczególną papillomatozy jest to, że może nie ujawniać się przez długi okres czasu. Zakażenie następuje w następujący sposób:
- Seks bez zabezpieczenia z nosicielem wirusa.
- Transfuzja krwi od osoby chorej do osoby zdrowej.
- Stosowanie niejałowych narzędzi medycznych.
- Stosowanie powszechnie stosowanych artykułów gospodarstwa domowego i higieny osobistej.
- Złe nawyki.
Wirus brodawczaka ludzkiego nie przenosi się drogą powietrzną, tylko przez kontakt lub stosunek płciowy. Objawy zakażenia ujawniają się, gdy układ odpornościowy jest osłabiony. Większość mężczyzn doświadcza następujących objawów choroby:
- Brodawki to narośla występujące w różnych miejscach, pojawiają się zarówno na skórze, jak i na błonach śluzowych.
- Brodawki są wyraźnym objawem HPV. Narośla są miękkie, o różnych kształtach, kolorach i rozmiarach.
- Kłykciny kończyste są podobne do brodawek, jednak mają spiczasty kształt i lokalizują się na błonach śluzowych narządów płciowych.
- Papulosis to powszechne występowanie brodawek o różnych kolorach i rozmiarach. Choroba jest niebezpieczna ze względu na ryzyko uszkodzenia narośli i ich złośliwości.
W większości przypadków leczenie rozpoczyna się po pojawieniu się zmian skórnych. Według statystyk u 9 na 10 mężczyzn układ odpornościowy tłumi wirusa, więc terapia nie jest wymagana. Jednak u 10% zakażonych infekcja staje się przewlekła i prowadzi do patologicznych procesów onkologicznych.
Leczenie HPV ogranicza się do chirurgicznego usunięcia zmian skórnych i leczenia farmakologicznego patogenu. Zalecane jest również wzmocnienie układu odpornościowego preparatami witaminowymi i zbilansowaną dietą.
Wirus brodawczaka ludzkiego na ustach
Pojawienie się jakichkolwiek nowotworów na twarzy, a zwłaszcza na ustach, powoduje znaczny dyskomfort estetyczny i problemy psychologiczne. Brodawki i brodawki wskazują na zakażenie wirusem brodawczaka ludzkiego. Zakażenie tym patogenem jest możliwe w następujący sposób:
- Stosunek płciowy bez zabezpieczenia.
- Zakażenie kontaktowe w warunkach domowych.
- Zakażenie wewnątrzmaciczne lub w trakcie porodu.
Narośla zlokalizowane są zarówno na widocznej powierzchni warg, jak i na wewnętrznej błonie śluzowej. Ich pojawienie się jest związane z aktywacją wirusa, który może pozostawać w stanie stłumionym przez długi czas. Rozwojowi choroby sprzyjają słaba odporność, niedobór witamin, złe nawyki, ciąża, złe odżywianie, choroby przewlekłe i brak przestrzegania higieny osobistej.
Gdy na wardze pojawi się brodawczak, należy dokładnie zbadać skórę i błony śluzowe w poszukiwaniu innych narośli. Ich uszkodzenie powoduje silne krwawienie i zwiększa ryzyko infekcji, co przyczynia się do przekształcenia się wady w nowotwór złośliwy.
Leczenie przeprowadza się w celu stłumienia wirusa w organizmie i wyeliminowania problemu kosmetycznego. Pacjentom przepisuje się środki przeciwwirusowe i wzmacniające układ odpornościowy. Usuwanie narośli odbywa się za pomocą lasera, elektrokoagulacji, kriodestrukcji i innych metod chirurgicznych.
Wirus brodawczaka ludzkiego w jamie ustnej, na języku
Jama ustna jest częstą lokalizacją brodawczakowatości. Narośla mogą występować nie tylko na języku, ale także na błonach śluzowych jamy ustnej. Mają one postać guzków i wydłużonych wyrostków. Bardzo często tworzą się na podniebieniu twardym, czubku, powierzchni bocznej i tylnej części języka, w okolicy podjęzykowej. Specyfiką takich defektów skóry jest zwiększone ryzyko ich uszkodzenia.
Pojawienie się brodawczaków wiąże się z genotypami 1, 2, 3, 16 i 18 zakażenia. Wirus dostaje się do organizmu na kilka sposobów: poprzez mikrourazy, niezabezpieczony seks oralny lub używanie środków higieny osobistej osoby zakażonej. Częsty stres, złe odżywianie i choroby przewlekłe również przyczyniają się do HPV.
Najczęściej problem ten dotyczy kobiet i dzieci, ale zdarzają się przypadki zakażenia u mężczyzn. Rozważmy cechy HPV w jamie ustnej i główne miejsca występowania narośli:
- Brodawki to zmienione tkanki w postaci płaskiego, zaokrąglonego guzka o wyraźnie określonych i lekko uniesionych brzegach. Mają ciemniejszy kolor niż zdrowe tkanki. Mogą być zlokalizowane na korzeniu i tylnej części języka, osiągając średnicę ponad 2 cm. Z reguły nie powodują znacznego dyskomfortu, ale mimo to podlegają usuwaniu ze względu na ryzyko urazu.
- Kłykciny kończyste to spiczaste narośla, które najczęściej pojawiają się pod lub na języku. Ich występowanie jest związane z infekcją domową lub seksualną. Bez terminowego leczenia są one powikłane infekcją grzybiczą, która pogarsza bolesny stan.
- Obszar podjęzykowy – pod językiem tworzą się narośla w postaci cienkich nitek, które zwisają z powierzchni języka. Wielkość nowotworu wynosi 15-30 mm. Ze względu na dużą liczbę naczyń krwionośnych i aktywny udział w procesie jedzenia łatwo ulegają urazom, powodując silny ból, krwawienie i zakażenie.
- Niebo – w tym obszarze rosną duże płaskie brodawczaki. Są praktycznie nie do odróżnienia od zdrowych błon śluzowych, ale są lekko uniesione i mają drobno grudkowaty wygląd. Kiedy rosną, mogą wpływać na migdałki i gardło. Występują u dzieci i osób starszych.
- Dziąsła – znajdują się w miejscu niedostępnym dla wzroku, dlatego trudno je zdiagnozować. Najczęściej wykrywa się je podczas wizyty u stomatologa. Wielkość brodawczaków może przekraczać 15 mm. Ich powstawanie jest bezpośrednio związane z chorobami zębów i dziąseł, niewygodnymi protezami zębowymi.
- Wewnętrzna strona policzka - wada może mieć postać guza guzowatego lub nitkowatego. Te ostatnie są częstsze u dzieci. Pojawienie się HPV w tej lokalizacji wiąże się ze stałymi mikrourazami błony śluzowej policzków podczas używania szczoteczki do zębów, protez, aparatów ortodontycznych, szyn.
Leczenie najczęściej odbywa się za pomocą leków. Pacjentom przepisuje się leki doustne, roztwory do dokładnej dezynfekcji jamy ustnej oraz produkty do stosowania bezpośrednio na narośla. Interwencję chirurgiczną przeprowadza się w rzadkich przypadkach, gdy nowotwory osiągają duże rozmiary i stale się powiększają, powodując dyskomfort i zaburzając normalne przyjmowanie pokarmów.
Wirus brodawczaka ludzkiego w gardle
Częstym problemem, z którym ludzie zgłaszają się do laryngologa, jest brodawczakowatość gardła. Nowotwór ten najczęściej ma kształt brodawki sutkowej, jest zlokalizowany na błonie śluzowej gardła, co powoduje znaczny dyskomfort. W rzadkich przypadkach występują liczne narośla, które komplikują proces oddychania.
U osoby zakażonej występują następujące objawy:
- Trudności z połykaniem.
- Uczucie ciała obcego w gardle.
- Silny ból.
- Trudności w oddychaniu.
Najczęściej takie łagodne nowotwory występują u dzieci w wieku 2-5 lat i u kobiet w wieku 20-40 lat. Główną przyczyną ich pojawienia się jest przedostanie się wirusa HPV do organizmu z powodu złej higieny osobistej. Zakażenie może być również związane z różnymi chorobami zakaźnymi, przewlekłymi patologiami, seksem bez zabezpieczenia, złymi nawykami i niezrównoważoną dietą.
Narośla mogą być wrodzone. Jest to możliwe, gdy wirus jest przenoszony w macicy lub podczas porodu, a także, gdy kobieta miała wirusowe zapalenie wątroby, różyczkę, chlamydiozę lub mykoplazmozę w czasie ciąży.
Podczas procesu diagnostycznego niedoświadczeni lekarze błędnie biorą brodawczaki za powiększone migdałki. Leczenie polega na kompleksie metod leczniczych. Obowiązkowe jest chirurgiczne usunięcie narośli. Przeprowadza się je metodami zewnątrz- lub wewnątrzkrtaniowymi. Wskazane są również działania profilaktyczne mające na celu poprawę odporności.
Wirus brodawczaka ludzkiego na narządach płciowych
Kłykciny kończyste są oznaką zakażenia wirusem HPV. Występują na narządach płciowych zarówno kobiet, jak i mężczyzn. Kłykciny kończyste są z natury łagodnymi guzami, ale z powodu pewnych czynników mogą nabrać statusu onkologicznego.
Według badań, nosicielami zakażenia jest nawet 70% populacji. Jednocześnie około 35 jej odmian ujawnia się w okolicy narządów płciowych. W większości przypadków choroba rozwija się stopniowo. Od momentu zakażenia genotypem o niskiej rakotwórczości do pojawienia się objawów klinicznych mija nawet 3 miesiące, a w niektórych przypadkach nawet dłużej.
Zmiany narządów płciowych są wywoływane głównie przez typy wirusa HPV 6 i 11. Najczęściej występują w następującej lokalizacji:
- Przedsionek pochwy.
- Łechtaczka.
- Szyjka macicy.
- Wzgórze i wargi sromowe.
- Cewka moczowa.
- Głowa penisa.
- Obszar wokół odbytu.
Nowotwory są bezobjawowe i są diagnozowane przypadkowo podczas badania ginekologicznego lub na podstawie testów. Niebezpieczeństwo narośli skórnych polega na tym, że jeśli zostaną przypadkowo uszkodzone, mogą powodować krwawienie, ból i infekcję. Z tego powodu ryzyko złośliwego zwyrodnienia znacznie wzrasta. W szczególnie ciężkich i zaawansowanych przypadkach brodawczakowatość narządów płciowych prowadzi do niepłodności. Istnieje również duże ryzyko zakażenia dziecka podczas przechodzenia przez drogi rodne.
Leczenie odbywa się za pomocą leków i metod chirurgicznych. Regularne kontrole u lekarza, seks pod ochroną, higiena osobista, leczenie chorób przewlekłych i zdrowy tryb życia pomagają zapobiegać zakażeniom HPV.
Wyładowanie z wirusem brodawczaka ludzkiego
Wirus brodawczaka ludzkiego, który atakuje narządy układu rozrodczego, wywołuje różne choroby. Jednym z objawów takich zmian jest upławy. W przypadku brodawczaka wydzielina śluzowa składa się z następujących składników: prawidłowego śluzu, zdeformowanych komórek nabłonka, mikroorganizmów mikroflory. Zmiana śluzu jest spowodowana obecnością infekcji w organizmie.
Pojawienie się nietypowej wydzieliny może wskazywać na następujące choroby wywołane zakażeniem wirusem HPV:
- Zapalenie pochwy to gęsta, mleczna wydzielina z pochwy o nieprzyjemnym zapachu.
- Zapalenie erozyjne - skąpe upławy z krwawymi smugami i nieprzyjemnym zapachem. W rzadkich przypadkach pojawia się wydzielina ropna.
- Rozwój procesu złośliwego – krwawa wydzielina, zarówno obfita, jak i skąpa.
- Zakażenia przenoszone drogą płciową – zwiększona ilość upławów z pochwy, świąd, ból.
- Herpes narządów płciowych – wzmożona produkcja wydzieliny pochwowej w drugiej połowie cyklu miesiączkowego, swędzące, wodniste pęcherzyki na błonach śluzowych i skórze.
Aby ustalić przyczynę patologicznego upławu, należy zwrócić się o pomoc lekarską i poddać się szeregowi badań laboratoryjnych i instrumentalnych. Wczesna diagnostyka pozwoli ustalić przyczynę bolesnego stanu i rozpocząć jego leczenie.
Choroby wywołane przez wirusa brodawczaka ludzkiego
Koncepcja wirusa brodawczaka ludzkiego obejmuje ponad 120 szczepów zdolnych do wywoływania chorób różnych narządów i układów. Każdy wirus ma swój własny numer seryjny i unikalne DNA.
Głównymi drogami przenoszenia infekcji są droga płciowa i kontakt. Na tej podstawie możemy wnioskować, że forma infekcji zależy od rodzaju wirusa, drogi zakażenia i indywidualnych cech organizmu pacjenta.
Obecnie wyróżnia się następujące choroby wywoływane przez wirusa brodawczaka ludzkiego:
- Dysplazja i rak szyjki macicy.
- Zmiany onkologiczne odbytu, sromu i pochwy u kobiet.
- Nowotwory złośliwe okolicy odbytu i prącia u mężczyzn.
- Kłykciny kończyste.
- Olbrzymi kłykciny kończyste Buschkego-Loewensteina.
- Nowotwór 2 i 3 stopnia zaawansowania.
- Rak jamy ustnej i krtani.
- Choroba Bowena.
- Erytroplazja Keira.
- Powikłania stomatologiczne i inne.
Głównymi objawami powyższych chorób są: brodawki, brodawki, kłykciny kończyste, niekłykciowe zmiany narządów płciowych, raki. Wczesna pomoc lekarska i leczenie mogą zapobiec rozwinięciu się infekcji w poważną patologię.
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Brodawki
Powszechnym łagodnym tworem skóry, który składa się z tkanki łącznej i nabłonka, jest brodawka. Powstają one w wyniku zakażenia wirusem brodawczaka ludzkiego, mają różne lokalizacje i kilka typów:
- Zwykłe (pospolite) - grudki o okrągłym kształcie i niewielkich rozmiarach. Mają nierówną, szorstką powierzchnię z kosmkami, brodawkami lub pęknięciami. Kolor takich nowotworów może nie różnić się od zdrowych tkanek, ale zdarzają się brodawki od żółtego do szarego. Najczęściej są zlokalizowane na grzbiecie dłoni i palcach. Narośla mogą zlewać się w duże plamy. Są bezbolesne, ale przy regularnym urazie ulegają zapaleniu i zaczynają krwawić.
- Płaskie – wystają ponad powierzchnię skóry. Mają płaską i gładką powierzchnię i są niewielkich rozmiarów. Mogą być tego samego koloru co skóra, występują również brodawki niebieskie i ciemnożółte. Najczęściej pojawiają się na grzbietach dłoni, szyi, twarzy. Charakteryzują się licznymi wysypkami.
- Podeszwowe - bolesne nowotwory przypominające żółte odciski. Mogą wznosić się ponad zdrową tkankę lub rosnąć w formie dołka, w którym pojawiają się wiązki brodawek. Pojawiają się na podeszwach stóp i w miejscach największego tarcia/nacisku.
- Kłykciny kończyste zlokalizowane są na genitaliach, w pachach i pod gruczołami sutkowymi. Wyglądają jak kalafior lub grzebień koguta.
- Starczy - łagodny nowotwór nabłonka. Charakteryzuje się powolnym wzrostem. W początkowym stadium pojawia się brązowa plama, która stopniowo zwiększa swoje rozmiary i może osiągnąć średnicę 6 cm. Powierzchnia brodawki pokryta jest strupami, które łatwo się usuwają. Najczęściej są zlokalizowane w zamkniętych obszarach ciała, ale mogą tworzyć się na twarzy, szyi, kończynach i skórze głowy.
Pojawienie się brodawek wiąże się z zakażeniem wirusem brodawczaka ludzkiego przez kontakt lub używanie przedmiotów gospodarstwa domowego osoby zakażonej. Okres inkubacji wynosi od 1,5 do 6 miesięcy.
Leczenie zależy od kształtu i umiejscowienia brodawek. Jednocześnie brodawki podeszwowe i płaskie mogą zniknąć same. Warto również zauważyć, że przy długotrwałym urazie nowotwór ulega zapaleniu i ma ryzyko onkologiczne. W innych przypadkach w celu stłumienia infekcji w organizmie stosuje się metody chirurgiczne i leczenie zachowawcze.
Erozja szyjki macicy
Bardzo często erozja szyjki macicy i wirus brodawczaka ludzkiego towarzyszą sobie. Jednocześnie kobieta może nawet nie podejrzewać tych chorób. Oba problemy prowadzą do uszkodzenia nabłonka macicy, mają bezobjawowy przebieg we wczesnych stadiach i ryzyko złośliwości.
Ektopia lub erozja to proces zapalny zachodzący w nabłonku macicy. Wizualnie wygląda jak różowa plama na zdrowej tkance. Aby postawić dokładną diagnozę, konieczne jest badanie ginekologiczne i szereg badań laboratoryjnych. Bardzo często choroba występuje, gdy układ odpornościowy jest osłabiony i z powodu działania szeregu innych czynników prowokujących.
Istnieje również coś takiego jak pseudoerozja. Jest to anatomiczna cecha ciała, która występuje u kobiet poniżej 30 roku życia, która nie wymaga leczenia. Przy pseudoektopii nabłonek walcowaty wysuwa się z pochwy, zastępując płaski. Dzieje się tak przy zwiększonej kwasowości mikroflory pochwy.
Leczenie erozji przeprowadza się za pomocą leków przeciwzapalnych i przeciwwirusowych. Pacjentom przepisuje się również czopki dopochwowe w celu miejscowego działania na zmianę chorobową. W przypadku dużych i głębokich owrzodzeń przeprowadza się kriodestrukcję dotkniętych tkanek. Leczona powierzchnia stopniowo się goi i odpada w postaci strupów podczas następnej miesiączki. W szczególnie ciężkich przypadkach wykonuje się operację, podczas której górna warstwa szyjki macicy jest usuwana w znieczuleniu ogólnym. Metody chirurgiczne są stosowane w celu zatrzymania procesu zapalnego i stłumienia wirusa brodawczaka, aby zmniejszyć ryzyko nawrotu choroby.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
Rak szyjki macicy
Wirus brodawczaka ludzkiego i rak szyjki macicy są ze sobą ściśle powiązane. Obecność HPV przyczynia się do rozwoju dysplazji, która jest czynnikiem ryzyka złośliwego uszkodzenia narządu. Ryzyko procesów onkologicznych znacznie wzrasta w przypadku obecności infekcji wirusowej tego typu w organizmie: 16, 18, 31, 33, 35. W tym przypadku obniżenie odporności miejscowej i ogólnej działa jako czynnik wyzwalający rozwój choroby.
Z reguły rozwojowi raka szyjki macicy sprzyja zaawansowana dysplazja lub erozja. Zdrowy narząd jest wyścielony nabłonkiem wielowarstwowym płaskim. W procesach patologicznych, zarówno zakaźnych, jak i zapalnych, dochodzi do zaburzenia struktury nabłonka i struktury komórek. HPV 16 najczęściej prowadzi do raka płaskonabłonkowego, a typ 18 do gruczolakoraka. We wczesnych stadiach choroba nie daje o sobie znać, ale w miarę postępu pojawiają się następujące objawy:
- Krwawienie poza menstruacją.
- Krwawa wydzielina z dróg rodnych.
- Obfite miesiączki.
- Silny ból w dolnej części brzucha.
- Ból podczas stosunku.
Aby zdiagnozować raka i HPV, pacjentka musi udać się do ginekologa. Po dokładnym badaniu i kolposkopii lekarz skieruje na USG narządów miednicy. Wskazane jest również badanie laboratoryjne rozmazów, biopsja dotkniętych tkanek i ich analiza histologiczna.
Leczenie zależy od stopnia zaawansowania procesu onkologicznego. W przypadku zaawansowanego raka samo leczenie przeciwwirusowe nie wystarczy, dlatego wykonuje się leczenie chirurgiczne z usunięciem macicy i jej przydatków. Następnie pacjentka przechodzi cykl chemioterapii lub radioterapii. Jeśli rak zostanie wykryty we wczesnym stadium, rokowanie co do wyzdrowienia jest pomyślne.
Herpes narządów płciowych
Herpes narządów płciowych jest najczęstszą infekcją wirusową u ludzi i poważnym problemem medycznym i społecznym. Wirus brodawczaka zajmuje drugie miejsce. Statystyki pokazują, że około 90% populacji świata jest zarażonych wirusem opryszczki pospolitej, a około 70% wirusem brodawczaka ludzkiego.
Herpes narządów płciowych i wirus HPV mają wiele podobieństw, a w niektórych przypadkach mogą występować jednocześnie.
- Do zakażenia dochodzi głównie poprzez niezabezpieczony kontakt seksualny.
- Na genitaliach tworzą się pęcherze, powodujące silny świąd, pieczenie i ból. HPV nie powoduje bólu, ale objawia się jako kłykciny kończyste.
- Wysypka jest zlokalizowana na wargach sromowych większych i mniejszych, łechtaczce, pochwie i szyjce macicy u kobiet. U mężczyzn na uszkodzenia narażone są napletek, cewka moczowa i główka penisa. Brodawki mają podobną lokalizację, ale mogą również występować w okolicy odbytu.
Bez terminowego leczenia obie infekcje mogą prowadzić do szeregu powikłań. W przypadku opryszczki narządów płciowych są to ciężkie procesy infekcyjne układu moczowo-płciowego, a w przypadku brodawczaka onkologiczne. Terapia opiera się na przyjmowaniu leków przeciwwirusowych i miejscowym leczeniu nowotworów. Szczególną uwagę zwraca się na działania profilaktyczne i wzmacnianie układu odpornościowego.
Kłykciny kończyste
Jednym z objawów i rodzajów zakażenia wirusem brodawczaka ludzkiego są kłykciny kończyste. Są to łagodne nowotwory, które atakują błony śluzowe i skórę człowieka. Narośla mają dość nieprzyjemny wygląd, ich spiczasty brodawkowaty kształt powoduje znaczne problemy kosmetyczne i dyskomfort psychiczny. Najczęściej takim deformacjom podlegają narządy płciowe i okolice intymne, miejsca tarcia skóry, twarz, szyja, ramiona, nogi.
Kłykciny kończyste charakteryzują się stanem zapalnym i są przenoszone głównie drogą płciową. W rzadkich przypadkach możliwe jest również zakażenie domowe. Okres inkubacji od momentu zakażenia do pojawienia się pierwszych narośli trwa od 1 tygodnia do 6 miesięcy. Jednocześnie kłykciny kończyste mogą urosnąć do maksymalnych rozmiarów w ciągu kilku godzin. Nowe narośla pojawiają się zarówno grupowo, jak i pojedynczo.
Kłykciny kończyste występują w kilku odmianach:
- Szerokie – mają szeroką podstawę, utrzymującą wzrost na tkance. Pojawiają się przy zakażeniu kiłą i są najbardziej niebezpieczne, gdy dotknięta jest szyjka macicy. Szerokie wzrosty zmieniają strukturę zdrowych tkanek i przyczyniają się do ich złośliwej transformacji.
- Spiczaste (genitalne) - mają cienką łodygę i strukturę zrazikową (brodawkowatą). Występują na cienkiej, delikatnej skórze i błonach śluzowych. Początkowo są tylko defektem kosmetycznym, ale po zranieniu zaczynają krwawić i stają się zapalne, powodując bolesne odczucia. Istnieje ryzyko infekcji.
Leczenie polega na chirurgicznym usunięciu kłykcin kończystych i cyklu terapii przeciwwirusowej. Pacjentom przepisuje się również leki wzmacniające układ odpornościowy.
Dysplazja szyjki macicy
Stanem przedrakowym, czyli stanem pośrednim między zdrową szyjką macicy a jej złośliwością, jest śródnabłonkowa neoplazja szyjki macicy (CIN) lub dysplazja. Według WHO na świecie na tę patologię cierpi ponad 40 milionów kobiet. Jednocześnie ¾ pacjentek ma pierwsze stadium choroby, a u pozostałych diagnozuje się ją w stadium zaawansowanym.
W 99% przypadków dysplazja szyjki macicy jest spowodowana wirusem HPV. 16. i 18. typ wirusa są wysoce onkogenne w stosunku do tej choroby; wykrywa się je u 70% pacjentów. U pozostałych 30% rozwijają się szczepy mniej onkogenne: 31, 35, 39, 45, 51, 58. Pod wpływem pewnych czynników prowadzą one do rozwoju stanu przedrakowego.
Głównymi przyczynami rozwoju choroby i aktywacji wirusa HPV są:
- Długotrwałe stosowanie antykoncepcji hormonalnej lub wewnątrzmacicznej (powyżej 5 lat).
- Duża liczba urodzeń i aborcji.
- Awitaminoza.
- Stany niedoboru odporności.
- Predyspozycje genetyczne.
- Wczesna aktywność seksualna.
- Częsta zmiana partnerów seksualnych.
- Złe nawyki.
Specyfiką CIN jest to, że może przebiegać całkowicie bezobjawowo przez długi czas. Dysplazja objawia się w procesach zapalnych w pochwie lub szyjce macicy. W tym przypadku pojawiają się objawy charakterystyczne dla patologii:
- Upławy o nietypowym kolorze i konsystencji.
- Swędzenie i pieczenie.
- Krwawienie kontaktowe występujące podczas stosunku płciowego oraz stosowania tamponów higienicznych.
- Ból w dolnej części brzucha.
Najczęściej dysplazję diagnozuje się u kobiet w wieku 30-35 lat. Choroba rozwija się w stan przedrakowy i nowotworowy przez kilka lat, zwykle kilka lat. Choroba jest często diagnozowana, gdy pojawiają się nietypowe upławy i ból, a także podczas rutynowego badania ginekologicznego. Aby potwierdzić diagnozę, pacjentka przechodzi rozszerzoną kolposkopię, badanie rozmazów i zeskrobiny z szyjki macicy. Obowiązkowa jest biopsja dotkniętych tkanek z późniejszym badaniem histologicznym.
Leczenie dysplazji szyjki macicy spowodowanej brodawczakiem angażuje jednocześnie kilku specjalistów: ginekologa-endokrynologa, onkoginekologa i immunologa. Terapia polega na usunięciu dotkniętego obszaru szyjki macicy i stłumieniu HPV. Przy wczesnym rozpoznaniu rokowanie dla choroby jest korzystne, ponieważ szanse na całkowite wyleczenie wynoszą 90%. W przypadku leczenia zaawansowanych stadiów istnieje ryzyko nawrotu. 40% kobiet zmaga się z nawracającą dysplazją.
Nosiciele wirusa brodawczaka ludzkiego
Statystyki medyczne wskazują, że około 70% populacji świata jest nosicielami wirusa brodawczaka.
- Zakażenie prowadzi do pojawienia się na skórze narośli o różnych miejscach i kształtach.
- Brodawki rozwijają się nie tylko na skórze, ale i na błonach śluzowych.
- Wirus jest różnorodny, istnieje ponad 120 szczepów. Niektóre z nich są całkowicie bezpieczne, podczas gdy inne, wręcz przeciwnie, mogą powodować procesy złośliwe.
- Największe zagrożenie stwarzają genotypy wirusa HPV o wysokim ryzyku onkogennym.
Zakażenie stało się powszechne wśród kobiet. Obecnie HPV zajmuje drugie miejsce wśród infekcji wirusowych żeńskich narządów płciowych, ustępując jedynie opryszczce narządów płciowych. Zakażenie następuje poprzez kontakt. Wirus jest przenoszony poprzez interakcję z błonami śluzowymi lub skórą osoby zakażonej. Istnieją również nosiciele wirusa, którzy otrzymali go dziedzicznie, czyli od zakażonej matki.
Zakażenie może pozostać w organizmie w stanie stłumionym przez długi czas. Spadek odporności prowadzi do jego aktywacji. Zakażone komórki zaczynają aktywnie rosnąć, wpływając na zdrowe tkanki i powodując pojawienie się wielu nowych brodawczaków.

