Ekspert medyczny artykułu
Nowe publikacje
Sportowe serce
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Od dawna wiadomo, że regularne, umiarkowane ćwiczenia mają wiele zalet. Ćwiczenia zmniejszają ryzyko chorób serca, nadciśnienia, [ 1 ] niewydolności serca, depresji, poprawiają profil lipidowy krwi [ 2 ] i zwiększają wrażliwość na insulinę. [ 3 ] Osoby, które regularnie ćwiczą, żyją dłużej i są bardziej funkcjonalne przez całe życie.
Oprócz korzyści dla układu sercowo-naczyniowego, ćwiczenia zmniejszają ryzyko raka prostaty i piersi, [ 4 ] zapobiegają osteoporozie i mogą spowalniać rozwój demencji. [ 5 ] Ćwiczenia zwiększają również wytrzymałość, wzmacniają pewność siebie i są przez wielu uważane za środek przeciwdepresyjny. [ 6 ] Jeśli chodzi o długość życia, osoby regularnie ćwiczące żyją co najmniej 3 lata dłużej niż osoby prowadzące siedzący tryb życia, co sprawia, że ćwiczenia są najskuteczniejszą, najbardziej dostępną i niedrogą terapią, jaką lekarz może przepisać.
Obecne wytyczne europejskie [ 7 ] i amerykańskie [ 8 ] zalecają, aby dorośli wykonywali co najmniej 150 minut ćwiczeń o umiarkowanej intensywności tygodniowo. Sportowcy wyczynowi (i niektórzy sportowcy rekreacyjni) osiągają znacznie lepsze wyniki niż te zalecenia i regularnie wykonują ponad 20 godzin intensywnych ćwiczeń (15 MET) tygodniowo. Tak intensywne poziomy ćwiczeń wymagają stałego 5-6-krotnego zwiększenia rzutu serca przez długi czas, czemu towarzyszy szereg unikalnych adaptacji elektrycznych, strukturalnych i funkcjonalnych serca, zbiorczo określanych jako „serce sportowca”. [ 9 ]
Serce sportowca to zespół zmian strukturalnych i funkcjonalnych, które występują w sercu osób ćwiczących przez ponad 1 godzinę prawie każdego dnia. Schorzenie to nie powoduje subiektywnych dolegliwości. Objawy obejmują bradykardię i/lub szmer skurczowy. Zmiany w danych EKG są powszechne. Diagnoza jest kliniczna lub za pomocą echokardiografii. Leczenie nie jest konieczne. Serce sportowca jest ważne, ponieważ należy je odróżnić od poważnych chorób serca.
Patogeneza
Intensywny, długoterminowy trening wytrzymałościowy i oporowy powoduje fizjologiczne adaptacje organizmu, a w szczególności serca. Objętość i ciśnienie lewej komory (LV) wzrastają, co z czasem prowadzi do zwiększenia masy mięśniowej lewej komory, grubości ścian i rozmiaru. Maksymalna objętość wyrzutowa i wydajność serca wzrastają, co przyczynia się do niższej częstości akcji serca w spoczynku i dłuższego czasu napełniania rozkurczowego. Niższa częstość akcji serca wynika przede wszystkim ze zwiększonego napięcia nerwu błędnego, ale mogą być zaangażowane inne czynniki, które zmniejszają aktywność węzła zatokowego. Bradykardia zmniejsza zapotrzebowanie mięśnia sercowego na tlen; jednocześnie wzrasta całkowita zawartość hemoglobiny i zdolność krwi do transportowania większych objętości tlenu. Pomimo tych zmian funkcja skurczowa i rozkurczowa pozostają prawidłowe. Zmiany strukturalne są zwykle mniej wyraźne u kobiet niż u mężczyzn w tym samym wieku, o tej samej masie ciała i statusie treningowym.
Budowa serca: kluczowe punkty
- Przeważnie ekscentryczny przerost lewej komory obserwuje się w sportach, w których występują duże obciążenia dynamiczne i małe statyczne (np. bieganie).
- Sporty z dużym obciążeniem statycznym (np. podnoszenie ciężarów) powodują przewagą hipertrofii koncentrycznej.
- W sportach, w których występują duże obciążenia dynamiczne i statyczne (np. kolarstwo), hipertrofia jest mieszana i zrównoważona. [ 10 ]
Objawy sportowe serce
Nie ma żadnych subiektywnych skarg. Objawy są zmienne, ale mogą obejmować następujące:
- bradykardia;
- impuls LV, który jest przesunięty w lewo, zwiększa się i wzrasta jego amplituda;
- szmer skurczowy wyrzutowy po lewej stronie przy dolnej krawędzi mostka;
- III ton serca (S 3 ), powstający na skutek wczesnego, szybkiego napełniania się komór rozkurczowych;
- ton serca IV (S 4 ), który najlepiej słychać w spoczynku na tle bradykardii, gdyż wydłuża się czas napełniania komór w rozkurczu;
- hiperdynamiczne tętno w tętnicach szyjnych.
Objawy te odzwierciedlają zmiany strukturalne serca, które zachodzą w wyniku adaptacji do intensywnej aktywności fizycznej.
Gdzie boli?
Co Cię dręczy?
Diagnostyka sportowe serce
Badanie układu krążenia sportowca
Badanie serca powinno być wykonywane w stanie stabilnym, nie w trakcie rekonwalescencji po dłuższym okresie ćwiczeń lub zawodów, w cichym, komfortowym otoczeniu z prywatnością i temperaturą pokojową. Badanie powinno być wykonywane w pozycji siedzącej i leżącej, z dodatkowymi manewrami, takimi jak manewr Valsalvy, stanie i kucanie, jeśli zostanie wykryty znaczący szmer.
Objawy są zwykle odkrywane podczas rutynowych badań przesiewowych lub testów z innych powodów. Większość sportowców nie wymaga rozległych testów, chociaż konieczne jest EKG. Jeśli objawy sugerują chorobę serca, wykonuje się EKG, echokardiogram i test wysiłkowy.
Serce sportowca jest rozpoznaniem wykluczającym i należy je odróżnić od chorób powodujących podobne objawy, ale zagrażających życiu (np. kardiomiopatii przerostowej lub rozstrzeniowej, choroby niedokrwiennej serca, arytmogennej dysplazji prawej komory).
EKG ujawnia bradykardię zatokową, czasami z częstością akcji serca mniejszą niż 40 uderzeń na minutę. Arytmia zatokowa często towarzyszy niskiej częstości akcji serca. Bradykardia w spoczynku może predysponować do zwiększenia częstotliwości arytmii przedsionkowych lub komorowych, w tym migracji rozrusznika przez przedsionki i (rzadko) migotania przedsionków, ale przerwy po impulsach ektopowych nie przekraczają 4 s. Blok przedsionkowo-komorowy (AV) pierwszego stopnia występuje u około jednej trzeciej sportowców. Blok AV drugiego stopnia (głównie typu 1), który występuje w spoczynku, ale zanika podczas wysiłku, jest mniej powszechny. Blok AV trzeciego stopnia jest stanem patologicznym i wskazaniem do dalszych badań. Nieprawidłowości EKG obejmują wysokie napięcie QRS z nieprawidłowymi falami lub stosunkami fal odzwierciedlającymi przerost lewej komory i nieprawidłową wczesną depolaryzację z falami dwufazowymi w przednich odprowadzeniach odzwierciedlającymi nierównomierną repolaryzację ze zmniejszonym tonem współczulnym w spoczynku. Obie nieprawidłowości ustępują po wysiłku. Możliwa jest również głęboka inwersja fali w odprowadzeniach przednio-bocznych i niepełny blok prawej odnogi pęczka Hisa. Nieprawidłowości EKG słabo korelują ze stanem wytrenowania i funkcją układu sercowo-naczyniowego.
Serce sportowca może być związane ze zmianami rytmu i przewodzenia, zmianami morfologicznymi w zespole QRS i nieprawidłowościami repolaryzacji. [ 11 ] Czynniki, które odgrywają rolę w jednej lub więcej z tych zmian, obejmują zmniejszoną częstość akcji serca, zwiększone napięcie przywspółczulne lub napięcie nerwu błędnego, zmniejszone napięcie współczulne, strukturalne adaptacje serca i niejednorodną repolaryzację komór. Zmiany te najczęściej obserwuje się u sportowców biorących udział w dynamicznych wydarzeniach wytrzymałościowych o wysokiej intensywności. Ważne jest, aby pamiętać, że niektóre zmiany EKG, które mogą towarzyszyć treningowi sportowemu, przypominają nieprawidłowe cechy EKG i mogą naśladować strukturalną chorobę serca.
Zmiany elektrokardiograficzne
Zaburzenia rytmu
- Bradykardia zatokowa
- Arytmia zatokowa, głównie związana z oddychaniem.
- Zatrzymanie zatokowe z ektopowymi uderzeniami zastępczymi lub rytmem lub przywróceniem rytmu zatokowego.
- Wędrujący rozrusznik przedsionkowy
- Inne rytmy, takie jak rytm węzłowy, rytm zatokowy wieńcowy.
Blok przedsionkowo-komorowy
- Blok przedsionkowo-komorowy pierwszego stopnia
- Blok przedsionkowo-komorowy (AV) drugiego stopnia typu Moebitza I lub Wenckebacha.
- Rozdzielenie przedsionkowo-komorowe.
U sportowców rzadko obserwowano bloki przedsionkowo-komorowe wyższego stopnia; mogą one świadczyć o chorobie serca i są wskazaniem do dalszych badań.
Zmiany morfologiczne
- Zwiększona amplituda fali P i wcięcia
- Zwiększone napięcie QRS
- objawy przerostu lewej komory serca – na przykład wzrost wskaźnika Sokołowa i Lyona (SV1 + RV5)
- objawy PG – na przykład wzrost RV1 + SV5
- niepełny blok prawej odnogi pęczka Hisa
- Oś QRS w odcinku czołowym mieści się zazwyczaj w przedziale 0–90° i na ogół jest prawidłowa.
Zaburzenia repolaryzacji
Odcinek ST
- Wysokość punktu J
- Uniesienie odcinka ST
- Obniżenie odcinka ST
Fala T
- Wysokie i spiczaste fale T
- Fale T z zębami
- fale T o niskiej amplitudzie lub izoelektryczne
- dwufazowe fale T
- dwufazowe fale T z ujemnością końcową
- odwrócone fale T.
Echokardiografia pomaga odróżnić serce sportowca od kardiomiopatii, ale nie ma wyraźnej granicy między fizjologicznym a patologicznym powiększeniem serca. Ogólnie rzecz biorąc, zmiany echokardiograficzne słabo korelują z poziomem treningu i funkcją układu sercowo-naczyniowego. Często wykrywa się łagodną niedomykalność zastawki mitralnej i trójdzielnej.
Podczas testu wysiłkowego tętno pozostaje poniżej normy przy wysiłku submaksymalnym, odpowiednio wzrasta i jest porównywalne z tętnem osób niebędących sportowcami przy maksymalnym wysiłku. Tętno szybko powraca do normy po wysiłku. Reakcja ciśnienia krwi jest prawidłowa: ciśnienie skurczowe wzrasta, ciśnienie rozkurczowe spada, a średnie ciśnienie krwi pozostaje stosunkowo stałe. Wiele zmian w spoczynkowym EKG zmniejsza się lub zanika podczas wysiłku; to odkrycie jest wyjątkowe i patognomoniczne dla zespołu serca sportowca w przeciwieństwie do stanów patologicznych. Jednak pseudonormalizacja odwróconej fali T może odzwierciedlać niedokrwienie mięśnia sercowego, dlatego konieczna jest dalsza ocena starszych sportowców.
Cechy odróżniające zespół serca sportowca od kardiomiopatii
Wskaźnik |
Serce sportowe |
Kardiomiopatia |
Przerost lewej komory* |
< 13 mm |
> 15mm |
Średnica końcowo-rozkurczowa lewej komory |
< 60 mm |
>70mm |
Funkcja rozkurczowa |
Normalny (stosunek E:A>1) |
Nieprawidłowy (stosunek E:A <1) |
Przerost przegrody nosowej |
Symetryczny |
Asymetryczny (w kardiomiopatii przerostowej) |
Historia rodziny |
Nie obciążony |
Może być obciążony |
Reakcja ciśnienia krwi na wysiłek fizyczny |
Normalna |
Prawidłowa lub obniżona odpowiedź ciśnienia skurczowego |
Pogorszenie stanu fizycznego |
Regresja przerostu lewej komory |
Przerost lewej komory nie cofa się |
* Zakres A od 13 do 15 mm jest nieokreślony. Zakres A od 60 do 70 mm jest nieokreślony. Współczynnik E:A to stosunek wczesnych i późnych prędkości przepływu przez zastawkę mitralną.
Wyniki normalne
Fizjologiczne i morfologiczne adaptacje serca sportowców trenujących aerobowo obejmują spowolnienie akcji serca, skurczowy szmer wyrzutowy na górnej, lewej krawędzi mostka, trzeci ton serca, boczne przesunięcie punktu maksymalnego impulsu i hiperdynamiczne tętno w tętnicach szyjnych. Sportowcy, którzy głównie zajmują się treningiem izometrycznym (ciężarowcy), nie doświadczą tych zmian.
Nawet w stanie spoczynku u sportowców można usłyszeć szmery skurczowe, ale są one ciche, pojawiają się wcześnie w skurczu i promieniują ku górze, a nie bocznie do wierzchołka. Chociaż stałe rozszczepienie można zauważyć w pozycji leżącej u osób niebędących sportowcami, to rozszczepienie to jest szczególnie zauważalne u sportowców. Dlatego stwierdzenie stałego rozszczepienia należy uznać za nieprawidłowe tylko wtedy, gdy jest słyszalne w pozycji siedzącej lub stojącej.
Co trzeba zbadać?
Jak zbadać?
Diagnostyka różnicowa
Stany patologiczne, w których wartości referencyjne echokardiograficzne (lub rezonansu magnetycznego serca) pokrywają się z fizjologicznymi wskaźnikami serca sportowca, obejmują kardiomiopatię przerostową, kardiomiopatię rozstrzeniową i arytmogenną kardiomiopatię prawej komory (ARVC) (rysunek), z których wszystkie są znane jako ważne przyczyny nagłej śmierci u młodych ludzi i sportowców, a w przypadku których dyskwalifikacja z intensywnych sportów jest uzasadniona w celu stworzenia bezpieczniejszego boiska sportowego. [ 12 ] Takie rozpoznania różnicowe mogą stanowić poważny dylemat kliniczny, biorąc pod uwagę, że serce sportowca jest uważane za łagodne bez rozwoju objawów kardiologicznych lub ryzyka arytmii i samo w sobie nie uzasadniałoby dyskwalifikacji z udziału w zawodach sportowych. Jednak naddiagnozowanie chorób układu krążenia u sportowców może mieć paradoksalny efekt niepotrzebnego wykluczenia ze sportu wyczynowego, skutkując znaczną utratą psychologicznego zaangażowania w (i przyjemności z) zawodów, obniżoną jakością życia, a nawet utratą możliwości ekonomicznych.
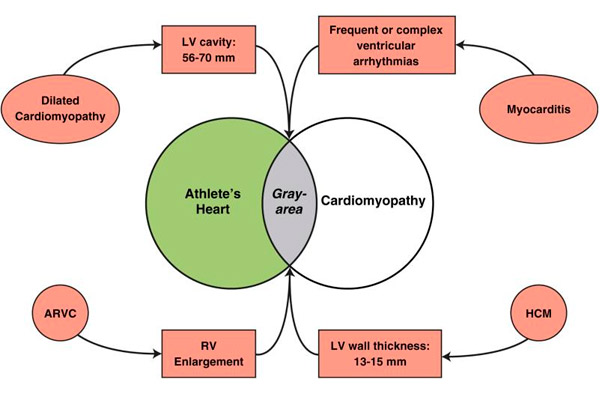
Diagnostyka różnicowa chorób serca sportowca i chorób układu krążenia.
Nakładanie się fizjologicznego przerostu LV i stanów patologicznych pokazano na szaro. ARVC = arytmogenna kardiomiopatia prawej komory; HCM = kardiomiopatia przerostowa; LV = lewa komora; RV = prawa komora.
W przypadku kardiomiopatii przerostowej (HCM) różnicowanie z sercem sportowca najczęściej odbywa się, gdy grubość ściany lewej komory mieści się w niejednoznacznej „szarej strefie” nakładania się skrajnych cech serca sportowca i łagodnego fenotypu HCM, wynoszącej 13–15 mm (12–13 mm u kobiet) [ 13 ], [ 14 ]
W takich przypadkach rozpoznanie można często postawić przy użyciu nieinwazyjnych markerów. Kardiomiopatia przerostowa jest preferowana w przypadku obecności jamy końcoworozkurczowej lewej komory <45 mm, identyfikacji patogennej mutacji sarkomeru lub historii rodzinnej kardiomiopatii przerostowej, nietypowej grubości ściany lewej komory, w tym nieciągłego przerostu segmentowego, nieprawidłowego napełniania/rozkurczu lewej komory, szczególnie wyraźnego powiększenia lewego przedsionka lub późnego wzmocnienia gadolinowego w rezonansie magnetycznym serca. Serce sportowca jest bardziej prawdopodobne, gdy jama lewej komory jest powiększona (≥55 mm), [ 15 ] szczytowe VO2 jest >110% przewidywanego lub gdy grubość lub masa lewej komory zmniejsza się przy krótkich okresach obciążenia. [ 16 ], [ 17 ]
Z kim się skontaktować?
Leczenie sportowe serce
Nie ma potrzeby leczenia serca sportowca, chociaż 3-miesięczny okres bezczynności może być wymagany w celu wykrycia regresji przerostu lewej komory i odróżnienia tego zespołu od kardiomiopatii.[ 18 ] Taki okres bezczynności może znacząco zakłócić plany życiowe sportowca i powodować oporność.
Prognoza
Chociaż zmiany strukturalne w sercu są wyraźne i przypominają te obserwowane w niektórych chorobach serca, nie rozwijają się żadne skutki uboczne. W większości przypadków zmiany strukturalne i bradykardia ustępują po zatrzymaniu treningu, chociaż do 20% sportowców wyczynowych ma resztkowe rozszerzenie komór, co jest dyskusyjne, ponieważ brakuje długoterminowych danych na temat tego, czy serce sportowca jest rzeczywiście łagodnym schorzeniem.

