Badanie wzroku z bocznym (ogniskowym) i transmitowanym światłem
Ostatnia recenzja: 19.10.2021

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
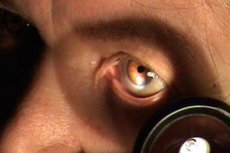
Metoda służy do wykrywania subtelnych zmian w przedniej części gałki ocznej.
Badanie prowadzone jest w ciemnym pomieszczeniu za pomocą lampy stołowej zainstalowanej po lewej i przedniej stronie pacjenta w odległości 40-50 cm na poziomie twarzy. Do kontroli użyj lup oftalmicznych z siłą 13,0 lub 20,0 dioptrii. Lekarz znajduje się naprzeciwko pacjenta, jego nogi znajdują się po lewej stronie nóg tego drugiego. Następnie lekarz podnosi prawą ręką lupę, lekko odwraca głowę pacjenta w stronę źródła światła i kieruje wiązkę światła do gałki ocznej. Lupa musi być umieszczona pomiędzy źródłem światła a okiem pacjenta, biorąc pod uwagę długość ogniskowej (7-8 lub 5-6 cm), aby promienie światła przechodzące przez szkło skupiały się na określonym obszarze gałki ocznej, poddawanym badaniu. Jasne oświetlenie tej strony, w przeciwieństwie do sąsiednich, umożliwia szczegółowe zbadanie poszczególnych struktur. Metoda nazywa się lateral, ponieważ lupa znajduje się po stronie oka.
W badaniu twardówki należy zwrócić uwagę na jej kolor i stan układu naczyniowego. Zwykle twardówka jest biała, widoczne są jedynie naczynia spojówkowe, nie jest widoczna brzeżna pętla sieci naczyń wokół rogówki.
Rogówka jest przezroczysta, błyszcząca, gładka, lustrzana, sferyczna. Zwykle w rogówce nie ma własnych naczyń. Przez rogówkę widać przednią komorę oka, której głębokość jest lepiej widoczna z boku. Odległość między refleksami światła na rogówce i tęczówce określa głębokość przedniej komory (zwykle jej głębokość wynosi 3-3,5 mm w środku). Wilgoć wypełniająca przednią komorę jest zwykle idealnie czysta. W przypadku niektórych chorób może zawierać ropę, krew, płatki wysięku. Rozważając tęczówkę przez rogówkę, zwróć uwagę, czy są jakieś zmiany w kolorze i wzorze, obecność grubych wtrąceń pigmentu, oceń kondycję frędzli pigmentu, szerokość i ruchliwość źrenicy. Kolor tęczówki zależy od ilości pigmentu w niej zawartej i od jasnoniebieskiego do ciemnobrązowego. Zmiany koloru tęczówki można wykryć, porównując ją z kolorem tęczówki drugiego oka. W przypadku braku pigmentu, tęczówka jest przezroczysta, ma kolor czerwony ze względu na przeświecenie naczyniówki (albinosów). Koronkowy wygląd tęczówki związany jest z jej strukturą beleczkową i lakunarną. Strefy źrenic i korzeni (rzęskowych) są w nim wyraźnie rozróżnione. Na marginesie źrenicy znajduje się brązowa granica, która jest częścią wewnętrznego płatka pigmentu tęczówki, wyrzucona na jego przedniej powierzchni. Wraz z wiekiem ta granica jest odbarwiona.
Przy oświetleniu bocznym uczeń definiowany jest jako czarne koło. Badanie źrenic można przeprowadzić za pomocą trzech metod: papilloskopii, papillomatometrii i papillografii, jednak w praktyce klinicznej zwykle stosuje się pierwsze dwa.
Badanie określające rozmiar (szerokość) źrenicy zwykle przeprowadza się w jasnym pokoju, podczas gdy pacjent patrzy daleko ponad głową lekarza. Zwróć uwagę na kształt i pozycję źrenicy. Normalnie źrenica jest okrągła, aw stanach patologicznych może być owalna, zapiekanka, ekscentryczna. Jego wielkość zmienia się w zależności od oświetlenia od 2,5 do 4 mm. W jasnym oświetleniu źrenica kurczy się, ale rozszerza w ciemności. Wielkość źrenicy zależy od wieku pacjenta, jego refrakcji i miejsca zamieszkania. Szerokość źrenicy można zmierzyć za pomocą linijki milimetrowej, a dokładniej za pomocą papillometru.

Ważną cechą ucznia jest jego reakcja na światło, wyróżniam trzy rodzaje reakcji: bezpośrednią, przyjazną, reakcję na zbieżność i akomodację.
Aby określić bezpośrednią reakcję: po pierwsze, oba oczy są pokryte dłońmi przez 30-40 sekund, a następnie z kolei zostają otwarte. W tym przypadku otwarcie oka będzie zwężać źrenicę w odpowiedzi na strumień światła dostający się do oka.
Przyjazna reakcja jest sprawdzana w następujący sposób: w momencie zasłonięcia otworu jednego oka obserwuję reakcję drugiego oka. Badanie prowadzone jest w zaciemnionym pomieszczeniu przy użyciu światła z oftalmoskopu lub lampy szczelinowej. Podczas otwierania jednego oka źrenica w drugim oku rozszerza się, a gdy się otwiera, zwęża się.
Odpowiedź ucznia na konwergencję i zakwaterowanie ocenia się następująco. Pacjent najpierw patrzy w dal, a następnie patrzy na jakiś bliski przedmiot (czubek ołówka, rączkę oftalmoskopu itp.), Znajdujący się w odległości 20-25 cm od niego. W tym przypadku źrenice obu oczu zwężają się.
Przezroczysta soczewka krystaliczna w badaniu wykorzystująca metodę bocznego oświetlenia nie jest widoczna. Określone obszary zmętnienia określa się, jeśli znajdują się one w warstwach powierzchniowych: gdy zaćma dojrzeje całkowicie, źrenica staje się biały.
Badanie w przekazywanym świetle
Metoda służy do badania optycznie przezroczystych gałek ocznych (rogówki, przedniej komory, soczewki, ciała szklistego ). Biorąc pod uwagę, że rogówkę i przednią komorę można szczegółowo zbadać za pomocą bocznego (ogniskowego) oświetlenia, metoda ta jest wykorzystywana przede wszystkim do badania soczewki i ciała szklistego.
Źródło światła jest zainstalowane (w ciemnym pomieszczeniu) za i na lewo od pacjenta. Lekarz przy pomocy oftalmoskopu lustrzanego przymocowanego do prawego oka kieruje odbity promień światła do źrenicy oka pacjenta. Aby uzyskać bardziej szczegółowe badanie, uczeń powinien najpierw zostać poszerzony za pomocą leków. Kiedy promień światła uderza, źrenica zaczyna świecić na czerwono, co wynika z odbicia promieni od błony naczyniowej (odruch z dna oka). Zgodnie z prawem sprzężonych ognisk, niektóre z odbitych promieni wpadają do oka doktora przez otwór w oftalmoskopie. W przypadku, gdy na ścieżce odbijanej od dna promieni znajdują się stałe lub pływające zmętnienia, na tle jednolitego czerwonego blasku dna widoczne są stałe lub ruchome ciemne formacje o różnych kształtach. Jeśli w bocznym oświetleniu nie są określone zmętnienia rogówki i komory przedniej, to wykryciami w świetle przechodzącym są zmętnienia soczewki lub ciała szklistego. Zmętnienia w ciele szklistym są ruchliwe, poruszają się nawet gdy gałka oczna jest nieruchoma. Tępe plamy na soczewce są stałe i poruszają się tylko wtedy, gdy gałka oczna porusza się. Aby określić głębokość zmętnienia soczewki, pacjent musi najpierw spojrzeć w górę, a następnie na dół. Jeśli zmętnienie znajduje się w przednich warstwach, to w przepuszczonym świetle będzie poruszać się w tym samym kierunku. Jeśli nieprzezroczystość znajduje się w tylnych warstwach, przesunie się w przeciwnym kierunku.

