Ekspert medyczny artykułu
Nowe publikacje
Pęknięcia za uszami u dorosłych i dzieci
Ostatnia recenzja: 12.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
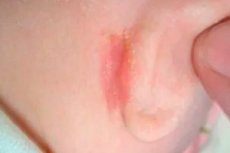
Sucha lub sącząca się skóra oraz pęknięcia za uszami są uważane przez dermatologów za objawy wskazujące na określone schorzenia lub choroby, które wymagają diagnostyki w celu wdrożenia odpowiedniego leczenia.
Przyczyny pęknięcia ucha
Wskazując na możliwe przyczyny pękania skóry w okolicy zausznej, eksperci wymieniają:
- drażniące działanie na skórę środków do pielęgnacji i farbowania włosów, perfum, kolczyków i piercingu w uszach, oprawek okularów, aparatów słuchowych lub słuchawek. W takich przypadkach mówimy o alergicznym kontaktowym zapaleniu skóry; [ 3 ], [ 4 ]
- wyprysk lub atopowe zapalenie skóry, które w pediatrii nazywane jest najczęściej diatezą wysiękową; [ 5 ]
- zakażenia grzybicze (dermatofity), które mogą dotyczyć fałdów skórnych w dowolnym miejscu; [ 6 ]
- łojotokowe zapalenie skóry (znane jako łupież); [ 7 ], [ 8 ]
- łuszczyca łojotokowa lub łuszczyca łojotokowa skóry głowy; [ 9 ]
- asteatyczne zapalenie skóry (wyprysk potnicowy lub suchy, możliwy z powodu przesuszenia skóry przez częste mycie i niewystarczające ogólne nawodnienie, zwłaszcza przy niskiej wilgotności powietrza); [ 10 ], [ 11 ]
- samoistne otwarcie utworzonej blaszki miażdżycowej za uchem. [ 12 ], [ 13 ]
Te same czynniki powodują pęknięcia za uszami u dzieci. Ponadto u dzieci z osłabioną odpornością (a także u dorosłych z ciężką immunosupresją) może wystąpić skrofuloza lub skrofuloza - atypowe zakażenie mykobakteryjne wywołane przez saprofityczną bakterię niegruźliczą Micabacterium scrofulaceum, [ 14 ], w ciężkich przypadkach powodujące zapalenie węzłów chłonnych szyjnych (zwykle u dzieci w pierwszych pięciu latach życia). [ 15 ]
Pęknięcia za uszami dziecka mogą być konsekwencją pieluszkowego zapalenia skóry, które jest powszechne w fałdach skóry u dzieci w tym wieku. Innym częstym problemem u dzieci z nieuregulowaną produkcją sebum jest tworzenie się skorup gnejsowych lub mlecznych na głowie i za uszami, co jest zasadniczo objawem tego samego łojotokowego zapalenia skóry.
Czynniki ryzyka
Czynniki ryzyka pękania skóry za uszami obejmują:
- brak witamin A, E, B2, B6, E, D3;
- niski poziom cynku w organizmie;
- suchość skóry (u małych dzieci występuje większe prawdopodobieństwo suchości skóry niż u nastolatków); [ 16 ]
- zaburzenie pracy gruczołów łojowych skóry;
- osłabiona odporność;
- predyspozycje genetyczne, wiek dziecięcy lub podeszły;
- skłonność do uwrażliwiania organizmu lub historia alergii;
- Zakażenia.
Patogeneza
Zwiększona suchość skóry związana jest z dużą ilością mydła, które nie tylko zmywa brud, ale również usuwa ochronny sebum, bez którego wilgoć nie jest zatrzymywana w przestrzeni międzykomórkowej naskórka, co prowadzi do jego pękania.
Ponadto niszczony jest płaszcz kwasowy na powierzchni skóry – naturalna bariera dla bakterii i wirusów. Jak wiadomo, sebum wydzielane jest przez specjalne gruczoły i zmieszane z wydzieliną gruczołów potowych tworzy mikrofilm kwasowy (pH skóry od 4,5 do 6,2), który nazywany jest płaszczem. Jednocześnie normalne pH krwi wynosi 7,4 (lekko zasadowe), a to naturalne połączenie różnych kwasowości środowiska zewnętrznego i wewnętrznego jest niespecyficznym czynnikiem chroniącym organizm przed infekcjami.
Patogeneza chorób przewlekłych, takich jak atopowe zapalenie skóry czy egzema, które zaczynają się we wczesnym okresie życia, jest dość złożona i nie do końca poznana. Prawdopodobnie wiąże się z synergistycznym oddziaływaniem czynników genetycznych, zaburzoną funkcją barierową naskórka i zmianami w jego mikrobiomie (kolonizacja bakteryjna), a także ze wzmożoną reakcją układu odpornościowego.
Na przykład uwarunkowania genetyczne objawiają się nieprawidłowym spadkiem poziomu drugorzędowego mediatora wewnątrzkomórkowego cAMP (cyklicznego adenozynomonofosforanu), który kontroluje aktywność komórek, co prowadzi do zwiększonego uwalniania histaminy i leukotrienów, które biorą udział w odpowiedzi immunologicznej i są syntetyzowane przez komórki tuczne i bazofile.
Uszkodzenie bariery skórnej u osób z atopowym zapaleniem skóry może być spowodowane mutacjami lub delecjami w genie kodującym białko skóry – filagrynę, które bierze udział w tworzeniu warstwy rogowej.
W odpowiedzi na zniszczenie bariery skórnej rozwija się miejscowy stan zapalny poprzez stymulację cytokin Th2 (komórki Th-pomocnicze typu 2), które produkują interleukiny.
Zobacz także - Choroby atopowe i alergiczne
Łojotok jest związany z zakażeniem grzybiczym skóry głowy zwanym Malassezia furfur i często atakuje skórę wzdłuż linii włosów oraz z tyłu uszu. Może być zdiagnozowany jako wyprysk łojotokowy.
Objawy pęknięcia ucha
Podobnie jak w innych okolicach ciała, atopowe zapalenie skóry wokół uszu wywołuje takie objawy, jak suchość i złuszczanie się warstwy rogowej naskórka, zaczerwienienie, obrzęk tkanki podskórnej i swędzenie, które mogą prowadzić do bolesnych pęknięć za uszami.
W przypadku egzemy zaczerwienienie i pękanie pojawiają się najczęściej w miejscu, w którym płatek ucha styka się ze skórą.
Kiedy w przebiegu reakcji wypryskowej skóry za uszami tworzą się sączące pęknięcia, oznacza to głębsze uszkodzenie skóry z przesiąkaniem wysięku (powstającego z płynu międzykomórkowego z uszkodzonych tkanek).
W przypadku łojotokowego zapalenia skóry głowy objawy wahają się od lekko łuszczącej się skóry (łupież) do tworzenia się twardych obszarów dotkniętych chorobą z zaczerwienieniem i tłustymi rogowymi łuskami. Ponadto takie obszary mogą znajdować się nie tylko za uszami, ale także na twarzy (na policzkach, na brwiach i powiekach, w bruzdach nosowo-wargowych). U niektórych osób występuje obrzęk i łuszczenie wewnątrz małżowin usznych i przewodów słuchowych. [ 17 ]
Komplikacje i konsekwencje
W przypadku uszkodzenia integralności skóry małżowin usznych możliwe następstwa i powikłania wiążą się z dołączeniem zakażeń skóry – bakteryjnych lub wirusowych, a także z zaostrzeniem przebiegu zapalenia skóry, które stało się pierwotną przyczyną uszkodzenia. [ 18 ]
Na przykład w przypadku atopowego zapalenia skóry dochodzi do zmiany mikrobiomu skóry i zmniejszenia odporności na patogeny lipofobowe, w szczególności bakterie Streptococcus pyogenes i Staphylococcus aureus (paciorkowce i gronkowce), które często występują na zdrowej skórze. [ 19 ]
Wnikając w pęknięcie skóry, bakterie indukują produkcję immunoglobulin (Ig), co prowadzi do proliferacji limfocytów T i zaostrzenia zapalenia skóry.
Wtórne zakażenie pęknięć za uszami u niemowlęcia lub małego dziecka może być przyczyną przewlekłej, miejscowej streptodermii, wymagającej leczenia antybiotykami. [ 20 ]
W przypadku łojotoku i łuszczycy łojotokowej z silnym świądem prowadzącym do drapania skóry może rozwinąć się erytrodermia. [ 21 ], [ 22 ]
Diagnostyka pęknięcia ucha
Pęknięcie za uchem widoczne jest gołym okiem, dlatego często wystarczy zwykłe badanie.
Diagnostyka dermatologiczna powinna jednak ujawnić prawdziwą przyczynę tego objawu. Dlatego mogą być wymagane badania krwi: ogólne, poziom cukru, hormony tarczycy, przeciwciała (Ig). A diagnostyka instrumentalna obejmuje dermatoskopię.
Diagnostyka różnicowa
Diagnostykę różnicową przeprowadza się w oparciu o wyniki bardziej szczegółowego i kompleksowego badania dermatologicznego skóry.
Z kim się skontaktować?
Leczenie pęknięcia ucha
Leczenie pękniętych uszu, a w szczególności dobór środków terapeutycznych, zależy zazwyczaj od przyczyny ich wystąpienia.
Utrzymywanie skóry w czystości, suchości i nawilżeniu pomaga wielu osobom. Środki zaradcze na nadmiernie suchą skórę i sposób ich stosowania przedstawiono w materiale - Sucha skóra ciała.
Po badaniu lekarz przepisuje leki, a są to z reguły środki do użytku zewnętrznego. Jeśli pojawi się ognisko zapalne z wypryskiem za uszami, konieczne będzie zastosowanie kombinacji antybiotyków i miejscowych sterydów, czyli maści łagodzących stan zapalny, przede wszystkim takich skutecznych środków jak Levomekol i Baneocin. [ 23 ]
Jakie środki są stosowane przeczytaj w publikacjach:
- Leczenie odparzenia pieluszkowego
- Leczenie atopowego zapalenia skóry
- Maści na atopowe zapalenie skóry
- Kremy na egzemę
- Maść na łojotokowe zapalenie skóry
W leczeniu powikłań – zapalenia paciorkowcowego – stosuje się maści na streptodermę.
Homeopatię można stosować również za pomocą maści, takich jak: Zincum ricini, Calendula, Graphites, Ledum palustre, Hypericum perforatum.
Można również przepisać witaminy z grupy niezbędnych witamin oraz preparaty cynku i selenu.
Nie wyklucza się leczenia tradycyjnego, patrz – Leczenie diatezy środkami tradycyjnymi.
Bezpośrednio po kąpieli (zanim skóra całkowicie wyschnie), skórę na uszach należy smarować olejem migdałowym lub rokitnikowym, sokiem z aloesu, stężonym wodnym roztworem mumio lub propolisu. Zaleca się nakładanie na pęknięcia olejków eterycznych z drzewa herbacianego, nagietka, ogórecznika, jojoby rozcieńczonych olejem migdałowym lub rafinowanym olejem słonecznikowym (5-6 kropli olejku eterycznego na łyżeczkę).
Dzieciom z wysiękową skazą i popękaną skórą za uszami szybko pomaga leczenie ziołami: zabiegi higieniczne z wykorzystaniem wywarów z kwiatów rumianku i leczniczego nagietka, ziela sukcesji lub liści babki lancetowatej.
Zapobieganie
Trudno się nie zgodzić, że czystość jest kluczem do zdrowia, jednak dermatolodzy radzą, aby przy wyborze środków myjących do ciała i włosów zwracać uwagę na ich skład i unikać żeli i szamponów o jaskrawych kolorach i intensywnym zapachu.
W tym przypadku nie ma żadnych specjalnych środków zapobiegawczych, lekarze po prostu zalecają wszystkim zdrowe odżywianie (w tym ograniczenie spożycia słodyczy i tłustych potraw) i prowadzenie zdrowego trybu życia.
Prognoza
Po leczeniu pęknięcia za uszami goją się, ale przyczyny ich pojawienia się (suchość skóry, zapalenie skóry) w większości przypadków pozostają. Dlatego lekarze nie gwarantują, że problem ten nie pojawi się w przyszłości.

