Ekspert medyczny artykułu
Nowe publikacje
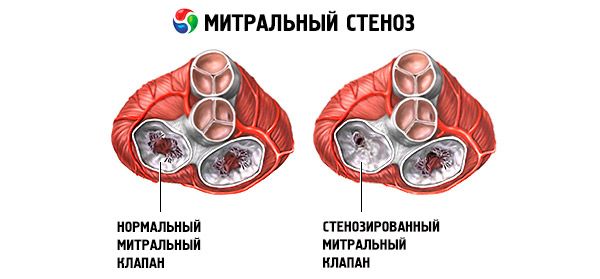
Zwężenie zastawki mitralnej
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Zwężenie zastawki mitralnej to zwężenie ujścia zastawki mitralnej, które uniemożliwia przepływ krwi z lewego przedsionka do lewej komory. Najczęstszą przyczyną jest gorączka reumatyczna. Objawy są takie same jak w przypadku niewydolności serca. Ton otwarcia i szmer rozkurczowy są obiektywnie określane. Diagnozę ustala się na podstawie badania fizykalnego i echokardiografii. Rokowanie jest korzystne. Leczenie farmakologiczne zwężenia zastawki mitralnej obejmuje leki moczopędne, beta-blokery lub blokery kanału wapniowego obniżające częstość akcji serca oraz leki przeciwzakrzepowe. Leczenie chirurgiczne cięższych przypadków zwężenia zastawki mitralnej polega na walwulotomii balonowej, komisurotomii lub wymianie zastawki.
Epidemiologia
Prawie zawsze zwężenie zastawki mitralnej jest konsekwencją ostrej gorączki reumatycznej. Częstość występowania jest bardzo zróżnicowana: w krajach rozwiniętych obserwuje się 1-2 przypadki na 100 000 mieszkańców, podczas gdy w krajach rozwijających się (np. w Indiach) reumatyczne wady zastawki mitralnej obserwuje się w 100-150 przypadkach na 100 000 mieszkańców.
Przyczyny zwężenie zastawki mitralnej
Zwężenie zastawki mitralnej jest prawie zawsze konsekwencją ostrej gorączki reumatycznej (RF). Izolowane, „czyste” zwężenie zastawki mitralnej występuje w 40% przypadków u wszystkich pacjentów z chorobą reumatyczną serca; w innych przypadkach jest połączone z niewydolnością i uszkodzeniem innych zastawek. Rzadkie przyczyny zwężenia zastawki mitralnej obejmują choroby reumatyczne (reumatoidalne zapalenie stawów, toczeń rumieniowaty układowy) i zwapnienie pierścienia mitralnego.
Patogeneza
W reumatycznym zwężeniu zastawki mitralnej występuje zagęszczenie, włóknienie i zwapnienie płatków zastawki, zrost wzdłuż spoidł z częstym zaangażowaniem strun głosowych. Normalnie powierzchnia ujścia zastawki mitralnej wynosi 4-6 cm2 , a ciśnienie w lewym przedsionku nie przekracza 5 mm Hg. Gdy lewy otwór przedsionkowo-komorowy zwęża się do 2,5 cm2 , powstaje przeszkoda w normalnym przepływie krwi z lewego przedsionka do lewej komory i gradient ciśnienia zastawki zaczyna wzrastać. W rezultacie ciśnienie w lewym przedsionku wzrasta do 20-25 mm Hg. Powstały gradient ciśnienia między lewym przedsionkiem a lewą komorą wspomaga ruch krwi przez zwężony otwór.
W miarę postępu stenozy wzrasta gradient ciśnienia translacyjnego, co pomaga utrzymać rozkurczowy przepływ krwi przez zastawkę. Zgodnie ze wzorem Gorlina, powierzchnia zastawki mitralnej (5MC) jest określana przez wartości gradientu translacyjnego (MG) i przepływu krwi przez zastawkę mitralną (MBF):
BMK-MK/37.7 • ∆DM
Głównym hemodynamicznym następstwem wad zastawki mitralnej jest przekrwienie krążenia płucnego (PC). Przy umiarkowanym wzroście ciśnienia w lewym przedsionku (nie większym niż 25-30 mm Hg) przepływ krwi w PC jest utrudniony. Ciśnienie w żyłach płucnych wzrasta i jest przekazywane przez naczynia włosowate do tętnicy płucnej, co powoduje rozwój nadciśnienia płucnego żylnego (lub biernego). Przy wzroście ciśnienia w lewym przedsionku o więcej niż 25-30 mm Hg wzrasta ryzyko pęknięcia naczyń włosowatych płucnych i rozwoju obrzęku pęcherzykowego płuc. Aby zapobiec tym powikłaniom, dochodzi do ochronnego odruchowego skurczu tętniczek płucnych. W rezultacie przepływ krwi do naczyń włosowatych komórkowych z prawej komory zmniejsza się, ale ciśnienie w tętnicy płucnej gwałtownie wzrasta (rozwija się nadciśnienie płucne tętnicze lub czynne).
We wczesnych stadiach choroby ciśnienie w tętnicy płucnej wzrasta tylko podczas stresu fizycznego lub emocjonalnego, kiedy przepływ krwi w ICC powinien się zwiększyć. Późne stadia choroby charakteryzują się wysokimi wartościami ciśnienia w tętnicy płucnej nawet w spoczynku i jeszcze większym wzrostem pod wpływem stresu. Długotrwałemu istnieniu nadciśnienia płucnego towarzyszy rozwój procesów proliferacyjnych i sklerotycznych w ścianie tętniczek ICC, które stopniowo zanikają. Pomimo tego, że występowanie tętniczego nadciśnienia płucnego można uznać za mechanizm kompensacyjny, ze względu na spadek przepływu krwi przez naczynia włosowate, pojemność dyfuzyjna płuc również gwałtownie spada, szczególnie pod wpływem stresu, tj. aktywowany jest mechanizm progresji nadciśnienia płucnego z powodu niedotlenienia. Niedotlenienie pęcherzykowe powoduje zwężenie naczyń płucnych poprzez mechanizmy bezpośrednie i pośrednie. Bezpośredni wpływ niedotlenienia wiąże się z depolaryzacją komórek mięśni gładkich naczyń (pośredniczoną przez zmianę funkcji kanałów potasowych w błonach komórkowych) i ich skurczem. Pośredni mechanizm obejmuje działanie endogennych mediatorów (takich jak leukotrieny, histamina, serotonina, angiotensyna II i katecholaminy) na ścianę naczyń. Przewlekła hipoksemia prowadzi do dysfunkcji śródbłonka, której towarzyszy spadek produkcji endogennych czynników rozluźniających, w tym prostacykliny, prostaglandyny E2 i tlenku azotu. Długotrwała dysfunkcja śródbłonka prowadzi do obliteracji naczyń płucnych i uszkodzenia śródbłonka, co z kolei prowadzi do zwiększonego krzepnięcia krwi, proliferacji komórek mięśni gładkich z tendencją do tworzenia zakrzepów in situ i zwiększonego ryzyka powikłań zakrzepowych z rozwojem późniejszego przewlekłego nadciśnienia płucnego po zakrzepicy.
Przyczynami nadciśnienia płucnego w przypadku wad zastawki mitralnej, w tym zwężenia zastawki mitralnej, są:
- bierne przenoszenie ciśnienia z lewego przedsionka do układu żylnego płuc;
- skurcz tętniczek płucnych w odpowiedzi na wzrost ciśnienia w żyłach płucnych;
- obrzęk ścian małych naczyń płucnych;
- zarośnięcie naczyń płucnych z uszkodzeniem śródbłonka.
Mechanizm postępującego zwężenia zastawki mitralnej pozostaje niejasny do dziś. Wielu autorów uważa, że głównym czynnikiem jest obecne zapalenie zastawek (często podkliniczne), podczas gdy inni przypisują wiodącą rolę traumatyzacji struktur zastawek przez turbulentny przepływ krwi z zakrzepowymi masami odkładającymi się na zastawkach, co leży u podstaw zwężenia ujścia zastawki mitralnej.
Objawy zwężenie zastawki mitralnej
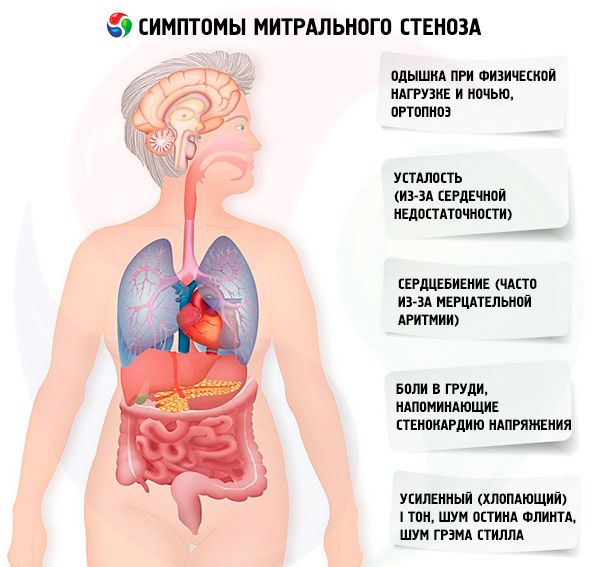
Objawy zwężenia zastawki mitralnej słabo korelują z ciężkością choroby, ponieważ w większości przypadków patologia postępuje powoli, a pacjenci zmniejszają swoją aktywność, nie zauważając tego. U wielu pacjentów nie występują żadne objawy kliniczne aż do ciąży lub rozwoju migotania przedsionków. Początkowe objawy są zwykle objawami niewydolności serca (duszność wysiłkowa, oddech ortopnoe, napadowa duszność nocna, zmęczenie). Zwykle pojawiają się 15-40 lat po epizodzie gorączki reumatycznej, ale w krajach rozwijających się objawy mogą pojawić się nawet u dzieci. Napadowe lub uporczywe migotanie przedsionków pogarsza istniejącą dysfunkcję rozkurczową, powodując obrzęk płuc i ostrą duszność, jeśli częstość rytmu komór jest słabo kontrolowana.
Migotanie przedsionków może również objawiać się kołataniem serca; u 15% pacjentów nieprzyjmujących leków przeciwzakrzepowych powoduje to zatorowość systemową z niedokrwieniem kończyn lub udarem.
Do rzadszych objawów należą krwioplucie spowodowane pęknięciem małych naczyń płucnych i obrzęk płuc (szczególnie w czasie ciąży, gdy zwiększa się objętość krwi); dysfonia spowodowana uciskiem lewego nerwu krtaniowego wstecznego przez powiększony lewy przedsionek lub tętnicę płucną (zespół Ortnera); objawy nadciśnienia płucnego i niewydolności prawej komory.
Pierwsze objawy zwężenia zastawki mitralnej
Przy powierzchni ujścia mitralnego >1,5 cm2 objawy mogą nie występować, ale wzrost przepływu krwi przez zastawkę mitralną lub skrócenie czasu napełniania rozkurczowego prowadzi do gwałtownego wzrostu ciśnienia w lewym przedsionku i pojawienia się objawów. Czynniki wyzwalające dekompensację: wysiłek fizyczny, stres emocjonalny, migotanie przedsionków, ciąża.
Pierwszym objawem zwężenia zastawki mitralnej (w około 20% przypadków) może być zdarzenie zatorowe, najczęściej udar mózgu z rozwojem trwałego deficytu neurologicznego u 30-40% pacjentów. Jedna trzecia zakrzepów zatorowych rozwija się w ciągu 1 miesiąca od wystąpienia migotania przedsionków, dwie trzecie - w ciągu pierwszego roku. Źródłem zatorów są zazwyczaj skrzepy zlokalizowane w lewym przedsionku, szczególnie w jego uszku. Oprócz udarów możliwe są zatory śledziony, nerek i tętnic obwodowych.
W rytmie zatokowym ryzyko zatoru określane jest przez:
- wiek;
- zakrzepica lewego przedsionka;
- obszar ujścia zastawki mitralnej;
- współistniejąca niewydolność aorty.
W przypadku trwałego migotania przedsionków ryzyko zatoru znacznie wzrasta, zwłaszcza jeśli pacjent ma historię podobnych powikłań. Spontaniczne wzmocnienie kontrastu lewego przedsionka podczas echokardiografii przezprzełykowej jest również uważane za czynnik ryzyka zatoru systemowego.
Wraz ze wzrostem ciśnienia w ICC (szczególnie w stadium biernego nadciśnienia płucnego) pojawiają się dolegliwości duszności podczas wysiłku fizycznego. W miarę postępu zwężenia duszność występuje przy mniejszych obciążeniach. Należy pamiętać, że dolegliwości duszności mogą nie występować nawet przy niewątpliwym nadciśnieniu płucnym, ponieważ pacjent może prowadzić siedzący tryb życia lub podświadomie ograniczać codzienną aktywność fizyczną. Napadowa duszność nocna występuje w wyniku zastoju krwi w ICC, gdy pacjent leży jako objaw śródmiąższowego obrzęku płuc i gwałtownego wzrostu ciśnienia krwi w naczyniach ICC. Z powodu wzrostu ciśnienia w naczyniach włosowatych płuc i wysięku osocza i erytrocytów do światła pęcherzyków płucnych może rozwinąć się krwioplucie.
Pacjenci często skarżą się na zwiększone zmęczenie, kołatanie serca i nieregularne bicie serca. Może wystąpić przejściowa chrypka (zespół Ortnera). Zespół ten występuje w wyniku ucisku nerwu wstecznego przez powiększony lewy przedsionek.
Pacjenci ze zwężeniem zastawki mitralnej często doświadczają bólów w klatce piersiowej przypominających dusznicę bolesną. Najbardziej prawdopodobnymi przyczynami są nadciśnienie płucne i przerost prawej komory.
W przypadku ciężkiej dekompensacji można zaobserwować facies mitralis (niebiesko-różowy rumieniec na policzkach, który jest związany ze zmniejszoną frakcją wyrzutową, ogólnoustrojowym zwężeniem naczyń krwionośnych oraz prawokomorową niewydolnością serca), tętnienie nadbrzusza oraz objawy prawej komory serca.
 [ 21 ]
[ 21 ]
Badanie i osłuchiwanie
Podczas badania i palpacji można wykryć wyraźne tony serca I (S1) i II (S2). S1 najlepiej wyczuwa się na szczycie, a S2 na lewym górnym brzegu mostka. Składowa płucna S3 (P) odpowiada za impuls i jest wynikiem nadciśnienia tętniczego płucnego. Widoczne pulsowanie prawej komory, wyczuwalne na lewym brzegu mostka, może towarzyszyć rozdęciu żył szyjnych, jeśli występuje nadciśnienie tętnicze płucne i rozwija się dysfunkcja rozkurczowa prawej komory.
Impuls szczytowy w zwężeniu zastawki mitralnej jest najczęściej prawidłowy lub zmniejszony, co odzwierciedla prawidłową funkcję lewej komory i zmniejszenie jej objętości. Wyczuwalny ton 1 w okolicy przedsercowej wskazuje na zachowaną ruchomość przedniego płatka zastawki mitralnej. W pozycji płowobocznej można wyczuć drżenie rozkurczowe. Wraz z rozwojem nadciśnienia płucnego zauważa się impuls serca wzdłuż prawej krawędzi mostka.
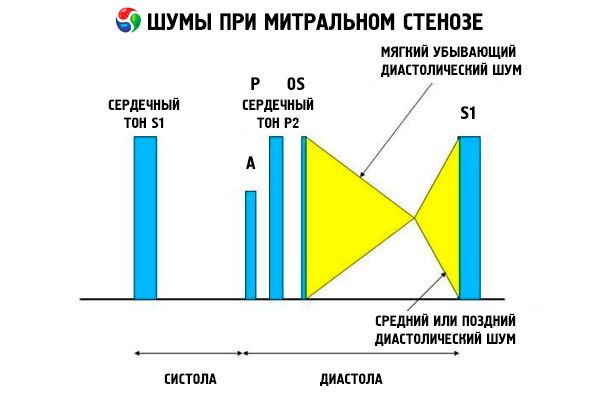
Obraz osłuchowy zwężenia zastawki mitralnej jest dość charakterystyczny i obejmuje następujące objawy:
- wzmocniony (klaskający) ton 1, którego intensywność maleje w miarę postępu zwężenia;
- ton otwarcia zastawki mitralnej następujący po drugim tonie, który zanika wraz z wapnieniem zastawki;
- szmer rozkurczowy osiągający maksimum w punkcie szczytowym (mezodiastoliczny, preskurczowy, pandiastoliczny), który należy słuchać w pozycji na lewym boku.
Osłuchiwanie ujawnia głośne S 1 spowodowane nagłym zamknięciem płatków zwężonej zastawki mitralnej, jak „nadmuchujący się” żagiel; zjawisko to jest najlepiej słyszalne na szczycie. Często słyszalne jest również rozdzielone S z powiększonym P z powodu nadciśnienia tętniczego płucnego. Najbardziej widoczne jest wczesne rozkurczowe trzaśnięcie płatków otwierających się do lewej komory (LV), które jest najgłośniejsze przy lewej dolnej krawędzi mostka. Towarzyszy mu niski, narastający, dudniący szmer rozkurczowy, który najlepiej słychać przy użyciu lejkowatego stetoskopu na szczycie serca (lub nad wyczuwalnym impulsem wierzchołkowym) na końcu wydechu, gdy pacjent leży na lewym boku. Dźwięk otwierania może być cichy lub nieobecny, jeśli zastawka mitralna jest sklerotyczna, zwłókniała lub pogrubiona. Kliknięcie zbliża się do P (zwiększając czas trwania szmeru), gdy nasilenie zwężenia zastawki mitralnej wzrasta, a ciśnienie w lewym przedsionku wzrasta. Szmer rozkurczowy wzrasta podczas manewru Valsalvy (gdy krew napływa do lewego przedsionka), po wysiłku fizycznym oraz podczas kucania i drżenia rąk. Może być mniej wyraźny, jeśli powiększona prawa komora przemieszcza lewą komorę do tyłu i gdy inne zaburzenia (nadciśnienie tętnicze płucne, prawostronna wada zastawkowa, migotanie przedsionków z szybką częstością rytmu komór) zmniejszają przepływ krwi przez zastawkę mitralną. Wzrost przedskurczowy jest spowodowany zwężeniem ujścia zastawki mitralnej podczas skurczu lewej komory, co występuje również w migotaniu przedsionków, ale tylko pod koniec krótkiego rozkurczu, gdy ciśnienie w lewym przedsionku jest nadal wysokie.
Poniższe szmery rozkurczowe mogą być związane ze szmerem zwężenia zastawki mitralnej:
- Szmer Grahama Still'a (cichy, wyciszający się szmer rozkurczowy, najlepiej słyszalny przy lewym brzegu mostka, spowodowany niedomykalnością zastawki płucnej z powodu ciężkiego nadciśnienia płucnego);
- Szmer Austina-Flinta (szmer w połowie lub późnym rozkurczu słyszalny u szczytu serca, powodowany przez wpływ przepływu wstecznego aorty na płatki zastawki mitralnej) występuje, gdy reumatyczne zapalenie serca atakuje zastawki mitralną i aortalną.
Do zaburzeń powodujących szmery rozkurczowe przypominające szmery występujące przy zwężeniu zastawki mitralnej zalicza się niedomykalność zastawki mitralnej (spowodowaną dużym przepływem przez otwór mitralny), niedomykalność aorty (powodującą szmer Austina-Flinta) oraz mięśniaka przedsionka (powodującego szmer, którego głośność i położenie zazwyczaj zmieniają się przy każdym uderzeniu serca).
Zwężenie zastawki mitralnej może powodować objawy choroby serca płucnego. Klasyczny objaw facies mitralis (śliwkowe zaczerwienienie skóry w okolicy kości policzkowej) występuje tylko wtedy, gdy czynność serca jest niska, a nadciśnienie płucne jest ciężkie. Przyczyny facies mitralis obejmują rozszerzone naczynia skóry i przewlekłą hipoksemię.
Czasami pierwszymi objawami zwężenia zastawki mitralnej są objawy udaru zatorowego lub zapalenia wsierdzia. To ostatnie rzadko występuje w zwężeniu zastawki mitralnej, któremu nie towarzyszy niedomykalność zastawki mitralnej.
 [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Objawy kliniczne nadciśnienia płucnego w zwężeniu zastawki mitralnej
Pierwsze objawy nadciśnienia płucnego są niespecyficzne, co znacznie utrudnia jego wczesną diagnozę.
Duszność jest spowodowana zarówno obecnością nadciśnienia płucnego, jak i niezdolnością serca do zwiększenia rzutu serca podczas wysiłku. Duszność ma zwykle charakter wdechowy, jest niestała na początku choroby i występuje tylko podczas umiarkowanego wysiłku fizycznego, następnie, gdy ciśnienie w tętnicy płucnej wzrasta, pojawia się podczas minimalnego wysiłku fizycznego i może występować w spoczynku. Przy wysokim nadciśnieniu płucnym może wystąpić suchy kaszel. Należy pamiętać, że pacjenci mogą podświadomie ograniczać aktywność fizyczną, dostosowując się do określonego stylu życia, więc skargi na duszność są czasami nieobecne nawet przy niewątpliwym nadciśnieniu płucnym.
Osłabienie, wzmożone męczenie się - przyczyną tych dolegliwości może być ustalona objętość wyrzutowa serca (ilość krwi wyrzucanej do aorty nie zwiększa się w odpowiedzi na wysiłek fizyczny), zwiększony opór naczyniowy płuc, a także zmniejszone ukrwienie narządów obwodowych i mięśni szkieletowych z powodu upośledzenia krążenia obwodowego.
Zawroty głowy i omdlenia są spowodowane encefalopatią niedotlenieniową i zwykle pojawiają się podczas wysiłku fizycznego.
Uporczywy ból za mostkiem i po jego lewej stronie spowodowany jest nadmiernym rozciągnięciem tętnicy płucnej, a także niewystarczającym dopływem krwi do przerośniętego mięśnia sercowego (względna niewydolność wieńcowa).
Kołatanie serca i nieregularne bicie serca. Objawy te są związane z częstym występowaniem migotania przedsionków.
Krwioplucie występuje w wyniku pęknięcia zespoleń płucno-oskrzelowych pod wpływem wysokiego nadciśnienia żylnego płucnego, a także może być konsekwencją zwiększonego ciśnienia w naczyniach włosowatych płuc i wycieku osocza i erytrocytów do światła pęcherzyków płucnych. Krwioplucie może być również objawem zatorowości płucnej i zawału płuca.
Do scharakteryzowania stopnia ciężkości nadciśnienia płucnego stosuje się zaproponowaną przez WHO klasyfikację czynnościową pacjentów z niewydolnością krążenia:
- klasa I - chorzy z nadciśnieniem płucnym, ale bez ograniczenia aktywności fizycznej. Normalna aktywność fizyczna nie powoduje duszności, osłabienia, bólu w klatce piersiowej, zawrotów głowy;
- klasa II - chorzy z nadciśnieniem płucnym, prowadzącym do pewnego zmniejszenia aktywności fizycznej. W spoczynku czują się komfortowo, ale normalnej aktywności fizycznej towarzyszy pojawienie się duszności, osłabienia, bólu w klatce piersiowej, zawrotów głowy;
- klasa III - chorzy z nadciśnieniem płucnym, prowadzącym do znacznego ograniczenia aktywności fizycznej. W spoczynku czują się komfortowo, ale niewielka aktywność fizyczna powoduje duszność, osłabienie, ból w klatce piersiowej, zawroty głowy;
- klasa IV - pacjenci z nadciśnieniem płucnym, którzy nie są w stanie wykonywać żadnej aktywności fizycznej bez wymienionych objawów. Duszność lub osłabienie występują czasami nawet w spoczynku, dyskomfort wzrasta przy minimalnej aktywności fizycznej.
Gdzie boli?
Formularze
Zwężenie zastawki mitralnej klasyfikuje się według stopnia zaawansowania (aktualizacja wytycznych ACC/AHA/ASE z 2003 r. dotyczących klinicznego zastosowania echokardiografii).
Klasyfikacja zwężenia zastawki mitralnej według stopnia
Stopień zwężenia |
Powierzchnia ujścia zastawki mitralnej, cm2 |
Gradient transmitraln, mmHg |
Ciśnienie skurczowe w tętnicy płucnej, mm Hg |
Łatwy |
>1,5 |
<5 |
<30 |
Umiarkowany |
1,0-1,5 |
5-10 |
30-50 |
Ciężki |
<1 0 |
>10 |
>50 |
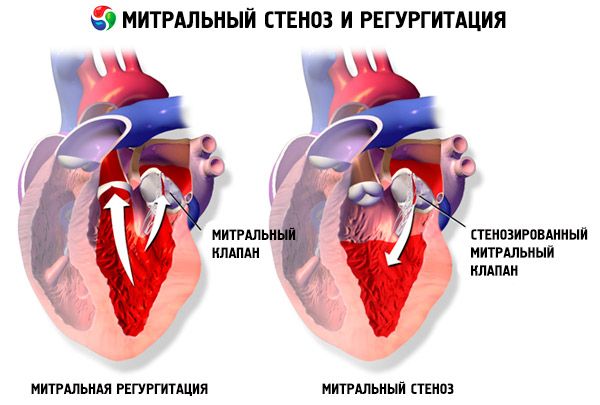
W przypadku zwężenia zastawki mitralnej płatki zastawki mitralnej stają się pogrubione i nieruchome, a otwór mitralny zwęża się z powodu zrostu spoidł. Najczęstszą przyczyną jest gorączka reumatyczna, chociaż większość pacjentów nie pamięta, że chorowała. Rzadsze przyczyny obejmują wrodzoną stenozę zastawki mitralnej, infekcyjne zapalenie wsierdzia, toczeń rumieniowaty układowy, mięśniaka przedsionka, reumatoidalne zapalenie stawów i złośliwy zespół rakowiaka z przeciekiem przedsionkowym z prawej do lewej strony. Niedomykalność zastawki mitralnej (MR) może współistnieć ze zwężeniem zastawki mitralnej, jeśli zastawka nie zamknie się całkowicie. Wielu pacjentów ze zwężeniem zastawki mitralnej z powodu gorączki reumatycznej ma również niedomykalność aorty.
Normalna powierzchnia ujścia zastawki mitralnej wynosi 4–6 cm2 . Powierzchnia 1–2 cm2 wskazuje na umiarkowane do ciężkiego zwężenie zastawki mitralnej i często powoduje objawy kliniczne podczas wysiłku. Powierzchnia <1 cm2 oznacza krytyczne zwężenie i może powodować objawy w spoczynku. Rozmiar i ciśnienie lewego przedsionka stopniowo zwiększają się, aby zrekompensować zwężenie zastawki mitralnej. Ciśnienie w żyłach płucnych i naczyniach włosowatych również wzrasta i może powodować wtórne nadciśnienie płucne, prowadzące do niewydolności prawej komory oraz niedomykalności zastawki trójdzielnej i płucnej. Szybkość postępu patologii jest różna.
Patologia zastawek z poszerzeniem lewego przedsionka predysponuje do rozwoju migotania przedsionków (AF) i zatorowości.
Diagnostyka zwężenie zastawki mitralnej
Wstępną diagnozę stawia się klinicznie i potwierdza echokardiografią. Dwuwymiarowa echokardiografia dostarcza informacji o stopniu zwapnienia zastawek, rozmiarze lewego przedsionka i zwężeniu. Echokardiografia Dopplera dostarcza informacji o gradiencie przezzastawkowym i ciśnieniu w tętnicy płucnej. Echokardiografia przezprzełykowa może być stosowana do wykrywania lub wykluczania małych skrzeplin w lewym przedsionku, szczególnie w uszku lewego przedsionka, które często są niewykrywalne w badaniu przezklatkowym.
Radiografia klatki piersiowej zwykle pokazuje zatarcie lewej granicy serca z powodu poszerzonego lewego uszka przedsionka. Główny pień tętnicy płucnej może być widoczny; średnica zstępującej prawej tętnicy płucnej przekracza 16 mm, jeśli nadciśnienie płucne jest ciężkie. Żyły płucne górnych płatów mogą być rozszerzone, ponieważ żyły dolnych płatów są ściśnięte, co powoduje przekrwienie górnego płata. Podwójny cień powiększonego lewego przedsionka może być widoczny wzdłuż prawego konturu serca. Poziome linie w dolnych tylnych polach płucnych (linie Kerleya) wskazują na obrzęk śródmiąższowy związany z wysokim ciśnieniem w lewym przedsionku.
Kardiocewnikowanie zaleca się wyłącznie w celu przedoperacyjnego wykrycia choroby niedokrwiennej serca: umożliwia ono ocenę powiększenia lewego przedsionka, ciśnienia w tętnicach płucnych oraz okolicy zastawek.
W zapisie EKG pacjenta stwierdza się obecność zastawki mitralnej P (szerokiej, z wcięciem PQ), odchylenie osi elektrycznej serca w prawo, zwłaszcza przy rozwoju nadciśnienia płucnego, a także przerost prawej (przy izolowanej stenozy mitralnej) i lewej (przy współistniejącej niedomykalności zastawki mitralnej) komory.
Stopień zwężenia ocenia się za pomocą ultrasonografii Dopplera. Średni gradient ciśnienia translacyjnego i obszar zastawki mitralnej można określić dość dokładnie za pomocą technologii fali ciągłej. Ogromne znaczenie ma ocena stopnia nadciśnienia płucnego, a także współistniejącej niedomykalności zastawki mitralnej i aortalnej.
Dodatkowe informacje można uzyskać, wykonując test wysiłkowy (echokardiografia obciążeniowa) z rejestracją przepływu krwi przez zastawkę mitralną i trójdzielną. Jeśli powierzchnia zastawki mitralnej wynosi < 1,5 cm2 , a gradient ciśnienia wynosi > 50 mmHg (po obciążeniu), należy rozważyć balonową walwuloplastykę mitralną.
Ponadto spontaniczny kontrast echa podczas przezprzełykowego echokardiografii jest niezależnym czynnikiem prognostycznym powikłań zatorowych u pacjentów ze zwężeniem zastawki mitralnej.
Echokardiografia przezprzełykowa pozwala na wyjaśnienie obecności lub braku skrzepu w lewym przedsionku, na wyjaśnienie stopnia niedomykalności zastawki mitralnej w planowanej balonowej walwuloplastyce mitralnej. Ponadto badanie przezprzełykowe pozwala na dokładną ocenę stanu aparatu zastawkowego i ciężkości zmian struktur podzastawkowych, a także na ocenę prawdopodobieństwa restenozy.
Cewnikowanie serca i głównych naczyń wykonuje się, gdy planowana jest interwencja chirurgiczna, a dane z badań nieinwazyjnych nie dają ostatecznego wyniku. Bezpośredni pomiar ciśnienia w lewym przedsionku i lewej komorze wymaga cewnikowania przezprzegrodowego, co wiąże się z nieuzasadnionym ryzykiem. Pośrednią metodą pomiaru ciśnienia w lewym przedsionku jest ciśnienie zaklinowania tętnicy płucnej.
Co trzeba zbadać?
Diagnostyka różnicowa
Przy dokładnym badaniu rozpoznanie choroby zastawki mitralnej zazwyczaj nie budzi wątpliwości.
Zwężenie zastawki mitralnej różnicuje się również z mięśniakiem lewego przedsionka, innymi wadami zastawkowymi (niewydolność zastawki mitralnej, zwężenie zastawki trójdzielnej), ubytkiem przegrody międzyprzedsionkowej, zwężeniem żył płucnych i wrodzonym zwężeniem zastawki mitralnej.
 [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
[ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
Przykłady formułowania diagnozy
- Choroba reumatyczna serca. Złożona choroba zastawki mitralnej z dominującym zwężeniem lewego ujścia przedsionkowo-komorowego stopnia III. Migotanie przedsionków, postać trwała, tachysystole. Umiarkowane nadciśnienie płucne. Stopień NK PB, III FC.
- Choroba reumatyczna serca. Złożona wada zastawki mitralnej. Wymiana zastawki mitralnej (Medinzh - 23) z DD/MM/GG. NK stadium IIA, II FC.
Z kim się skontaktować?
Leczenie zwężenie zastawki mitralnej
Głównymi celami leczenia pacjentów ze zwężeniem zastawki mitralnej są poprawa rokowania i wydłużenie życia, a także łagodzenie objawów choroby.
Pacjentom bezobjawowym zaleca się ograniczenie intensywnej aktywności fizycznej. W przypadkach dekompensacji i przewlekłej niewydolności serca zaleca się ograniczenie sodu w pożywieniu.
Leczenie farmakologiczne zwężenia zastawki mitralnej
Terapia farmakologiczna może być stosowana w celu kontrolowania objawów zwężenia zastawki mitralnej, na przykład w przygotowaniu do operacji. Diuretyki obniżają ciśnienie w lewym przedsionku i łagodzą objawy związane ze zwężeniem zastawki mitralnej. Jednak diuretyki należy stosować ostrożnie, ponieważ mogą zmniejszać rzut serca. Beta-blokery i blokery kanału wapniowego (werapamil i diltiazem) zmniejszają częstość akcji serca w spoczynku i podczas wysiłku, poprawiając napełnianie lewej komory poprzez wydłużenie rozkurczu. Leki te mogą łagodzić objawy związane z aktywnością fizyczną i są szczególnie wskazane w przypadku tachykardii zatokowej i migotania przedsionków.
Migotanie przedsionków jest częstym powikłaniem zwężenia zastawki mitralnej, zwłaszcza u osób starszych. Ryzyko wystąpienia zatorowości w przypadku migotania przedsionków znacznie wzrasta (10-letnie przeżycie wynosi 25% pacjentów w porównaniu do 46% u pacjentów z rytmem zatokowym).
Wskazane jest stosowanie pośrednich leków przeciwzakrzepowych (warfaryna, dawka początkowa 2,5–5,0 mg, pod kontrolą INR);
- wszyscy chorzy ze zwężeniem zastawki mitralnej powikłanym migotaniem przedsionków (postać napadowa, przetrwała lub utrwalona);
- pacjenci z historią zdarzeń zatorowych, nawet przy zachowanym rytmie zatokowym;
- pacjenci ze skrzepliną w lewym przedsionku;
- u pacjentów z ciężką stenozą mitralną oraz u pacjentów, u których wielkość lewego przedsionka jest większa niż 55 mm.
Leczenie prowadzi się pod kontrolą INR, którego docelowe poziomy wynoszą od 2 do 3. Jeśli u pacjenta pomimo leczenia przeciwzakrzepowego wystąpią powikłania zatorowe, zaleca się dołączenie kwasu acetylosalicylowego w dawce 75-100 mg/dobę (alternatywą jest dipirydamol lub klopidogrel). Należy zauważyć, że nie przeprowadzono randomizowanych kontrolowanych badań dotyczących stosowania leków przeciwzakrzepowych u pacjentów ze zwężeniem zastawki mitralnej; zalecenia opierają się na ekstrapolacji danych uzyskanych w kohortach pacjentów z migotaniem przedsionków.
Ponieważ rozwojowi migotania przedsionków u pacjenta ze zwężeniem zastawki mitralnej towarzyszy dekompensacja, leczenie mające na celu spowolnienie rytmu komór ma pierwszorzędowe znaczenie. Jak już wspomniano, lekami z wyboru mogą być beta-blokery, werapamil lub diltiazem. Można również stosować digoksynę, ale jej wąski odstęp terapeutyczny i gorsza zdolność do zapobiegania przyspieszeniu akcji serca podczas wysiłku ograniczają jej zastosowanie w porównaniu z beta-blokerami. Kardiowersja elektryczna ma również ograniczone zastosowanie w uporczywym migotaniu przedsionków, ponieważ bez chirurgicznego leczenia migotania przedsionków prawdopodobieństwo nawrotu jest bardzo wysokie.
Leczenie operacyjne zwężenia zastawki mitralnej
Główną metodą leczenia zwężenia zastawki mitralnej jest leczenie chirurgiczne, gdyż obecnie nie ma żadnego leczenia farmakologicznego, które mogłoby spowolnić postęp zwężenia.
U pacjentów z poważniejszymi objawami lub dowodami nadciśnienia płucnego konieczna jest walwotomia, komisurotomia lub wymiana zastawki.
Zabiegiem z wyboru jest przezskórna balonowa walwuloplastyka mitralna. Jest to główna metoda leczenia operacyjnego stenozy mitralnej. Ponadto stosuje się otwartą komisurotomię i wymianę zastawki mitralnej.
Przezskórna walwotomia balonowa jest preferowaną techniką dla młodszych pacjentów, starszych pacjentów, którzy nie tolerują bardziej inwazyjnych procedur oraz pacjentów bez znacznego zwapnienia zastawek, deformacji podzastawkowej, skrzepów w lewym przedsionku lub znacznej niedomykalności zastawki mitralnej. W tej procedurze, pod kontrolą echokardiograficzną, balon jest przesuwany przez przegrodę przedsionkową z prawego do lewego przedsionka i napompowywany w celu rozdzielenia zrośniętych płatków zastawki mitralnej. Wyniki są porównywalne do wyników bardziej inwazyjnych procedur. Powikłania są rzadkie i obejmują niedomykalność zastawki mitralnej, zator, perforację lewej komory i ubytek przegrody międzyprzedsionkowej, który prawdopodobnie będzie się utrzymywał, jeśli różnica ciśnień międzyprzedsionkowych będzie duża.
Przezskórna balonowa walwuloplastyka mitralna jest wskazana dla następujących grup pacjentów, u których powierzchnia ujścia zastawki mitralnej jest mniejsza niż 1,5 cm2:
- pacjenci zdekompensowani, z korzystnymi cechami do przezskórnej walwuloplastyki mitralnej (klasa I, poziom wiarygodności B);
- pacjenci zdekompensowani z przeciwwskazaniami do leczenia operacyjnego lub wysokim ryzykiem operacyjnym (klasa I, poziom wiarygodności danych! IC);
- w przypadku planowanej pierwotnej korekcji chirurgicznej wady u chorych z nieodpowiednią morfologią zastawki, ale z zadowalającymi cechami klinicznymi (klasa IIa, poziom wiarygodności C);
- pacjenci „bezobjawowi”, z odpowiednimi cechami morfologicznymi i klinicznymi, dużym ryzykiem powikłań zakrzepowo-zatorowych lub dużym ryzykiem dekompensacji parametrów hemodynamicznych;
- z historią powikłań zatorowych (klasa IIa, poziom wiarygodności C);
- ze zjawiskiem spontanicznego echa kontrastowego w lewym przedsionku (klasa IIa, poziom wiarygodności C);
- z utrwalonym lub napadowym migotaniem przedsionków (klasa IIa, poziom wiarygodności C);
- ze skurczowym ciśnieniem w tętnicy płucnej większym niż 50 mmHg (klasa IIa, poziom wiarygodności C);
- gdy wymagane są poważne zabiegi chirurgiczne niekardiologiczne (klasa IIa, poziom wiarygodności C);
- w przypadku planowania ciąży (klasa IIa, poziom wiarygodności C).
Do cech odpowiednich do przezskórnej walwuloplastyki mitralnej zalicza się brak następujących cech:
- kliniczne: podeszły wiek, przebyta komisurotomia, niewydolność serca IV klasy czynnościowej, migotanie przedsionków, ciężkie nadciśnienie płucne;
- Morfologiczne: zwapnienie zastawki mitralnej dowolnego stopnia, oceniane za pomocą fluorografii, bardzo mała powierzchnia zastawki mitralnej, ciężka niedomykalność zastawki trójdzielnej.
Pacjenci z ciężką chorobą podzastawkową, zwapnieniem zastawek lub skrzepami w lewym przedsionku mogą być kandydatami do komisurotomii, w której zrośnięte płatki zastawki mitralnej są rozdzielane za pomocą rozszerzacza wprowadzonego przez lewy przedsionek i lewą komorę (zamknięta komisurotomia) lub ręcznie (otwarta komisurotomia). Obie procedury wymagają torakotomii. Wybór zależy od sytuacji chirurgicznej oraz stopnia zwłóknienia i zwapnienia.
Operację plastyczną zastawki mitralnej (otwarta komisurotomia) lub jej wymianę wykonuje się w przypadku następujących wskazań klasy I.
W przypadku niewydolności serca III-IV FC i umiarkowanego lub ciężkiego zwężenia zastawki mitralnej w przypadkach, gdy:
- nie można wykonać walwuloplastyki balonowej zastawki mitralnej;
- Zabieg walwuloplastyki balonowej zastawki mitralnej jest przeciwwskazany ze względu na obecność skrzepu w lewym przedsionku, mimo stosowania leków przeciwzakrzepowych, lub ze względu na współistniejącą umiarkowaną lub ciężką niedomykalność zastawki mitralnej;
- morfologia zastawki nie nadaje się do walwuloplastyki balonowej zastawki mitralnej.
W przypadku umiarkowanego do ciężkiego zwężenia zastawki mitralnej i współistniejącej umiarkowanej do ciężkiej niedomykalności zastawki mitralnej (wymiana zastawki jest wskazana, jeśli naprawa zastawki nie jest możliwa).
Wymiana zastawki jest ostatecznością. Jest przepisywana pacjentom z powierzchnią zastawki mitralnej < 1,5 cm2 , objawami umiarkowanymi do ciężkich i patologią zastawki (np. włóknieniem), która uniemożliwia stosowanie innych metod.
Wymiana zastawki mitralnej jest wskazana (wskazania klasy IIa) w przypadku ciężkiej stenozy mitralnej i ciężkiego nadciśnienia płucnego (ciśnienie skurczowe tętnicy płucnej powyżej 60 mm Hg), objawów niewydolności serca klasy I-II, chyba że sugerowana jest walwuloplastyka balonowa zastawki mitralnej lub wymiana zastawki mitralnej. Pacjenci ze stenozy mitralnej, u których nie występują objawy dekompensacji, powinni być badani corocznie. Badanie obejmuje zebranie skarg, wywiad, badanie, prześwietlenie klatki piersiowej i EKG. Jeśli stan pacjenta zmienił się w ciągu ostatniego okresu lub wyniki poprzedniego badania wskazują na ciężką stenozę mitralną, wskazana jest echokardiografia. We wszystkich innych przypadkach coroczna echokardiografia nie jest konieczna. Jeśli pacjent skarży się na kołatanie serca, zaleca się 24-godzinne (Holter) monitorowanie EKG w celu wykrycia napadów migotania przedsionków.
W czasie ciąży pacjentki z łagodnym lub umiarkowanym zwężeniem mogą otrzymywać wyłącznie leczenie farmakologiczne. Stosowanie leków moczopędnych i beta-blokerów jest bezpieczne. Jeśli konieczne jest leczenie przeciwzakrzepowe, pacjentom przepisuje się zastrzyki z heparyny, ponieważ warfaryna jest przeciwwskazana.
Zapobieganie
Najważniejszym zagadnieniem taktyki dalszego leczenia chorych ze zwężeniem zastawki mitralnej jest zapobieganie nawrotom gorączki reumatycznej za pomocą leków penicylinowych o przedłużonym uwalnianiu przepisywanych dożywotnio, a także wszystkim chorym po chirurgicznej korekcji wady (w tym w celu zapobiegania zapaleniu wsierdzia infekcyjnego). Benzatynę benzylopenicylinę przepisuje się w dawce 2,4 mln U dla dorosłych i 1,2 mln U dla dzieci domięśniowo raz w miesiącu.
Wszyscy pacjenci ze zwężeniem zastawki mitralnej są wskazani do wtórnej profilaktyki nawrotów gorączki reumatycznej. Ponadto wszyscy pacjenci są wskazani do profilaktyki infekcyjnego zapalenia wsierdzia.
U pacjentów bezobjawowych konieczna jest jedynie profilaktyka nawracającej gorączki reumatycznej [np. domięśniowe wstrzyknięcia benzylopenicyliny (sól sodowa penicyliny G sterylna), 1,2 miliona jednostek co 3 lub 4 tygodnie] do ukończenia 25–30 roku życia oraz profilaktyka zapalenia wsierdzia przed ryzykownymi zabiegami.
Prognoza
Naturalna historia stenozy mitralnej jest różna, ale czas między wystąpieniem objawów a ciężką niepełnosprawnością wynosi około 7 do 9 lat. Wynik leczenia zależy od wieku pacjenta, stanu czynnościowego, nadciśnienia płucnego i stopnia migotania przedsionków. Wyniki walwotomii i komisurotomii są równoważne, przy czym obie metody przywracają funkcję zastawki u 95% pacjentów. Jednak u większości pacjentów funkcja pogarsza się z czasem i wielu wymaga powtórzenia zabiegu. Czynniki ryzyka zgonu obejmują migotanie przedsionków i nadciśnienie płucne. Przyczyną zgonu jest zwykle niewydolność serca lub zatorowość płucna lub mózgowo-naczyniowa.
Zwężenie zastawki mitralnej zwykle postępuje powoli i ma długi okres kompensacji. Ponad 80% pacjentów przeżywa 10 lat bez objawów lub umiarkowanych objawów CHF (I-II FC według NUHA). 10-letni wskaźnik przeżycia pacjentów zdekompensowanych i nieoperowanych jest znacznie gorszy i nie przekracza 15%. Wraz z rozwojem ciężkiego nadciśnienia płucnego średni okres przeżycia nie przekracza 3 lat.
 [ 74 ]
[ 74 ]

