Atrezja przełyku
Ostatnia recenzja: 23.04.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
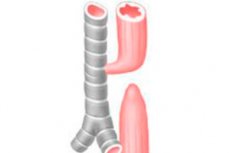
Atrezja przełyku jest wrodzoną wadą rozwojową, w której przełyk ślepo kończy się w odległości około 8-12 cm od wejścia do jamy ustnej.
Atrezja przełyku (Q39.0, Q39.1) jest najczęstszą wadą rozwojową w okresie noworodkowym i diagnozowaną natychmiast po urodzeniu. Wymienione poniżej wady rozwojowe ujawniają się później, często powikłane aspiracyjnym zapaleniem płuc, hipotrofią, zapaleniem przełyku.
Atrezja przełyku to niekompletne tworzenie się przełyku, często połączone z przetoką tchawiczo-przełykową. Diagnoza jest podejmowana, gdy niemożliwe jest przeprowadzenie sondy nosowo-żołądkowej do żołądka. Leczenie jest szybkie.
Wrodzona przetoka tchawiczo-przełykowa bez atrezji jest kanałem patologicznym wyścielonym tkanką ziarninową lub nabłonkową, informującym o niezmienionym świetle przełyku ze światłem tchawicy.
Atrezja przełyku jest najczęstszą odmianą atrezji przewodu pokarmowego. Istnieje 5 głównych typów atrezji przełyku. Najczęstszym typem (85%) jest przypadek, gdy górny przełyk kończy się na ślepo, a przetoka tchawiczo-przełykowa otwiera się na niższą. Kolejnym typem (8%) jest czysta atrezja przełyku bez tworzenia przetoki. Pozostałe opcje obejmują przetoki typu „H” między tchawicą a przełykiem, w przełyku przepustowych (4%), zarośnięcie przełyku z bliższym przetoki tchawiczo (1%) i niedrożnością przełyku z dwoma przetoki (1%).
Kod ICD-10
- Q39 0 Atrezja przełyku bez przetoki.
- Q39 1 Atrezja przełyku z przetoką tchawiczo-przełykową.
- Q39.2. Wrodzona przetoka tchawicza bez atrezji.

Epidemiologia
Epidemiologia atrezji przełyku
Częstotliwość wynosi 1 na 3000-5000 noworodków. Znanych jest około 100 wariantów tej wady, ale są trzy najbardziej powszechne:
- atrezja przełyku i przetoka między dystalną częścią przełyku a tchawicą (86-90%),
- izolowana atrezja przełyku bez przetoki (4-8%),
- przetoka tchawiczo-przełykowa „typ H” (4%).
W 50-70% przypadków atrezji przełyku występują współistniejące wady rozwojowe:
- wrodzone wady serca (20-37%),
- wady żołądkowo-jelitowe (20-21%),
- wady układu moczowo-płciowego (10%)
- wady układu mięśniowo-szkieletowego (30%),
- wady okolicy twarzoczaszki (4%).
W 5-7% przypadków atrezji przełyku towarzyszą nieprawidłowości chromosomalne (trisomia 18, 13 i 21). Szczególne połączenie nieprawidłowości rozwojowych w atrezji przełyku jest oznaczone jako „VATER” po pierwszych literach łacińskich następujących wad rozwojowych (5–10%):
- wady kręgosłupa (V),
- wady rozwojowe odbytu (A),
- przetoka tchawiczo-przełykowa (T),
- atrezja przełyku (E),
- wady promienia (R).
30-40% dzieci z atrezją przełyku nie ma pełnego terminu lub ma wewnątrzmaciczne opóźnienie wzrostu.
Atrezja przełyku jest bardzo rzadką patologią, diagnozowaną u 4% dzieci z atrezją przełyku.
Objawy atrezja przełyku
Objawy atrezji przełyku
W pierwszych godzinach życia z ust i nosa dziecka występuje obfite wydzielanie śliny pienistej, czasami wymioty. Objawy niewydolności oddechowej (duszność, świszczący oddech w płucach, sinica) pojawiają się w wyniku aspiracji śluzu z ustnego końca przełyku do tchawicy i odprowadzania treści żołądkowej do dróg oddechowych przez dolną przetokę tchawiczo-przełykową. U niektórych dzieci z dystalną przetoką tchawiczo-przełykową obserwuje się wzdęcie brzucha z powodu uwalniania powietrza do żołądka, zwłaszcza po zastosowaniu wentylacji mechanicznej. W przypadku braku dalszej przetoki tchawiczo-przełykowej u dziecka notuje się zapadnięty brzuch.
Charakterystycznymi objawami są zarzucanie, kaszel i sinica po próbach karmienia i aspiracyjne zapalenie płuc aspiracja zapalenia płuc. Atrezja przełyku z przetoką dystalną prowadzi do wzrostu brzucha, gdy podczas krzyku powietrze jest wypychane z tchawicy i przez przetokę dostaje się do dolnego przełyku i żołądka. Gdy sonda karmi dziecko, wszystkie powyższe objawy znikają.
Gdzie boli?
Co Cię dręczy?
Diagnostyka atrezja przełyku
Rozpoznanie atrezji przełyku
Diagnoza obejmuje niezdolność do utrzymania sondy nosowo-żołądkowej w żołądku. Cewnik nieprzepuszczający promieniowania określa lokalizację atrezji podczas radiografii. W nietypowych przypadkach mała ilość kontrastu rozpuszczalnego w wodzie może być wymagana do określenia anatomii defektu podczas fluoroskopii. Kontrastowy materiał należy szybko ewakuować, ponieważ jego wejście do płuc może spowodować chemiczne zapalenie płuc. Procedura ta powinna być wykonana przez doświadczonego radiologa w ośrodku, w którym będzie obsługiwany noworodek.
W atrezji przełyku niemożliwe jest wprowadzenie sondy do żołądka, sonda napotyka przeszkodę w odległości około 10 cm od linii zgryzu. Biorąc pod uwagę ogromne znaczenie wczesnej diagnozy, wykrywanie przełyku powinno być przeprowadzone u wszystkich dzieci, które mają pieniące się wydzieliny z ust i zaburzenia oddechowe po urodzeniu. Na zdjęciu rentgenowskim klatki piersiowej i jamy brzusznej z wprowadzeniem sondy nieprzepuszczalnej dla promieni rentgenowskich, aż zatrzyma się w przełyku, wykrywany jest górny segment ślepo kończący się. Wykrywanie akumulacji powietrza w żołądku i jelitach jest patognomoniczne dla przetoki tchawiczo-przełykowej w dolnym przełyku. Brak powietrza jest charakterystyczny dla atrezji pochwy przełyku, natomiast kontrast przełyku zwiększa częstość powikłań oddechowych i zgonów.
Diagnostyka prenatalna
Diagnoza prenatalna opiera się na pośrednich znakach, takich jak:
- wysoki przepływ wody związany ze spadkiem cyrkulacji płynu owodniowego z powodu niezdolności płodu do połknięcia płynu owodniowego,
- brak echograficznego obrazu żołądka lub małego rozmiaru żołądka podczas dynamicznej obserwacji ultrasonograficznej.
Czułość tych objawów wynosi 40-50%. W trymestrze II - III możliwe jest wizualizowanie okresowego napełniania i opróżniania ślepego proksymalnego końca przełyku z dokładnością 11–40%.
Co trzeba zbadać?
Jak zbadać?
Z kim się skontaktować?
Leczenie atrezja przełyku
Leczenie atrezji przełyku
Przygotowanie przedoperacyjne
W przypadku wykrycia zarośnięcia przełyku należy pilnie przenieść dziecko ze szpitala położniczego do szpitala chirurgicznego.
W celu zmniejszenia zespołu aspiracji konieczne jest zapewnienie dziecku wzniesionej pozycji (30-40 °), włożenie cewnika przymocowanego do systemu ciągłego zasysania do proksymalnego końca przełyku lub przeprowadzenie częstej aspiracji śluzu z ustnej części gardła.
Konieczne jest anulowanie karmienia i rozpoczęcie terapii infuzyjnej, przepisanie antybiotyków o szerokim spektrum działania, leków hemostatycznych. Wdychanie nawilżonego tlenu pomaga wyeliminować niedotlenienie. Wraz ze wzrostem niewydolności oddechowej przeprowadza się intubację tchawicy i rozpoczyna się wentylacja mechaniczna. W przypadku tradycyjnej wentylacji mechanicznej u dziecka z dystalną przetoką tchawiczo-przełykową możliwe jest znaczne uwolnienie powietrza przez przetokę do żołądka, co prowadzi do nadciśnienia żołądka i pętli jelitowych. Powiększone narządy jamy brzusznej ograniczają wychylenie przepony w wyniku postępów niewydolności oddechowej, możliwej perforacji żołądka i zatrzymania akcji serca. W takich przypadkach należy spróbować zmienić pozycję rurki dotchawiczej, aby ją obrócić lub pogłębić, aby zmniejszyć wypływ powietrza przez przetokę. Jeśli wentylacja nie jest możliwa z powodu znacznego wypływu powietrza przez przetokę, wskazana jest wentylacja AChO IVL lub pojedyncza płuca. Przy znacznym wyładowaniu powietrza należy rozwiązać problem operacji chirurgicznej gastrostomii i / lub podwiązania przetoki tchawiczo-przełykowej.
Jeśli masa ciała dziecka jest większa niż 2 kg i nie ma naruszeń zasadniczych systemów organizmu, operacja rozpoczyna się natychmiast po przeprowadzeniu niezbędnych badań. Jeśli masa ciała dziecka jest mniejsza niż 2 kg lub występują zaburzenia homeostazy i inne wady rozwojowe, wydłuża się czas przygotowania przedoperacyjnego i dokonuje się korekty stwierdzonych naruszeń.
Jednocześnie prowadzą działania diagnostyczne mające na celu identyfikację współistniejących wad rozwojowych i zaburzeń ważnych narządów:
- oznaczanie grupy krwi i czynnika Rh
- Definicja CBS
- kliniczne badanie krwi
- analiza moczu,
- biochemiczne badanie krwi,
- analiza koagulogramu
- Goq,
- EKG,
- USG narządów wewnętrznych
- neurosonografia.
Dostęp żylny przeprowadza się przez cewnikowanie żyły centralnej, podczas gdy korzystne jest trzymanie cewnika w żyle głównej górnej z żyły łokciowej lub pachowej. Nie zaleca się wykonywania nakłuć i cewnikowania prawej prawej części żyły podobojczykowej i żyły szyjnej wewnętrznej ze względu na wysokie ryzyko powstawania krwiaków w obszarze operacji.
Przedoperacyjne leczenie atrezji przełyku ma na celu zapewnienie optymalnego stanu przed operacją, a także zapobieganie aspiracji zapalenia płuc, co czyni operację bardziej niebezpieczną. Powstrzymaj się od karmienia doustnego. Stałe zasysanie przez podwójny cewnik w górnym przełyku zapobiega aspiracji ślinki. dziecko powinna być w pozycji leżącej z podniesioną głową do 30-40 ° C i o obniżonej ciała prawej stronie, aby ułatwić opróżnianie żołądka i zminimalizować ryzyko zasysania kwaśnej treści żołądkowej przez przetokę. Jeśli konieczna jest radykalna operacja w celu odroczenia z powodu głębokiego wcześniactwa, aspiracyjnego zapalenia płuc lub innych wrodzonych wad rozwojowych, należy wykonać gastrostoma do dekompresji żołądka. Ssanie treści żołądkowej przez rurkę gastrostomijną zmniejsza ryzyko, że wejdzie ona do drzewa tchawiczo-oskrzelowego przez przetokę.
Leczenie chirurgiczne atrezji przełyku
Operacja atrezji przełyku odnosi się do pilnych interwencji chirurgicznych.
W ponad 90% przypadków z atrezją przełyku izoluje się przetokę i podwiązuje z nałożeniem esophagoesophagoanastomosis. Podczas operacji sonda nosowo-żołądkowa jest przepuszczana przez zespolenie, które musi być dokładnie przymocowane. W drenażu śródpiersia drenaż dołączony do pasywnego systemu aspiracji.
W przypadku formy lumpless z powodu dużej diastazy pomiędzy zadartymi końcami przełyku, często jest on nałożony na gastrostomię i przełyk. W atrezji przełyku możliwa jest operacja torakoskopowa.
Gdy stan dziecka ustabilizuje się, można wykonać pozapłucną korektę chirurgiczną zarośnięcia przełyku i zamknięcie przetoki tchawiczo-przełykowej. Czasami atrezja przełyku wymaga wykonania przełyku przez odcinek jelita grubego.
Okres pooperacyjny
Taktyka zarządzania zależy od nasilenia zaburzeń płucnych, towarzyszących nieprawidłowości i stopnia wcześniactwa.
Ekstubacja bezpośrednio po zabiegu jest możliwa u niemowląt urodzonych o czasie, bez towarzyszących anomalii rozwojowych i poważnych uszkodzeń płuc.
Gdy istnieje ryzyko niewydolności oddechowej po operacji, dziecko otrzymuje wentylację mechaniczną Wsparcie wentylacyjne zostaje zatrzymane, gdy tylko dziecko jest w stanie samodzielnie zapewnić wymianę gazową i oddychanie.
Tracheomalacja jest częstą anomalią przetoki tchawiczo-przełykowej. Może powodować sinicę i bezdech po ekstubacji dziecka. W takich przypadkach wskazana jest tracheostomia lub tracheopeksja.
W ciągu następnych 3-7 dni po operacji szyja nie powinna być nie do zniesienia, ponieważ spowoduje to rozciągnięcie zespolenia przełyku i może wystąpić niepowodzenie szwów.
Podczas zasysania śluzu z tchawicy cewnik jest wprowadzany ściśle do głębokości rurki dotchawiczej, aby uniknąć rekanalizacji przetoki. Konieczne jest ciągłe usuwanie treści nosogardzieli bez wkładania cewnika do przełyku poza zespoleniem.
Drenaż, pozostawiony w śródpiersiu, usuwa się w 5-7 dniu, jeśli w tym czasie nie ma wyładowania patologicznego. W niektórych przypadkach, przed usunięciem drenażu, przeprowadza się badanie rentgenowskie przełyku z kontrastem rozpuszczalnym w wodzie.
Znieczulenie po operacji przeprowadza się przez infuzję opioidowych środków przeciwbólowych [fentanyl w dawce 2-5 μg / (kgkh), trimeperydyny w dawce 0,05-0,2 mg / (kgkh)] w połączeniu z metamizolem sodu (w dawce 10 mg / kg) lub paracetamol (10 mg / kg) przez 3-5 dni, następnie przenosi się je do podawania bolusa tych leków zgodnie ze wskazaniami.
Terapia infuzyjna w okresie pooperacyjnym prowadzona jest w tempie potrzeb fizjologicznych. Pierwszego dnia po zabiegu używa się 5-10% roztworu glukozy, do którego dodaje się elektrolity. Po 12-24 godzinach po operacji z niepowikłanym okresem pooperacyjnym rozpoczyna się karmienie pozajelitowe.
Przeprowadza się terapię antybiotykową w okresie pooperacyjnym, koncentrując się na monitorowaniu stanu mikroekologicznego dziecka, ale w nadchodzących dniach po operacji metronidazol IV pokazano w dawce 15 mg / (kg-dzień).
 [30], [31], [32], [33], [34], [35], [36], [37], [38]
[30], [31], [32], [33], [34], [35], [36], [37], [38]
Karmienie dziecka atrezją przełyku
Jeśli zostanie nałożona gastrostomia i cewnik do karmienia zostanie umieszczony w dwunastnicy, karmienie można rozpocząć 24 godziny po zabiegu.
Narzucając bezpośrednie zespolenie przełykowo-przełykowe, odżywianie przeprowadza się przez sondę nosowo-żołądkową począwszy od 5-7 dnia po operacji.
Karmienie doustne jest możliwe tylko 7–10 dni po zabiegu.
W przypadku atrezji przełyku żywienie dojelitowe rozpoczyna się od mieszanin przeciwrefleksyjnych (Frisom, Nutrizon anti-reflux, Humana AR) w połączeniu z prokinetyką (domperidon w dawce 0,5 ml / kg), ponieważ ta wada rozwojowa po operacji zwykle skutkuje przełykiem refluks.
Powikłania atrezji przełyku
Najczęstsze ostre powikłania to niepowodzenie zespolenia i powstawanie zwężeń. Po udanej korekcie chirurgicznej często występują trudności z karmieniem z powodu upośledzonej ruchliwości dystalnego przełyku, co predysponuje do rozwoju refluksu żołądkowo-przełykowego (GER). Jeśli leczenie farmakologiczne GER jest nieskuteczne, może być wymagana fundoplikacja Nissen.
Powikłania w bezpośrednim okresie pooperacyjnym:
- zapalenie płuc,
- niepowodzenie zespolenia,
- mediastenit,
- Laryngotraemalization,
- refluks żołądkowo-przełykowy,
- niedokrwistość.
Prognoza
Przewidywanie atrezji przełyku
Przeżycie z izolowaną atrezją przełyku wynosi 90-100%, z poważnymi anomaliami złożonymi - 30-50%. W niepowikłanych postaciach atrezji przełyku rokowanie jest korzystne. W nadchodzących latach po operacji może wystąpić dysfagia i zaburzenia jedzenia związane z refluksem żołądkowo-przełykowym lub rozwojem zwężenia przełyku. Zwiększone ryzyko zakażeń układu oddechowego, zapalenia płuc, astmy z powodu mikrosąków treści żołądkowej do tchawicy.
Использованная литература

