Ekspert medyczny artykułu
Nowe publikacje
Bakterie w moczu dziecka: przyczyny, jak leczyć
Ostatnia recenzja: 12.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
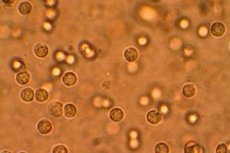
Badania kliniczne, w tym badania moczu, pomagają monitorować stan zdrowia dziecka. Istnieje szereg kryteriów zewnętrznych, według których określa się pewne odchylenia: objętość, kolor, zapach, przejrzystość itp. Wskaźniki biochemiczne są bardziej informacyjne, ponieważ ujawniają białko, cukier i bilirubinę. Obecność bakterii w moczu dziecka jest określana poprzez mikroskopowe badanie jego osadu i jest niebezpiecznym sygnałem. Co to oznacza? Wskazuje to na wirusową chorobę układu moczowego. [ 1 ]
Normalny poziom bakterii w moczu dziecka
Mocz zdrowego dziecka zawiera mikroorganizmy. Liczba bakterii w moczu prawidłowo zebranym do sterylnego pojemnika nie powinna przekraczać 100 jednostek na mililitr jego objętości. Przekroczenie tego progu nazywa się bakteriurią i wskazuje na rozwój procesu zakaźnego i zapalnego w układzie moczowym. [ 2 ]
Epidemiologia
Według statystyk około 20% wszystkich hospitalizowanych dzieci jest spowodowanych przewlekłym zapaleniem pęcherza moczowego. Na odmiedniczkowe zapalenie nerek podatnych jest do 4% populacji dziecięcej. [ 3 ] W strukturze nefropatii na pierwszym miejscu plasuje się zakażenie układu moczowego. Wśród osób, u których w moczu stwierdzono bakterie, jest więcej dziewczynek niż chłopców. [ 4 ]
Przyczyny bakterie w moczu dziecka
Najczęstszym powodem zwiększonej liczby bakterii w moczu dziecka jest nieprzestrzeganie zasad higieny podczas jego pobierania. Powtórna analiza albo rozwieje podejrzenia, albo stanie się powodem do poszukiwania innego rodzaju odchylenia, które może obejmować:
- zapalenie pęcherza;
- zapalenie cewki moczowej;
- odmiedniczkowe zapalenie nerek;
- kamica moczowa;
- zapalenie zewnętrznych narządów płciowych.
Czynniki ryzyka
Do czynników wywołujących patologię zalicza się obniżoną odporność organizmu z powodu hipotermii, bakterie przedostające się z odbytu z powodu niewłaściwych czynności po wypróżnieniu, ignorowanie procedur higienicznych, kąpiele w brudnej wodzie. Niekiedy do rozwoju zakażenia przyczyniają się zabiegi medyczne wykonywane bez odpowiednich środków antyseptycznych, a nawet zaparcia z powodu niewłaściwego odżywiania. [ 5 ]
Patogeneza
Zakażenie może rozwijać się w sposób wstępujący od narządów płciowych lub jelita grubego przez drogi moczowe w górę. Innym sposobem jest droga zstępująca, od góry do dołu, na przykład w przypadku zapalenia nerek.
Objawy bakterie w moczu dziecka
Bakteriomocz z reguły przebiega z wyraźnymi objawami, ale w niektórych przypadkach mogą one nie występować. Objawia się częstym i bolesnym oddawaniem moczu, czasami nietrzymaniem moczu, bólem w dolnej części brzucha. Rozprzestrzenianie się zakażenia na nerki powoduje gorączkę, nudności, wymioty i ból w dolnej części pleców. [ 6 ]
Zmiany w moczu są zauważalne wizualnie: staje się on mętny, pływają w nim płatki, mogą pojawiać się w nim krwiste inkluzje, pojawia się nieprzyjemny zapach.
Obecność leukocytów, śluzu, białka i azotynów w moczu jest pewnym objawem zakażenia dróg moczowych.
Komplikacje i konsekwencje
Wykrycie bakterii w moczu wymaga natychmiastowej reakcji, w przeciwnym razie możliwe są poważne i niebezpieczne konsekwencje zdrowotne. Zapalenie dolnych dróg moczowych bez leczenia może rozprzestrzenić się na nerki, a odmiedniczkowe zapalenie nerek jest obarczone dalszymi powikłaniami, w wyniku których można nawet stracić narząd.
Diagnostyka bakterie w moczu dziecka
Pierwszym testem diagnostycznym zakażenia układu moczowego (ZUM) jest ogólne badanie moczu. Wykaże ono obecność białka, wzrost liczby leukocytów i erytrocytów. Bakterie można wykryć za pomocą mikroskopowego badania podłoża hodowlanego. Jego wyniki uzyskuje się dopiero po 6-7 dniach, ale wskażą one czynnik wywołujący zakażenie, określą jego wrażliwość na antybiotyki, co jest niezbędne do doboru leczenia farmakologicznego. [ 7 ]
Istnieje również ekspresowy test na azotyny, ale jest on mało informatywny, ponieważ nie wszystkie bakterie przekształcają zawarte w nich azotany w azotyny. Nie można obejść się bez USG nerek: ich stan zapalny wykaże poszerzenie miedniczki nerkowej.
Diagnostyka różnicowa
Zadaniem diagnostyki różnicowej jest ustalenie, który narząd jest objęty procesem zapalnym i postawienie jednego z wyżej wymienionych rozpoznań lub innych.
Leczenie bakterie w moczu dziecka
Wykrycie bakterii w moczu dziecka i postawienie diagnozy wymaga kompleksowego podejścia do leczenia zakażenia, na które składa się nie tylko farmakoterapia mająca na celu eliminację bólu, normalizację zaburzeń oddawania moczu, eliminację procesu zapalnego, ale także zorganizowanie zdrowej diety, picie dużej ilości płynów i stosowanie metod fizjoterapeutycznych. [ 8 ]
Leczenie przeciwbakteryjne odmiedniczkowego zapalenia nerek trwa dłużej niż leczenie zapalenia pęcherza moczowego lub zapalenia cewki moczowej i trwa 10–14 dni w porównaniu z leczeniem trwającym tydzień. [ 9 ]
Leczenie farmakologiczne
Wybór antybiotyku zależy od rodzaju flory bakteryjnej, ale ponieważ zostanie ona wykryta dopiero kilka dni po wykonaniu posiewu moczu, początkowo przepisuje się leki o szerokim spektrum działania, które są wydalane głównie przez nerki i osiągają maksymalne stężenie w pęcherzu, a następnie w razie potrzeby dostosowuje się dawkę. [ 10 ]
Spośród całej listy leków przeciwbakteryjnych najczęściej przepisywane są amoksycylina, cyprofloksacyna, cefaklor, ceftibuten i monural. [ 11 ]
Amoksycylina - granulat w butelce do sporządzania zawiesiny zalewa się oczyszczoną wodą do kreski na niej i potrząsa do całkowitego rozpuszczenia. Dzieciom do 2 lat podaje się pół miarki (125 ml), od 2 do 5 lat - pełną, 5-10 lat - 1-2 łyżki, starsze - 2 łyżki trzy razy dziennie.
W przypadku noworodków i bardzo małych dzieci dawkę oblicza się jako 30 mg substancji na kilogram masy ciała i dzieli się ją na 2 dawki, podając je w odstępie 12 godzin.
Możliwe działania niepożądane obejmują wysypki na ciele, nudności, zaburzenia jelitowe, ból głowy, szum w uszach. Amoksycylina jest przeciwwskazana w przypadku nadwrażliwości na jej składniki, mononukleozy, białaczki limfocytowej.
Monural to proszek pakowany w saszetki. Przed użyciem rozpuścić w pół szklanki wody. Zalecany w leczeniu dziewcząt powyżej 12 roku życia. Pić raz dziennie na pusty żołądek przed snem po opróżnieniu pęcherza. Działania niepożądane najczęściej występują ze strony przewodu pokarmowego w postaci biegunki, zawroty głowy występują rzadko. Nie przepisywany w przypadku alergii na lek.
Zespół bólowy łagodzą leki rozkurczowe: No-SHPA, papaweryna, belladonna, baralgin.
Baralgin - przepisywany dzieciom od 13 roku życia jedną tabletkę 2-3 razy dziennie, po 15 latach dawkę można zwiększyć do 2 sztuk na raz, częstotliwość jest taka sama. Lek może powodować suchość w ustach, zaostrzenie zapalenia żołądka i wrzodów trawiennych, tachykardię, zaburzenia widzenia. Przeszkodą w stosowaniu baralgin są choroby krwi, ciężkie patologie nerek i wątroby, astma oskrzelowa.
Aby zmniejszyć stan zapalny, stosuje się również preparaty ziołowe. Jednym z popularnych jest Urolesan.
Urolesan to złożony preparat ziołowy w postaci kapsułek, kropli i syropu. Dla dzieci najbardziej odpowiednią formą jest syrop. Przyjmuje się go przed posiłkami, dawka w przedziale wiekowym 2-7 lat wynosi 2-4 ml, 7-14 lat 4-5 ml trzy razy dziennie. Leku nie stosuje się w przypadku uczulenia na rośliny, z których jest wytwarzany (mięta, jodła, owoce dzikiej marchwi, chmiel, oregano), zapalenia błony śluzowej żołądka z dużą kwasowością żołądka, wrzodów trawiennych, ostrożnie w cukrzycy. [ 12 ]
Witaminy
W walce z bakteriami chorobotwórczymi pomogą witaminy A (dzienna dawka powinna wynosić co najmniej 50 tys. IU), C (1-1,5 g), ale główny nacisk położony jest na naturalne flawonoidy - warzywa i owoce o jaskrawych kolorach (pomarańczowym, fioletowym, czerwonym).
Leczenie fizjoterapeutyczne
Hydroterapia jest szeroko stosowana jako zabieg fizjoterapeutyczny, w tym unikalna woda mineralna „Naftusya”. Stosowane są również kąpiele mineralne, ozokeryt i aplikacje parafinowe. Skuteczne są elektroforeza i elektroterapia.
Środki ludowe
Wiele ludowych sposobów leczenia opiera się na piciu dużej ilości płynów w celu wypłukania bakterii z dróg moczowych.
Oto niektóre z nich:
- wyciśnij sok z miąższu arbuza i pij pół szklanki co 3 godziny;
- wymieszać 100 ml soku z marchwi z łyżką stołową soku z liści selera, pić 3 razy dziennie;
- Wyciśnij sok z 500 g świeżych truskawek, pij pół szklanki 4 razy dziennie.
Bardzo skuteczne jest leczenie UTI ziołami o właściwościach przeciwbakteryjnych, przeciwzapalnych, opalających, regenerujących. Należą do nich mącznica lekarska, tasznik pospolity, pół na pół, rozmaryn lekarski, rumianek, pączki brzozy, borówka brusznica, jałowiec. Stosuje się je nie tylko do przygotowywania naparów i wywarów, ale także do ciepłych kąpieli nasiadowych.
Homeopatia
Środki homeopatyczne sprawdziły się w leczeniu infekcji dróg moczowych. Nie tylko pomagają zwalczać stany zapalne, ale także zwiększają obronę organizmu i aktywują procesy samoregulacji jego funkcji. Należą do nich Berberis (berberys), Borax (boraks), Cannabis sativa (konopie), Cantharis (hiszpańska mucha), Equisetum (skrzyp), Petroselinum (pietruszka) itp.
Tylko homeopata może przepisać, ponieważ zależy to nie tylko od objawów i diagnozy, ale także od płci dziecka, cech anatomicznych i stanu psycho-emocjonalnego. Ponadto większość środków homeopatycznych nie była testowana na dzieciach, dlatego zaleca się je tylko starszym dzieciom.
Leczenie chirurgiczne
Tylko poważne anomalie układu moczowego wymagają korekcji chirurgicznej, w pozostałych przypadkach wystarczające jest leczenie zachowawcze.
Zapobieganie
Aby zapobiec zakażeniu dróg moczowych, należy pić dużo płynów, unikać hipotermii, regularnie opróżniać pęcherz, dbać o higienę zewnętrznych narządów płciowych i okresowo stosować odpowiednie ziołowe środki lecznicze. Osobom, które miały ZUM, zaleca się wykonanie badania ultrasonograficznego nerek i pęcherza moczowego w celu monitorowania. [ 13 ]
Prognoza
W większości przypadków choroba ma korzystny wynik. Im wcześniej zostanie wykryty stan zapalny i rozpocznie się jego aktywne leczenie, tym większa szansa, że nie przejdzie w stan przewlekły i nie pojawią się zmiany bliznowate w nerkach z odmiedniczkowym zapaleniem nerek.
Использованная литература