Ekspert medyczny artykułu
Nowe publikacje
Łuszczycowe zapalenie stawów
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Łuszczycowe zapalenie stawów jest przewlekłą chorobą zapalną stawów, kręgosłupa i przyczepów ścięgnistych związaną z łuszczycą. Choroba należy do grupy seronegatywnych spondyloartropatii. Badania przesiewowe pacjentów w celu wczesnej diagnozy przeprowadza reumatolog i/lub dermatolog wśród pacjentów z różnymi postaciami łuszczycy, aktywnie identyfikując charakterystyczne kliniczne i radiologiczne objawy uszkodzenia stawów i/lub kręgosłupa i/lub przyczepów ścięgnistych. W przypadku braku łuszczycy, biorąc pod uwagę obecność krewnych pierwszego lub drugiego stopnia.
Epidemiologia
Łuszczycowe zapalenie stawów jest uważane za drugą najczęstszą chorobę zapalną stawów po reumatoidalnym zapaleniu stawów. Rozpoznaje się je u 7-39% pacjentów z łuszczycą.
Ze względu na kliniczną heterogeniczność łuszczycowego zapalenia stawów i stosunkowo niską czułość kryteriów diagnostycznych, dość trudno jest dokładnie oszacować częstość występowania tej choroby. Ocenę często komplikuje późne pojawienie się typowych objawów łuszczycy u pacjentów cierpiących na zapalną chorobę stawów.
Według różnych autorów częstość występowania łuszczycowego zapalenia stawów wynosi 3,6-6,0 na 100 000 populacji, a chorobowość wynosi 0,05-1%.
Łuszczycowe zapalenie stawów rozwija się w wieku 25-55 lat. Mężczyźni i kobiety chorują równie często, z wyjątkiem łuszczycowego zapalenia stawów kręgosłupa, które występuje dwukrotnie częściej u mężczyzn. U 75% chorych uszkodzenia stawów występują średnio 10 lat (ale nie dłużej niż 20 lat) po pojawieniu się pierwszych objawów łuszczycowych zmian skórnych. U 10-15% łuszczycowe zapalenie stawów poprzedza rozwój łuszczycy, a u 11-15% rozwija się jednocześnie ze zmianami skórnymi. Należy zauważyć, że u większości pacjentów nie ma korelacji między nasileniem łuszczycy a nasileniem procesu zapalnego w stawach, z wyjątkiem przypadków jednoczesnego występowania dwóch chorób.
Przyczyny łuszczycowe zapalenie stawów
Przyczyny łuszczycowego zapalenia stawów nie są znane.
Wśród czynników środowiskowych omawiana jest rola urazu, infekcji i przeciążenia neurofizycznego. U 24,6% pacjentów na początku choroby wystąpił uraz.
 [ 11 ]
[ 11 ]
Patogeneza
Uważa się, że łuszczycowe zapalenie stawów powstaje w wyniku złożonych interakcji pomiędzy czynnikami wewnętrznymi (genetycznymi, immunologicznymi) i czynnikami środowiskowymi.
Czynniki genetyczne
Wiele badań wskazuje na dziedziczną predyspozycję do rozwoju zarówno łuszczycy, jak i łuszczycowego zapalenia stawów: ponad 40% pacjentów z tą chorobą ma krewnych pierwszego stopnia cierpiących na łuszczycę, a liczba przypadków tych chorób wzrasta w rodzinach, w których występują bliźnięta jednojajowe lub dwujajowe.
Do tej pory zidentyfikowano siedem genów PSORS odpowiedzialnych za rozwój łuszczycy, zlokalizowanych w następujących loci chromosomowych: 6p (gen PSORS1), 17q25 (gen PSORS2), 4q34 (gen PSORS3), lq (gen PSORS4), 3q21 (gen PSORS5), 19p13 (gen PSORS6), 1p (gen PSORS7).
Wyniki immunogenetycznego fenotypowania pacjentów z łuszczycowym zapaleniem stawów są sprzeczne. Badania populacyjne wykazały zwiększoną częstość wykrywania genów głównego układu zgodności tkankowej HLA: B13, B17, B27, B38, DR4 i DR7. U pacjentów z łuszczycowym zapaleniem stawów i z radiograficznymi objawami zapalenia stawów krzyżowo-biodrowych częściej wykrywa się HLAB27. W wielostawowej, nadżerkowej postaci choroby - HLADR4.
Warto również zwrócić uwagę na geny niezwiązane z HLA, wchodzące w skład głównego kompleksu zgodności tkankowej, w szczególności gen kodujący TNF-a. Badając polimorfizm genu TNF-a, stwierdzono wiarygodny związek między allelami TNF-a-308, TNF-b+252 i łuszczycowym zapaleniem stawów erozyjnych. W przypadku wczesnej choroby fakt ten ma znaczenie prognostyczne dla szybkiego rozwoju zmian destrukcyjnych w stawach, a nosicielstwo TNF-a-238 u przedstawicieli populacji kaukaskiej jest uważane za czynnik ryzyka rozwoju choroby.
 [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
Czynniki immunologiczne
Łuszczyca i łuszczycowe zapalenie stawów są uważane za choroby spowodowane zaburzeniami odporności komórek T. Główną rolę odgrywa TNF-a, kluczowa cytokina prozapalna, która reguluje procesy zapalne za pomocą różnych mechanizmów: ekspresji genów, migracji, różnicowania, proliferacji komórek, apoptozy. Stwierdzono, że w łuszczycy keratocyty otrzymują sygnał do zwiększonej proliferacji, gdy limfocyty T uwalniają różne cytokiny, w tym TNF-a,
Jednocześnie wysokie poziomy TNF-a występują w samych blaszkach łuszczycowych. Uważa się, że TNF-a promuje produkcję innych cytokin zapalnych, takich jak IL-1, IL-6, IL-8, a także czynnika stymulującego kolonie granulocytów i makrofagów.
Poniższe objawy kliniczne są związane z wysokim stężeniem TNF-a we krwi pacjentów z łuszczycowym zapaleniem stawów:
- gorączka;
- entezopatie;
- osteoliza;
- pojawienie się zmian destrukcyjnych w stawach:
- martwica niedokrwienna.
We wczesnym łuszczycowym zapaleniu stawów IL-10, TNF-a i metaloproteinazy macierzy wykrywane są w podwyższonych stężeniach w płynie mózgowo-rdzeniowym. Wykazano bezpośrednią korelację między poziomami TNF-a, metaloproteinazy macierzy typu 1 i markerami degradacji chrząstki. Intensywna infiltracja limfocytów T i B, w szczególności komórek T CD8+, została wykryta w próbkach biopsji błony maziowej od pacjentów. Wykrywane są one również w miejscach przyczepu ścięgna do kości we wczesnym stadium zapalenia. Komórki T CD4 produkują inne cytokiny: IL-2, interferon y, limfotoksynę a, które są wykrywane w płynie mózgowo-rdzeniowym i błonie maziowej pacjentów z tą chorobą. Częste sporadyczne przypadki łuszczycy w zakażeniu HIV są jednym z dowodów udziału komórek CD8/CD4 w patogenezie łuszczycowego zapalenia stawów.
Ostatnio omawiano kwestię przyczyn wzmożonej przebudowy tkanki kostnej w łuszczycowym zapaleniu stawów w postaci resorpcji paliczków końcowych palców, powstawania dużych ekscentrycznych nadżerek stawowych i charakterystycznej deformacji „ołówka w kubku”. Podczas biopsji tkanki kostnej w strefach resorpcji znaleziono dużą liczbę wielojądrowych osteoklastów. Aby przekształcić komórki prekursorowe osteoklastów w osteoklasty, potrzebne są dwie cząsteczki sygnałowe: pierwsza to czynnik stymulujący kolonie makrofagów, który stymuluje powstawanie kolonii makrofagów, będących prekursorami osteoklastów, a druga to białko RANKL (aktywator receptora ligandu NF-кВ), które uruchamia proces ich różnicowania w osteoklasty. Ta ostatnia ma naturalnego antagonistę, osteoprotegerynę, która blokuje reakcje fizjologiczne RANKL. Zakłada się, że mechanizm osteoklastogenezy jest kontrolowany przez stosunek aktywności RANKL i osteoprotegeryny. Normalnie powinny one być w równowadze; gdy stosunek RANKL/osteoprotegeryna zostanie zaburzony na korzyść RANKL, następuje niekontrolowane tworzenie się osteoklastów. W biopsjach błony maziowej pacjentów z łuszczycowym zapaleniem stawów stwierdzono wzrost poziomu RANKL i spadek poziomu osteoprotegeryny, a w surowicy krwi wzrost poziomu krążących monocytów CD14-, prekursorów osteoklastów.
Mechanizm zapalenia okostnej i ankylozy w łuszczycowym zapaleniu stawów nie jest jeszcze jasny; sugeruje się udział transformującego czynnika wzrostu b, czynnika wzrostu śródbłonka naczyniowego i białka morfogenetycznego kości. Zwiększoną ekspresję transformującego czynnika wzrostu b stwierdzono w błonie maziowej pacjentów z łuszczycowym zapaleniem stawów. W eksperymencie na zwierzętach białko morfogenetyczne kości (w szczególności typu 4), działając razem z czynnikiem wzrostu śródbłonka naczyniowego, promowało proliferację tkanki kostnej.
Objawy łuszczycowe zapalenie stawów
Główne objawy kliniczne łuszczycowego zapalenia stawów:
- łuszczyca skóry i/lub paznokci;
- uraz rdzenia kręgowego;
- uszkodzenie stawu krzyżowo-biodrowego;
- zapalenie przyczepów ścięgnistych.
Łuszczyca skóry i paznokci
Łuszczycowe zmiany skórne mogą być ograniczone lub rozległe; u niektórych pacjentów występuje erytrodermia łuszczycowa.
Główne umiejscowienie blaszek łuszczycowych:
- oskalpować;
- okolica stawów łokciowych i kolanowych;
- okolica pępka;
- okolice pachowe; o fałd międzypośladkowy.
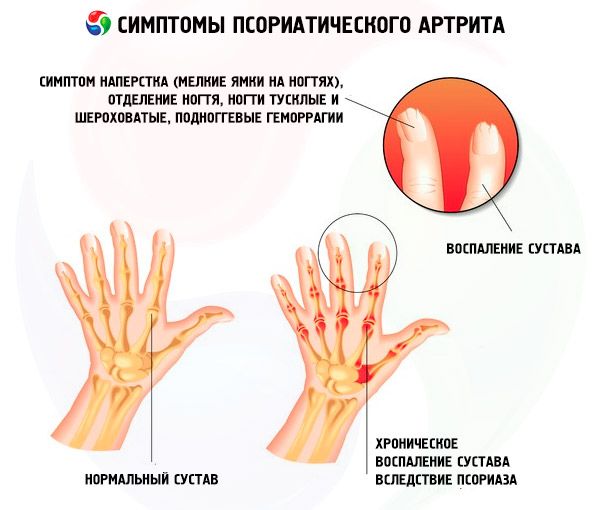
Jednym z częstych objawów łuszczycy, oprócz wysypek na skórze tułowia i skóry głowy, jest łuszczyca paznokci, która czasami może być jedynym objawem choroby.
Objawy kliniczne łuszczycy paznokci są zróżnicowane. Najczęstsze to:
- łuszczyca naparstkowa;
- onycholiza:
- krwotoki podpaznokciowe, które są wynikiem brodawczakowatości brodawek z rozszerzonymi naczyniami końcowymi (synonim łuszczycowego rumienia podpaznokciowego, "plamy olejowe");
- hiperkeratoza podpaznokciowa.
Łuszczycowe zapalenie stawów obwodowe
Początek choroby może być ostry i stopniowy. U większości pacjentów chorobie nie towarzyszy poranna sztywność, przez długi czas może być ograniczona i zlokalizowana w jednym lub kilku stawach, takich jak:
- stawy międzypaliczkowe rąk i stóp, zwłaszcza dalsze;
- śródręczno-paliczkowy;
- śródstopno-paliczkowy;
- skroniowo-żuchwowy;
- nadgarstek;
- kostka;
- łokieć;
- kolano.
Rzadziej łuszczycowe zapalenie stawów może objawiać się uszkodzeniem stawów biodrowych.
Często nowe stawy są zaangażowane asymetrycznie, w stawach rąk, losowo (chaotycznie). Charakterystyczne objawy zapalenia stawów obwodowych:
- zajęcie dalszych stawów międzypaliczkowych rąk i stóp z powstaniem deformacji przypominającej „rzodkiewkę”; o zapalenie palców;
- łuszczycowe zapalenie stawów osiowe z objawami okołostawowymi (jednoczesne uszkodzenie trzech stawów jednego palca: śródręczno-paliczkowego lub śródstopno-paliczkowego, stawów międzypaliczkowych bliższych i dalszych, z charakterystycznym sino-fioletowym zabarwieniem skóry nad zajętymi stawami).
U 5% chorych obserwuje się postać okaleczającą (osteolityczną) – „wizytówkę” łuszczycowego zapalenia stawów. Zewnętrznie objawia się to skróceniem palców rąk i nóg z powodu resorpcji paliczków końcowych. W tym przypadku obserwuje się wielokrotne wielokierunkowe podwichnięcia palców, pojawia się objaw „rozluźnienia” palca. Osteoliza dotyczy również kości nadgarstka, stawów międzypaliczkowych rąk i stóp, wyrostków rylcowatych kości łokciowej i głów stawów skroniowo-żuchwowych.
Zapalenie palców występuje u 48% pacjentów z łuszczycowym zapaleniem stawów, wielu z nich (65%) ma zajęte palce u stóp, z późniejszym tworzeniem się radiograficznych oznak zniszczenia powierzchni stawowych. Uważa się, że zapalenie palców rozwija się zarówno z powodu zapalenia ścięgien zginaczy, jak i w wyniku zapalenia stawów międzypaliczkowych, śródstopno-paliczkowych lub śródręczno-paliczkowych/śródstopno-paliczkowych jednego palca. Objawy kliniczne ostrego zapalenia palców:
- silny ból;
- obrzęk, opuchlizna całego palca;
- bolesne ograniczenie ruchomości, głównie z powodu zgięcia.
W połączeniu ze zjawiskami okołostawowymi osiowy proces zapalny w stawach tworzy „kiełbaskowatą” deformację palców. Zapalenie palców może być nie tylko ostre, ale także przewlekłe. W tym przypadku obserwuje się pogrubienie palca bez bólu i zaczerwienienia. Uporczywe zapalenie palców bez odpowiedniego leczenia może prowadzić do szybkiego powstawania przykurczów zgięciowych palców i ograniczeń funkcjonalnych dłoni i stóp.
Zapalenie stawów kręgosłupa
Występuje u 40% chorych na łuszczycowe zapalenie stawów. Często zapalenie stawów kręgosłupa przebiega bezobjawowo, natomiast izolowane zmiany kręgosłupa (bez objawów zapalenia stawów obwodowych) są bardzo rzadkie: występują u zaledwie 2-4% chorych. Zmiany lokalizują się w stawach krzyżowo-biodrowych, aparacie więzadłowym kręgosłupa z powstawaniem syndesmofitów, skostnień przykręgosłupowych.
Objawy kliniczne są podobne do choroby Bechterewa. Charakterystyczny jest ból o charakterze zapalnym i sztywność, które mogą wystąpić w dowolnej części kręgosłupa (piersiowym, lędźwiowym, szyjnym, krzyżowym). U większości pacjentów zmiany w kręgosłupie nie prowadzą do istotnych zaburzeń czynnościowych. Jednak u 5% pacjentów rozwija się obraz kliniczny i radiologiczny typowego zesztywniającego zapalenia stawów kręgosłupa, aż do powstania „patyka bambusowego”.
Zapalenie przyczepów ścięgnistych (entezopatia)
Epteza to miejsce przyczepu więzadeł, ścięgien i torebki stawowej do kości. Zapalenie przyczepów ścięgnistych jest częstym objawem klinicznym łuszczycowego zapalenia stawów, objawiającym się stanem zapalnym w miejscach przyczepu więzadeł i ścięgien do kości, a następnie resorpcją tkanki kostnej podchrzęstnej.
Najbardziej typowe lokalizacje zapalenia przyczepów ścięgnistych:
- powierzchnia tylno-górna kości piętowej bezpośrednio w miejscu przyczepu ścięgna Achillesa;
- miejsce przyczepu rozcięgna podeszwowego do dolnej krawędzi guza piętowego;
- guzowatość kości piszczelowej;
- miejsce przyczepu mięśni stożka rotatorów ramienia (w mniejszym stopniu).
Mogą być również zaangażowane entezy innych lokalizacji:
- 1. staw chrzęstno-żebrowy prawy i lewy;
- 7. staw chrzęstno-żebrowy prawy i lewy;
- Kolce biodrowe tylno-górne i przednio-górne;
- grzebień biodrowy;
- Wyrostek kolczysty V kręgu lędźwiowego.
Radiologicznie zapalenie przyczepów ścięgnistych objawia się zapaleniem okostnej, nadżerkami i osteofitami.
Gdzie boli?
Formularze
Wyróżnia się pięć głównych odmian klinicznych łuszczycowego zapalenia stawów.
- Łuszczycowe zapalenie stawów międzypaliczkowych dalszych rąk i stóp.
- Asymetryczne zapalenie stawów jedno- i wielostawowych.
- Łuszczycowe zapalenie stawów (osteoliza powierzchni stawowych z rozwojem skrócenia palców i/lub stóp).
- Symetryczne zapalenie wielostawowe (wariant „reumatoidalny”).
- Łuszczycowe zapalenie stawów kręgosłupa.
Podziału na określone grupy kliniczne dokonuje się na podstawie następujących cech.
- Główne uszkodzenia dotyczą stawów międzypaliczkowych dalszych: ponad 50% całkowitej liczby stawów stanowią stawy międzypaliczkowe dalsze rąk i stóp.
- Zapalenie oligoartropatii/zapalenie wielostawowe: zajęcie mniej niż 5 stawów określa się jako zapalenie oligoartropatii, zajęcie 5 lub więcej stawów określa się jako zapalenie wielostawowe.
- Łuszczycowe zapalenie stawów okaleczające: wykrycie objawów osteolizy (radiologicznych lub klinicznych) w czasie badania.
- Łuszczycowe zapalenie stawów kręgosłupa: ból zapalny w kręgosłupie, umiejscowiony w dowolnym z trzech odcinków - lędźwiowym, piersiowym lub szyjnym, zmniejszona ruchomość kręgosłupa, stwierdzenie radiologicznych objawów zapalenia stawów krzyżowo-biodrowych, w tym izolowanego zapalenia stawów krzyżowo-biodrowych.
- Symetryczne zapalenie wielostawowe: obejmuje ponad 50% stawów (parzyste małe stawy rąk i stóp).
Diagnostyka łuszczycowe zapalenie stawów
Rozpoznanie ustala się na podstawie stwierdzenia u pacjenta lub jego bliskich krewnych (według opinii pacjenta) łuszczycy skóry i/lub paznokci, charakterystycznych zmian w stawach obwodowych, objawów uszkodzeń kręgosłupa, stawów krzyżowo-biodrowych oraz entezopatii.
Podczas wywiadu z pacjentem należy ustalić, co poprzedzało chorobę, zwłaszcza czy występowały dolegliwości ze strony przewodu pokarmowego lub układu moczowo-płciowego, oczu (zapalenie spojówek), co jest niezbędne do diagnostyki różnicowej z innymi chorobami z grupy seronegatywnych spondyloartropatii, w szczególności z reaktywnym zapaleniem stawów po enterokolitycznym lub urogennym, chorobą Reitera (kolejność zajęcia stawów, obecność dolegliwości ze strony kręgosłupa, stawów krzyżowo-biodrowych).
 [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
Diagnostyka kliniczna łuszczycowego zapalenia stawów
Podczas kontroli należy zwrócić uwagę na:
- obecność łuszczycy skóry w charakterystycznej lokalizacji:
- skóra głowy, za uszami:
- okolica pępka:
- obszar krocza:
- fałd międzypośladkowy;
- pachy;
- i/lub obecność łuszczycy warg.
Podczas badania stawów można zaobserwować charakterystyczne objawy łuszczycowego zapalenia stawów:
- zapalenie palców;
- zapalenie stawów międzypaliczkowych dalszych.
Zbadaj palpacyjnie miejsca przyczepu ścięgna.
Obecność lub brak objawów klinicznych zapalenia stawów krzyżowo-biodrowych określa się poprzez bezpośredni lub boczny ucisk na skrzydełka kości biodrowych oraz ocenia ruchomość kręgosłupa.
Stan narządów wewnętrznych ocenia się zgodnie z ogólnymi zasadami terapeutycznymi.
Diagnostyka laboratoryjna łuszczycowego zapalenia stawów
Nie ma specyficznych badań laboratoryjnych pozwalających wykryć łuszczycowe zapalenie stawów.
Często obserwuje się rozdźwięk między aktywnością kliniczną a parametrami laboratoryjnymi. RF jest zazwyczaj nieobecny. Jednocześnie RF wykrywa się u 12% pacjentów z łuszczycowym zapaleniem stawów, co stwarza pewne trudności w diagnozie, ale nie jest powodem do ponownego rozważenia diagnozy.
Badanie płynu mózgowo-rdzeniowego nie daje konkretnych wyników, w niektórych przypadkach stwierdza się wysoką cytozę.
Aktywność zapalenia stawów obwodowych w łuszczycowym zapaleniu stawów ocenia się na podstawie liczby bolesnych i zapalonych stawów, poziomu CRP, nasilenia bólu stawów i aktywności choroby.
Diagnostyka instrumentalna łuszczycowego zapalenia stawów
Dane z badań rentgenowskich dłoni, stóp, miednicy i kręgosłupa są bardzo pomocne w diagnozie, gdyż ujawniają charakterystyczne objawy choroby, takie jak:
- osteoliza powierzchni stawowych z powstawaniem zmian typu „ołówek w szklance”;
- duże ekscentryczne nadżerki;
- resorpcja paliczków końcowych palców;
- proliferacje kostne:
- asymetryczne obustronne zapalenie stawów krzyżowo-biodrowych:
- skostnienia przykręgosłupowe, syndesmofity.
Różni autorzy zaproponowali warianty kryteriów klasyfikacyjnych, które uwzględniają najbardziej jaskrawe objawy łuszczycowego zapalenia stawów, takie jak:
- potwierdzone występowanie łuszczycy skóry lub paznokci u pacjenta lub jego bliskich;
- asymetryczne łuszczycowe zapalenie stawów obwodowych z przewagą uszkodzeń stawów kończyn dolnych:
- biodro,
- kolano.
- kostka,
- śródstopno-paliczkowy,
- stawy stępowe,
- stawy międzypaliczkowe palców u stóp.
- choroba stawów międzypaliczkowych dalszych,
- obecność zapalenia palców,
- ból zapalny kręgosłupa,
- choroba stawu krzyżowo-biodrowego,
- entezopatie;
- radiologiczne objawy osteolizy;
- obecność proliferacji kostnych;
- nieobecność Federacji Rosyjskiej.
W 2006 roku International Psoriatic Arthritis Study Group zaproponowała kryteria CASPAR (Classification Criteria for Psoriatic Arthritis) jako kryteria diagnostyczne. Diagnozę można ustalić w przypadku obecności zapalnej choroby stawów (uszkodzenia kręgosłupa lub przyczepów ścięgnistych) i co najmniej trzech z następujących pięciu objawów.
- Obecność łuszczycy, historia łuszczycy lub historia rodzinna łuszczycy.
- Łuszczycę definiuje się jako zmiany łuszczycowe na skórze lub owłosionej skórze głowy, potwierdzone przez dermatologa lub reumatologa.
- Historię łuszczycy można uzyskać od pacjenta, lekarza rodzinnego, dermatologa lub reumatologa. Historię rodzinną łuszczycy definiuje się jako obecność łuszczycy u krewnych pierwszego lub drugiego stopnia (według pacjenta).
- Typowe zmiany łuszczycowe płytek paznokciowych: onycholiza, „objaw naparstka” lub nadmierne rogowacenie – stwierdzane w badaniu fizykalnym.
- Wynik ujemny testu RF wykonanego inną metodą niż test lateksowy: preferowane jest badanie ELISA w fazie stałej lub nefelometria.
- Zapalenie palców w chwili badania (definiowane jako obrzęk całego palca) lub historia zapalenia palców odnotowana przez reumatologa.
- Radiograficzne dowody proliferacji kości (kostnienia brzegów stawów), z wyłączeniem tworzenia się osteofitów, na zdjęciach rentgenowskich dłoni i stóp.
Wskazania do konsultacji z innymi specjalistami
Łuszczycowe zapalenie stawów często wiąże się z takimi chorobami, jak:
- nadciśnienie;
- choroba niedokrwienna serca;
- cukrzyca.
W przypadku pojawienia się objawów powyższych chorób pacjenci powinni udać się do odpowiednich specjalistów: kardiologa, endokrynologa.
W przypadku wystąpienia objawów postępującej destrukcji i deformacji stawów rąk, martwicy niedokrwiennej stawów podporowych (biodrowych, kolanowych) wskazana jest konsultacja z chirurgiem ortopedą w celu podjęcia decyzji o wykonaniu endoprotezoplastyki,
Przykład sformułowania diagnozy
- Łuszczycowe zapalenie stawów, zapalenie stawu kolanowego, umiarkowana aktywność, stadium II, niewydolność funkcjonalna 2. Łuszczyca, postać ograniczona.
- Łuszczycowe zapalenie stawów, przewlekłe asymetryczne zapalenie wielostawowe z przewagą uszkodzeń stawów stóp, duża aktywność, stadium III, niewydolność funkcjonalna 2.
- Łuszczycowe zapalenie stawów kręgosłupa, asymetryczne obustronne zapalenie stawów krzyżowo-biodrowych, stopień 2 po prawej stronie, stopień 3 po lewej stronie. Kostnienie przykręgosłupowe na poziomie Th10-11. Łuszczyca jest szeroko rozpowszechniona, łuszczyca paznokci.
Do określenia aktywności, stopnia zaawansowania choroby oraz stopnia niewydolności funkcjonalnej stosuje się obecnie takie same metody jak w przypadku reumatoidalnego zapalenia stawów.
Co trzeba zbadać?
Jak zbadać?
Diagnostyka różnicowa
W odróżnieniu od reumatoidalnego zapalenia stawów, łuszczycowe zapalenie stawów charakteryzuje się brakiem wyraźnej porannej sztywności stawów, symetrycznym uszkodzeniem stawów, częstym uszkodzeniem dalszych stawów międzypaliczkowych rąk i stóp oraz brakiem czynnika RF we krwi.
Erozyjne zapalenie stawów międzypaliczkowych dalszych rąk z reaktywnym zapaleniem błony maziowej może również przypominać łuszczycowe zapalenie stawów (postać dystalna). Jednak z reguły zapaleniu stawów nie towarzyszą zmiany zapalne we krwi, objawy uszkodzenia kręgosłupa (ból zapalny w dowolnej części kręgosłupa), łuszczyca skóry i paznokci. W przeciwieństwie do choroby Bechterewa, łuszczycowemu zapaleniu stawów nie towarzyszą istotne zaburzenia czynnościowe, często bezobjawowe, zapalenie stawów krzyżowo-biodrowych jest asymetryczne, często powoli postępujące, na zdjęciach rentgenowskich kręgosłupa widoczne są grube skostnienia przykręgosłupowe.
Pewne trudności w różnicowaniu stwarza łuszczycowe zapalenie stawów, jeśli to ostatnie występuje z keratodermią dłoni i stóp, uszkodzeniem paznokci. Różnicowanie tych chorób powinno opierać się na charakterze zmiany skórnej, a także na podstawie chronologicznego związku między występowaniem zapalenia stawów a ostrym zakażeniem układu moczowo-płciowego i jelitowego. W łuszczycowym zapaleniu stawów wysypka jest uporczywa. U pacjentów często występuje hiperurykemia, co wymaga wykluczenia dny moczanowej. Pomoc diagnostyczna może być udzielona poprzez badanie płynu mózgowo-rdzeniowego, biopsję tkanki (jeśli występują guzki dnawe) w celu wykrycia kryształów kwasu moczowego.
Z kim się skontaktować?
Leczenie łuszczycowe zapalenie stawów
Celem terapii jest odpowiednie oddziaływanie na główne objawy kliniczne łuszczycowego zapalenia stawów:
- łuszczyca skóry i paznokci;
- zapalenie stawów kręgosłupa;
- zapalenie palców;
- zapalenie przyczepów ścięgnistych.
Wskazania do hospitalizacji
Wskazaniami do hospitalizacji są:
- złożone przypadki diagnostyki różnicowej;
- uszkodzenia stawów wielostawowych lub nielicznostawowych;
- nawracające łuszczycowe zapalenie stawów kolanowych; konieczność wykonywania zastrzyków do stawów kończyn dolnych;
- wybór terapii DMARD;
- prowadzenie terapii środkami biologicznymi;
- ocena tolerancji wcześniej przepisanej terapii.
Leczenie łuszczycowego zapalenia stawów bez leków
Stosowanie zestawu ćwiczeń terapeutycznych zarówno w szpitalu, jak i w domu jest szczególnie ważne dla pacjentów z łuszczycowym zapaleniem stawów kręgosłupa w celu zmniejszenia bólu, sztywności i zwiększenia ogólnej ruchomości.
Dla pacjentów o niskiej aktywności zalecane jest leczenie uzdrowiskowe z wykorzystaniem kąpieli siarkowodorowych i radonowych.
Leczenie łuszczycowego zapalenia stawów lekami
Standardowe leczenie łuszczycowego zapalenia stawów obejmuje niesteroidowe leki przeciwzapalne (NLPZ), leki modyfikujące przebieg choroby (DMARD) oraz dostawowe iniekcje glikokortykosteroidów (GC).
NLPZ
Diklofenak i indometacyna są stosowane głównie w średnich dawkach terapeutycznych. Ostatnio selektywne NLPZ są szeroko stosowane w praktycznej reumatologii w celu zmniejszenia działań niepożądanych ze strony przewodu pokarmowego.
Glikokortykosteroidy ogólnoustrojowe
Nie ma dowodów na ich skuteczność w oparciu o wyniki kontrolowanych badań nad łuszczycowym zapaleniem stawów, poza opiniami ekspertów i opisami indywidualnych obserwacji klinicznych. Stosowanie glikokortykosteroidów nie jest zalecane ze względu na ryzyko zaostrzenia łuszczycy.
Dostawowe podawanie glikokortykosteroidów stosuje się w przypadku mono-oligostawowej postaci łuszczycowego zapalenia stawów, a także w celu zmniejszenia nasilenia objawów zapalenia stawów krzyżowo-biodrowych poprzez podawanie glikokortykosteroidów do stawów krzyżowo-biodrowych.
Podstawowe leki przeciwzapalne
Sulfasalazyna: skuteczna w łagodzeniu objawów zapalenia stawów, lecz nie hamująca rozwoju radiograficznych objawów ich zniszczenia, zazwyczaj dobrze tolerowana przez pacjentów, przepisywana w dawce 2 g/dobę.
Metotreksat: Przeprowadzono dwa badania kontrolowane placebo. Jedno wykazało skuteczność dożylnego metotreksatu pulsacyjnego w dawce 1-3 mg/kg masy ciała, drugie wykazało skuteczność metotreksatu w dawce 7,5-15 mg/tydzień doustnie, a trzecie wykazało wyższą skuteczność metotreksatu w dawce 7,5-15 mg/tydzień w porównaniu z cyklosporyną A w dawce 3-5 mg/kg. Metotreksat miał pozytywny wpływ na główne objawy kliniczne łuszczycowego zapalenia stawów i łuszczycy, ale nie hamował rozwoju radiograficznych objawów destrukcji stawów.
U jednego pacjenta, u którego zastosowano duże dawki metotreksatu, nastąpił zgon z powodu aplazji szpiku kostnego.
Cyklosporyna: Nie przeprowadzono badań kontrolowanych placebo. Kontrolowane badania porównawcze cyklosporyny w dawce 3 mg/kg na dobę i innych leków modyfikujących przebieg choroby (DMARD) wykazały pozytywny wpływ na objawy kliniczne zapalenia stawów i łuszczycy, oceniane na podstawie ogólnej oceny aktywności łuszczycowego zapalenia stawów przez lekarza i pacjenta (średni całkowity efekt). W okresie obserwacji trwającym 2 lata zauważono, że progresja radiograficznych objawów uszkodzenia stawów uległa spowolnieniu.
Leflunomid: skuteczność leku została wykazana w międzynarodowym badaniu kontrolowanym z podwójnie ślepą próbą. Leflunomid miał pozytywny wpływ na przebieg łuszczycowego zapalenia stawów, zgodnie z liczbą bolesnych i opuchniętych stawów, globalną oceną aktywności choroby przez lekarza i pacjenta. U 59% pacjentów w wyniku leczenia uzyskano poprawę zgodnie z kryteriami skuteczności terapii PsARC (Psoriatic Arthritis Response Criteria), główne wskaźniki jakości życia uległy poprawie, nasilenie łuszczycy zmniejszyło się (słaby ogólny efekt). Jednocześnie leflunomid spowolnił rozwój destrukcyjnych zmian w stawach.
Lek przepisuje się doustnie w dawce 100 mg na dobę przez pierwsze trzy dni, a następnie 20 mg na dobę.
Sole złota i leki aminochinolinowe (hydroksychlorochina, chlorochina) są nieskuteczne w leczeniu łuszczycowego zapalenia stawów.
Inhibitory TNF-a
Wskazania do stosowania inhibitorów TNF-a: brak efektu terapii lekami modyfikującymi przebieg choroby (DMARD) w skojarzeniu lub osobno, w odpowiednich dawkach terapeutycznych:
- stale wysoka "aktywność choroby" (liczba bolesnych stawów jest większa niż trzy, liczba obrzękniętych stawów jest większa niż trzy, zapalenie palców liczy się jako jeden staw);
- ostre zapalenie palców;
- uogólniona entezopatia;
- łuszczycowe zapalenie stawów kręgosłupa.
Skuteczność infliksymabu w leczeniu łuszczycowego zapalenia stawów została potwierdzona w wieloośrodkowych, kontrolowanych placebo, randomizowanych badaniach IMPACT i IMPACT-2 (Infliximab Multinational Psoriatic Arthritis Controlled Trial), w których wzięło udział ponad 300 pacjentów.
Infliksimab podaje się w dawce 3–5 mg/kg w skojarzeniu z metotreksatem lub w monoterapii (w przypadku nietolerancji lub przeciwwskazań do stosowania metotreksatu) zgodnie ze standardowym schematem leczenia.
Algorytm terapii łuszczycowego zapalenia stawów zależy od objawów klinicznych. Kolejność przepisywania głównych grup leków.
- Łuszczycowe zapalenie stawów obwodowe:
- NLPZ;
- Leki modyfikujące przebieg choroby (DMARD);
- dostawowe podawanie glikokortykosteroidów;
- Inhibitory TNF i (infliksimab).
- Łuszczyca skóry i paznokci:
- maści sterydowe;
- Terapia PUVA;
- systemowe stosowanie metotreksatu;
- systemowe stosowanie cyklosporyny;
- Inhibitory TNF-a (infliksimab).
- Łuszczycowe zapalenie stawów kręgosłupa:
- NLPZ;
- wstrzyknięcie glikokortykosteroidów do stawów krzyżowo-biodrowych;
- terapia pulsacyjna z zastosowaniem glikokortykosteroidów;
- Inhibitory TNF-a (infliksimab).
- Zapalenie palców:
- NLPZ;
- dostawowe lub okołostawowe podawanie glikokortykosteroidów;
- Inhibitory TNF-a (infliksimab).
- Zapalenie przyczepów ścięgnistych:
- NLPZ;
- okołostawowe podawanie glikokortykosteroidów;
- Inhibitory TNF-a (infliksimab).
Leczenie chirurgiczne łuszczycowego zapalenia stawów
W przypadku destrukcyjnych uszkodzeń dużych stawów podporowych (stawy kolanowe i biodrowe, stawy dłoni i stóp) z wyraźnymi zaburzeniami czynnościowymi konieczne są metody leczenia chirurgicznego. W takich przypadkach wykonuje się endoprotezoplastykę stawów biodrowych i kolanowych, operacje rekonstrukcyjne dłoni i stóp. Uporczywe procesy zapalne stawów kolanowych są wskazaniem do chirurgicznej lub artroskopowej synowektomii.
Przybliżone okresy niezdolności do pracy
Czas trwania niepełnosprawności w przypadku łuszczycowego zapalenia stawów wynosi 16–20 dni.
Dalsze zarządzanie
Po wypisaniu ze szpitala pacjent powinien pozostawać pod opieką reumatologa i dermatologa w miejscu zamieszkania, aby monitorować tolerancję i skuteczność terapii, szybko leczyć zaostrzenia procesów zapalnych w stawach oraz ocenić konieczność stosowania terapii biologicznej.
Co pacjent powinien wiedzieć o łuszczycowym zapaleniu stawów?
Przy pierwszych objawach zapalenia stawów pacjent z łuszczycą powinien zgłosić się do reumatologa. Jeśli zdiagnozowano u Ciebie łuszczycowe zapalenie stawów, ale pod warunkiem odpowiedniego i terminowego leczenia, możesz zachować aktywność i zdolność do pracy przez wiele lat. Wybór programu terapii zależy od postaci klinicznej choroby, aktywności procesu zapalnego w stawach i kręgosłupie, obecności chorób współistniejących. Podczas leczenia staraj się w pełni przestrzegać wszystkich zaleceń reumatologa i dermatologa, regularnie odwiedzaj lekarza w celu monitorowania skuteczności i tolerancji wszystkich przepisanych leków.
Więcej informacji o leczeniu
Leki
Prognoza
Jeśli łuszczycowe zapalenie stawów postępuje szybko, towarzyszy mu pojawienie się zmian nadżerkowych ze znacznym upośledzeniem funkcji stawów, zwłaszcza w przypadku okaleczającej postaci choroby lub rozwoju martwicy niedokrwiennej dużych stawów (podporowych), rokowanie w chorobie będzie poważne.
Łączny standardowy współczynnik umieralności wśród chorych jest wyższy niż w populacji średnio o 60% i wynosi 1,62 (1,59 u kobiet i 1,65 u mężczyzn).
 [ 50 ]
[ 50 ]

