Ekspert medyczny artykułu
Nowe publikacje
Bradykardia zatokowa: przyczyny, objawy, leczenie
Last reviewed: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
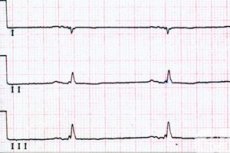
Mimo że prawidłowa częstość akcji serca u większości osób waha się pomiędzy 60 a 90 uderzeń na minutę, często obserwuje się jej trwały spadek, który w kardiologii określa się mianem bradykardii zatokowej (kod ICD-10 - R00.1).
Czym jest? To nieprawidłowość, w której serce bije wolniej, czyli mniej niż 60 razy na minutę. Dlaczego zatokowy? Ponieważ rytm serca jest kontrolowany przez węzeł zatokowo-przedsionkowy, który wytwarza impulsy elektryczne inicjujące każde uderzenie serca.
Epidemiologia
Rozróżnienie fizjologicznej i objawowej bradykardii zatokowej jest trudne, dlatego statystyki dotyczące ich częstości występowania są nieznane.
Jak pokazuje praktyka, leczenia wymaga jedynie patologiczny (objawowy) rodzaj obniżonej częstości akcji serca, zwłaszcza u osób starszych, gdyż częstość występowania tego objawu wzrasta wraz z wiekiem - w miarę rozwoju odpowiadających mu chorób.
Przyczyny bradykardia zatokowa
Objaw, który objawia się jako spadek częstości akcji serca, niekoniecznie wskazuje na chorobę. Na przykład, gdy człowiek śpi, tętno jest niższe niż gdy jest obudzony. Dlatego rozróżnia się fizjologiczną i objawową (patologiczną) bradykardię zatokową. I w większości przypadków lekarze potrafią zidentyfikować jej przyczyny.
Tak więc, spadek częstości akcji serca podczas hipotermii (hipotermii organizmu, której towarzyszy spowolnienie wszystkich procesów metabolicznych) nie jest uważany za patologię, podobnie jak niezauważona bradykardia zatokowa u starszych mężczyzn i kobiet - wynik zmian w sercu wywołanych starzeniem.
Bradykardia zatokowa u sportowców jest fizjologiczna, z wysokim, częstym, wędrującym tonem; prawie połowa z nich ma jednocześnie bradykardię zatokową i przerost lewej komory, ponieważ częstość akcji serca spada wraz ze wzrostem jego objętości i ciśnienia wewnętrznego z powodu zwiększonego wysiłku fizycznego. Aby uzyskać więcej informacji, zobacz – Sports Heart
Fizjologicznie, bradykardia zatokowa w czasie ciąży występuje również, pojawiając się w pierwszej połowie z powodu częstych wymiotów charakterystycznych dla wczesnej toksykozy, a w późniejszych stadiach - gdy macica zaczyna wywierać mechaniczny nacisk na żyłę główną dolną. Jednak z powodu anemii, kobiety w ciąży mogą doświadczać tachykardii zatokowej.
Tymczasem uporczywe spowolnienie akcji serca może być objawem różnych stanów patologicznych i chorób: kardiomiopatii zastoinowej i przerostowej; zapalenia mięśnia sercowego i zapalenia wsierdzia; stanu pozawałowego; niedoczynności tarczycy (niedoboru hormonów tarczycy); niedoboru potasu i/lub magnezu we krwi (prowadzącego do zaburzeń równowagi elektrolitowej); niedociśnienia tętniczego i dystonii wegetatywno-naczyniowej; problemów z nadnerczami lub przysadką mózgową; wzrostu ciśnienia śródczaszkowego; stanów zapalnych zlokalizowanych w mózgu (na przykład choroba z Lyme) i nowotworów.
Głównymi przyczynami bradykardii zatokowej są zaburzenia w układzie przewodzącym serca, w którym główną rolę odgrywa węzeł zatokowo-przedsionkowy (nodus sinuatrialis) prawego przedsionka, główny rozrusznik serca. A połączenie patologicznych nieprawidłowości w jego działaniu, prowadzące do spadku częstości akcji serca, nazywa się zespołem słabego zatokowego.
Jednakże wada przewodzenia w bradykardii zatokowej wiąże się również z zaburzeniami węzła przedsionkowo-komorowego - blokiem przedsionkowo-komorowym (blokiem AV), którego znaczenie kliniczne przewyższa osłabienie węzła zatokowo-przedsionkowego. A problemy z przewodzeniem impulsów poniżej węzła AV są spowodowane przez zespół Lenegret - idiopatyczne włóknienie i zwapnienie układu przewodzącego.
Czynniki ryzyka
Czynniki ryzyka długotrwałego spadku częstości akcji serca obejmują: choroby zakaźne i autoimmunologiczne powodujące powikłania ze strony serca; krwawienia i niedotlenienie o dowolnej etiologii; hiperrefleksję autonomiczną; podeszły wiek; długotrwałe leżenie w łóżku; anoreksję i „diety głodowe”; narażenie na działanie substancji toksycznych (zatrucie), a także palenie tytoniu, nadużywanie alkoholu i stres.
Ważnym czynnikiem jatrogennym jest długotrwałe stosowanie leków przeciwarytmicznych blokujących receptory β-adrenergiczne lub kanały wapniowe (amiodaron, werapamil, propranolol i inne); glikozydów nasercowych (z grupy naparstnicy); trójpierścieniowych leków przeciwdepresyjnych i neuroleptyków z grupy fenotiazyn, leków uspokajających (w tym Valocordinu i jego analogów).
Czynnikami ryzyka osłabienia rozrusznika serca i rozwoju bradykardii są: niedokrwienie mięśnia sercowego, zawał (z bliznami w okolicy prawego przedsionka lub przegrody międzykomorowej), ogniskowe i rozsiane zmiany zwyrodnieniowe mięśnia sercowego z uszkodzeniem miocytów węzła zatokowego (skleroza, zwapnienia).
Patogeneza
Jak zauważają kardiolodzy, patogeneza bradykardii zatokowej w przypadku hipertonii przywspółczulnej polega na nadmiernym pobudzeniu nerwu błędnego i jego gałęzi, które unerwiają obszar węzła zatokowo-przedsionkowego.
A jego dysfunkcja może być spowodowana kilkoma czynnikami. Po pierwsze, częstość akcji serca spada, gdy pełne ukrwienie zatoki zostaje przerwane, a trofizm komórek ją tworzących ulega pogorszeniu. Po drugie, automatyzm rozrusznika jest częściowo „wyłączony” i pracuje z niższą prędkością. W rezultacie wydłuża się odstęp między depolaryzacjami zatokowymi kardiomiocytów (neuronów rozrusznika), co może prowadzić do stanów określanych jako bradykardia zatokowa z arytmią zatokową lub bradyarytmia zatokowa z częstoskurczem nadkomorowym. Takie stany nazywane są zespołem Fryderyka.
Gdy węzeł zatokowy jest słaby, impulsy zaczynają być generowane przez pęczek Hisa, ale pojawiają się wcześniej niż oczekiwano i naprzemiennie kurczą włókna mięśniowe komór serca - omijając jego przedsionki. W takich sytuacjach można zdiagnozować bradykardię zatokową i ekstrasystolię.
Przekazywanie samego impulsu może zostać zakłócone, gdyż nie może on swobodnie przedostać się z komórek zatokowych do mięśnia sercowego przedsionków lub z przedsionków do komór, na skutek bloku przedsionkowo-komorowego II i III stopnia.
Ponadto impulsy mogą być opóźnione między węzłem przedsionkowo-komorowym a pęczkiem przedsionkowo-komorowym (pęczek Hisa). Wtedy bardziej poprawne byłoby określenie bradykardii przedsionkowo-komorowej. Czytaj więcej - Układ przewodzący serca. Częściowe zaburzenie drogi impulsu ze spadkiem częstości akcji serca i wzrostem ciśnienia w prawej komorze wskazuje, że jest to niepełny blok prawego pęczka Hisa i bradykardia zatokowa, która może wystąpić przy zwężeniu i wypadnięciu zastawki mitralnej, niedokrwieniu i wrodzonych wadach serca, ostrym zawale, a także są efektem ubocznym preparatów naparstnicy (glikozydów nasercowych).
W przypadku wad serca związanych z zaburzeniem hemodynamiki międzykomorowej, w okresie skurczu komór wzrasta w nich ciśnienie, co powoduje zwolnienie akcji serca, obserwuje się bradykardię zatokową z przeciążeniem skurczowym.
Wyjaśniając wpływ hormonów tarczycy na rytm serca, specjaliści podkreślają, że przy niewystarczającej syntezie trójjodotyroniny i tyroksyny u pacjentów z niedoczynnością tarczycy nie tylko dochodzi do zaburzenia gospodarki wodno-solnej, ale także zmniejsza się pobudliwość receptorów wewnątrztkankowych chromatyny układu sympatyczno-nadnerczowego. W rezultacie komórki wychwytują znacznie mniej jonów wapnia, co prowadzi do zmniejszenia częstości akcji serca, rzutu serca i skurczowego ciśnienia krwi.
Objawy bradykardia zatokowa
Jak wspomniano powyżej, bradykardia zatokowa w ICD-10 jest przypisana do klasy XVIII - wśród objawów, oznak i odchyleń od normy. A pierwszymi objawami bradykardii zatokowej jest spadek częstości akcji serca do 58-55 uderzeń na minutę, którego w ogóle nie można odczuć, a jest to łagodna bradykardia zatokowa.
Ale gdy tętno spada, bradykardia zatokowa może powodować pewne objawy związane z zaburzeniami w funkcjonowaniu serca i ogólnej hemodynamice. Ich intensywność i zakres zależą od stopnia zmniejszenia liczby skurczów serca na minutę: 55-40 to umiarkowana bradykardia zatokowa, poniżej 40 to ciężka bradykardia zatokowa.
Do niespecyficznych objawów towarzyszących bradykardii zatokowej o dowolnej etiologii zalicza się: szybkie męczenie się, uczucie ogólnego osłabienia, zawroty głowy (nawet omdlenia), zimne poty, łagodne nudności, trudności w oddychaniu oraz uczucie dyskomfortu w okolicy klatki piersiowej.
Ciężka bradykardia zatokowa – ze spadkiem częstości akcji serca do 30 uderzeń/min i niżej – jest klasyfikowana jako stan terminalny (w szczególności ze znacznym zmniejszeniem objętości krwi krążącej z powodu urazów i w przypadkach ciężkiego zatrucia, wstrząsu kardiogennego, śpiączki niedoczynności tarczycy itp.). Objawia się sinicą i zimnymi kończynami, silnymi zawrotami głowy, zwężeniem źrenic, drgawkami, spadkiem ciśnienia krwi, utratą przytomności i zatrzymaniem oddechu.
Bradykardia zatokowa u dzieci i młodzieży
U młodszych dzieci serce bije szybciej niż u dorosłych, ponieważ główne procesy fizjologiczne zapewniające homeostazę organizmu dziecka (temperatura ciała, ciśnienie krwi, tętno itp.) kontrolowane są przez część współczulną autonomicznego układu nerwowego (AUN).
U noworodków bradykardia zatokowa jest definiowana jako częstość akcji serca poniżej 100 uderzeń na minutę (norma wynosi około 120-160) i towarzyszy uduszeniu podczas porodu. Natomiast uporczywa bradykardia z częściowym blokiem przedsionkowo-komorowym jest uważana za objaw wrodzonego tocznia rumieniowatego układowego lub dziedzicznego zespołu długiego QT.
Ponadto bradykardia zatokowa u dzieci może być następstwem zespołu chorego węzła zatokowego, który rozwija się po operacji serca oraz przy wrodzonym przeroście prawej komory.
Bradykardia zatokowa wykryta u nastolatka przez kardiologa może rozwinąć się z powodu osłabienia węzła zatokowego, jednak w większości przypadków okazuje się objawem zaburzeń układu autonomicznego, charakterystycznych dla okresu dojrzewania (spowodowanych zmianami hormonalnymi).
U niektórych nastolatków temu stanowi towarzyszą objawy przeważnie sympatykotonii; u innych obserwuje się objawy wagotonii, czyli gdy fizjologia jest „kontrolowana” głównie przez przywspółczulną część ANS. Jest to uwarunkowane genetycznie i nazywa się hipertonią przywspółczulną, która objawia się wzmożonym poceniem, niedociśnieniem tętniczym, często występują również epizody bradykardii zatokowej.
Jeżeli obie części autonomicznego układu nerwowego są jednakowo pobudzone, wówczas mówimy o amotonii, a w różnych sytuacjach bradykardia, bradyarytmia zatokowa i tachykardia napadowa (czyli napadowa) mogą występować naprzemiennie.
Formularze
Nie ma jednej systematyzacji tego zaburzenia rytmu serca, a różne źródła wyróżniają następujące rodzaje bradykardii zatokowej: fizjologiczna, objawowa (patologiczna lub względna), bezwzględna, ośrodkowa, organiczna (wewnątrzsercowa, czyli spowodowana pierwotną organiczną chorobą serca), pozasercowa (niezwiązana z chorobą serca), zwyrodnieniowa, toksyczna, idiopatyczna (o nieznanej etiologii).
Wyróżnia się bradykardię zatokową pionową - fizjologiczną, związaną ze zmianą położenia osi elektrycznej serca (EOS). Ponadto EKG może ujawnić odchylenie EOS w lewo (charakterystyczne dla przerostu lewej komory) lub jej przesunięcie w prawo (z możliwym przerostem prawej komory). Zmiany te mogą być bezobjawowe, ale mogą objawiać się jako objawy niespecyficzne.
Komplikacje i konsekwencje
Już wiesz, jak niebezpieczna jest ostra bradykardia zatokowa, ale mniej wyraźny, objawowy, toksyczny lub idiopatyczny spadek liczby skurczów serca również może mieć poważne konsekwencje i powikłania.
Wśród nich: niedostateczne ukrwienie poszczególnych struktur serca z rozwojem zespołu bólowego (dławica piersiowa); zaburzenia czynnościowe serca (niewydolność serca); zwiększone tworzenie się skrzepów; rozwój udaru mózgu, zawału serca, zespołu Morgagniego-Adamsa-Stokesa itp.
Diagnostyka bradykardia zatokowa
Diagnostyka obejmuje pomiar tętna, ciśnienia krwi, osłuchiwanie stetoskopem, badania krwi (biochemiczne, poziomu hormonów tarczycy i elektrolitów, badania zespołu reumatycznego).
Wywiad powinien zawierać informacje o wszystkich przebytych chorobach i przyjmowanych lekach.
Kluczową rolę odgrywa diagnostyka instrumentalna wykorzystująca: 12-odprowadzeniowy elektrokardiografię (a także 24-godzinne badanie Holtera), echokardiografię, a w razie potrzeby USG lub MRI klatki piersiowej.
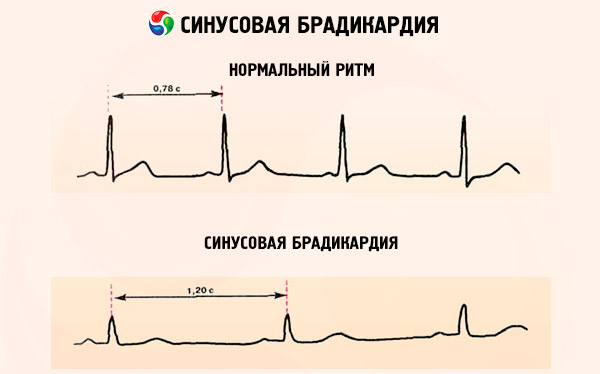
Bradykardia zatokowa w EKG objawia się zmniejszeniem częstości akcji serca (dłuższe będą odstępy między załamkami R), obecnością rytmu zatokowego (załamek P jest zawsze dodatni i utrwala się przed każdym zespołem komorowym - QRS); poszerzeniem zespołu QRS.
Impulsy powstające w obrębie pęczka Hisa lub poniżej niego w zapisie EKG powodują powstanie szerokiego zespołu QRS z częstością akcji serca wynoszącą od 20 do 40 uderzeń na minutę.
Co trzeba zbadać?
Diagnostyka różnicowa
Diagnostykę różnicową zaburzeń rytmu serca – w tym arytmii zatokowej, zaburzeń depolaryzacji i zespołu wczesnej repolaryzacji komór – przeprowadza się również na podstawie EKG, zarówno prawidłowego, jak i wykonanego podczas aktywności fizycznej.
Bradykardia lub bradyarytmia mogą również wystąpić wskutek zaburzeń przewodzenia impulsów elektrycznych przez komory, natomiast zaburzenia przewodzenia śródkomorowego stwierdza się u chorych z niedokrwieniem serca i obecnością patologii zastawek serca wywołanych miażdżycą, zapaleniem wsierdzia lub chorobą reumatyczną.
Więcej informacji w materiale – Zaburzenia rytmu i przewodzenia serca.
Z kim się skontaktować?
Leczenie bradykardia zatokowa
Zdaniem ekspertów z Europejskiego Towarzystwa Kardiologicznego, u większości osób leczenie bradykardii zatokowej nie jest konieczne, chyba że u pacjentów występują objawy wyraźnie związane z wolnym rytmem serca, co negatywnie wpływa na ogólną hemodynamikę.
Co leczyć i jak leczyć, jeśli występują objawy? Zależy to od etiologii zmniejszonej częstości akcji serca i towarzyszących jej objawów. Jeśli bradykardia zatokowa jest spowodowana niedoczynnością tarczycy, wskazana jest terapia hormonalna (lewotyroksyna). Zapalenie mięśnia sercowego o podłożu zakaźnym wymaga stosowania antybiotyków, w przypadku niedoboru potasu i magnezu przepisuje się tabletki zawierające K i Mg (Panangan, Kudesan, Kalinor, orotan potasu itp.).
W przypadku dysfunkcji węzła zatokowo-przedsionkowego z ciężkimi objawami klinicznymi i ciężkim blokiem przedsionkowo-komorowym konieczne jest leczenie, które może być wyłącznie operacyjne i polega na wszczepieniu stałego rozrusznika serca.
W innych przypadkach, aby zwiększyć częstość akcji serca, można przepisać leki o dodatnim działaniu chronotropowym, które zapewniają leki blokujące receptory M-cholinergiczne i środki pobudzające β-adrenoreceptory. Należą do nich: Atropina, Isadryna (Izoprenalina), Bromek ipratropium (inne nazwy handlowe - Itrop, Atrovent, Vagos, Normosecretol), Orcyprenalina (Astmopent, Alupent, Alotek), Efedryna, Epinefryna (Adrenalina), Noradrenalina.
Tabletki (0,01 g) i roztwór do wstrzykiwań Bromek ipratropium może być przepisywany wyłącznie przez lekarza, który ustala również dawkę (standardowo - 0,5-1 tabletki dwa razy dziennie). Lek może zaburzać oddawanie moczu, pocenie się, akomodację i pracę jelit; wysusza błonę śluzową w jamie ustnej i zmniejsza apetyt. Przeciwwskazany w przeroście prostaty, jaskrze, zwężeniu jelit, ciąży (pierwszy trymestr).
Jeśli nie ma historii miażdżycy, można stosować Orciprenaline - 0,05% roztwór, tabletki (20 mg). Lek ten jest szczególnie skuteczny w przypadkach bradyarytmii, a także w przypadku zmniejszenia częstości akcji serca po zażyciu glikozydów nasercowych. Dawkę i czas trwania kuracji ustala lekarz prowadzący.
Ciężka bradykardia zatokowa, która może doprowadzić do zatrzymania oddechu, a następnie zatrzymania akcji serca, wymaga natychmiastowej interwencji medycznej - podania atropiny i stymulacji serca.
Zapobieganie
Nie ma konkretnych środków zapobiegających jakiejkolwiek postaci bradykardii. Najprostszym sposobem jest zapobieganie wpływowi czynnika jatrogennego, czyli odmowa przyjmowania leków, które zmniejszają częstość akcji serca.
W przeciwnym razie pozostaje nam stosowanie się do standardowych zaleceń lekarzy: kontrolowanie poziomu cholesterolu i ciśnienia krwi, ograniczenie spożycia tłuszczu i soli, regularna aktywność fizyczna oraz rzucenie palenia.
Prognoza
Rokowanie zależy od wielu czynników. W ciężkich postaciach bradykardii zatokowej (mniej niż 40 uderzeń na minutę) „wolne” serce nie dostarcza wystarczającej ilości krwi, aby zaspokoić potrzeby organizmu. Może to powodować negatywne konsekwencje i zagrażać życiu.
Rokowanie jest dobre u pacjentów cierpiących na niedoczynność tarczycy, ponieważ leczenie hormonami tarczycy może łagodzić bradykardię i inne objawy.
Kiedyś rokowanie dla osób z blokiem przedsionkowo-komorowym trzeciego stopnia było złe, 50% pacjentów umierało w ciągu roku od diagnozy. Jednak wszczepienie stałego rozrusznika serca znacznie poprawiło sytuację.
Służba wojskowa i sport
Bradykardia zatokowa i wojsko są niekompatybilne, jeśli patologii towarzyszy ciężka niewydolność serca. W przypadku bezobjawowej bradykardii łagodnej lub umiarkowanej o losie poborowych decyduje komisja lekarska, która ustala możliwość bycia lub nie bycia „ograniczonym zdolnym” do służby wojskowej.
A na pytanie, czy można uprawiać sport przy bradykardii zatokowej, powinien odpowiedzieć również kardiolog – po zbadaniu i wyjaśnieniu przyczyn bradykardii. Ale umiarkowany wysiłek fizyczny bez poważnego pogorszenia stanu zdrowia przy obecności tego zaburzenia rytmu serca jest jak najbardziej mile widziany.


 [
[